" La force qui est en chacun de nous est notre plus grand médecin" Hippocrate
Blumenthal RS, Morris PB, Gaudino M, Johnson HM, Anderson TS, Bittner VA, Blankstein R, Brewer LC, Cho L, de Ferranti SD, Gianos E, Gluckman TJ, Gradney KF, Isiadinso I, Lloyd-Jones DM, Marrs JC, Martin SS, McLain KH, Mehta LS, Mora S, Mulugeta WM, Natarajan P, Navar AM, Orringer CE, Polonsky TS, Reynolds HR, Saseen JJ, Shapiro MD, Soffer DE, Tynes SA, Villavaso CD, Virani SS, Wilkins JT. 2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines.
ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA 2026 sur la prise en charge de la dyslipidémie : Rapport du Comité conjoint de l’American College of Cardiology et de l’American Heart Association sur les recommandations de pratique clinique
J Am Coll Cardiol. 2026 Mar 13:S0735-1097(25)10254-4. doi: 10.1016/j.jacc.2025.11.016. Epub ahead of print. PMID: 41824590.https://www.jacc.org/doi/10.1016/j.jacc.2025.11.016
Article en libre accès
Objectif
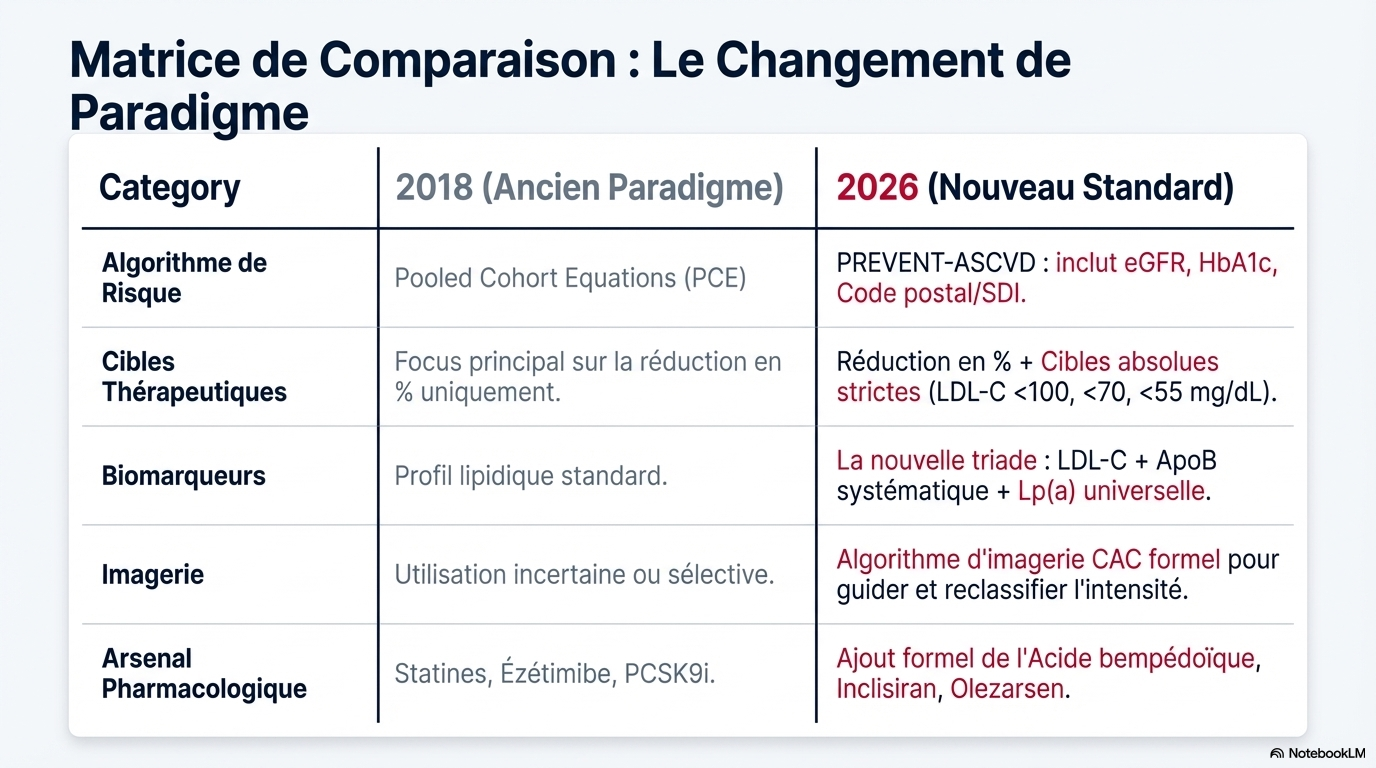
La « Recommandation ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA 2026 sur la prise en charge de la dyslipidémie » remplace la « Recommandation AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA 2018 sur la prise en charge du cholestérol sanguin ».
Méthodes
Une recherche documentaire exhaustive a été menée d'octobre 2024 à décembre 2024 afin d'identifier les études cliniques, les revues systématiques et les méta-analyses, ainsi que d'autres données probantes réalisées sur des participants humains et publiées en anglais dans MEDLINE (via PubMed), EMBASE, la Cochrane Library, l'Agency for Healthcare Research and Quality et d'autres bases de données sélectionnées pertinentes pour cette directive.
Structure
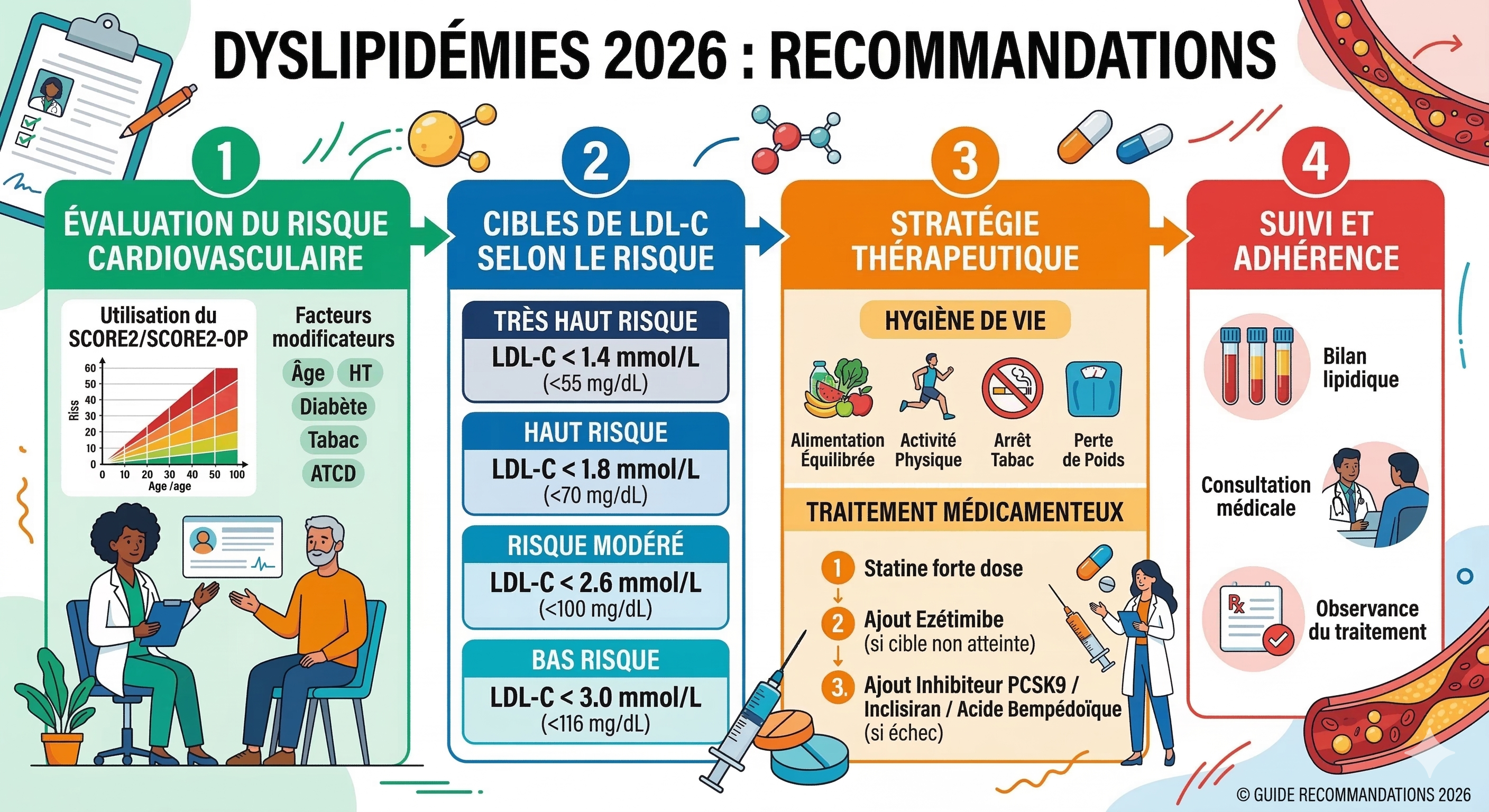
L'objectif de cette directive de pratique clinique est d'aborder l'évaluation, la prise en charge et le suivi des personnes atteintes de dyslipidémies, notamment un taux élevé de cholestérol sanguin, une hypertriglycéridémie et un taux élevé de lipoprotéine(a)
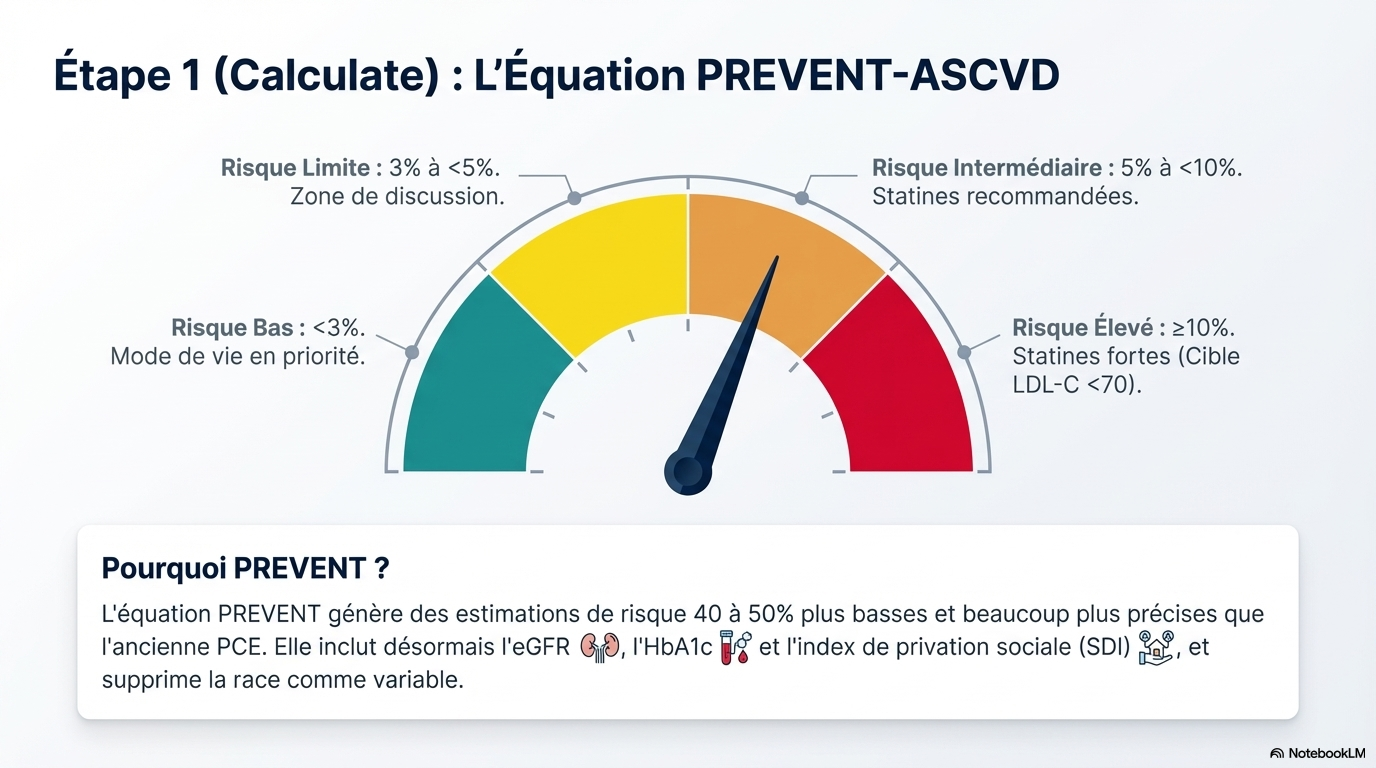
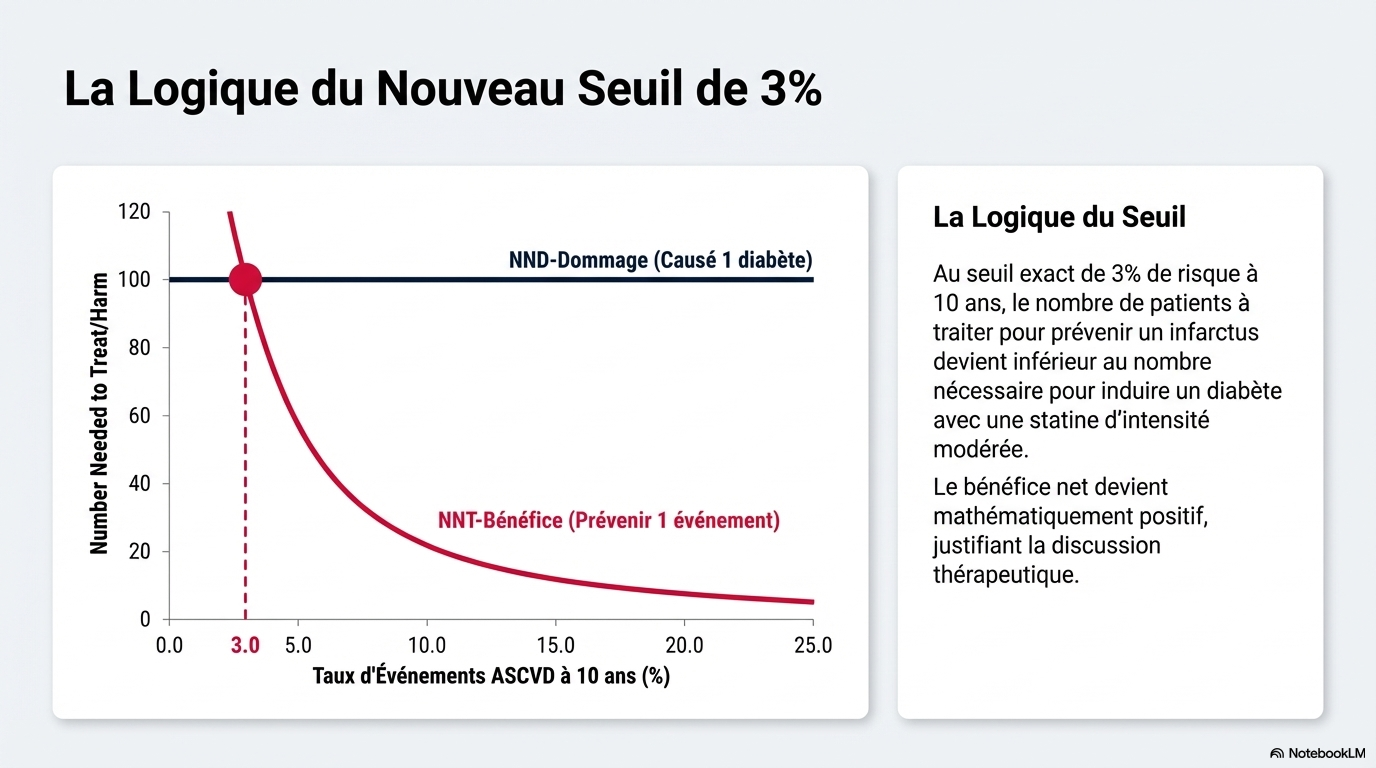
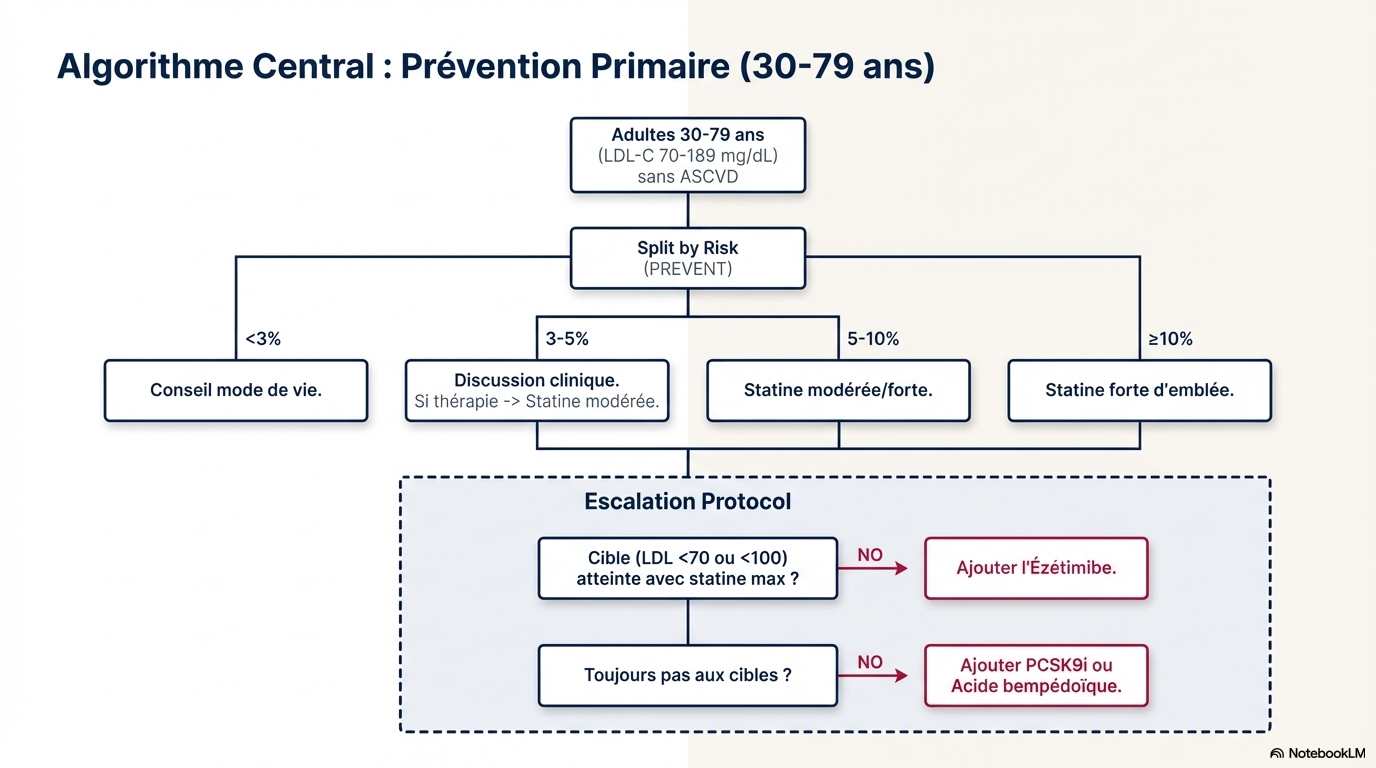
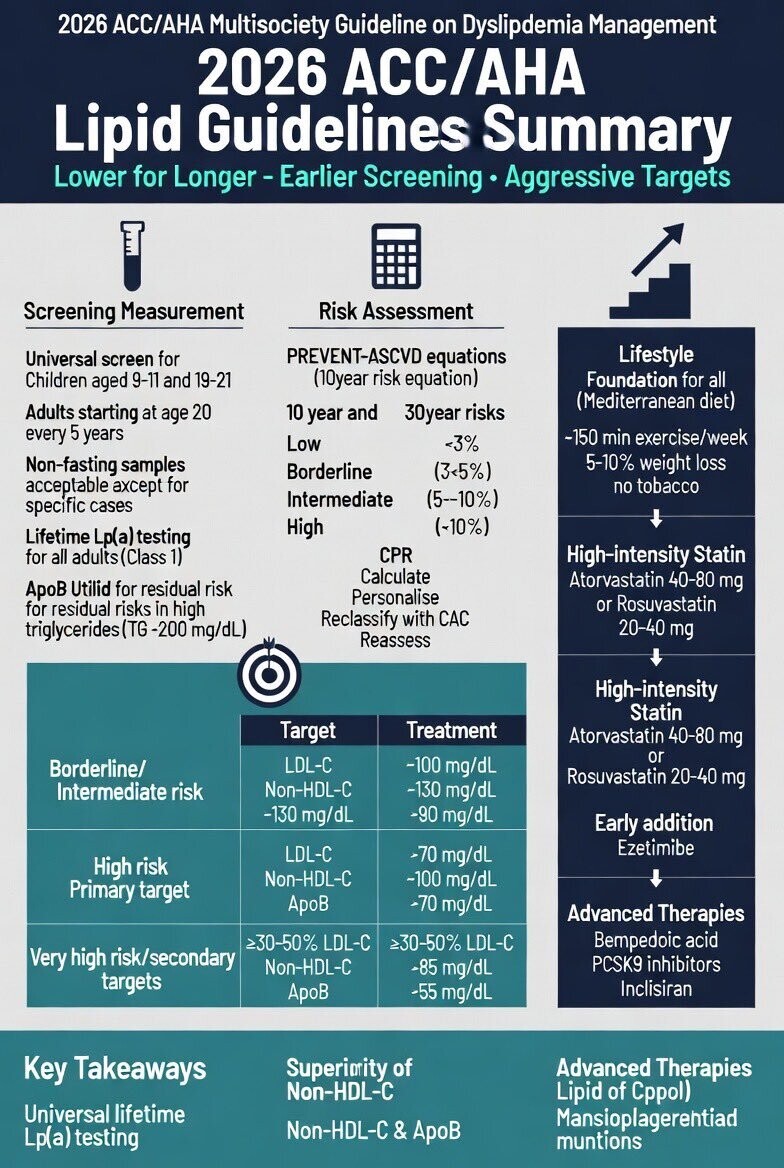
- Transition vers PREVENT-ASCVD : Les nouvelles équations de l'AHA (PREVENT™) remplacent les anciennes équations de cohorte regroupées (PCE). Elles offrent une précision accrue et des estimations de risque souvent 40 % à 50 % inférieures, abaissant le seuil de considération du traitement à un risque sur 10 ans de 3 %.
- Retour des cibles thérapeutiques : Les objectifs de niveaux absolus de LDL-C et de cholestérol non-HDL sont réintroduits pour guider le traitement, parallèlement au pourcentage de réduction du LDL-C.
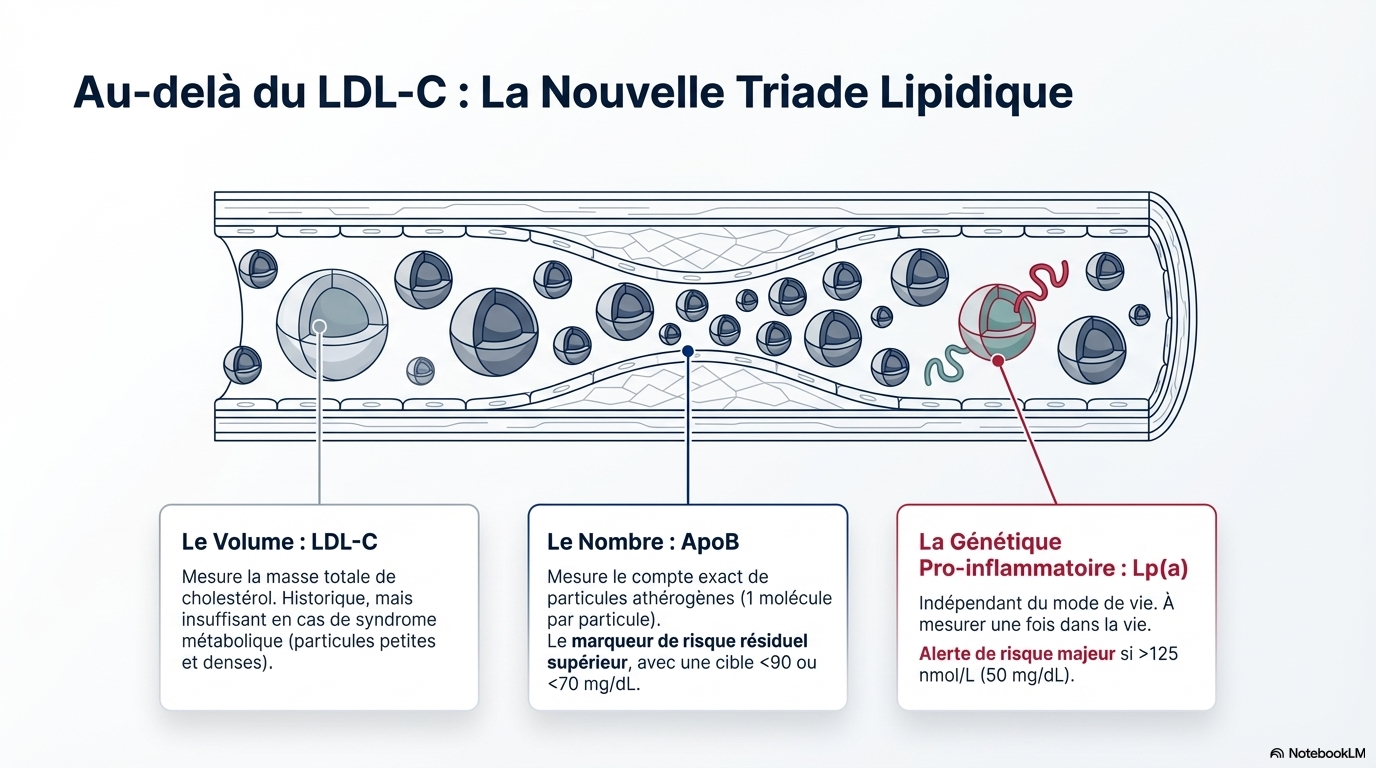
- Dépistage et biomarqueurs étendus : La mesure de la lipoprotéine(a) [Lp(a)] est recommandée au moins une fois dans la vie. L'apolipoprotéine B (ApoB) est préconisée pour évaluer le risque résiduel, particulièrement chez les patients diabétiques ou hypertriglycéridémiques.
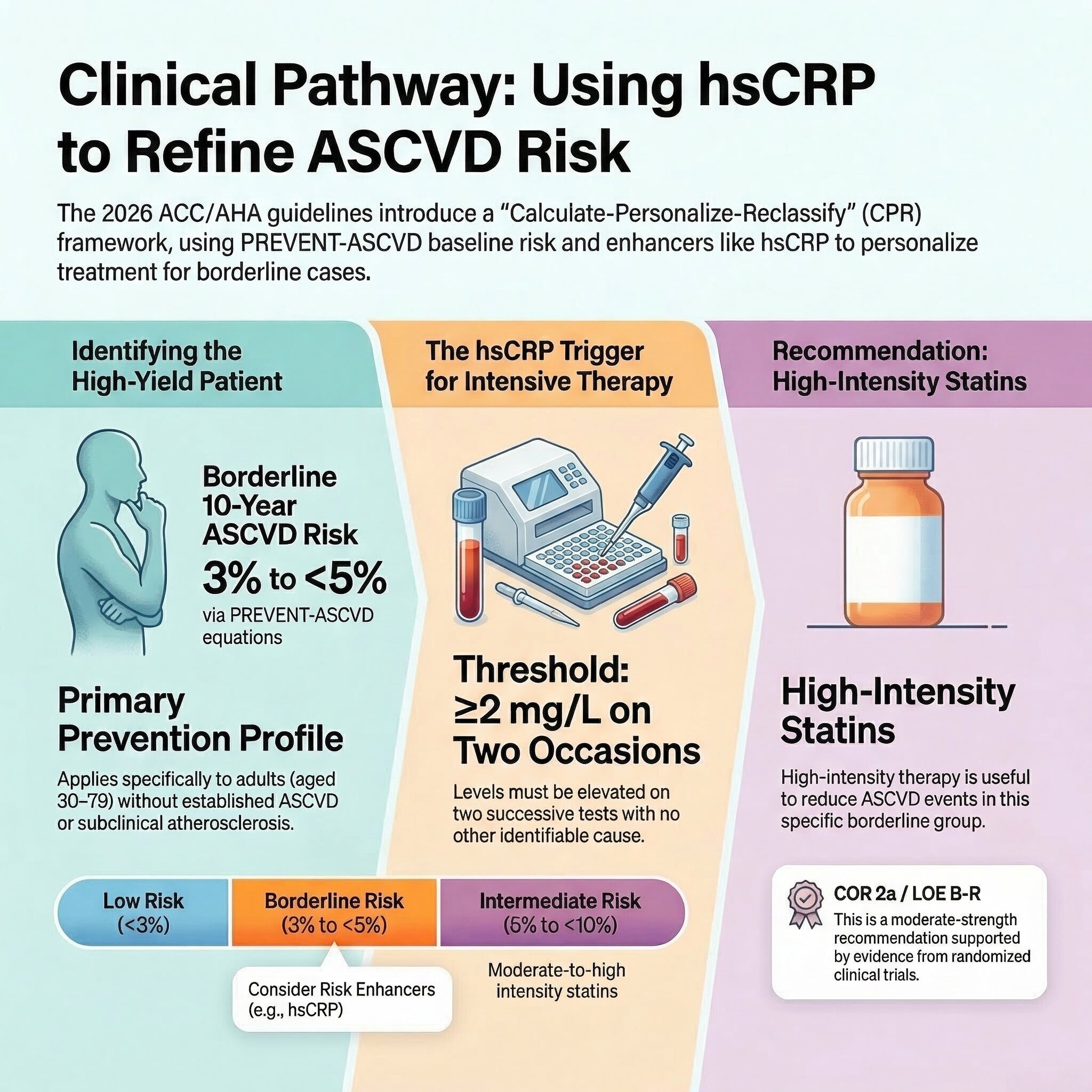
- Approche « CPR » : L'évaluation suit le modèle Calculate (Calculer le risque), Personalize (Personnaliser avec des facteurs aggravants) et Reclassify (Reclasser via le score calcique coronaire).
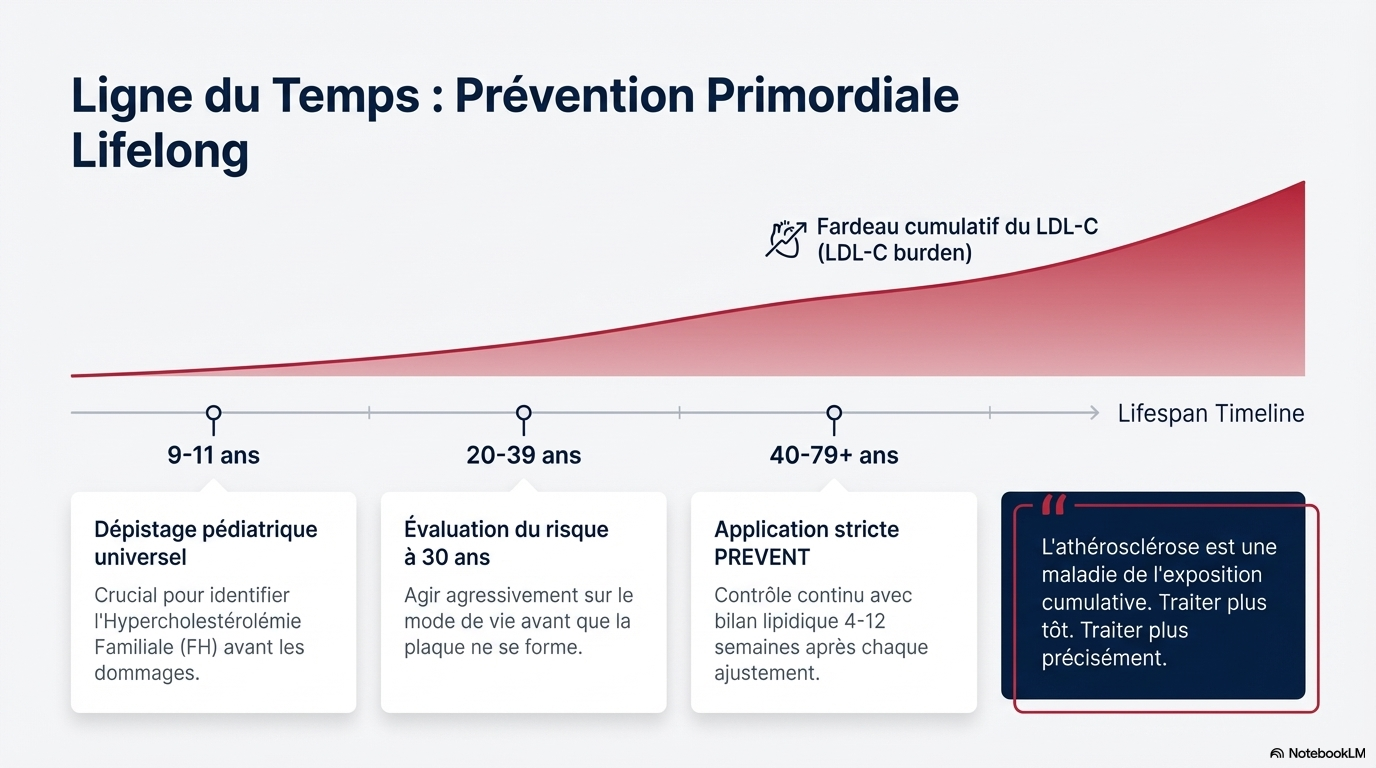
- Prévention primordiale : L'accent est mis sur l'optimisation des comportements de santé dès le plus jeune âge pour limiter l'exposition cumulée aux lipoprotéines athérogènes.
- La prévention primaire (LDL-C entre 70 et 189 mg/dL).
- L'hypercholestérolémie sévère (LDL-C ≥ 190 mg/dL).
- Le diabète et les maladies rénales chroniques.
- La prévention secondaire de la maladie cardiovasculaire athéroscléreuse (ASCVD).
- La gestion de l'hypertriglycéridémie et de la Lp(a) élevée.
2. Évaluation et Diagnostic : Nouveaux Standards
- Adultes : Dépistage recommandé dès 19 ans, puis au moins tous les 5 ans.
- Enfants : Dépistage universel entre 9 et 11 ans pour identifier l'hypercholestérolémie familiale (HF) et d'autres troubles précoces. Un dépistage en cascade (proches au premier degré) est recommandé dès l'âge de 2 ans si un parent est atteint d'HF ou d'ASCVD prématurée.
- Équations privilégiées : Les équations de Martin/Hopkins ou de Sampson/NIH sont désormais préférées à la formule de Friedewald pour estimer le LDL-C, car elles sont plus précises lorsque les niveaux de LDL sont bas ou que les TG sont élevés.
- Apolipoprotéine B (ApoB) : Recommandée pour guider l'intensification thérapeutique chez les patients sous traitement dont les objectifs de LDL-C sont atteints mais qui présentent un risque résiduel (diabète, syndrome CKM, TG élevés).
- Lipoprotéine(a) [Lp(a)] : Doit être mesurée au moins une fois pour affiner l'évaluation du risque. Un niveau ≥ 125 nmol/L (50 mg/dL) est considéré comme un facteur d'augmentation du risque.
|
Catégorie de risque (10 ans)
|
Seuil de risque
|
|---|---|
|
Faible
|
< 3 %
|
|
Limite (Borderline)
|
3 % à < 5 %
|
|
Intermédiaire
|
5 % à < 10 %
|
|
Élevé
|
≥ 10 %
|
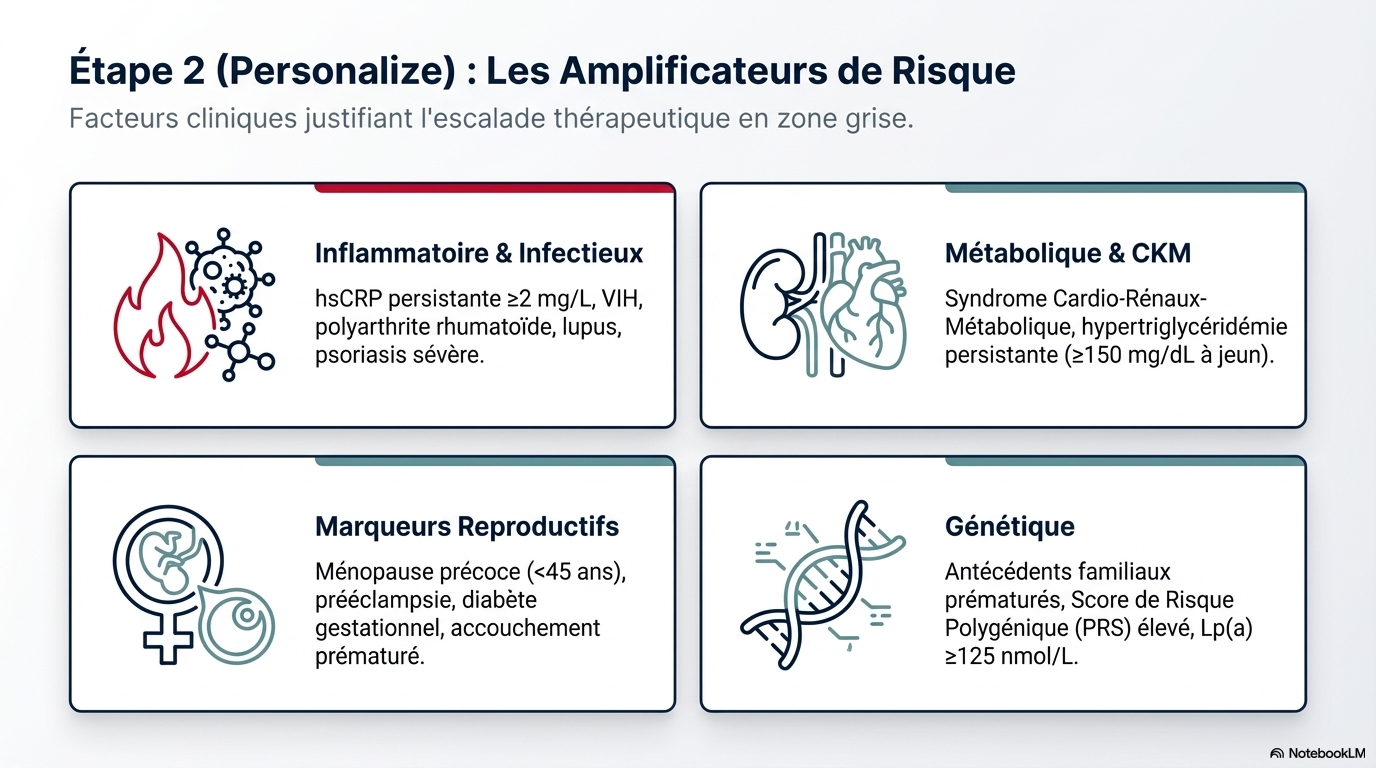
Facteurs d'Augmentation du Risque (Risk Enhancers)
- Antécédents familiaux d'ASCVD prématurée.
- Maladies inflammatoires chroniques (lupus, polyarthrite rhumatoïde).
- Marqueurs de risque reproductif (ménopause précoce < 45 ans, prééclampsie, diabète gestationnel).
- Syndrome cardio-rein-métabolique (CKM).
- Persistance de TG élevés (≥ 150 mg/dL à jeun).
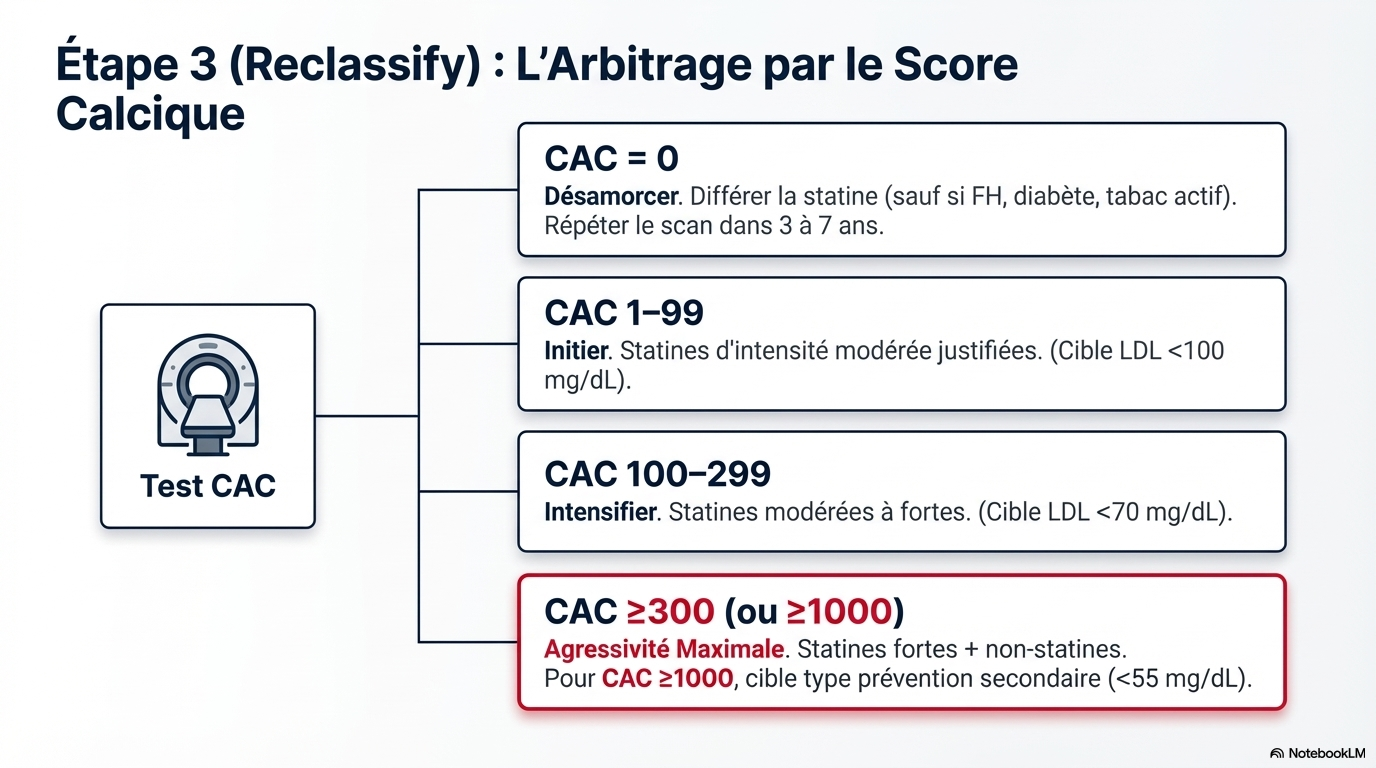
- CAC = 0 : Permet de différer le traitement par statine (sauf chez les fumeurs, les diabétiques ou les patients avec HF). Un nouveau test est recommandé après 3 à 7 ans.
- CAC > 0 : Recommande l'initiation d'un traitement hypolipémiant.
- CAC ≥ 100 ou ≥ 75e percentile : Indication forte pour l'initiation d'un traitement.
- CAC ≥ 1000 : Risque très élevé nécessitant une intensification thérapeutique (LDL-C < 55 mg/dL).
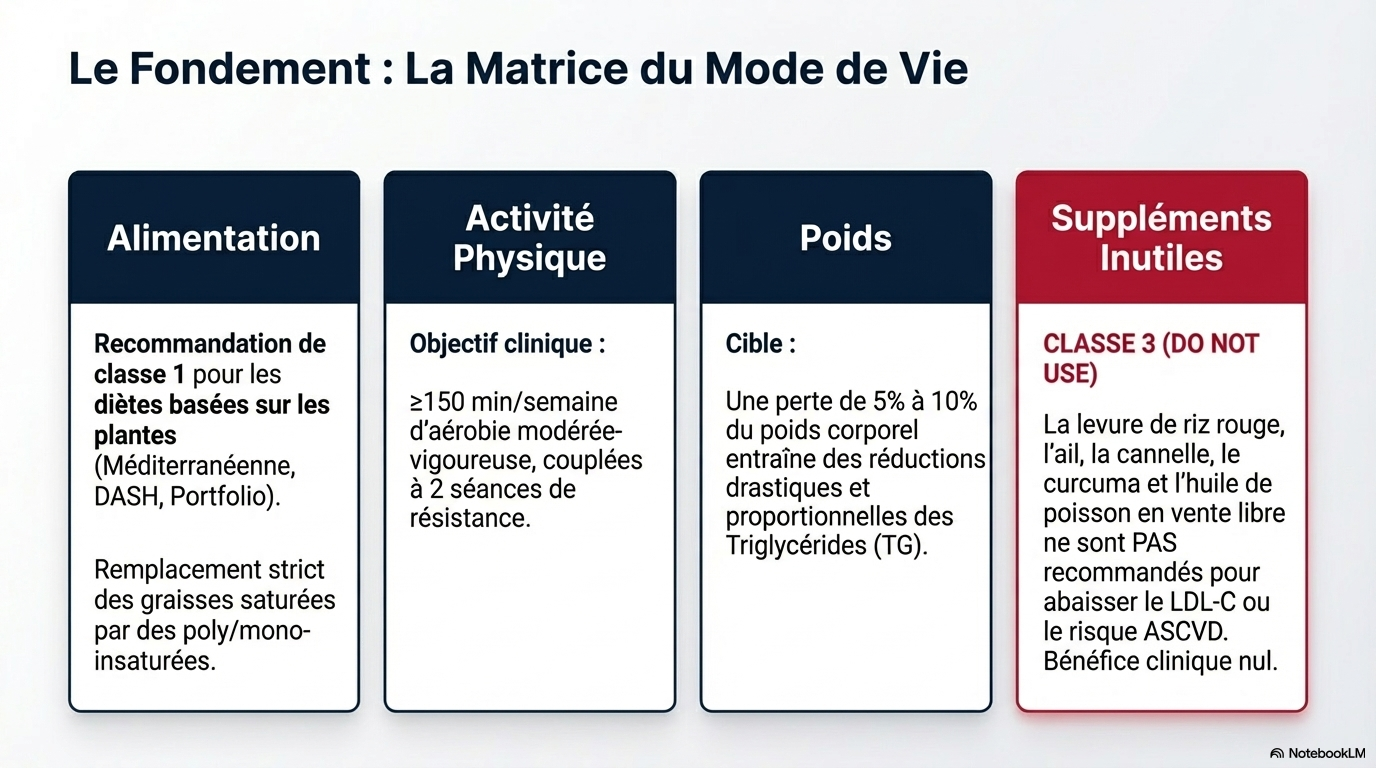
- Alimentation : Promotion des régimes de type méditerranéen, DASH ou végétarien, riches en fibres, fruits, légumes et noix. Remplacement des graisses saturées par des graisses insaturées.
- Activité physique : Au moins 150 minutes par semaine d'exercice aérobie d'intensité modérée à vigoureuse, complétées par 2 jours de renforcement musculaire.
- Suppléments alimentaires : L'usage de suppléments (huile de poisson non prescrite, ail, curcuma, levure de riz rouge) n'est pas recommandé pour abaisser le LDL-C en raison de données incohérentes et d'une efficacité limitée par rapport aux traitements validés.
|
Population de patients
|
Cible LDL-C (mg/dL)
|
Cible Non-HDL (mg/dL)
|
|---|---|---|
|
Prévention primaire (Risque < 10%)
|
< 100
|
< 130
|
|
Diabète / Risque élevé (≥ 10%)
|
< 70
|
< 100
|
|
ASCVD à très haut risque / HF avec ASCVD
|
< 55
|
< 85
|
|
Maladie Rénale Chronique (stade 3+)
|
< 55
|
< 85
|
- Les outils d'évaluation du risque standard ne doivent pas être utilisés pour les patients HF (sous-estimation du risque).
- Le test génétique est recommandé pour confirmer le diagnostic et faciliter le dépistage en cascade.
- Une réduction du LDL-C de ≥ 50 % est impérative, souvent par une polythérapie dès le départ.
- 40-75 ans : Statinothérapie d'intensité modérée systématique.
- Si facteurs de risque multiples : Intensité élevée recommandée pour viser une réduction de ≥ 50 % et un LDL-C < 70 mg/dL.
- TG 150-499 mg/dL : Focus sur le mode de vie et les statines.
- TG ≥ 500 mg/dL : Risque de pancréatite. Introduction de fibrates ou d'oméga-3 purifiés (EPA).
- TG ≥ 1000 mg/dL : Restriction sévère des graisses alimentaires (10-15 %) et élimination de l'alcool. Utilisation de l'olezarsen pour le syndrome de chylomicronémie familiale.
Ce document constitue le guide de pratique clinique 2026 pour la gestion de la dyslipidémie, élaboré conjointement par l'ACC, l'AHA et plusieurs organisations de santé spécialisées. Son objectif principal est de fournir un cadre actualisé pour l'évaluation, le diagnostic et le traitement des troubles lipidiques, incluant le cholestérol sanguin, les triglycérides et la lipoprotéine(a). Le texte introduit des innovations majeures, notamment l'utilisation des équations PREVENT pour une estimation plus précise du risque cardiovasculaire à 10 et 30 ans, ainsi qu'un retour marqué aux objectifs cibles de cholestérol LDL pour guider les décisions thérapeutiques. Il souligne l'importance d'une intervention précoce dès l'enfance et met en avant de nouveaux biomarqueurs comme l'apolipoprotéine B pour identifier les risques résiduels. Enfin, cette directive intègre les dernières données d'essais cliniques sur des thérapies innovantes tout en réaffirmant que l'optimisation du mode de vie demeure le pilier fondamental de la prévention des maladies cardiovasculaires.







INFOGRAPHIES




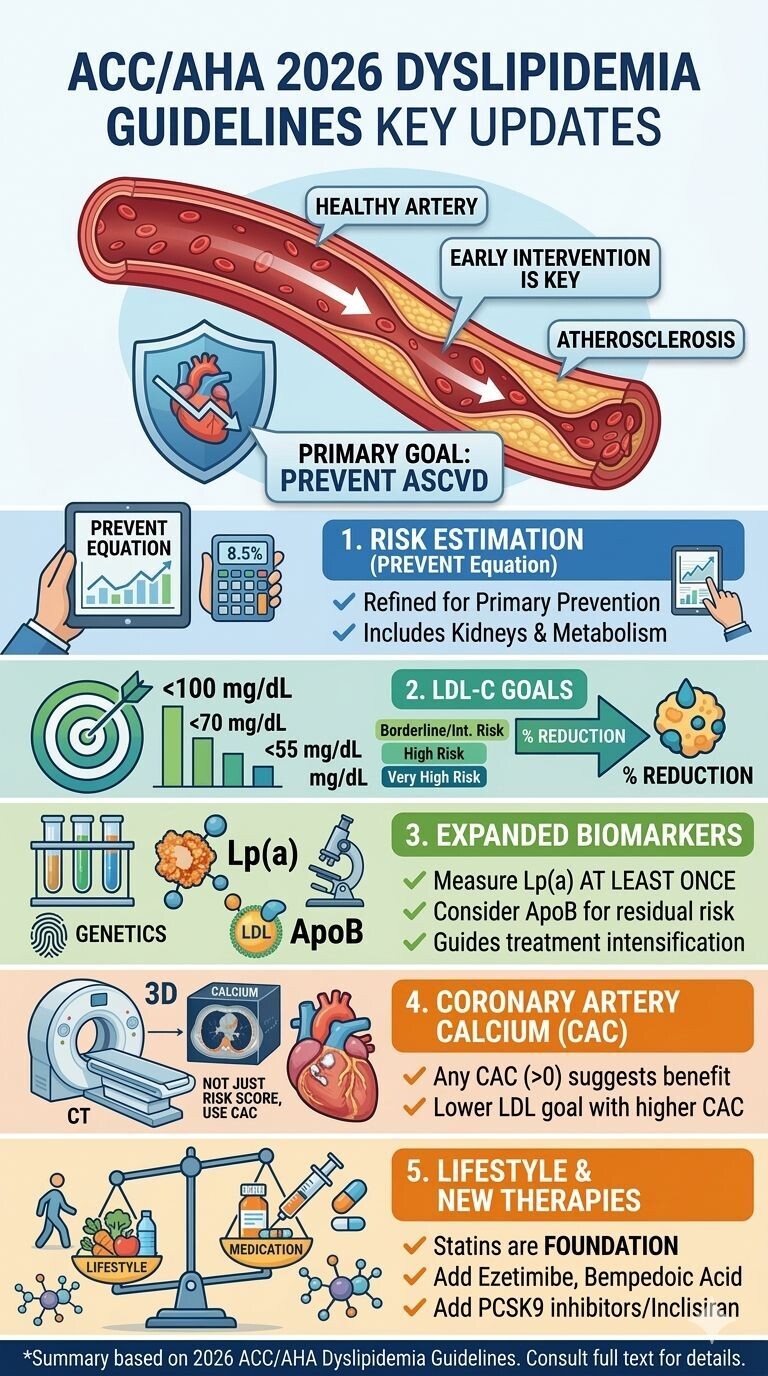
Commentaire
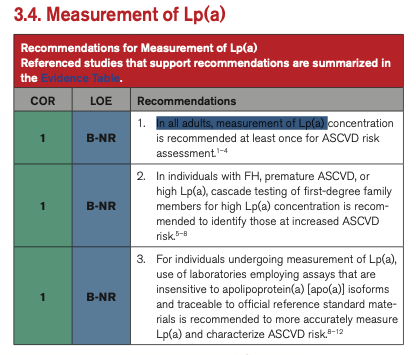
De plus, le score PREVENT est à l'honneur.
La PREVENTION CARDIOVASCULAIRE est très importante et il faut l'envisager le plus tôt possible ++++, notamment en cas d'hypercholestérolémie familiale. Le CAC est noté mais pas le SCORE DE RISQUE ARTÉRIEL PÉRIPHÉRIQUE, vraisemblablement plus pertinent que le CAC.
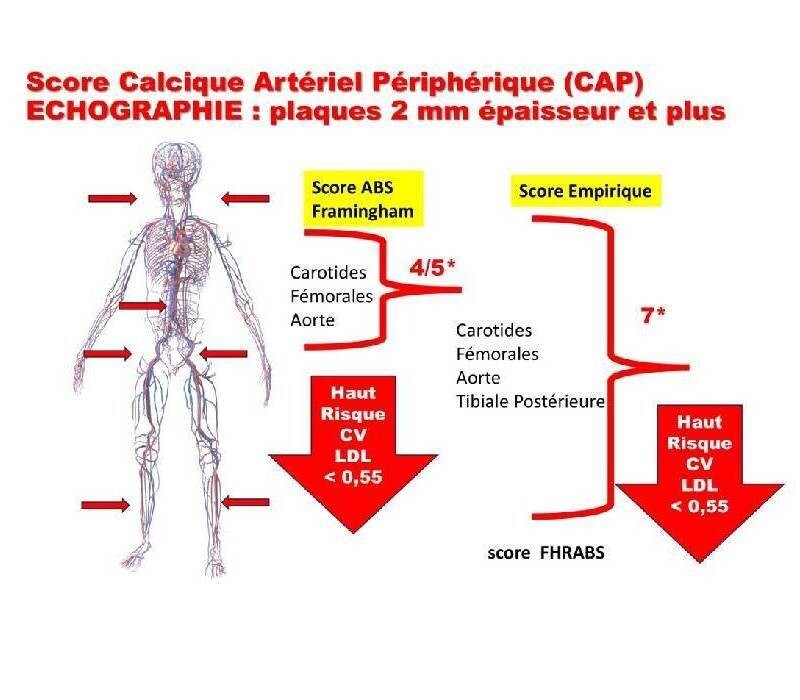
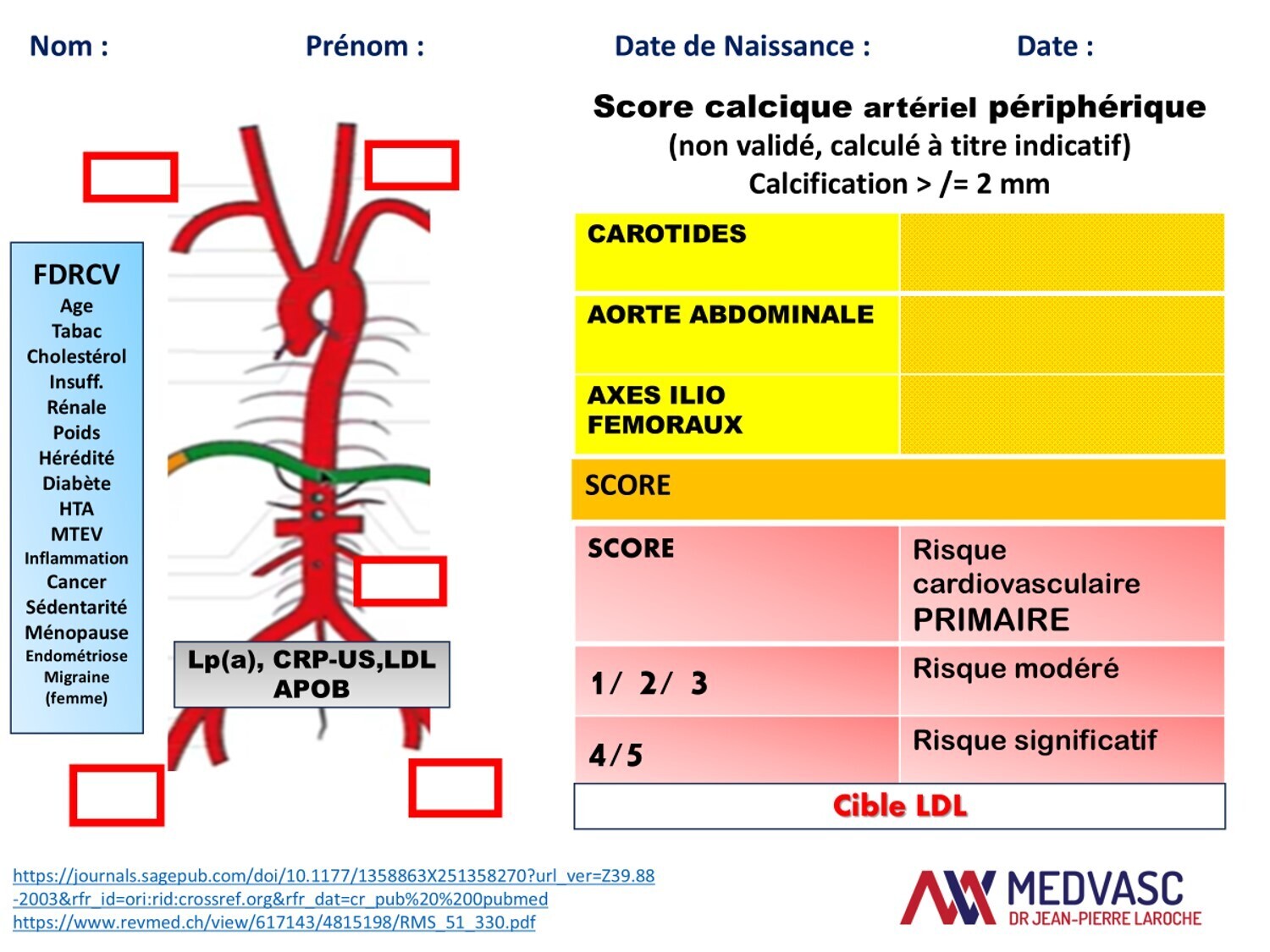
Calculateur SCORE PREVENT
https://professional.heart.org/en/guidelines-and-statements/prevent-calculator


