Mensah GA, Arnold N, Prabhu SD, Ridker PM, Welty FK. Inflammation and Cardiovascular Disease: 2025 ACC Scientific Statement: A Report of the American College of Cardiology. J Am Coll Cardiol. 2025 Sep 29:S0735-1097(25)07555-2. doi: 10.1016/j.jacc.2025.08.047. Epub ahead of print. PMID: 41020749.
https://www.jacc.org/doi/10.1016/j.jacc.2025.08.047
https://www.jacc.org/doi/10.1016/j.jacc.2025.08.047
Article en libre accès
Le rôle crucial de l'inflammation dans la pathogenèse et l'évolution clinique des maladies cardiovasculaires (MCV) a récemment suscité un intérêt croissant. En particulier, l'inflammation résiduelle, mesurée par la protéine C-réactive ultrasensible (hsCRP), demeure un facteur prédictif important des récidives, même chez les patients traités par statines. De même, un taux élevé de hsCRP chez des individus apparemment en bonne santé identifie un groupe à risque plus élevé chez lequel un traitement par statines réduit significativement le risque de premier événement cardiovasculaire majeur, même en cas de taux de LDL-cholestérol normal. Ce rapport offre une compréhension actualisée du rôle de l'inflammation chronique de bas grade dans les MCV et met en lumière de nouvelles découvertes majeures, notamment dans l'athérosclérose, l'infarctus du myocarde, l'insuffisance cardiaque et la péricardite. Des recommandations consensuelles sont présentées concernant le dépistage, l'évaluation et l'estimation du risque cardiovasculaire ; les biomarqueurs inflammatoires en imagerie cardiovasculaire ; l'inhibition de l'inflammation dans la prise en charge des facteurs de risque comportementaux et liés au mode de vie ; et les approches anti-inflammatoires en prévention primaire et secondaire, ainsi que dans l'insuffisance cardiaque et d'autres MCV. Ce rapport aborde également les défis actuels et les perspectives d'avenir. Par exemple, le rapport souligne que tous les essais de thérapie anti-inflammatoire en prévention secondaire n'ont pas été concluants et que des données probantes sont nécessaires avant de pouvoir formuler des recommandations générales concernant d'autres agents. De plus, même dans les essais concluants, l'interaction entre l'inflammation et les principaux systèmes physiologiques reste souvent incomplètement étudiée. Un autre axe de recherche prometteur concerne le rôle de nouvelles molécules lipidiques bioactives pro-résolutives spécifiques dans la résolution de l'inflammation et la réduction du risque de maladies cardiovasculaires. Globalement, les preuves liant l'inflammation aux maladies cardiovasculaires athéroscléreuses ne sont plus exploratoires, mais convaincantes et exploitables en clinique. Il est temps d'agir.
Tableau 1 Tableau des recommandations consensuelles
Le rôle crucial de l'inflammation dans la pathogenèse et l'évolution clinique des maladies cardiovasculaires (MCV) a récemment suscité un intérêt croissant. En particulier, l'inflammation résiduelle, mesurée par la protéine C-réactive ultrasensible (hsCRP), demeure un facteur prédictif important des récidives, même chez les patients traités par statines. De même, un taux élevé de hsCRP chez des individus apparemment en bonne santé identifie un groupe à risque plus élevé chez lequel un traitement par statines réduit significativement le risque de premier événement cardiovasculaire majeur, même en cas de taux de LDL-cholestérol normal. Ce rapport offre une compréhension actualisée du rôle de l'inflammation chronique de bas grade dans les MCV et met en lumière de nouvelles découvertes majeures, notamment dans l'athérosclérose, l'infarctus du myocarde, l'insuffisance cardiaque et la péricardite. Des recommandations consensuelles sont présentées concernant le dépistage, l'évaluation et l'estimation du risque cardiovasculaire ; les biomarqueurs inflammatoires en imagerie cardiovasculaire ; l'inhibition de l'inflammation dans la prise en charge des facteurs de risque comportementaux et liés au mode de vie ; et les approches anti-inflammatoires en prévention primaire et secondaire, ainsi que dans l'insuffisance cardiaque et d'autres MCV. Ce rapport aborde également les défis actuels et les perspectives d'avenir. Par exemple, le rapport souligne que tous les essais de thérapie anti-inflammatoire en prévention secondaire n'ont pas été concluants et que des données probantes sont nécessaires avant de pouvoir formuler des recommandations générales concernant d'autres agents. De plus, même dans les essais concluants, l'interaction entre l'inflammation et les principaux systèmes physiologiques reste souvent incomplètement étudiée. Un autre axe de recherche prometteur concerne le rôle de nouvelles molécules lipidiques bioactives pro-résolutives spécifiques dans la résolution de l'inflammation et la réduction du risque de maladies cardiovasculaires. Globalement, les preuves liant l'inflammation aux maladies cardiovasculaires athéroscléreuses ne sont plus exploratoires, mais convaincantes et exploitables en clinique. Il est temps d'agir.
Tableau 1 Tableau des recommandations consensuelles
| Biomarqueurs d'évaluation et d'analyse des risques
▪
Étant donné que les cliniciens ne traitent pas ce qu'ils ne mesurent pas, le dépistage universel de la hsCRP chez les patients en prévention primaire et secondaire, en association avec le cholestérol, représente une opportunité clinique majeure et est donc recommandé.
▪
D'autres biomarqueurs inflammatoires tels que la protéine amyloïde A sérique, l'IL-6, le fibrinogène, le nombre de globules blancs, le rapport neutrophiles/lymphocytes et le rapport EPA/AA permettent également de prédire le risque cardiovasculaire ; cependant, leur évaluation systématique n'apporte que peu d'éléments supplémentaires à la hsCRP, et seule la hsCRP est reconnue par les organismes de réglementation et a été utilisée de manière constante dans les principaux essais cliniques sur les résultats cardiovasculaires.
|
| Biomarqueurs d'imagerie
▪
Les biomarqueurs d'imagerie permettant de détecter l'inflammation vasculaire sont prometteurs dans la recherche, mais ne devraient pas être utilisés en pratique clinique courante.
|
| Dépistage de la hsCRP et inhibition de l'inflammation en prévention primaire
▪
Une seule mesure de hsCRP (>3 mg/L) peut être utilisée en pratique clinique courante pour identifier les individus présentant un risque inflammatoire accru si le patient n'est pas gravement malade.
▪
Chez les personnes présentant une charge inflammatoire accrue, il est recommandé d'initier précocement des interventions sur le mode de vie afin de réduire le risque inflammatoire.
▪
En prévention primaire, la découverte d'un taux de hsCRP constamment élevé doit conduire à envisager l'instauration ou l'intensification d'un traitement par statines, indépendamment du taux de cholestérol LDL.
|
| Dépistage de la hsCRP et approches anti-inflammatoires en prévention secondaire
▪
Chez les personnes atteintes d'une maladie cardiovasculaire connue, traitées ou non par statines, la hsCRP est au moins aussi puissante que le cholestérol LDL pour prédire les événements vasculaires récurrents, ce qui démontre l'importance du « risque inflammatoire résiduel » dans la pratique contemporaine.
▪
Chez les personnes sous traitement par statines, il convient d'envisager une augmentation de la posologie vers une dose plus élevée si les taux de hsCRP restent supérieurs à 2 mg/L, indépendamment du cholestérol LDL.
▪
La colchicine à faible dose réduit les événements cardiovasculaires chez les personnes atteintes d'athérosclérose chronique stable et est le premier agent anti-inflammatoire approuvé par la FDA à cette fin.
▪
La colchicine à faible dose est destinée à être utilisée en complément d'un traitement hypolipémiant ; cependant, son efficacité n'a pas été démontrée lorsqu'elle est administrée au moment d'une ischémie aiguë et elle doit être évitée chez les personnes souffrant d'une maladie hépatique ou rénale importante.
▪
Plusieurs nouveaux agents anti-inflammatoires, dont les inhibiteurs de l'IL-6, sont actuellement évalués dans le cadre d'essais randomisés en cours portant sur des patients atteints d'insuffisance rénale chronique, de dialyse, d'ICFEp et de syndrome coronarien aigu.
|
| Voies inflammatoires dans les risques comportementaux et liés au mode de vie
▪
Privilégiez les régimes anti-inflammatoires comme le régime méditerranéen ou le régime DASH.
○
Privilégiez la consommation de fruits, de légumes, de céréales complètes, de légumineuses, de noix et d'huile d'olive.
○
Augmentez votre consommation d'acides gras oméga-3 ; 2 à 3 repas de poisson par semaine sont recommandés, de préférence des poissons gras riches en EPA et DHA.
○
Réduisez votre consommation de viandes rouges et transformées, de glucides raffinés et de boissons sucrées.
▪
Pratiquez au moins 150 min/semaine d'exercice modéré ou 75 min/semaine d'exercice intense.
▪
Arrêter de fumer permet de réduire l'inflammation chronique de bas grade.
▪
Maintenir un poids santé contribue à atténuer l'inflammation systémique.
|
| Inflammation dans l'insuffisance cardiaque et autres maladies cardiovasculaires
▪
Les marqueurs inflammatoires et immunitaires tels que la hsCRP et l'IL-6 peuvent être utilisés comme prédicteurs de risque dans l'insuffisance cardiaque chronique.
▪
L'EPA+DHA peut être envisagé dans le cadre de la prise en charge des patients atteints d'insuffisance cardiaque de classe fonctionnelle NYHA II-IV, indépendamment de l'étiologie ou de la FEVG.
▪
Les statines peuvent être envisagées dans le cadre de la prise en charge des patients atteints d'insuffisance cardiaque ischémique et âgés de plus de 60 ans.
|
| Traitement anti-inflammatoire de la péricardite récurrente
▪
Le blocage de l'IL-1 peut être envisagé chez certains patients présentant de multiples épisodes récurrents de péricardite résistante à la colchicine et aux stéroïdes, avec des taux de hsCRP > 10 mg/L, en l'absence de tuberculose.
▪
Les nouvelles thérapies anti-inflammatoires pour la péricardite récurrente représentent une avancée thérapeutique importante pour les patients à haut risque.
|
AA = acide arachidonique ; MCV = maladie cardiovasculaire ; DASH = Approches diététiques pour stopper l'hypertension ; DHA = acide docosahexaénoïque ; EPA = acide eicosapentaénoïque ; FDA = Agence américaine des produits alimentaires et médicamenteux ; IC = insuffisance cardiaque ; IC-FEp = insuffisance cardiaque à fraction d'éjection préservée ; hsCRP = protéine C-réactive ultrasensible ; IL-1 = interleukine-1 ; IL-6 = interleukine-6 ; LDL = lipoprotéines de basse densité ; FEVG = fraction d'éjection ventriculaire gauche.

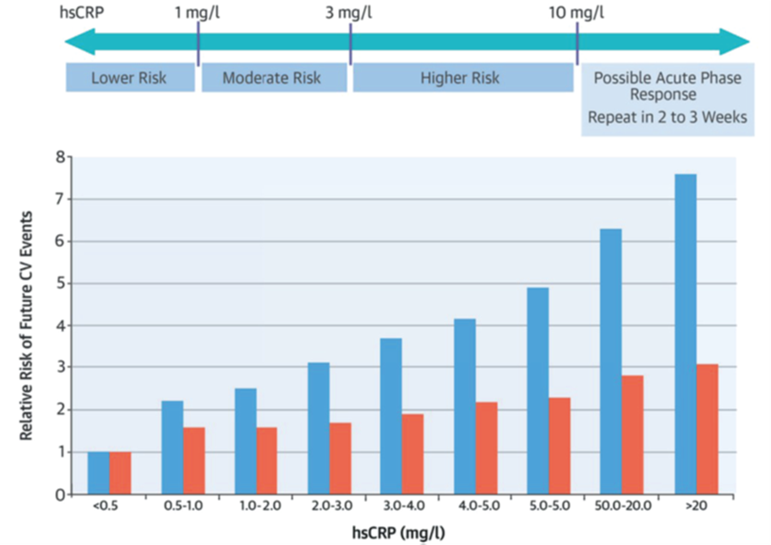
Figure 1 Interprétation clinique de la hsCRP pour la prédiction du risque cardiovasculaire
La relation entre l'inflammation et le risque cardiovasculaire est linéaire sur une large gamme de valeurs de protéine C-réactive ultrasensible (hsCRP). Les barres bleues représentent les risques relatifs bruts ; les barres rouges représentent les risques relatifs ajustés selon les facteurs traditionnels du score de risque de Framingham. Données issues de Ridker et al.<sup> 28 </sup> Reproduites d'après Ridker et al. <sup>23</sup>
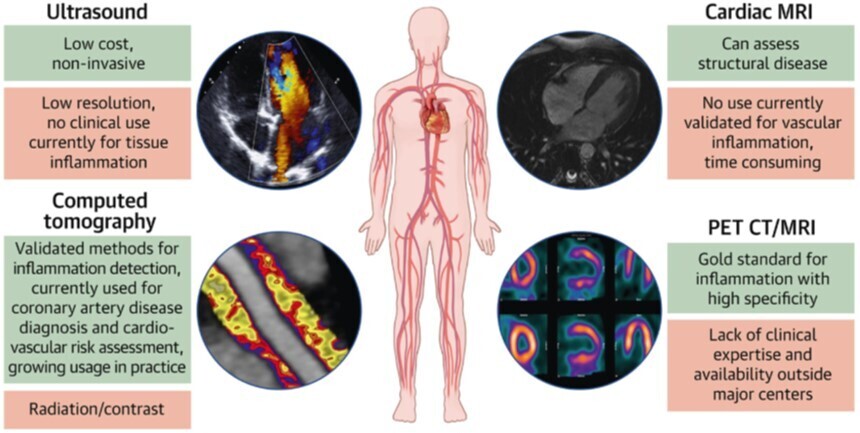

Modalités d'imagerie pour détecter l'inflammation vasculaire
Résumé des modalités d'imagerie clinique utilisées ou en développement pour la détection non invasive de l'inflammation vasculaire. Reproduit avec l'autorisation de West et al. 30 CT = tomodensitométrie ; IRM = imagerie par résonance magnétique ; TEP = tomographie par émission de positons.

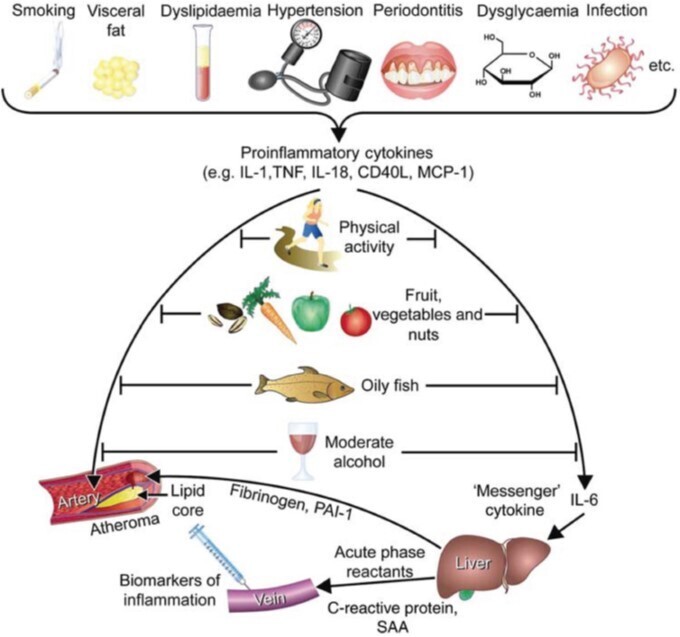
Les facteurs de risque influencent l'athérogenèse par leurs effets sur l'inflammation, reflétés par les biomarqueurs de la réponse de phase aiguë.
La partie supérieure présente une sélection de facteurs de risque d'athérosclérose susceptibles d'induire la production de cytokines pro-inflammatoires telles que l'interleukine (IL)-1 ou le facteur de nécrose tumorale alpha (TNF-α). Ces médiateurs inflammatoires peuvent agir directement au niveau de la paroi artérielle pour favoriser la formation et la progression de l'athérome, ainsi que les complications thrombotiques (à gauche). Les cytokines pro-inflammatoires déclenchent également la réponse de phase aiguë au niveau du foie par l'intermédiaire de l'IL-6, la « cytokine messagère » (à droite). Les réactifs de phase aiguë comprennent des protéines impliquées dans la voie causale de l'athérothrombose (par exemple, le fibrinogène ou l'inhibiteur-1 de l'activateur du plasminogène [PAI-1]) ou des biomarqueurs solubles tels que la protéine C-réactive ou la protéine amyloïde sérique A (SAA), qui peuvent être dosés dans le sang périphérique (en bas). Les facteurs qui atténuent l'athérothrombose (au centre), dont certains sont difficiles à quantifier en pratique clinique (par exemple, les facteurs alimentaires ou l'activité physique), peuvent également influencer les biomarqueurs de l'inflammation, renforçant ainsi leur capacité à compléter les facteurs de risque traditionnels pour prédire l'évolution de la maladie et cibler les traitements. Reproduit avec l'autorisation de Libby et al. 46 CD40L = ligand du cluster de différenciation 40 ; MCP-1 = protéine chimioattractive des monocytes-1.

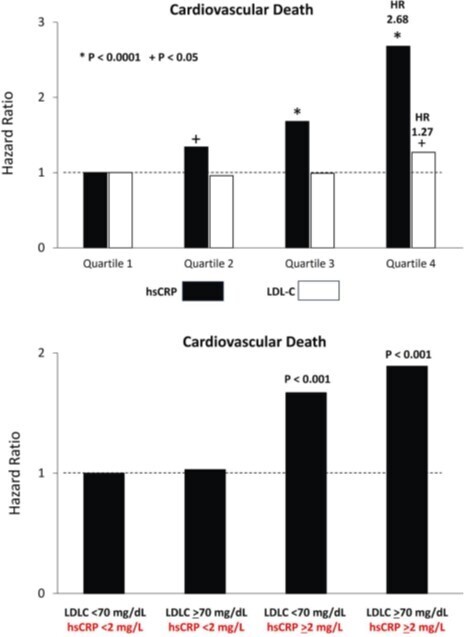
6 Risque inflammatoire résiduel évalué par la hsCRP et risque de cholestérol résiduel évalué par le cholestérol LDL comme prédicteurs d'événements cardiovasculaires et de décès futurs
(En haut) Après un traitement par statines, le risque de décès cardiovasculaire est plus élevé chez les personnes présentant une augmentation du taux de protéine C-réactive ultrasensible (hsCRP) (noir) que chez celles présentant une augmentation du taux de cholestérol LDL (blanc). (En bas) Après un traitement par statines, le risque de décès cardiovasculaire est élevé chez les personnes présentant un taux élevé de hsCRP et un faible taux de cholestérol LDL, mais inversement faible chez celles présentant un faible taux de hsCRP et un taux élevé de cholestérol LDL. Reproduit avec l'autorisation de Ridker et a
Recommandations consensuelles : dépistage de la hsCRP et approches anti-inflammatoires en prévention secondaire
Recommandations consensuelles : dépistage de la hsCRP et approches anti-inflammatoires en prévention secondaire
▪
Chez les personnes atteintes d'une maladie cardiovasculaire connue, traitées ou non par statines, la hsCRP est au moins aussi puissante que le cholestérol LDL pour prédire les événements vasculaires récurrents, ce qui démontre l'importance du « risque inflammatoire résiduel » dans la pratique contemporaine.
▪
Chez les personnes sous traitement par statines, il convient d'envisager une augmentation de la posologie vers une dose plus élevée si les taux de hsCRP restent supérieurs à 2 mg/L, indépendamment du cholestérol LDL.
▪
La colchicine à faible dose réduit les événements cardiovasculaires chez les personnes atteintes d'athérosclérose chronique stable et est le premier agent anti-inflammatoire approuvé par la Food and Drug Administration américaine à cette fin.
▪
La colchicine à faible dose est destinée à être utilisée en complément d'un traitement hypolipémiant ; cependant, son efficacité n'a pas été démontrée lorsqu'elle est administrée au moment d'une ischémie aiguë et elle doit être évitée chez les personnes souffrant d'une maladie hépatique ou rénale importante.
▪
Plusieurs nouveaux agents anti-inflammatoires sont actuellement évalués dans le cadre d'essais randomisés en cours, dans le contexte de l'insuffisance rénale chronique, de la dialyse, de l'ICFEp et du syndrome coronarien aigu.
Recommandations consensuelles : voies inflammatoires et risques comportementaux et liés au mode de vie
▪
Privilégiez les régimes anti-inflammatoires comme le régime méditerranéen ou le régime DASH (Dietary Approaches to Stop Hypertension).
○
Privilégiez la consommation de fruits, de légumes, de céréales complètes, de légumineuses, de noix et d'huile d'olive.
○
Augmentez votre consommation d'acides gras oméga-3 ; 2 à 3 repas de poisson par semaine sont recommandés, de préférence des poissons gras riches en EPA+DHA.
○
Réduisez votre consommation de viandes rouges et transformées, de glucides raffinés et de boissons sucrées.
▪
Pratiquez au moins 150 minutes d'exercice aérobique modéré ou 75 minutes d'exercice aérobique vigoureux par semaine pour aider à réduire l'inflammation chronique de bas grade.
▪
Arrêter de fumer permet de réduire l'inflammation chronique de bas grade et ainsi de diminuer le risque de maladies cardiovasculaires athéroscléreuses (ASCVD).
▪
Maintenir un poids santé permet d'atténuer l'inflammation systémique et de diminuer le risque de maladies cardiovasculaires athéroscléreuses.
Recommandations consensuelles : traitement anti-inflammatoire de la péricardite récurrente
▪
Le blocage de l'IL-1 peut être envisagé chez certains patients présentant de multiples épisodes récurrents de péricardite résistante à la colchicine et aux stéroïdes, avec des taux de hsCRP > 10 mg/L, en l'absence de tuberculose.
▪
Les nouvelles thérapies anti-inflammatoires pour la péricardite récurrente représentent une avancée thérapeutique importante pour les patients à haut risque.
Recommandations pour la recherche
Évaluation et analyse des risques
▪
Une compréhension plus approfondie de l'interaction entre les biomarqueurs inflammatoires circulatoires et d'imagerie est nécessaire.
▪
L’association de biomarqueurs inflammatoires circulants et d’imagerie permettrait-elle d’améliorer la prédiction des maladies cardiovasculaires en prévention primaire et secondaire ?
▪
Des essais cliniques randomisés de grande envergure supplémentaires sont nécessaires pour évaluer de nouveaux agents capables de réduire l'inflammation coronarienne.
prévention primaire
▪
Des essais randomisés de grande envergure, contrôlés par placebo, sont nécessaires pour évaluer les bénéfices et les risques potentiels d'un traitement anti-inflammatoire sélectif dans la prévention primaire des maladies cardiovasculaires athéroscléreuses.
▪
Quels patients tireraient le plus grand bénéfice d'un traitement anti-inflammatoire en prévention primaire ? Par exemple, ceux présentant un risque inflammatoire résiduel (contrôle suboptimal des facteurs de risque traditionnels) ? À l'inverse, existe-t-il des groupes de patients, comme ceux présentant un risque accru d'infection, qui devraient éviter les stratégies anti-inflammatoires ?
▪
Quel serait le moment optimal pour débuter un traitement anti-inflammatoire ?
▪
Quel est le rôle du traitement anti-inflammatoire en prévention primaire ? Une intervention précoce est-elle préférable ? Quelle est la durée totale de traitement recommandée ?
▪
La durée d'exposition à un taux élevé de hs-CRP aurait-elle une incidence sur le risque futur de maladies cardiovasculaires ?
Inflammation dans l'insuffisance cardiaque et autres maladies cardiovasculaires
▪
Identifier les endotypes de la maladie dans l'insuffisance cardiaque humaine susceptibles de bénéficier d'une immunomodulation.
▪
Définir des marqueurs biochimiques et d'imagerie de l'inflammation du tissu cardiaque chez l'homme qui soient hautement spécifiques et mesurables de manière sérielle.
▪
Identifier les populations de cellules immunitaires spécifiques (et les mécanismes d'activation) qui sont obligatoires pour la progression du remodelage cardiaque défavorable à différents stades de l'insuffisance cardiaque.
▪
Définir les liens mécanistiques (et la communication inter-organes) entre les systèmes hématopoïétique et lymphoïde et le cœur défaillant.
▪
Décrire les composantes nécessaires de l'axe immunofibrotique dans l'insuffisance cardiaque.
▪
Définir les mécanismes arythmogènes spécifiques liés aux différentes populations de cellules immunitaires innées et adaptatives du cœur.
Appel à l'action : inflammation et maladies cardiovasculaires
Les preuves liant l'inflammation chronique de bas grade à l'apparition et à la progression des maladies cardiovasculaires athéroscléreuses (MCVA) sont solides, et plusieurs essais cliniques randomisés contrôlés de référence démontrent que cibler l'inflammation réduit le risque cardiovasculaire indépendamment de la réduction des lipides. Nous sommes donc entrés dans une ère où les preuves liant l'inflammation aux MCVA ne sont plus exploratoires, mais convaincantes et cliniquement exploitables. Cependant, les cliniciens ne traitent pas ce qu'ils ne mesurent pas. Par conséquent, le moment est venu pour les recommandations de pratique clinique d'intégrer un dépistage systématique de la hsCRP chez les patients en prévention primaire et secondaire, en association avec le cholestérol LDL, et de préconiser des interventions anti-inflammatoires chez les patients atteints de MCVA avérée et présentant des signes de risque inflammatoire résiduel, quel que soit leur taux de cholestérol LDL. Le moment est également venu d'élaborer des stratégies visant à sensibiliser davantage les médecins au rôle crucial de l'inflammation dans les maladies cardiovasculaires et à accélérer l'adoption de traitements anti-inflammatoires fondés sur des données probantes et conformes aux recommandations, grâce à la recherche sur la diffusion et la mise en œuvre. Étant donné que la perte de poids, l'exercice physique et l'arrêt du tabac peuvent réduire la hsCRP, la prise en compte des mécanismes biologiques de l'inflammation favorisera davantage la prévention primordiale et primaire. L'inflammation est également fortement impliquée dans diverses affections cardiovasculaires, notamment la péricardite, l'insuffisance cardiaque et l'ischémie coronarienne aiguë ; il est donc essentiel d'approfondir la recherche sur les mécanismes inflammatoires et immunitaires sous-jacents à ces pathologies afin d'identifier et de développer de nouvelles stratégies thérapeutiques anti-inflammatoires ou immunomodulatrices applicables à l'humain. Il est urgent d'agir.

