Inertie Médicale
-
de l'INERTIE MEDICALE : en 4 actes
"Première loi du mouvement, pu principe d'inertie :
Tout corps pésévère dans l'état de repos
ou de mouvement uniforme en ligne droite
dans lequel il se trouve, à moins qu'une force
n'agisse sur lui, et ne le contraigne à changer d'état"
Sir Issac Nexton, Principes mathématiques de la philiosophie naturelle (1687), taduction par Emmile du Châtelet (1756), citation retrouvée dans le livre de Gérard Reach 'l'Intertie clinique"
ACTE 1 :Guideline-Concordant Statin Therapy, Use in Secondary Prevention Should the Medical Community Wait for Divine Intervention?,
Utilisation de la thérapie aux statines conforme aux directives dans la prévention secondaire : la communauté médicale devrait-elle attendre l'intervention divine ?∗Salim S. Virani,Christie M. Ballantyne, etLaura A. Petersen J Am Coll Cardiol . 2022 mai , 79 (18) 1814–1817
https://www.jacc.org/doi/10.1016/j.jacc.2022.02.042 Libre d'accès
Cet éditorial est conscré à cet article :ACTE 2 : High-Intensity Statin Use Among Patients With Atherosclerosis in the U.S., Adam J. Nelson, Kevin Haynes, Sonali Shambhu, Zubin Eapen, Mark J. Cziraky, Michael G. Nanna, Sara B. Calvert, Kerrin Gallagher, Neha J. Pagidipati, Christopher B. Granger, .,Journal of the American College of Cardiology, Volume 79, Issue 18, 2022,https://www.jacc.org/doi/10.1016/j.jacc.2022.02.048
Utilisation de statines à haute intensité chez les patients atteints d'athérosclérose aux États-Unis
Contexte
Le traitement préventif chez les patients atteints d' une maladie cardiovasculaire athéroscléreuse (ASCVD) établie est généralement sous-utilisé. On ne sait pas si les nouvelles recommandations des lignes directrices et l'accent mis sur la mise en œuvre ont amélioré l'utilisation des statines à haute intensité .Objectifs
Cette étude visait à évaluer les modèles et les prédicteurs de l'utilisation des statines chez les patients atteints d'ASCVD.
Méthodes
Dans cette étude de cohorte rétrospective , les données pharmaceutiques et médicales d'un plan de santé commercial ont été interrogées pour les patients atteints d'une ASCV établie entre le 31 janvier 2018 et le 31 janvier 2019. L'utilisation de statines à une date index du 31 janvier 2019 a été évaluée, tout comme l'observance et l'arrêt sur 12 mois. Une régression logistique multivariable a été utilisée pour déterminer les associations indépendantes avec l'utilisation de statines d'intensités variables.Résultats
Sur les 601 934 patients atteints d'une ASCV établie, 41,7 % étaient des femmes et l'âge moyen était de 67,5 ± 13,3 ans. Dans l'ensemble, 22,5 % de la cohorte prenaient une statine à haute intensité, 27,6 % prenaient une statine à intensité faible ou modérée et 49,9 % ne prenaient aucune statine. Dans l'analyse multivariée, les patients plus jeunes, les femmes et ceux ayant un score de comorbidité de Charlson plus élevé étaient moins susceptibles de se voir prescrire une statine. Parmi les utilisateurs de statines, les patientes, les patients âgés et ceux atteints de maladie artérielle périphérique étaient moins susceptibles de prendre une formulation à haute intensité, alors qu'une consultation en cardiologie l'année précédente augmentait les chances. La majorité des utilisateurs de teintures à haute intensité ont atteint des niveaux élevés d'adhérence.
Conclusion
Une sous-utilisation substantielle des statines persiste dans une vaste cohorte assurée et contemporaine de patients atteints d'ASCVD aux États-Unis. En particulier, des lacunes préoccupantes dans l'utilisation appropriée des statines subsistent chez les patients plus jeunes, les femmes et les personnes atteintes d'ASCVD non coronarienne.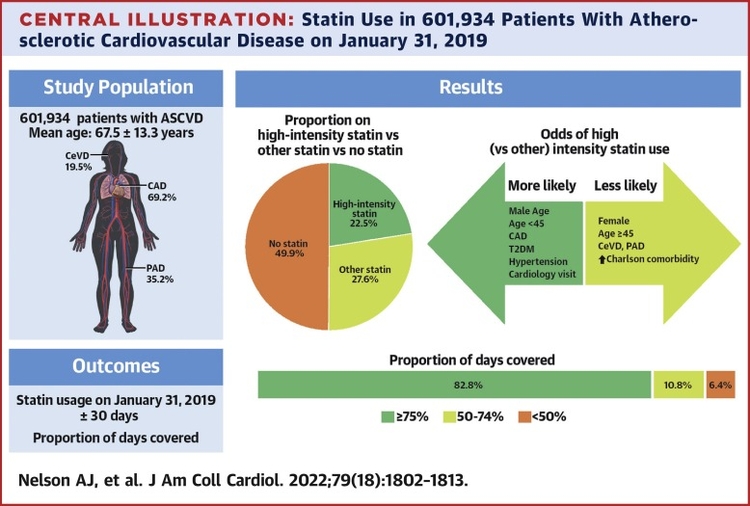
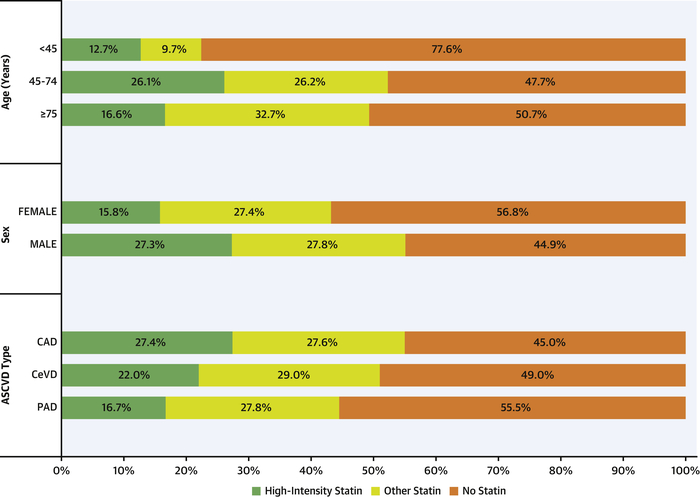 Utilisation de statines parmi les sous-groupes clésPatients présentés par utilisation initiale de statines (haute intensité = vert , autre statine = jaune et pas de statine = orange ) dans des sous-groupes clés d'âge, de sexe et de phénotype ASCVD . ASCVD = maladie cardiovasculaire athéroscléreuse ; CAD = maladie coronarienne ; CeVD = maladie cérébrovasculaire ; MAP = artériopathie périphérique.
Utilisation de statines parmi les sous-groupes clésPatients présentés par utilisation initiale de statines (haute intensité = vert , autre statine = jaune et pas de statine = orange ) dans des sous-groupes clés d'âge, de sexe et de phénotype ASCVD . ASCVD = maladie cardiovasculaire athéroscléreuse ; CAD = maladie coronarienne ; CeVD = maladie cérébrovasculaire ; MAP = artériopathie périphérique.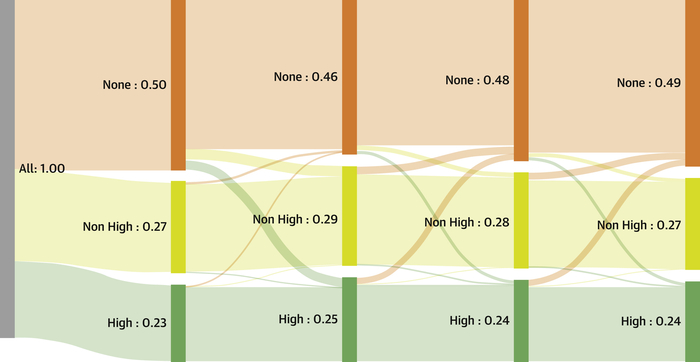 Diagramme de Sankey illustrant la dynamique de l' utilisation des statines dans le suiviLa proportion de patients recevant des statines à haute intensité est ombrée en vert , ceux qui reçoivent des statines à faible intensité sont en jaune et ceux qui ne reçoivent pas de statine sont en orange . Les nombres noirs représentent la proportion ombrée en pourcentage de la population globale. Les lignes verticales représentent des intervalles de 3 mois.
Diagramme de Sankey illustrant la dynamique de l' utilisation des statines dans le suiviLa proportion de patients recevant des statines à haute intensité est ombrée en vert , ceux qui reçoivent des statines à faible intensité sont en jaune et ceux qui ne reçoivent pas de statine sont en orange . Les nombres noirs représentent la proportion ombrée en pourcentage de la population globale. Les lignes verticales représentent des intervalles de 3 mois.
Cette étude portant sur plus de 600 000 patients américains atteints d' ASCVD avérée révèle une sous-utilisation substantielle des statines et de leurs formulations à haute intensité, ce qui est probablement un facteur majeur de décès et d'invalidité évitables. En particulier, les lacunes dans la prise en charge des patients plus jeunes, des femmes et des personnes atteintes d'ASCVD non coronarienne ne montrent aucun signe d'amélioration par rapport à la littérature antérieure.
Les médicaments à base de statines, en particulier les formulations à haute intensité, sont sous-utilisés chez les patients atteints d' athérosclérose établie aux États-Unis., en fait partout, France aussi Les patients plus jeunes, les femmes et les personnes souffrant de comorbidités sont moins susceptibles de suivre un traitement par statines, et les utilisateurs de statines qui sont plus âgés, de sexe féminin ou qui souffrent d' une maladie artérielle périphérique sont moins susceptibles de recevoir des formulations à haute intensit
Commentaire"Plus de 30 ans de preuves montrent que le traitement par statines (en particulier les statines à haute intensité) réduit les événements vasculaires majeurs chez les patients atteints de maladie cardiovasculaire athéroscléreuse (ASCVD). Cet avantage est obtenu avec un excellent profil de sécurité. Dans une remarquable démonstration d'unanimité, toutes les recommandations, y compris celles de l'American College of Cardiology et de l'American Heart Association, recommandent un traitement par statines à haute intensité comme recommandation de classe I chez les patients atteints d'ASCVD. Il est donc surprenant que l'utilisation des statines et des statines de haute intensité reste faible chez ces patients.
Commentaire
Reprenons le tableau de synthèse.
Parmisles 601 934 patients de cette études, il faut noter 69,2% de coronariens, 35.2 % d'AOMI et 19.5% d'atteintes cérébro vasculaires.
Chez quels patients une statine à haute dose n'est pas prescriptes : les femmes, age > 45 ans, les atteintres crébrales et l'AOMI, une augmemention du score de comorbitié de Charlson. Deplus seullement 22.5% ont uen statine à forte dose. Enfin et surtout 50% fde la population n'était pas sous statine danbs un contextre de ^prévention secondaire CV
Si je me réfère à moçn expérience je retouve des données similaires en cas notramment d'AOMI. Les doses fortes sont très peu prescrites et sont très peu suivies par les patients, il exciste vchez les médevcins une "hésitation fortre dose de statine". Cette hésitation expoliquele nombre faible de patiuents qui sont dans la cible du LDL< 0.55. De plus toujours poir l'AOMI il existge un nombre significatif de patients sans statine du tout, souvent c'est le patient qui a refusé la statine. Dans ce cas la levure de riz rouge est encore prescrite ! Les femmes sont sous traités en général et notamment pour les stétines, phénomène récurrent que l'on, souligne chaque jourr. Enfin les atients avrec plusieurs facteurs de co morbidité + la fragilié sont aussi un obstacle aux statiune. L'effet NOCEBO des statines reste un obstacle important à leur prescription,
Les auteurs de cer aticle on fait un focus sur l'AOMI"Cette étude confirme que les patients atteints d' AOMI continuent de représenter un sous-groupe d'ASCVD négligé en ce qui concerne l'utilisation des statines. L'AOMI est reconnue depuis longtemps comme une manifestation à haut risque d'ASCVD pour la mortalité cardiovasculaire et non cardiovasculaire, et pourtant un sous-traitement relatif a été documenté pendant plus de 20 ans, avec <20 % recevant une statine aussi récemment qu'en 2013. Dans des données plus récentes de 2017, Colantonio et al a évalué une cohorte harmonisée de Medicare et MarketScan de plus de 900 000 patients américains atteints d'ASCVD établie et a constaté qu'entre 33,9 % et 56,0 % des patients atteints d'AOMI prenaient une dose et une formulation de statine, avec entre 15,6 % et 29,1 % de ceux signalant un traitement de haute intensité utiliser. Ceci est remarquablement cohérent avec notre propre découverte selon laquelle 44,5 % des patients atteints de PAD ont reçu une statine, dont seulement 37,5 % ont reçu une formulation à haute intensité, réaffirmant non seulement l'écart persistant dans les soins de l'AOMI, mais également l'absence de progrès. Pour une maladie affectant plus de 200 millions de personnes dans le monde qui comporte un risque élevé de mortalité et de morbidité et pour laquelle les statines ont prouvé leur efficacité (et les statines à haute intensité ont des avantages supplémentaires ) est une préoccupation constante"
ACTE 3 : Les presptions médicamenteuse dans l'AOMI ont été analyseés par Alessandra Bura-Rivière dans un article "Outcomes and management costs of peripheral arterial disease in France" JVS, 2018 Jun;67(6):1834-1843.https://www.jvascsurg.org/article/S0741-5214(17)32504-1/fulltext
Une cohorte de patients diagnostiqués avec une AOMI entre 2007 et 2011 a été extraite de la base de données des réclamations de l' Echantillon Généraliste des Bénéficiaires (EGB). Les patients ont été suivis à partir de la date du diagnostic de l'AOMI. Leurs caractéristiques, l'incidence des décès et d'autres événements, les traitements et les coûts ont été analysés par comparaison avec des témoins sans AOMI appariés selon l'âge et le sexe.
Il y avait 5889 patients avec une AOMI identifiés. L'âge moyen était de 70,8 ans et 68,1 % des patients étaient de sexe masculin. Le diabète était présent chez 28,9 % des patients (13,2 % des témoins), l'hypercholestérolémie chez 52,9 % (28,7 %) et l'hypertension chez 46,6 % (12,3 %) ; 4,9 % des patients avaient des antécédents d'angor instable ou d'infarctus du myocarde (0,5 %) et 6,0 % avaient des antécédents d'accident vasculaire cérébral ou d'accident ischémique transitoire (1,4 %). A l'inclusion, 69,3% des patients recevaient des antiagrégants plaquettaires (17,3%), 52,3% des statines (21,9%), 26,7% des inhibiteurs de l'enzyme de conversion (13,7%) et 24,2% des antagonistes des récepteurs de l'angiotensine (16,6%).Les taux de mortalité cumulés étaient de 13,2 % à 1 an et de 19,4 % à 2 ans (3,2 % et 6,5 % chez les témoins). Les taux d'incidence cumulés de décès et d'événements cardiovasculaires majeurs (infarctus du myocarde et AVC ischémique) étaient de 15,7 % (intervalle de confiance [IC] à 95 %, 14,8 %-16. 6 %) à 1 an et 22,9 % (IC à 95 %, 21,9 %-24,0 %) à 2 ans vs 3,9 % (IC à 95 %, 3,4 %-4,4 %) et 7,8 % (IC à 95 %, 7,1 %-8,5 % ) dans les contrôles. Toutes les différences étaient statistiquement significatives (P < 0,05). Les frais de gestion annuels totaux étaient de 14 949 € dans le groupe PAD et de 3 812 € dans le groupe témoin.
La mortalité est élevée et les événements cardiovasculaires sont fréquents chez les patients français atteints d'AOMI. Les recommandations de traitement médicamenteux de la MAP ne sont pas pleinement mises en œuvre en France.
ACTE 4 : Rappelez vous en 2003 , il ya 19 ans !
Critical Issues in Peripheral Arterial Disease Detection and Management
A Call to Action
Jill J. F. Belch, MD; Eric J. Topol, MD; Giancarlo Agnelli, MD; Michel Bertrand, MD; Robert M. Califf, MD; Denis L. Clement, MD; Mark A. Creager, MD; J. Donald Easton, MD; James R. Gavin III, MD, PhD; Philip Greenland, MD; Graeme Hankey, MD; Peter Hanrath, MD; Alan T. Hirsch, MD; Jürgen Meyer, MD; Sidney C. Smith, MD; Frank Sullivan, PhD; Michael A. Weber, MD; for the Prevention of Atherothrombotic Disease Network Arch Intern Med. 2003;163(8):884-892.
https://jamanetwork.com/journals/jamainternalmedicine/article-abstract/215379
CE DOCUMENT D'APPEL À L'ACTION étaiut une initiative du Réseau de prévention des maladies athérothrombotiques, un réseau international multidisciplinaire, rejoint par l'objectif commun d'accroître la sensibilisation, la détection et les taux de traitement de la maladie artérielle périphérique (AOMI) et d'accroître la sensibilisation à la relation entre l'AOMI et le risque d'événements ischémiques. Bien que la prévalence de l'AOMI en Europe et en Amérique du Nord soit estimée à environ 27 millions de personnes (2003), dans le monde en 2015 : 237 millions de patients présentent une AOMI
L'AOMI reste une maladie largement sous-diagnostiquée et sous-traitée. Plusieurs études épidémiologiques récentes ont révélé des taux de détection de l'AOMI de 20 % à 30 % lorsque des populations à risque spécifiques étaient dépistées. Dans un effort pour guider les protocoles de diagnostic et de traitement, le Réseau de prévention des maladies athérothrombotiques a recommandé les actions suivantes1. Accroître la sensibilisation à l'AOMI et à ses conséquences
2. Améliorer l'identification des patients atteints d'AOMI symptomatique
3. Initier un protocole de dépistage pour les patients à haut risque d'AOMI
4. Aaméliorer les taux de traitement chez les patients qui ont reçu un diagnostic d'AOMI symptomatique
5. Augmenter les taux de détection précoce parmi la population asymptomatique.
2003 / 2022 : qu'est ce qui a changé, malheureusement pas grand chose, l'article sur les statines le confirmeOn revient à l'acte 1
L'éditorial de Salim S. ViraniDans ce numéro du Journal of the American College of Cardiology , Nelson et al ont étudié une population commercialement assurée de plus de 600 000 patients atteints d'ASCVD aux États-Unis.
Les résultats comprennent les éléments suivants :
1) un traitement par statine n'a été prescrit que chez la moitié des patients ;
2) environ 1 patient sur 5 a reçu des statines à haute intensité ;
3) les patients plus jeunes, les femmes et les patients atteints d'athérosclérose dans des sites non coronariens (maladie artérielle périphérique ou maladie cérébrovasculaire) étaient beaucoup moins susceptibles de recevoir des statines conformes aux recommandations
4) l'adhésion aux statines, mesurée par les taux de renouvellement des ordonnances, est restée faible.
Les taux d'utilisation de statines et de statines à haute intensité sont considérablement plus faibles dans cette étude par rapport à certaines des autres études contemporaines, où environ 80 % et 50 % des patients atteints d'ASCVD reçoivent respectivement des statines et des statines à haute intensité.
Cette constatation pourrait s'expliquer par l'utilisation de codes d'exclusion, l'utilisation d'une courte fenêtre de remplissage de médicaments à partir de la date d'indexation ou des problèmes de capture de médicaments dans l'étude en cours. Néanmoins, les résultats de cette étude sont largement cohérents avec d'autres travaux mettant en évidence une faible utilisation du traitement par statines (en particulier les statines à haute intensité), avec une utilisation disproportionnellement faible chez les femmes et les jeunes patients atteints d'ASCVD et les patients atteints de maladie artérielle périphérique ou maladie cérébrovasculaire, ainsi qu'une faible adhésion aux statines chez ces patients.Qu'est-ce qui pourrait expliquer une utilisation aussi faible de l'une des thérapies les plus étudiées et d'un traitement recommandé en classe I depuis plus d'une décennie ? Il existe probablement de multiples obstacles ( figure 1 ) au niveau des cliniciens individuels, des patients et de leur réseau social, ainsi que du système de soins de santé.
En termes d'obstacles au niveau des cliniciens, l'inertie thérapeutique (c'est-à-dire l'incapacité à initier ou à intensifier une thérapie lorsqu'elle est cliniquement indiquée) a été bien décrite.
Les effets secondaires associés aux statines (SASE),observés à une fréquence beaucoup plus faible dans les essais cliniques, sont beaucoup plus fréquents en pratique courante, et ils jouent aussi un rôle.
Cependant, malgré l'utilisation de données structurées et non structurées, les SASE ne représentent pas plus de 10 % à 20 % des patients atteints d'ASCVD qui ne sont pas capables de tolérer une statine ou une statine de haute intensité.
De plus, la plupart de ces patients sont capables de tolérer une certaine forme de thérapie aux statines.
Fait intéressant, dans l'étude de Nelson et al, une utilisation relativement plus élevée d'ézétimibe et d'inhibiteurs de la proprotéine convertase subtilisine/kexine 9 (PCSK9) a été observée chez les patients recevant des statines à haute intensité.
Cette constatation indique que l'utilisation de thérapies autres que les statines représente un groupe traité de manière plus agressive, et la présence de SASE n'explique pas la plupart des utilisations de statines non conformes aux lignes directrices. Si les SASE jouaient un rôle majeur, alors l'utilisation d'ézétimibe et d'inhibiteurs de PCSK9 aurait été plus élevée chez les patients ne recevant pas de statine ou recevant une statine d'intensité faible à modérée.
Les sources de médias sociaux qui mettent en évidence les SASE sans mettre correctement en évidence les avantages des statines et le cercle social d'un patient sont parfois les déterminants les plus importants de l'acceptation et de l'adhésion aux statines. Parmi 19,2 % des patients qui ont subi un changement de régime de traitement par statine dans l'étude de Nelson et al, près de la moitié (9,2 %) ont soit arrêté, soit diminué le traitement par statine, ce qui met davantage en évidence les défis associés aux interventions. ciblant l'initiation d'un traitement par statine conforme aux directives.
Enfin, environ 30 % à 40 % des patients atteints d'ASCVD ne respectent pas leur traitement par statine. Il est préoccupant de constater que cette non-observance est plus prononcée chez les patients atteints d'ASCVD prématurée et extrêmement prématurée.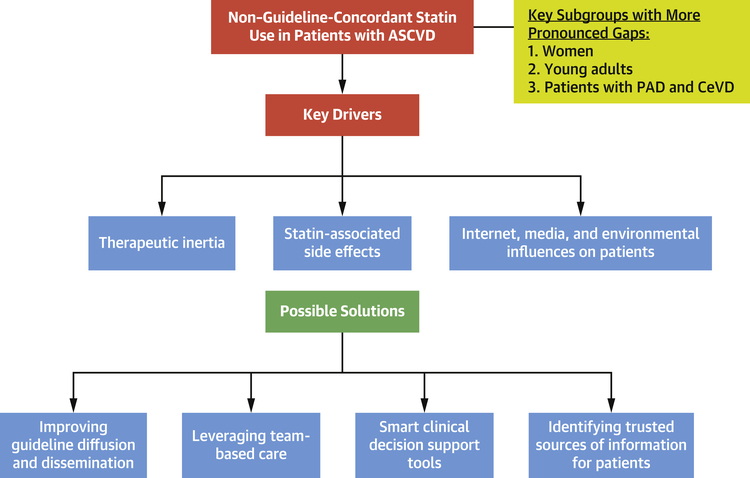
De quelles manières ces lacunes peuvent-elles être comblées ?
Premièrement, la mise en œuvre efficace des lignes RECOMMANDATIONS est essentielle. La diffusion passive des reommandations à partir de leur publication sur papier ou de leur diffusion via les médias en ligne ne suffit pas ;des efforts de diffusion et de mise en œuvre actives des recommnadtionssont nécessaires.
Des recommandations pratiques et succinctes avec des messages concis à retenir sont essentielles pour une mise en œuvre efficace des recommandations dans la pratique.
Le contenu pédagogique basé sur des cas peut être préféré à la didactique traditionnelle.
Deuxièmement, les cliniciens ont plusieurs recommandations à lire et à mettre en pratique.
Le simple volume de cesrecommandations crée une surcharge cognitive, et ce phénomène pourrait lui-même conduire à une prestation de soins non conforme
Des outils de recherche permettant aux cliniciens de rechercher des recommandations pour répondre à une question pratique au point de service seraient utiles.
Des efforts d'harmonisation des recommandations sur des sujets similaires par diverses organisations, bien que difficiles, sont nécessaires.
Troisièmement, compte tenu de la nature algorithmique des recommandations pour le contrôle des facteurs de risque cardiovasculaire courants, les cliniciens et les systèmes de soins de santé pourraient tirer parti des soins en équipe pour s'assurer que tous les membres de l'équipe, y compris les intervenants-pivots, les infirmières, les pharmaciens, les diététistes et les adjoints au médecin, participent à l'instauration d'un mode de vie sain et de thérapies fondées sur des données probantes, y compris les statines .
Cette approche pourrait être extrêmement efficace dans une pratique clinique étayée par des preuves.
Les systèmes de soins de santé devraient faire un effort conscient pour fournir des outils intelligents d'aide à la décision aux cliniciens : la bonne information, à la ou aux bonnes personnes, dans le(s) bon(s) format(s), via le bon canal et au bon moment pendant le workflowCes outils de soutien doivent être développés en examinant attentivement les flux de travail existants, en obtenant la participation des utilisateurs cliniques et en utilisant les meilleures pratiques en matière de facteurs humains, car les cliniciens sont déjà surchargés d'informations, ce qui les amène à ignorer l'aide à la décision.
Les résultats chez les patients atteints d'ASCVD prématurée soulignent que la discussion sur les risques pour les statines n'est pas un phénomène ponctuel et devrait se produire sur une base continue pour améliorer l'observance et pour empêcher l'arrêt de ce traitement salvateur chez les patients atteints d'ASCVD. Les médicaments à action prolongée qui nécessitent une injection mensuelle ou semestrielle peuvent également améliorer l'observance d'un régime hypolipémiant.En conclusion, l'étude de Nelson et al nous invite à intensifier nos efforts pour améliorer la fourniture d'une thérapie vitale à nos patients à haut risque.
Nous ne pouvons qu'espérer que le sort du traitement par statine ne se reproduira pas avec les inhibiteurs du cotransporteur sodium-glucose-2 ou les agonistes du récepteur du peptide-1 de type glucagon dans 30 ans, ou pire encore, que les lacunes persistantes dans l'utilisation du traitement par statine chez les patients atteints d'ASCVD persister dans 30 ans."
Commentaires
SYNTHESEActe 1 : un éditorial remarquable "qui appuie où ça fait mal"de Salim S VeraniActe 2 : un article sur la sous utilisation des statinee en pathologie CVde Nelson AJActe 3 : les données des prescriptions pour l'AOMI en Franced'A Bura Rivière
Acte 4 : Un appel à l'action pour l'AOMI deJill Belch https://www.wikiwand.com/fr/Force_d%27inertieJe retiendrai deux point importants l'INERTIE CLINIQUE (MEDICALE ) des médecins et la NON OBSERVANCE des patients. L'inertie clinique d'après Gérard REACH se résume par la reconnaissance d'un problème médical donné , mais pas de passage à l'acte, par exemple augmenter une dose de statine car la cible LDL n'est pas atteinte.A l'inertie clinique s'additionne aussi l'inertie thérapeutique. Récemment dans un staff en cardiologie des cas cliniques sont présentés avec comme thématique la cible LDL chez des polyvasculaires. Sur 10 médecins , 8 n'augmentent pas la dose de la statine alors que les patients sont largement au-dessous de la cible et supportent la statine. Cette décision n'était pas âge dépendante des médecins. En médecine vasculaire c'est la même chose et c'est la même chose dans toutes les spécialités médicales Il semble que le médecin ne peut donner du temps au présent. La non obsrvance des patients vient en plus compliquer la situation et on peut ajouter les recherches sur Google des patients qui vient renforcer cette non observance comme le monte le tableau ci dessus. Enfin l'entourage "éclairé " du patient , apporte la cerise sur le gâteau de la non observance.La multiplicité des recommandations améne aussi son lot d'incertitude. Trop de recommandations sur le même sujet tue la recommandation la plus pertinente. Je vous conseille pour réfléchir sur ce sujet oh combien important de lire les livre de Gérard Reach : l'INERTIE CLINIQUE, une critique de la raison médicale de 2012 et plus récemment du même auteur POUR UNE MEDECINE HUMANAINE de 2022. On y trouve toutes les bonnes solutions pour une médecine plsu raisonnée.
https://www.wikiwand.com/fr/Force_d%27inertieJe retiendrai deux point importants l'INERTIE CLINIQUE (MEDICALE ) des médecins et la NON OBSERVANCE des patients. L'inertie clinique d'après Gérard REACH se résume par la reconnaissance d'un problème médical donné , mais pas de passage à l'acte, par exemple augmenter une dose de statine car la cible LDL n'est pas atteinte.A l'inertie clinique s'additionne aussi l'inertie thérapeutique. Récemment dans un staff en cardiologie des cas cliniques sont présentés avec comme thématique la cible LDL chez des polyvasculaires. Sur 10 médecins , 8 n'augmentent pas la dose de la statine alors que les patients sont largement au-dessous de la cible et supportent la statine. Cette décision n'était pas âge dépendante des médecins. En médecine vasculaire c'est la même chose et c'est la même chose dans toutes les spécialités médicales Il semble que le médecin ne peut donner du temps au présent. La non obsrvance des patients vient en plus compliquer la situation et on peut ajouter les recherches sur Google des patients qui vient renforcer cette non observance comme le monte le tableau ci dessus. Enfin l'entourage "éclairé " du patient , apporte la cerise sur le gâteau de la non observance.La multiplicité des recommandations améne aussi son lot d'incertitude. Trop de recommandations sur le même sujet tue la recommandation la plus pertinente. Je vous conseille pour réfléchir sur ce sujet oh combien important de lire les livre de Gérard Reach : l'INERTIE CLINIQUE, une critique de la raison médicale de 2012 et plus récemment du même auteur POUR UNE MEDECINE HUMANAINE de 2022. On y trouve toutes les bonnes solutions pour une médecine plsu raisonnée.
La formation médicale existe bien sûr ,mais elle a des lacunes et des manquements. Les séances classique diapos etc ne sont pas un format adapté pour ces questions. Idéalement le jeu de rôle , ou des scénettes en situation théâtrale.
Il serait intéressant d'aller au delà d'une mise à jour "para clinique et thérapetique".
Cette formation, quelque soit sa forme doit intégrer simplemnt l'exercice de la médecine qui évolue sans cesse.....
* Comment passe t-on des études scientifiques à la vraie vie et vise versa?
* Qu'est ce que la raison médicale ?
* Comment renverser cette intertie clinique , médicale ?
* Comment la raison humaine doit-elle être interprétrée et vécue par le médecin ?* Quelle est la place du facteur humain en médecine ?
* Comment ne pas les sous estimer ?
* Qu'est ce que le biais de décision médiacle ?
* Comment revenir à la RAISON MEDICALE ?
Attention , l'INERTIE FMC existe aussi !!!


