https://www.ejves.com/article/S1078-5884(23)00946-2/fulltext
Article libre d'accès
Objectif
Les recommandations actuelles recommandent une surveillance du diamètre des anévrismes de l'aorte abdominale (AAA) de petite taille et asymptomatiques en raison du faible risque de rupture.
La réparation élective des AAA est recommandée pour les diamètres ≥ 5,5 cm chez les hommes et ≥ 5,0 cm chez les femmes (voire moins en fonction du DAP de l'aorte native chez les femmes)
Cependant, les données soutenant l'efficacité du traitement électif pour tous les patients au-dessus de ces seuils divergent.
Pour un sous-groupe de patients, l'espérance de vie pourrait être très courte et la réparation élective des AAA au seuil actuel pourrait ne pas être justifiée. Cette étude visait à valider en externe un modèle prédictif de survie des patients atteints d'un AAA asymptomatique traité par réparation endovasculaire des anévrismes (EVAR).
Méthodes
Il s’agit d’une étude de cohorte observationnelle rétrospective internationale multicentrique. Les données ont été recueillies auprès de quatre centres aortiques européens traitant des patients entre 2001 et 2021. Le modèle initial incluait l’âge, le débit de filtration glomérulaire estimé (DFGe) et la bronchopneumopathie chronique obstructive (BPCO) comme facteurs prédictifs indépendants de la survie. Les performances du modèle ont été mesurées par discrimination et étalonnage.
Résultats
La cohorte de validation comprenait 1 500 patients avec un suivi médian de 65 mois, au cours duquel 54,6 % des patients sont décédés.
La validation externe a montré une capacité de discrimination légèrement diminuée et des signes de surajustement dans l'étalonnage du modèle. Cependant, un sous-groupe de patients à haut risque avec des taux de survie altérés a été identifié :
* les octogénaires avec un DFGe < 60 ou une BPCO,
* les septuagénaires avec un DFGe < 30
* les septuagénaires avec un DFGe < 60 et une BPCO ayant des taux de survie de seulement 55,2 % et 15,5 % à cinq et 10 ans, respectivement.
Le modèle pronostique validé identifie un sous-groupe à haut risque de patients atteints d'anévrisme de l'aorte abdominale (AAA) asymptomatique et un taux de survie de seulement 16 % à 10 ans. Le bénéfice de la réparation endovasculaire de l'anévrisme chez ces patients doit être remis en question à condition que l'AAA ne comporte pas de risque significatif de rupture.
Conclusion
L'EVAR est une option thérapeutique intéressante pour les AAA, en particulier pour les patients qui ne peuvent bénéficier d'une réparation ouverte. Néanmoins, tous ces patients ne bénéficieront pas de l'EVAR, et une recommandation de traitement individualisée doit tenir compte de l'espérance de vie. Cette étude fournit une stratification du risque pour identifier les patients qui ne pourraient pas bénéficier de l'EVAR en utilisant les seuils de diamètre actuels.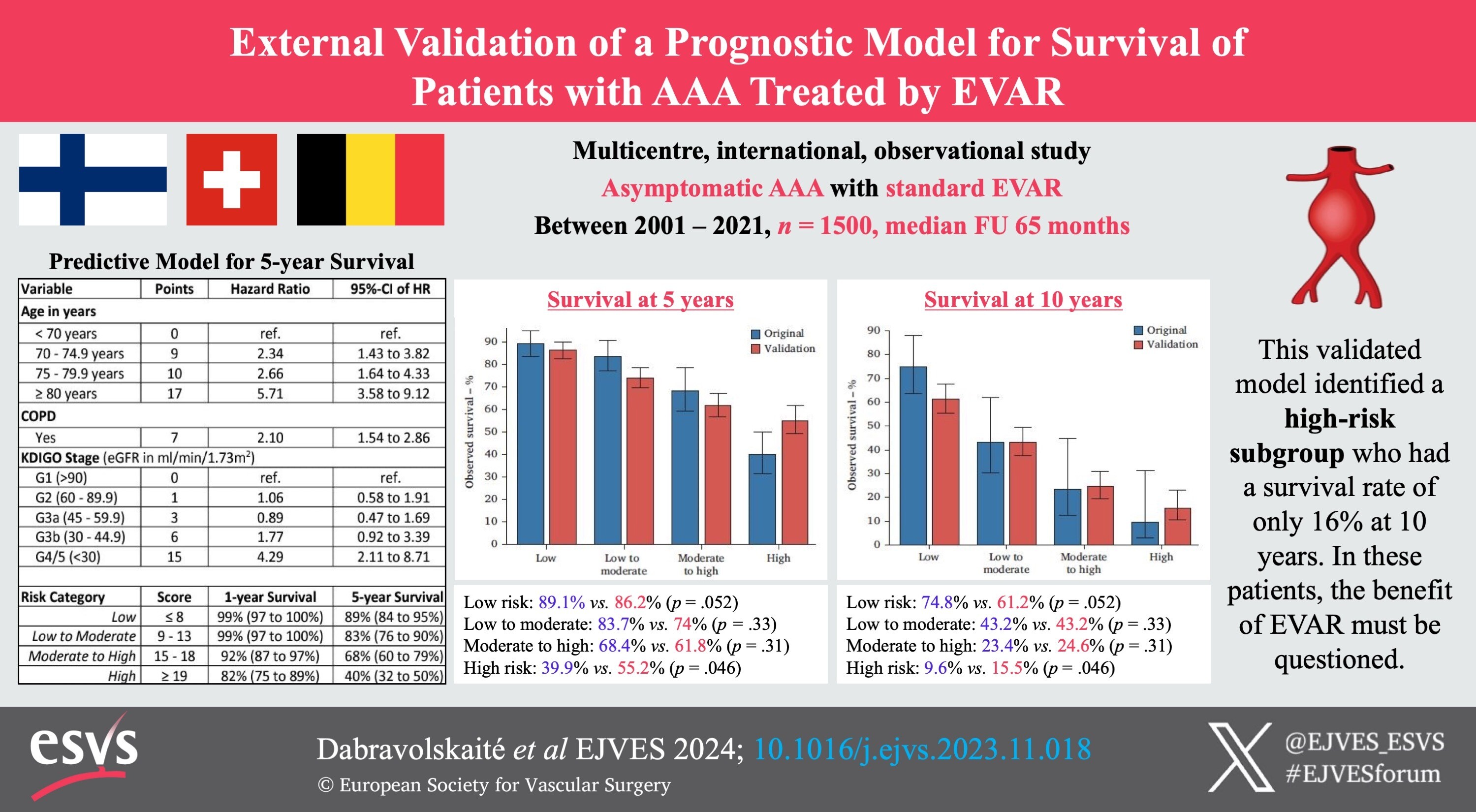
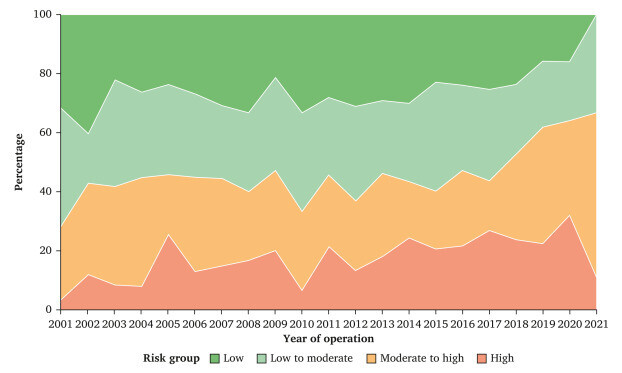
Évolution du groupe à risque au cours de la période d'étude. Ce chiffre montre la proportion de patients traités par réparation endovasculaire d'un anévrisme dans quatre groupes à risque pour la cohorte de validation de 1 500 patients atteints d'un anévrisme de l'aorte abdominal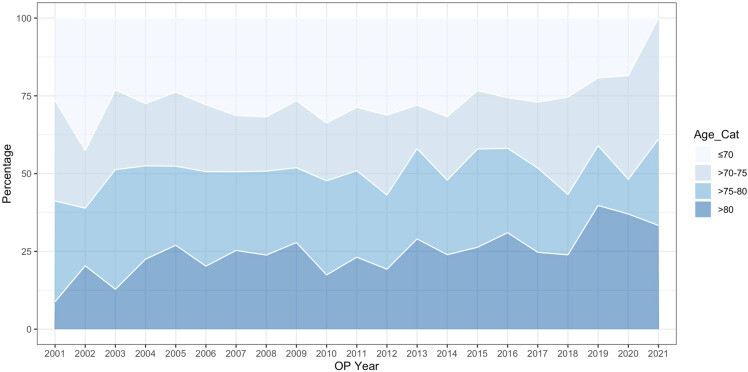
Diamètre de l'AAA par groupe de risque. Box plots découpés à 30 et 100 mm montrant la distribution des diamètres de l'AAA par groupe de risque. Les données sur le diamètre de l'AAA étaient disponibles chez 1 493 des 1 500 patients. La différence de diamètre de l'AAA entre les groupes de risque était statistiquement significative, p < 0,001 (test de Kruskal-Wallis).
Commentaire
Prendre la décision de mettre en place une endoprothèse en cas d'anévrisme de l'aorte abdominale justifie d'un réfléxion patient par patient.
Le choix entre une intervention chirurgicale à ciel ouvert ou la mise place d'une endoprothèse pas voie endovasculaire repose sur de multiples paramètes; le "tout endoprothèse " serait une erreur.
Dans cet article les risques de l'endoprothèse isolent une population particulière
* les octogénaires avec un DFGe < 60 ou une BPCO,
* les septuagénaires avec un DFGe < 30
* les septuagénaires avec un DFGe < 60 et une BPCO ayant des taux de survie de seulement 55,2 % et 15,5 % à cinq et 10 ans, respectivement.
On peut rajouter
* Les femmes , elles sont à sur risque / hommes, post opératoire en cas de geste endovasculaire mais aussi en cas de chirurgie
* Les hommes et les femmes qui cumulent plusieurs FDRCV de comorbitié : AVC, Infactus, FA, AOMI, Tabac, Insuffisnace rénale, sténose carotide > %, .......
* Une morphologie de l'aorte anévrismale hostile à l'endovasculaire
"La décision concernant le traitement préventif d'un AAA asymptomatique chez les patients âgés et/ou présentant des comorbidités sévères est difficile à prendre.
Les résultats à long terme de l'essai EVAR 2 n'ont démontré aucune augmentation de l'espérance de vie globale pour le groupe EVAR par rapport au groupe non traité.
Parmi les 404 patients initialement inclus dans l'essai EVAR 2, seulement 17 % (69/404) ont survécu plus de huit ans, et ces patients étaient plus jeunes, avec un indice de masse corporelle plus élevé, un DFGe plus élevé et un meilleur volume expiratoire maximal par seconde au moment de l'inscription.
Le taux de survie à 10 ans de la cohorte à haut risque de l'étude actuelle est comparable au taux de survie global des patients de l'étude EVAR 2.
En revanche, des améliorations des taux de mortalité périopératoire ont été obtenues : une analyse récente du National Surgical Quality Improvement Program de l'American College of Surgeons portant sur près de 25 000 patients ayant subi une EVAR entre 2005 et 2013 a montré un taux de mortalité à 30 jours nettement inférieur de 1,9 % pour les patients à haut risque par rapport aux 7,3 % rapportés par l'essai EVAR 2.
Cela pourrait être dû à une utilisation plus restrictive de l'EVAR chez des patients plus jeunes et en meilleure santé suite à des résultats à long terme montrant les avantages de la réparation ouverte.
Cette forte baisse s'inscrit dans le cadre de la pandémie de COVID-19 et pourrait être causée par une capacité réduite en matière de chirurgie élective, en particulier pour les patients âgés et comorbides susceptibles de nécessiter des soins intermédiaires ou des soins intensifs après le traitement. Il sera intéressant de voir si cette tendance se poursuit dans les années suivant la COVID ou s'il y a même un effet de rattrapage.
Le taux de mortalité périopératoire dans la cohorte à haut risque était de 2,2 % et était comparable à ces données américaines. Adkar et al. ont identifié la présence d'au moins un critère d'altération (respiratoire, cardiaque ou rénale) ou leur combinaison comme facteurs de risque de décès à 30 jours.
Ces facteurs de risque d'augmentation du taux de mortalité périopératoire étaient comparables aux facteurs de risque de survie à long terme identifiés dans cette étude. Par conséquent, les personnes présentant un risque périopératoire élevé ont une espérance de vie réduite, ce qui incite à examiner attentivement les avantages du traitement électif de l'AAA en fonction du seuil de diamètre existant. Les cliniciens évaluent automatiquement et intuitivement les différents risques en fonction de leur expérience et sont donc susceptibles de refuser l'EVAR chez certains patients. Les diamètres étaient déjà significativement plus grands chez les patients à haut risque par rapport aux autres groupes à risque
Cette étude fournit une stratification des risques pour soutenir et améliorer ces décisions à l'avenir."
Une RCP reste importante pour les cas difficiles
Le FORMATAGE des indications en cas d'AAA est une grave erreur, chaque patient est différent , donc réflexion au cas par cas, mais aujourd'hui on estime que l'endoprothèse aortique est proche de 80% des cas.
La question actuelle : est-ce que l'IA permettra d'affiner encore mieux les indications d'EVAR ou de chirurgie ?
Le suivi écho-Doppler des interventions chirurgicales est simple, rapide et ne nécessite pas de multiplier les examens. Les endoprothèses nécessitent un suivi plus régulier, plus fréquent , voir l'tilisation d'un agent de contraste, tout ceci stresse les patients, ils nous le disent........that's TRUE LIFE ! C'est à prendre en considération !
Copyright : Dr Jean Pierre Laroche / 2024

