" Un nouveau regard sur le grand âge est indispensable : inclusion et autonomie doivent être les maîtres mots. " (Libault, 2019,)
N Engl J Med. 2025 Oct 23;393(16):1578-1588. doi: 10.1056/NEJMoa2507532. Epub 2025 Aug 31. PMID: 40888725.
https://www.jwatch.org/na59157/2025/09/09/should-aspirin-be-added-full-intensity-anticoagulation
Contexte
Le traitement antithrombotique approprié pour les patients atteints d’un syndrome coronarien chronique qui présentent un risque athérothrombotique élevé et qui reçoivent une anticoagulation orale à long terme reste inconnu.
Méthodes
Nous avons mené en France un essai multicentrique, en double aveugle, randomisé et contrôlé par placebo auprès de patients atteints d'un syndrome coronarien chronique ayant bénéficié d'une implantation de stent (plus de 6 mois avant l'inclusion), présentant un risque athérothrombotique élevé et recevant actuellement une anticoagulation orale au long cours. Les patients ont été randomisés selon un ratio 1:1 pour recevoir de l'aspirine (100 mg une fois par jour) ou un placebo ; tous les patients ont poursuivi leur traitement anticoagulant oral actuel. Le critère principal d'efficacité était un critère composite associant décès d'origine cardiovasculaire, infarctus du myocarde, accident vasculaire cérébral, embolie systémique, revascularisation coronaire ou ischémie aiguë des membres. Le critère principal de tolérance était la survenue d'hémorragies majeures.
Résultats
Au total, 872 patients ont été randomisés ; 433 ont été assignés au groupe aspirine et 439 au groupe placebo.
L'essai a été arrêté prématurément sur avis du comité indépendant de surveillance des données et de la sécurité après un suivi médian de 2,2 ans en raison d'un excès de décès toutes causes confondues dans le groupe aspirine.
Un événement lié au critère d'efficacité principal est survenu chez 73 patients (16,9 %) dans le groupe aspirine et chez 53 (12,1 %) dans le groupe placebo (rapport de risque ajusté, 1,53 ; intervalle de confiance [IC] à 95 %, 1,07 à 2,18 ; p = 0,02). Un décès toutes causes confondues est survenu chez 58 patients (13,4 %) dans le groupe aspirine et chez 37 patients (8,4 %) dans le groupe placebo (rapport de risque ajusté, 1,72 ; IC à 95 %, 1,14 à 2,58 ; p = 0,01). Des saignements majeurs sont survenus chez 44 patients (10,2 %) du groupe aspirine et chez 15 patients (3,4 %) du groupe placebo (rapport de risque ajusté : 3,35 ; IC à 95 %, 1,87 à 6,00 ; p < 0,001). Au total, 467 et 395 événements indésirables graves ont été signalés respectivement dans le groupe aspirine et le groupe placebo.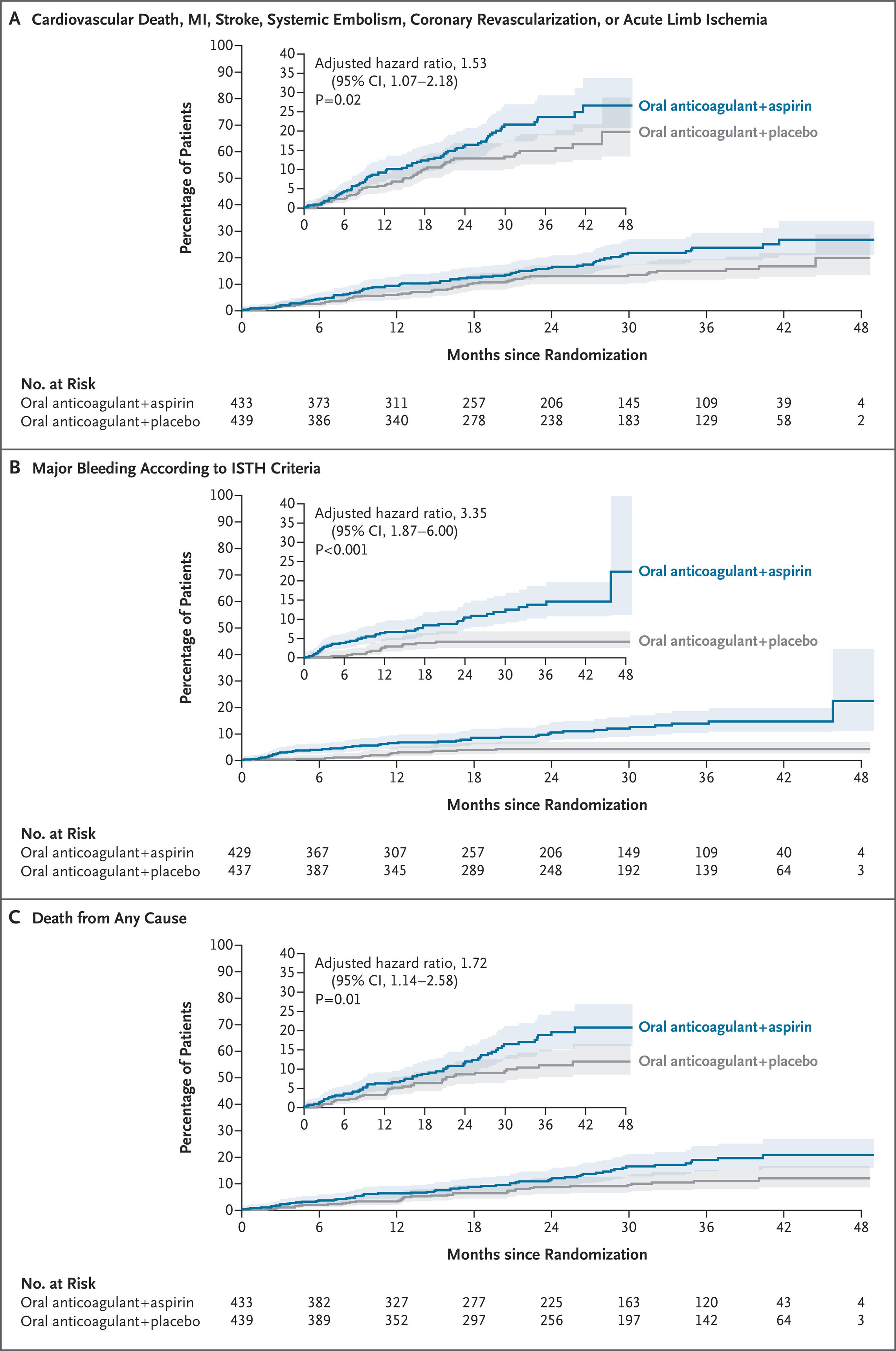
"La répartition d'âge et de sexe des patients inclus dans l'étude AQUATIC est la suivante : l'âge moyen des participants était de 72 ans, avec un pourcentage majoritairement masculin (environ 70 % d'hommes et 30 % de femmes selon les données présentées au congrès ESC 2025 et dans les résumés de l'étude)."
"Les patients inclus dans l'AQUATIC avaient un statut antithrombotique préalable dominé par une anticoagulation orale prolongée, principalement indiquée pour la fibrillation auriculaire ou des thromboembolies associées à une maladie coronaire chronique après pose de stent. La majorité étaient sous AVK ou AOD avant l'inclusion, avec une minorité sous traitement antiplaquettaire additionnel, arrêté à plus de six mois du stenting, conformément aux recommandations usuelles.
Concernant la dose d'aspirine utilisée dans l'étude, la posologie était de 100 mg par jour, administrée en plus de l'anticoagulant oral. Cette dose correspond à celle recommandée en prévention secondaire dans la maladie coronaire, surtout en association avec un autre antithrombotique pour limiter le risque hémorragique. L'administration d'aspirine à faible dose (75–100 mg/j) est également la norme lors des associations avec des anticoagulants ou des antiagrégants chez les patients à risque cardiovasculaire élevé.
"L'essai AQUATIC a étudié l'impact de l'ajout d'aspirine à un traitement anticoagulant oral (ACO) chez des patients atteints d'un syndrome coronarien chronique (SCC) ayant déjà bénéficié d'une implantation de stent et présentant un risque athérothrombotique élevé. L'essai a été interrompu prématurément pour des raisons de sécurité après un suivi médian d'environ 2,2 ans.
Les principales conclusions de l’essai sont les suivantes :
-
L'ajout d'aspirine à l'ACO a entraîné une augmentation du taux d'événements cardiovasculaires, notamment de décès d'origine cardiovasculaire, d'infarctus du myocarde, d'accident vasculaire cérébral, d'embolie systémique, de revascularisation coronaire ou d'ischémie aiguë des membres. Le critère principal d'efficacité a été plus fréquent dans le groupe aspirine (16,9 %) que dans le groupe placebo (12,1 %).
-
La mortalité toutes causes confondues était également plus élevée dans le groupe aspirine (13,4 %) par rapport au placebo (8,4 %).
-
Le risque de saignement majeur était plus de trois fois plus élevé chez les patients recevant de l’aspirine par rapport au placebo (10,2 % contre 3,4 %).
-
Les événements indésirables graves étaient plus fréquents dans le groupe aspirine.
La conclusion est que l'ajout d'aspirine à une anticoagulation orale à long terme dans cette population à risque élevé est associé à une augmentation des événements cardiovasculaires, de la mortalité et des saignements, sans bénéfice ischémique démontré. Par conséquent, il est important de noter que l'aspirine doit généralement être évitée chez les patients atteints d'un syndrome coronarien chronique sous anticoagulation orale à long terme après la pose d'un stent, car elle augmente les risques sans améliorer l'issue.
Ces résultats fournissent des indications importantes fondées sur des données probantes pertinentes pour la pratique clinique et les futures mises à jour des lignes directrices pour la gestion du traitement antithrombotique dans cette population."
PERPLEXITY/IA
Conclusions
Parmi les patients atteints d'un syndrome coronarien chronique à haut risque athérothrombotique qui recevaient un anticoagulant oral, l'ajout d'aspirine a entraîné un risque plus élevé de décès cardiovasculaire, d'infarctus du myocarde, d'accident vasculaire cérébral, d'embolie systémique, de revascularisation coronaire ou d'ischémie aiguë des membres que le placebo, ainsi que des risques plus élevés de décès toutes causes confondues et d'hémorragie majeure. (Financé par le ministère français de la Santé et Bayer Healthcare ; numéro ClinicalTrials.gov, NCT04217447)

SYNTHÈSES
Cet article présente les résultats de l'essai clinique randomisé en double aveugle AQUATIC, qui étudie l'effet de l'ajout d'aspirine chez des patients atteints du syndrome coronarien chronique et recevant déjà des anticoagulants oraux. Les données, présentées lors du congrès 2025 de la Société européenne de cardiologie, indiquent clairement que l'ajout d'aspirine augmente significativement la mortalité toutes causes confondues et le risque d'hémorragie majeure sans apporter de bénéfice dans la réduction des événements athérothrombotiques. En fait, l'essai a été interrompu prématurément en raison d'un nombre excessif de décès dans le groupe aspirine, ce qui suggère fortement de ne pas utiliser l'aspirine à long terme chez ces patients à haut risque. Les experts commentateurs soulignent que ces résultats, bien que surprenants concernant l'augmentation des événements cardiovasculaires, devraient modifier la pratique clinique et les recommandations futures en faveur de l'anticoagulation orale seule.
BONUS
AQUATIQUE : L'association aspirine-ACO augmente le risque d'événements cardiovasculaires majeurs et d'hémorragies chez les patients atteints du syndrome coronarien chronique.
31 août 2025
Article de presse de l'ACC
M GILLARD
https://www.acc.org/latest-in-cardiology/articles/2025/08/26/11/47/sun-251am-aquatic-esc-2025
Les patients atteints d'un syndrome coronarien chronique et présentant un risque athérothrombotique élevé qui recevaient de l'aspirine en plus de leur traitement anticoagulant oral actuel présentaient un risque plus élevé de décès cardiovasculaire, d'infarctus du myocarde, d'accident vasculaire cérébral, d'embolie systémique, de revascularisation coronaire ou d'ischémie aiguë des membres que ceux prenant un placebo, selon les résultats de l' étude AQUATIC présentés au congrès ESC 2025 et publiés simultanément dans NEJM .
En France, les chercheurs ont randomisé 872 patients pour recevoir soit 100 mg une fois par jour, soit un placebo. Tous les patients souffraient d'un syndrome coronarien chronique et avaient déjà bénéficié d'une implantation de stent (plus de 6 mois avant l'inclusion) et présentaient un risque athérothrombotique élevé. Ils suivaient également un traitement anticoagulant au long cours. L'essai a été interrompu prématurément après un suivi médian de deux ans en raison d'un nombre excessif de décès toutes causes confondues dans le groupe aspirine.
Lors de la présentation des résultats, les chercheurs ont indiqué qu'un événement lié au critère d'efficacité principal s'est produit chez 73 patients (16,9 %) du groupe aspirine, contre 53 patients (12,1 %) du groupe placebo. Le nombre de décès toutes causes confondues était également plus élevé dans le groupe aspirine (13,4 %) que dans le groupe placebo (8,4 %), comme le nombre d'événements indésirables graves (467 contre 395, respectivement). Les investigateurs de l'étude ont également noté un risque d'hémorragie majeure plus de trois fois plus élevé chez les patients sous aspirine que sous placebo (10,2 % contre 3,4 %, respectivement).
« D'autres études ont examiné le traitement antithrombotique pour la coronaropathie stable et la fibrillation auriculaire, mais il s'agit du premier essai randomisé incluant des patients ayant déjà bénéficié d'une pose de stent et présentant un risque athérothrombotique élevé », a déclaré le Dr Martine Gilard, qui a présenté les résultats. « Les taux d'événements étaient environ sept fois plus élevés dans AQUATIC que dans les essais précédents.
Aux États-Unis, plus qu'en Europe, il reste courant de traiter par aspirine les patients sous anticoagulation atteints de coronaropathie chronique, malgré le manque de données probantes sur l'efficacité de cette approche. Deux antithrombotiques sont plus susceptibles de provoquer des saignements qu'un seul. Certains médecins estiment cependant que l'anticoagulant est nécessaire à la fois pour prévenir la thromboembolie en cas de FA, par exemple, et pour prévenir les accidents ischémiques en cas de coronaropathie chronique, notamment en cas de pose antérieure d'un stent coronaire.
L'étude AQUATIC démontre explicitement que ce n'est pas le cas. Chez les patients atteints d'une coronaropathie chronique stable et pour lesquels une anticoagulation est indiquée, le choix doit se porter sur une anticoagulation thérapeutique à la posologie appropriée, sans antiagrégant plaquettaire concomitant.
J'espère que ces résultats changeront les pratiques, car cet essai et les essais menés en Asie de l'Est étayent le concept de l'anticoagulation seule. Bien sûr, nous ne parlons pas de patients récemment stentés, car AQUATIC a exclu les patients porteurs de stents coronaires lors des six derniers mois. Cependant, en cas de coronaropathie stable, si le patient présente une indication pour une anticoagulation, nous ne devrions utiliser que celle-ci.
Dr Valentin Fuster, professeur de médecine cardiovasculaire
, École de médecine Icahn, Mount Sinai
Healio | Membre du comité de rédaction de Cardiology Today
https://www.healio.com/news/cardiology/20250831/aspirin-harmful-inpatients-with-chronic-coronary-syndrome-on-an-oral-anticoagulant
Commentaire
Dans la VRAIE VIE on est souvent éloigné des études scientifiques. On est témoin d'associations à très haut risque : double antiagrégation plaquettaire + AVK ou AOD, et une fois AVK + AOD. Ce qui est paradoxal, c'est que ces patients y survivent et sans accidents hémorragiques, du moins déclarés, mais on ignore beaucoup de chose.. Le hiatus VRAIE VIE et essais thérapeutiques existe chez des patients au-delà de 70/75 ans avec une liste de médicaments pléthorique et dangereuse et cependant ce n'est pas rare. Cinq médicaments pour le grand âge suffisent, du moins en théorie. L'étude AQUATIC est très importante. L'aspirine est souvent considérée comme le couteau suisse de la médecine, mais ce n'est pas toujours le cas. comme on peut le voir dans ce magnifique papier. En médecine vasculaire, on est de plus en plus confrontés à des patients polyvasculaires artériels qui font une TVP et/ou une EP. Nous anticoagulons ces patients avec un AOD, nous arrêtons l'aspirine ou le clopidogrel, ou les deux, et nous augmentons éventuellement la dose de statine, ce qui fonctionne bien sans évolution des affections cardiovasculaires. Ne pas oublier que la MTEV expose à un surrisque CV et vice versa. Notons que les patients qui sont en situation de gravité sont polymédicamentés d'emblée à tort !
Rappelons que l'aspirine n'est pas recommandée en prévention primaire cardiovasculaire. Dans la VRAIE VIE la majorité des patient sont traités par aspirine en prévention primaire.
Les sujets "âgés" cumulent des facteurs de surrisque en cas d'atteinte coronarienne : fragilité, fonction rénale altérée, surrisque hémorragique, polymédication, les facteurs de comorbidités et les atteintes cognitives, sans oublier la sarcopénie, etc.
Le concept de fragilité est important à cerner et à évaluer. La fragilité aggrave le pronostic en cas de pathologie cardiovasculaire, d'où la nécessité de l'évaluer avant toute intervention, notamment coronarienne. L'approche diagnostique et thérapeutique doit tenir compte de la fragilité, comme pour toutes les affections. Bien que cela semble évident, il existe parfois une réticence des équipes à agir en raison de leur expérience de la vraie vie.
Même phénomène pour les ischémies artérielles des MI dans le domaine vasculaire.
Le vieillissement n'est pas une maladie mais un phénomène normal dont il faut "tout" connaître. L' âge, quel qu'il soit ne doit rien interdire en matière de traitement notamment CV dans la mesure où l'équipe médicale , le patient et son entourage sont d'accord et que le geste thérapeutique est possible et surtout sera bénéfique.
Les risques les plus importants "chez les anciens " , le risque hémorragique et le risque rénal, à ne pas sous-estimer ou surestimer, et la FRAGILITE !
Les équipes médicales doivent s'adapter à la fragilité des patients, ne pas l'occulter, la détecter , en tenir compte ,surtout en cas de gestes "invasifs" , procédures endo vasculaires par exemple.
À LIRE
L'association aspirine et anticoagulants oraux augmente la mortalité et les saignements
https://www.medscape.com/viewarticle/aspirin-plus-oral-anticoagulants-raises-mortality-bleeding-2025a1000nam?ecd=wnl_dne1_250904_MSCPEDIT_etid7691631&uac=348863SG&impID=7691631
GÉRIATRIE et CORONAIRES
https://medvasc.info/archives-blog/g%C3%A9riatrie-et-coronaires
DOSSIER FRAGILITÉ
https://medvasc.info/archives-blog/dossier-fragilit%C3%A9
Copyright : Dr Jean-Pierre Laroche/2025

