Référence : tableau https://sofia.medicalistes.fr/spip/IMG/pdf/Faut-il_traiter_un_biomarqueur_D-dimeres.pdf
"Le monde que nous avons créé est le résultat de notre niveau de réflexion, mais les problèmes qu'il engendre ne sauraient être résolus à ce même niveau." Albert Einstein
"Le monde que nous avons créé est le résultat de notre niveau de réflexion, mais les problèmes qu'il engendre ne sauraient être résolus à ce même niveau." Albert Einstein
"Une bibliothèque est fondée sur le double-registre : "j'ai lu et aimé - je relirai", "j'ai appris - j'aurai besoin", "j'ai annoté et souligné - je profiterai du travail déjà fait". Bernard Pivot
Les D Dimères font à nouveau la une, le dosage des D Dimères explosent .
Voivi ce qu'est la vraie vie des D Dimères
- En pré vaccinal
- En post vaccinal
- Au décours de la Covdid-19 quelque soit son stade évolutif ; du domicile à l'hôpital et de l'hôpital au domicile
- En cas de suspicion de maladie thrombo embolique veineuse
- Avant la prescription d'une pilule chez des patients à risque de MTEV
- Au décours d'une grossesse chez une patiente qui serait à risque de MTEV
- Avant la prescription d'une pilule chez des patients à risque de MTEV
- Au décours d'une grossesse chez une patiente qui serait à risque de MTEV
- Reprise évolutive ou gravité d'un cancer
Et j''en passe et des meilleurs, la D Dimèrite aigûe nous guette et.....son traitement car certains traitent des D Dimères élevés aux anticoagulant et sans thrombose !
Rappel :
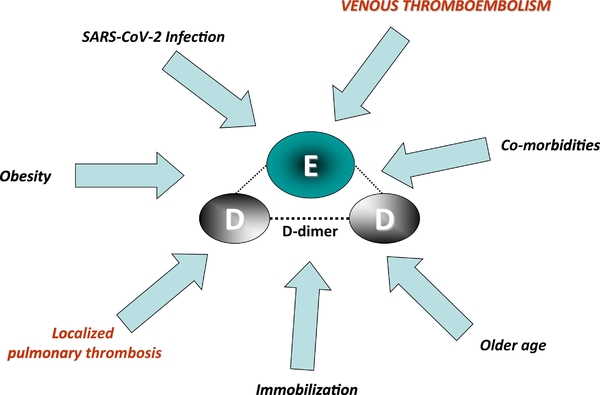
Les D-dimères sont des produits de dégradation générés par la fibrinolyse endogène de la fibrine. Un faible taux de D-dimères est détectable à l’état basal dans le plasma en l’absence de toute pathologie thrombotique. Les tests ELISA ont la sensibilité la plus élevée. Ce taux plasmatique augmente en présence d’un thrombus, mais également dans de nombreuses autres situations cliniques dans lesquelles le système de coagulation est activé comme dans la Covid-19.
Les D-dimères ne sont donc pas un marqueur spécifique de la thrombose. Leur spécificité pour le diagnostic de MTEV varie de 40 à 70% selon la méthode de laboratoire utilisée (Marc Righini, CHU Genève, Traité de Médecine Vasculaire ,actualisation en cours 2021) . Leur valeur prédictive négative est très élevée proche de 96% en cas de suspicion de thrombose veineuse profonde proximale et d'embolie pulmonaire.
Ils peuvent être pris en défaut en cas de thrombose veineuse des membres inférieurs très segmentaires, idem en cas d'embolie pulmonaire sous segmentaire. Donc quand ils sont négatifs ils sont très pertinents.
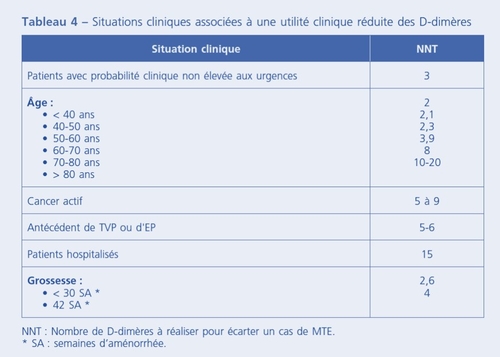
Le D Dimères sont augmentés dans les cas suivant : âge avancé , obésité, maladie cardiovasculaire artériopathie périphérique,CIVD, affection coronarienne, cancer, affection hépatique, infection, inflammation hématome ,traitement thrombolytique, grossesse. Il ne faut pas oublier de corriger la valeur des D Dimères corrélé à l'âge ou la règle des 10, à 80 ans la norme est < à 800.
Retour à la VRAIE VIE
D Dimères INUTILES
- En pré vaccinal
- En post vaccinal
- Avant la prescription d'une pilule chez des patients à risque de MTEV
- Au décours d'une grossesse chez une patiente qui serait à risque de MTEV
- Au décours d'une grossesse chez une patiente qui serait à risque de MTEV
D Dimères très UTILES
- En cas de suspicion de maladie thrombo-embolique veineuse, leur valeur prédictive négative associée une faible probablité clinique élimine une thrombose , VPN = 96%
D Dimères et monitoring de la durée d'anticoagulation des des thromboses veineuses profondes sans facteur déclenchant
- De nombreuses études, italiennes surtout (https://pubmed.ncbi.nlm.nih.gov/18841301/) et aussi canadiennes (https://pubmed.ncbi.nlm.nih.gov/25560712/) ont tenté d'imposrer les D Dimères comme paramètre de poursuite ou d'arrêt du traitement anticoagulant en cas de thrombose sans facteur déclenchant. Conclusion de C Kearon : "The risk for recurrence in patients with a first unprovoked VTE who have negative D-dimer results is not low enough to justify stopping anticoagulant therapy in men but may be low enough to justify stopping therapy in women." En pratique il n'est pas conseillé d'utiliser les D Dimères dans ce contexte en pratique quotidienne. De plus trop d'intérférences avec le contexte.
D Dimères et cancer
Un article en 2012 (https://pubmed.ncbi.nlm.nih.gov/22371182/) de Cyan Ay, concluait :
"des niveaux élevés de D-dimères étaient associés à une faible survie globale et à un risque de mortalité accru chez les patients cancéreux." le plus souvent l'association DD et fibrinogène était plus pertinente et associée à la survie globale
D Dimères et la Covid-19
Je retiendrais trois articles de très grande qualité par des équipes unaniment reconnues:
1. Systematic testing for venous thromboembolism in hospitalized patients
with COVID-19 and raised D-dimer levels (RIETE) Wienberg I ; M Monreal et Coll, Thrombosis Update 2 (2021) 100029 : https://www.portailvasculaire.fr/sites/default/files/docs/2021_weinberg_covid-19_depistage_mtev_ddimeres_tu.pdf
2. D-dimer at hospital admission for COVID-19 are associated with in-hospital mortality,
independent of venous thromboembolism: Insights from a French multicenter cohort
study -2021 R. Chocron, B. Duceau, N. Gendron et al, Arch Cardiovasc Dis, https://doi.org/10.1016/j.acvd.2021.02.003 : https://www.sciencedirect.com/science/article/pii/S1875213621000516
Article 1 :
Contexte: Les patients hospitalisés avec COVID-19 et des niveaux élevés des D - Dimères (DD) ont des taux élevés de thromboembolie veineuse (TEV).
Méthodes: Nous avons utilisé les données de patients hospitalisés atteints de COVID-19 qui ont été testés pour une embolie pulmonaire (EP) ou une thrombose veineuse profonde (TVP) en raison d'une augmentation des DD . Le but était d'dentifier les patients présentant un risque accru de Maladie Thrombo Embolique Veineuse (MTEV.)
Résultats: Du 25 mars au 5 juillet 2020, 1306 patients hospitalisés atteints de COVID-19 avec niveaux de DD élevés ont subi des tests de MTEV dans 12 centres. En tout, 171 sur
714 (24%) avaient une embolie pulmonaire (EP) et 161 sur 810 (20%) avaient une thrombose veineuse profonde ( TVP). Le temps moyen écoulé entre l'admission et la réalisation d'examen recherchant une MTEV était de 12 jours et le temps moyenne entre le dosage des DD
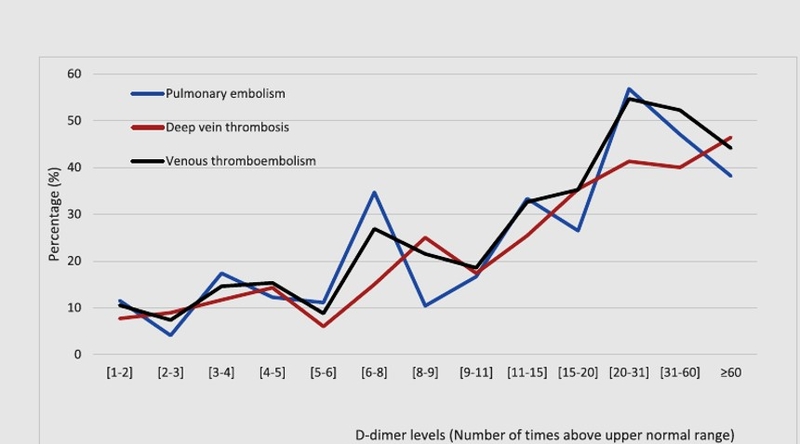
était de 2 jours. La plupart des patients atteints de MTEV étaient des hommes (62%), l'âge moyen était de 62 à 15 ans, 45% étaient dans une unité de soins intensifs. Dans l'ensemble, 681 patients (52%) ont reçu une prophylaxie MTEV avec des doses standard, 241 (18%) avec des doses intermédiaires et 100 (7,7%) avec des doses thérapeutiques d'anticoagulants. En l'analyse multivariée, les patients présentant des taux de DD > 20 fois la valeur normale (19% de l'ensemble de la cohorte) présentaient un risque accru de TEV (rapport de cotes [OR]: 3,24; IC à 95%: 2,18–4,83), comme étaient ceux dont le nombre de plaquettes était <100 000 / μL (OR: 4,17; IC à 95%: 1,72–10,0).
Conclusions: Les patients hospitalisés COVID-19 avec des DD > 20 fois à la norme présentaient un risque accru de MTEV. Cela peut aider à identifier quels patients pourraient vraisemblablement bénéficier de l'utilisation de doses d'anticoagulants plus élevées que celles recommandées pour la prophylaxie de la MTEV
Article 2 :
Contexte : La COVID-19 a été associée à des troubles de la coagulation, en particulier des
niveaux élevés de D-dimères (DD) , et une fréquence accrue d’évènement thromboembolique veineux (MTEV)
Objectif : Nous avons étudié l’association entre les DD à l’admission au service
d’accueil des urgences (SAU) et la mortalité chez les patients hospitalisés pour COVID-19 avec
ou sans MTEV symptomatique.
Méthodes : Du 26 février au 20 avril 2020, pour les patients COVID-19 hospitalisés dans un
service de médecine, le taux de DD à l’admission et les critères de jugement (décès
et MTEV) ont été rétrospectivement analysés dans une étude multicentrique dans 24 hôpitaux
français. Les analyses statistiques comprenaient une courbe ROC, des régressions logistiques et des modèles de Cox. Cette recherche a été réalisée dans le respect de la réglementation sur la recherche.
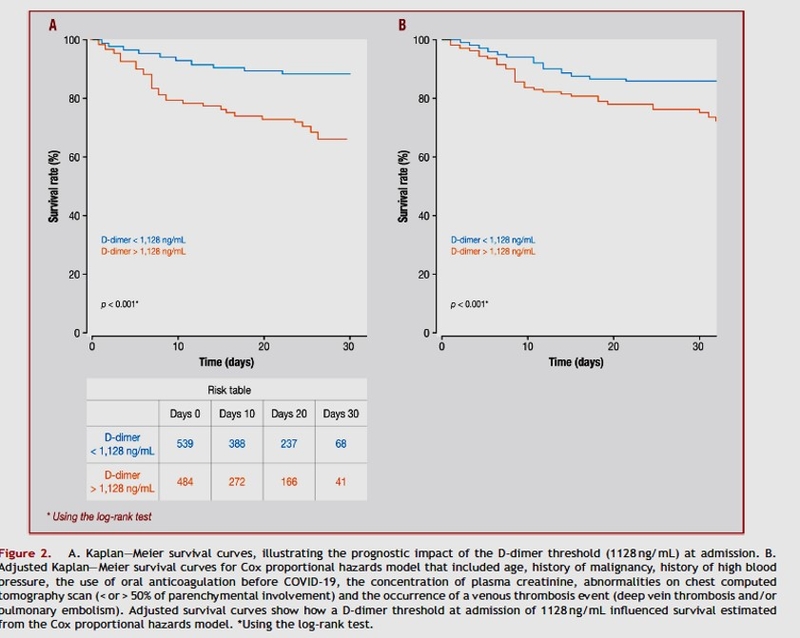
Résultats : Parmi 2878 patients inclus dans la cohorte, 1154 (40,1 %) patients avaient bénéficié d’un dosage des DD à l’admission au SAU. La courbe ROC a identifié une valeur de
DD supérieure à 1128 ng/mL comme valeur seuil optimal pour prédire la mortalité à
l’hôpital (AUC 64,9 %; IC à 95 % 60—69) avec une sensibilité de 71,1 % (IC à 95 % 62—78) et une spécificité de 55,6 % (IC à 95 % 52—58). Dans l’analyse de sensibilité, ce seuil était similaire dans le sous-groupe de patients atteints de MTEV pendant l’hospitalisation. Parmi 545 (47.2 %) patients avec un taux de DD > 1128 ng/mL à l’admission, 86 (15,8 %) décès étaient survenus pendant l’hospitalisation. Après ajustement, les modèles de régression logistique et de
Cox ont confirmé qu’un taux de DD > 1128 ng/mL à l’admission était associé à un mauvais
pronostic avec un OR à 3,07 (IC à 95 % 2,05—4,69 ; p < 0,001) et un HR de 2,11 (IC à 95 %
1,31—3,4 ; p < 0,01).
Conclusions : Un taux de DD> 1128 ng/mL est un facteur prédictif pertinent de la mortalité
chez les patients COVID-19 avec critère d’hospitalisation, quelle que soit la survenue d’
METEV pendant l’hospitalisation.
Ces deux articles sont complémentaires avec des objectifs différents
Article 1 : les patients hospitalisés COVID-19 avec des DD > 20 fois à la norme présentaient un risque accru de MTEV avant extrapolation, l'identification de patients qui pourraient vraisemblablement bénéficier de l'utilisation de doses d'anticoagulants plus élevées que celles recommandées pour la prophylaxie de la MTEV
Article 2 : Un taux de DD> 1128 ng/mL est un facteur prédictif pertinent de la mortalité
Article 2 : Un taux de DD> 1128 ng/mL est un facteur prédictif pertinent de la mortalité
chez les patients COVID-19 avec critère d’hospitalisation, quel que soit la survenue d’' une MTEV pendant l’hospitalisation.
D'un côté l'augmentatiuon des DD sont en relation avec ub risque accru de MTEV, ce qui est logique, le tout c'est de trouver le bon curseur. De l'autre l'augmentation des DD est un facteur de mortalité quel que soit le survenue ou non d'une MTEV
D'un côté l'augmentatiuon des DD sont en relation avec ub risque accru de MTEV, ce qui est logique, le tout c'est de trouver le bon curseur. De l'autre l'augmentation des DD est un facteur de mortalité quel que soit le survenue ou non d'une MTEV
Limitations: études multicentriques des deux côtés donc incertitude quant au type de dosage des DD ce qui est normal, de plus études rétrospectives . L'augmentation des DD au décours de la Covid-19 est normale et attendue. C'est un facteur de gravité , sans aucun doute. Faut il envisager une détection de MTEV asymptomatique afin d'optmiser l'anticoagulation , nous allons y revenir.
Article 3
Un autre article est intéressant dans ce contexte et à ajouter à la discussion : Systematic Duplex Ultrasound Screening in Conventional Units for COVID-19 Patients with Follow-up of 5 Day - A Hamadé et Coll - J Vasc Surg Venous Lymphat Disord 2020
(https://pubmed.ncbi.nlm.nih.gov/33278644/) L'objectif de ce travail était d'évaluer la prévalence de la thrombose veineuse profonde des membres inférieurs (TVP) par échographie chez des patients infectés par COVID-19 admis à l'hôpital dans des unités conventionnelles avec 5 jours de suivi. L'objectif secondaire était de déterminer si les niveaux de D-dimères d'indice de masse corporelle (IMC) et de C-réactif; protéine (CRP) étaient associées à la TVP.A J0, l'Echo Doppler (ED) montrait une TVP aiguë chez sept patients (9,75%). Une CTPA a été réalisée chez 12 patients (16,65%), dont 3 avec une EP aiguë (25%). À J0, la TVP aiguë n'était pas significativement associée à la CRP (moyenne 101 ± 98,6 dans le groupe sans TVP versus 67,6 ± 58,4 mg / lp = 0,43) ou à l'IMC (27,7 ± 5,04 versus 28,1 ± 2,65 kg / m2 p = 0,54). ont trouvé une association significative entre la TVP aiguë et les taux de D-dimères (1536 ± 2347 versus 9652 ± 10205 ng / ml p <0,01) .Parmi les patients inclus à J0, seuls 32 avaient une ED à J5, dont 40 (55,55%) étaient non examinée pour les raisons suivantes: 7 avaient déjà reçu un diagnostic de TEV à J0 (9,7%) et avaient donc été exclues à J5 8 (11%) avaient été transférées en unité de soins intensifs (USI) 10 (14%) sortaient de l'hôpital l'hôpital 5 (7%) est décédé et 10 (13,9%) en raison de problèmes techniques.Les patients hospitalisés non aux soins intensifs atteints de pneumonie à COVID-19 présentent une fréquence élevée d'événements thrombotiques veineux justifiant le dépistage par ED.
Dans ces 3 articles les D Dimères trouvent leur place. L'ED systématique retrouve des TVP asymptomatiques......très ancien débat et vaste débat, faut il ou non les traiter ? Oui dans le contexte d'une Covid -19 mais attention, au sur-risque hémorragique et aux risques de contaminations du personnel soignant qui pratique l'écho-Doppler.
Les DD sont ils le juge de paix ?
Ne faut-il pas associer différents marqueurs de l'hémostase : plaquettes, fibronogène et d'autres .
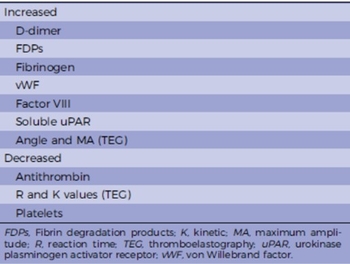
Les paramètres de la coagulation modifiés par la Covid-19 (https://www-sciencedirect-com.proxy.insermbiblio.inist.fr/science/article/pii/S2213333X20304686?via%3Dihub)
Article 3
Un autre article est intéressant dans ce contexte et à ajouter à la discussion : Systematic Duplex Ultrasound Screening in Conventional Units for COVID-19 Patients with Follow-up of 5 Day - A Hamadé et Coll - J Vasc Surg Venous Lymphat Disord 2020
(https://pubmed.ncbi.nlm.nih.gov/33278644/) L'objectif de ce travail était d'évaluer la prévalence de la thrombose veineuse profonde des membres inférieurs (TVP) par échographie chez des patients infectés par COVID-19 admis à l'hôpital dans des unités conventionnelles avec 5 jours de suivi. L'objectif secondaire était de déterminer si les niveaux de D-dimères d'indice de masse corporelle (IMC) et de C-réactif; protéine (CRP) étaient associées à la TVP.A J0, l'Echo Doppler (ED) montrait une TVP aiguë chez sept patients (9,75%). Une CTPA a été réalisée chez 12 patients (16,65%), dont 3 avec une EP aiguë (25%). À J0, la TVP aiguë n'était pas significativement associée à la CRP (moyenne 101 ± 98,6 dans le groupe sans TVP versus 67,6 ± 58,4 mg / lp = 0,43) ou à l'IMC (27,7 ± 5,04 versus 28,1 ± 2,65 kg / m2 p = 0,54). ont trouvé une association significative entre la TVP aiguë et les taux de D-dimères (1536 ± 2347 versus 9652 ± 10205 ng / ml p <0,01) .Parmi les patients inclus à J0, seuls 32 avaient une ED à J5, dont 40 (55,55%) étaient non examinée pour les raisons suivantes: 7 avaient déjà reçu un diagnostic de TEV à J0 (9,7%) et avaient donc été exclues à J5 8 (11%) avaient été transférées en unité de soins intensifs (USI) 10 (14%) sortaient de l'hôpital l'hôpital 5 (7%) est décédé et 10 (13,9%) en raison de problèmes techniques.Les patients hospitalisés non aux soins intensifs atteints de pneumonie à COVID-19 présentent une fréquence élevée d'événements thrombotiques veineux justifiant le dépistage par ED.
Dans ces 3 articles les D Dimères trouvent leur place. L'ED systématique retrouve des TVP asymptomatiques......très ancien débat et vaste débat, faut il ou non les traiter ? Oui dans le contexte d'une Covid -19 mais attention, au sur-risque hémorragique et aux risques de contaminations du personnel soignant qui pratique l'écho-Doppler.
Les DD sont ils le juge de paix ?
Ne faut-il pas associer différents marqueurs de l'hémostase : plaquettes, fibronogène et d'autres .
Les paramètres de la coagulation modifiés par la Covid-19 (https://www-sciencedirect-com.proxy.insermbiblio.inist.fr/science/article/pii/S2213333X20304686?via%3Dihub)

Au total les DD sont utiles, personne n'en doute mais chez qui ? Quand ? Pourquoi faire?
Il faut ELIMINER les DD UBUESQUES : avant , après la vaccination Covid-19. Mais aussi éliminer les DD dans un bilan biologique standard qui entrainent une succession d'examens inutiles , voire de traitements inutiles , voire de décisions dangereuses.
PRIVILEGIER les DD et la probabilité clinique, stratégie diagnostique d'exclusion en matière de suspicion de MTEV compte-tenu d'une valeur prédictive négative majeure.
NE PAS UTILISER les DD pour arrêter l'anticoagulation en cas de MTEV non provoquée
Il faut ELIMINER les DD UBUESQUES : avant , après la vaccination Covid-19. Mais aussi éliminer les DD dans un bilan biologique standard qui entrainent une succession d'examens inutiles , voire de traitements inutiles , voire de décisions dangereuses.
PRIVILEGIER les DD et la probabilité clinique, stratégie diagnostique d'exclusion en matière de suspicion de MTEV compte-tenu d'une valeur prédictive négative majeure.
NE PAS UTILISER les DD pour arrêter l'anticoagulation en cas de MTEV non provoquée
Dans le cadre du CANCERles DD font l'objet d'études en cours, des DD élévés sont corrélées à la survie globale , mais work in progress, donc à ne pas utiliser aujourd'hui dans cette indication pronostique, mais c'est une piste sérieuse.
Pour la COVID-19 toutes les équipes sont en phase de recherche, les DD font partie de l'arsenal biologique. Leur augmentation est délétère, c'est un facteur de gravité ,c'est une certitude. Le cut-off est à préciser comme le type de DD utilisé. Leur association avec d'autres paramètres est souhaitable.
Remarque Tweeter : Nicolas Gendron @GendronNicols (17/04/2021) : les DD restent utiles, mais leur rendement (sur le seuil habituel de 500) diminue. Les stratégies actuelles (ADJUST (https://pubmed.ncbi.nlm.nih.gov/24643601/, Years,https://www.revmed.ch/RMS/2017/RMS-N-579/Score-YEARS-dans-le-diagnostic-de-l-embolie-pulmonaire-un-moyen-de-reduire-le-nombre-de-CT-scan-sans-risque etc), permettent d'améliorer ce rendement dans plusieurs situations.
Essais en cours (HYDRA) par ailleurs, mais il existe aujiurd'hui plus de 90 essais cliniques sur le D Dimers (https://www.clinicaltrials.gov/ct2/results?cond=D+DIMERS), ce qui montre que tous les questions ne sont pas résolus : worj in progress
Les DD dans le contexte pandémique sont un outil majeur à la fois diagnostique et surtout pronostique. Mais la prudence doit rester de mise....pour l'instant, cela ne veut pas dire qu'il ne faut pas les utiliser. La seule question à se poser, qu'est-ce que cela va m'apporter et apporter au patient.
Enfin ne pas vouloir le faire dire ce qu'ils ne peuvent pas dire.
Pour terminer un excellent article didactique : Faut-il traiter un biomarqueur ?
D-dimères ? de PM Roy et A Penaloza
(https://sofia.medicalistes.fr/spip/IMG/pdf/Faut-il_traiter_un_biomarqueur_D-dimeres.pdf)
Remarque Tweeter : Nicolas Gendron @GendronNicols (17/04/2021) : les DD restent utiles, mais leur rendement (sur le seuil habituel de 500) diminue. Les stratégies actuelles (ADJUST (https://pubmed.ncbi.nlm.nih.gov/24643601/, Years,https://www.revmed.ch/RMS/2017/RMS-N-579/Score-YEARS-dans-le-diagnostic-de-l-embolie-pulmonaire-un-moyen-de-reduire-le-nombre-de-CT-scan-sans-risque etc), permettent d'améliorer ce rendement dans plusieurs situations.
Essais en cours (HYDRA) par ailleurs, mais il existe aujiurd'hui plus de 90 essais cliniques sur le D Dimers (https://www.clinicaltrials.gov/ct2/results?cond=D+DIMERS), ce qui montre que tous les questions ne sont pas résolus : worj in progress
Les DD dans le contexte pandémique sont un outil majeur à la fois diagnostique et surtout pronostique. Mais la prudence doit rester de mise....pour l'instant, cela ne veut pas dire qu'il ne faut pas les utiliser. La seule question à se poser, qu'est-ce que cela va m'apporter et apporter au patient.
Enfin ne pas vouloir le faire dire ce qu'ils ne peuvent pas dire.
Pour terminer un excellent article didactique : Faut-il traiter un biomarqueur ?
D-dimères ? de PM Roy et A Penaloza
(https://sofia.medicalistes.fr/spip/IMG/pdf/Faut-il_traiter_un_biomarqueur_D-dimeres.pdf)
#VACCINE2.0
,