"Délibérer en médecine, c'est prendre la décision la moins mauvaise. Agata Zielinski
La délibération selon Aristote
La décision Raison et émotions (sfap.org)
Délibération.
• Inventaire des données, des différentes solutions
possibles, formulation des objectifs.
• Évaluer, comparer.
• Cette image de la balance illustre l'idée de « peser le pour et le contre », ainsi que le "bénéfice et le risque".
Choix.
• Préférer.
• Renoncer.
Action.
• Mise en œuvre de la solution retenue.

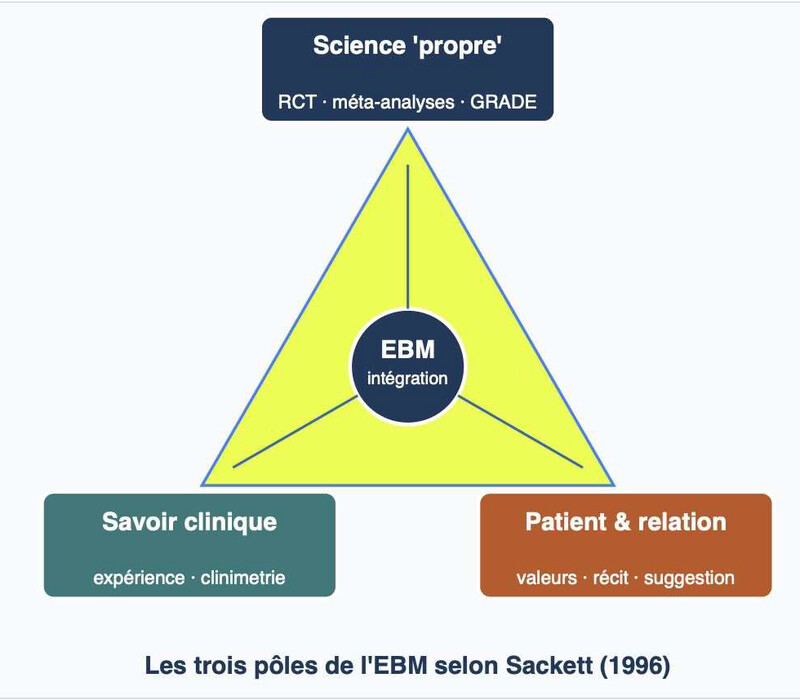
Evidence-based medicine, santé publique : retrouver l'esprit juste
Olivier Thiery
Consultant-chercheur indépendant (sciences humaines et sociales
meilleures connaissances scientifiques, sur le savoir-faire de la pratique clinique, sur les patients et la relation médecin-patient (ces derniers peuvent avoir des "fausses croyances" qu'il faut tâcher de lever, mais leurs connaissances et subjectivité importent aussi de manière beaucoup plus positive).
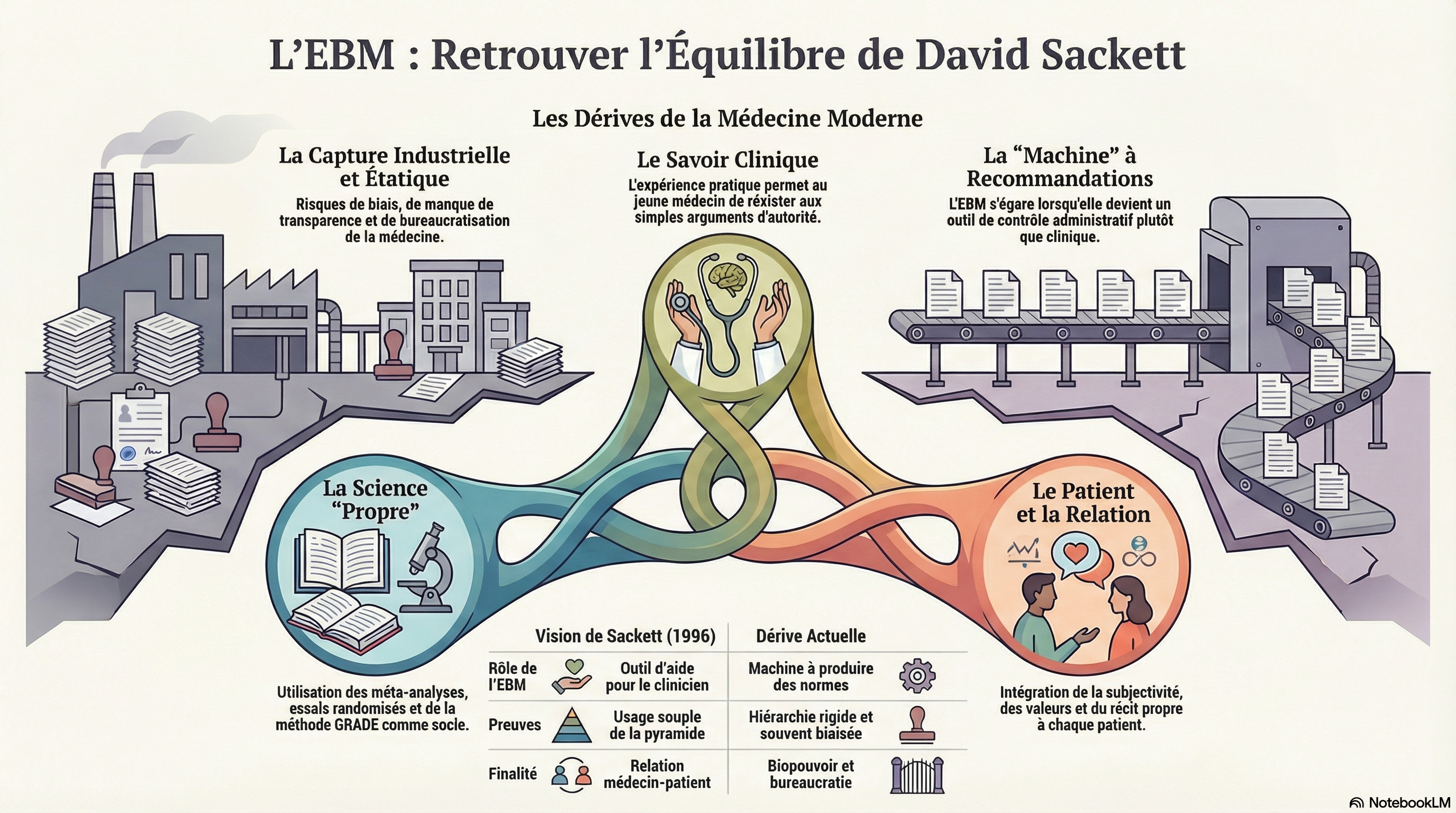
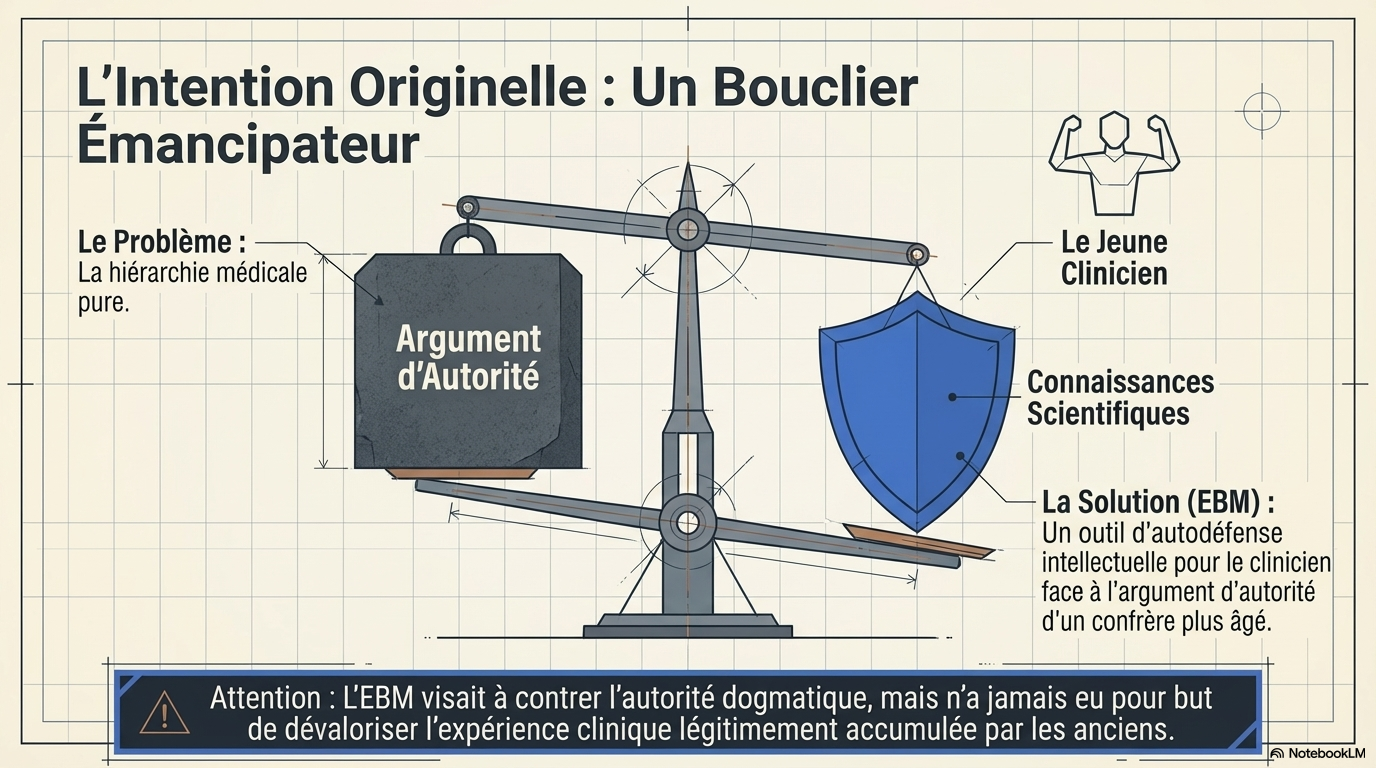
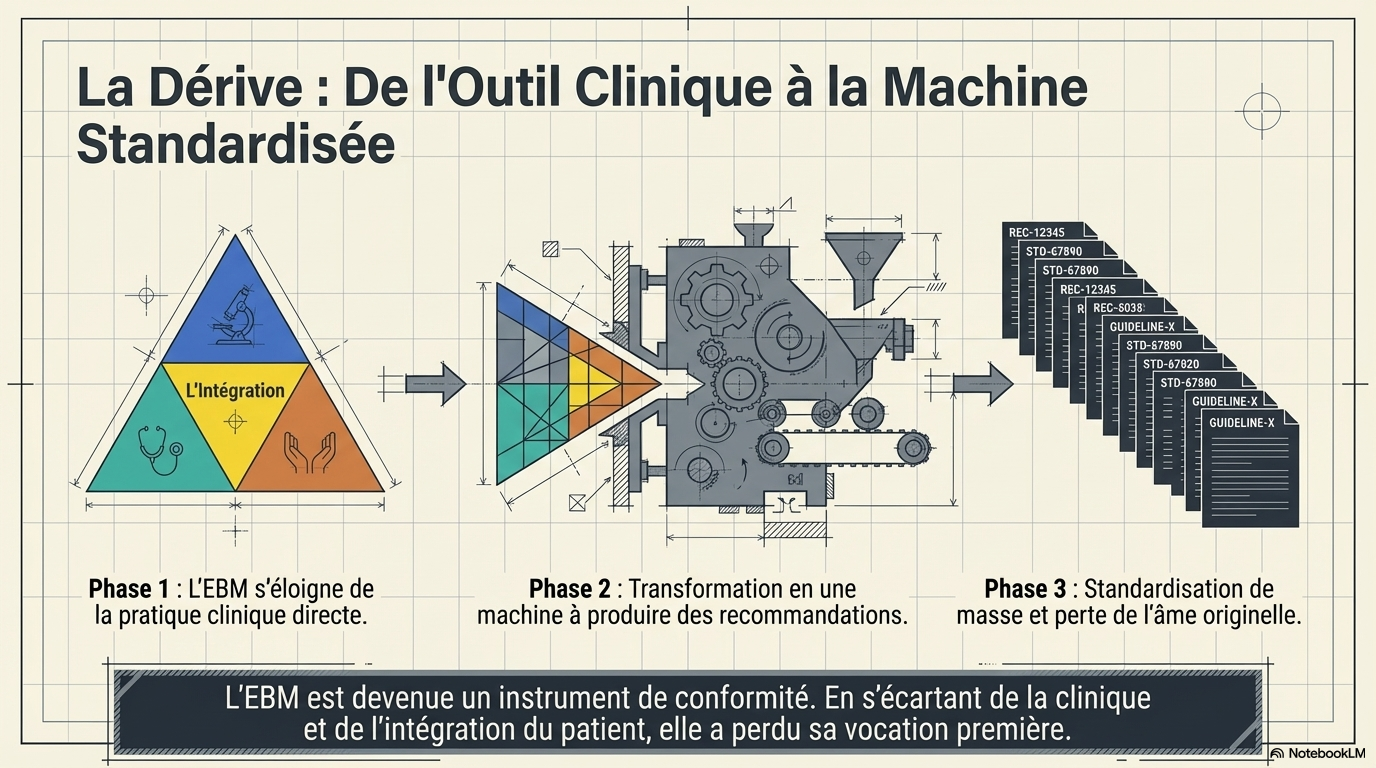
L'EBM était avant tout un outil pour le clinicien. La prise en compte des connaissances scientifiques était destinée à ce que le jeune clinicien puisse résister à l'argument d'autorité d'un confrère plus âgé (qui n'est pas la même chose que la valorisation de l'expérience clinique accumulée par un ancien)
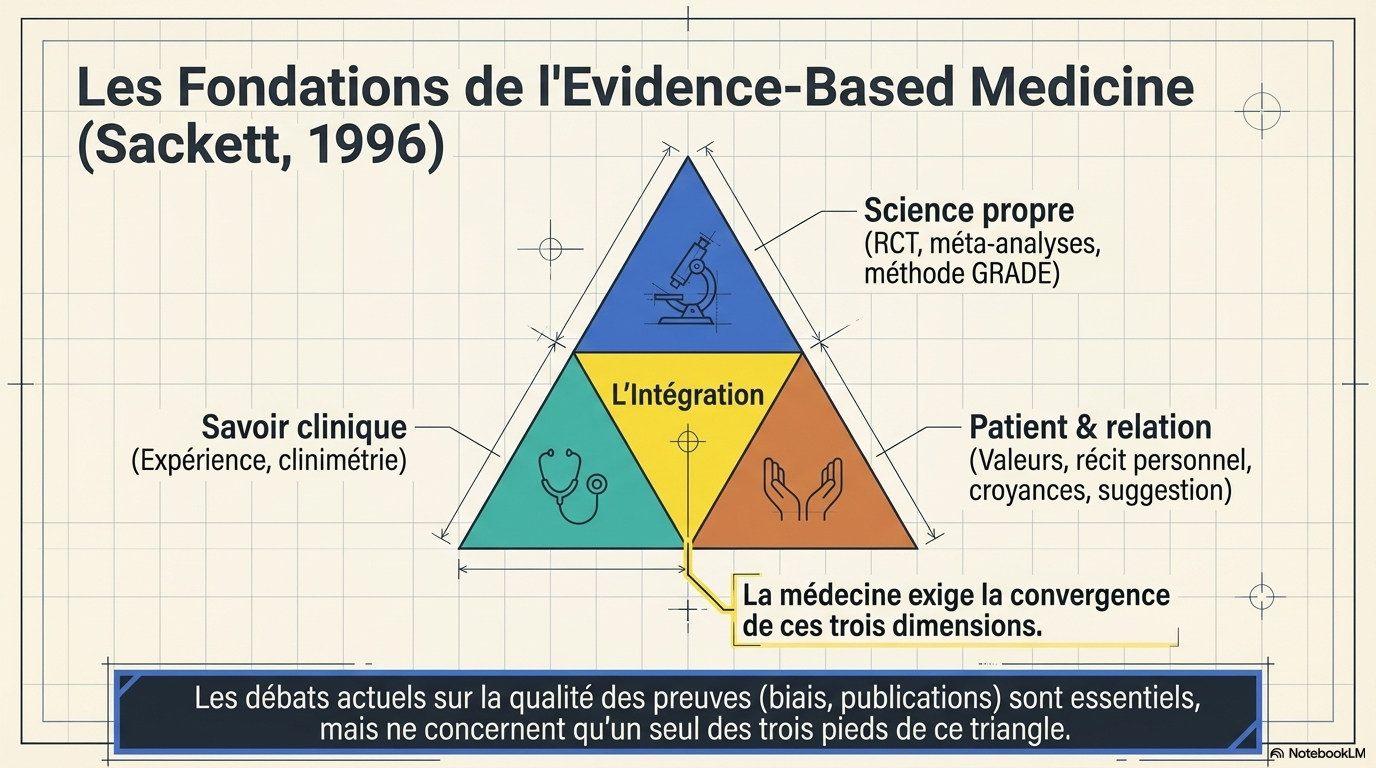
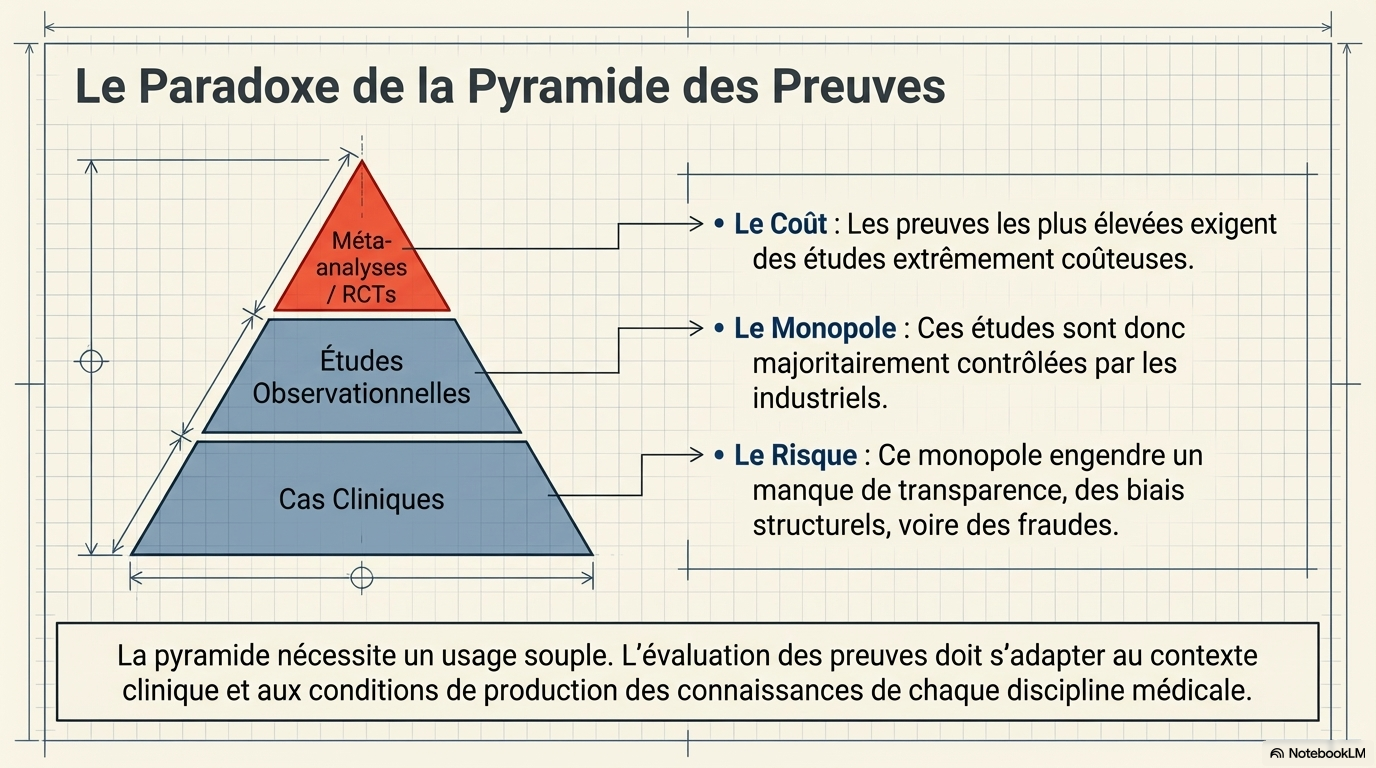
Les débats sur la qualité des preuves scientifiques (qualité des études, organisation de la publication, biais, pyramide méta-analyses/essais randomisés/observationnel/étude de cas) sont essentiels. Cependant, ces débats ne concernent qu'un des trois pieds du triangle des recommandations. Cela n'enlève rien à l'intérêt de l'EBM dans certains cas.
Mais en s'écartant de la clinique, l'EBM a perdu son âme. En même temps que dans certains cas, la
pyramide des preuves a pu être critiquée notamment parce que les preuves les plus élevées sont
associées à des études coûteuses contrôlées par les industriels, ce qui peut impliquer un manque de transparence, des biais, voire .fraudes. Pour ma part j'ai tendance à penser qu'il faudrait un usage souple de la pyramide, en fonction de ce dont on parle et des conditions de production des connaissances dans chaque discipline médicale.
Cette évolution générale est globalement associée à la capture de la médecine par les industriels. d'une part (et leurs petites mains corrompues au sein de l'establishment médical, "key opinion leaders"), et d'autre part - ce qui est au moins aussi grave - par l'État et la bureaucratie.
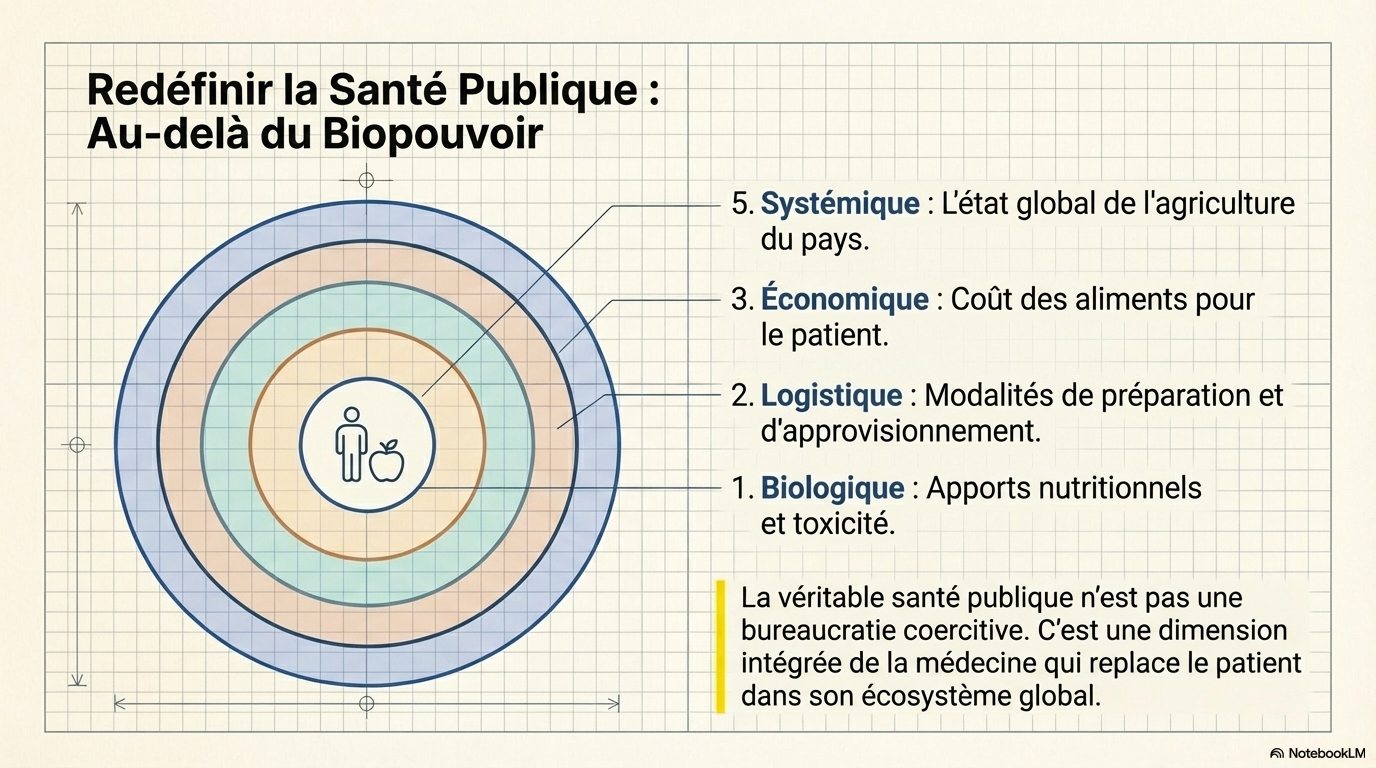
Ce phénomène est aux antipodes des principes de Sackett . Ce dernier aspect est à mettre en relation avec les dérives de la "santé publique". Cette notion a toujours été ambiguë et difficile à distinguer du "biopouvoir". La bureaucratisation actuelle de la médecine est un phénomène bien plus massif et donc bien plus grave que l'existence de "charlatans" (qui existe également et gêne). Par "santé publique" on pourrait entendre une dimension de la médecine.
Par exemple en nutrition : considérer les apports nutritionnels nécessaires et la toxicité de certains aliments pour conseiller un patient, mais inclure une réflexion tenant compte de l'état de l'agriculture d'un pays, du coût des aliments, des habitudes culturelles,des modalités de préparation et d'approvisionnement des aliments.
 Excellente mise au point par Olivier THIERY, Merci
Excellente mise au point par Olivier THIERY, MerciNOTEBOOKLM / SYNTHESE
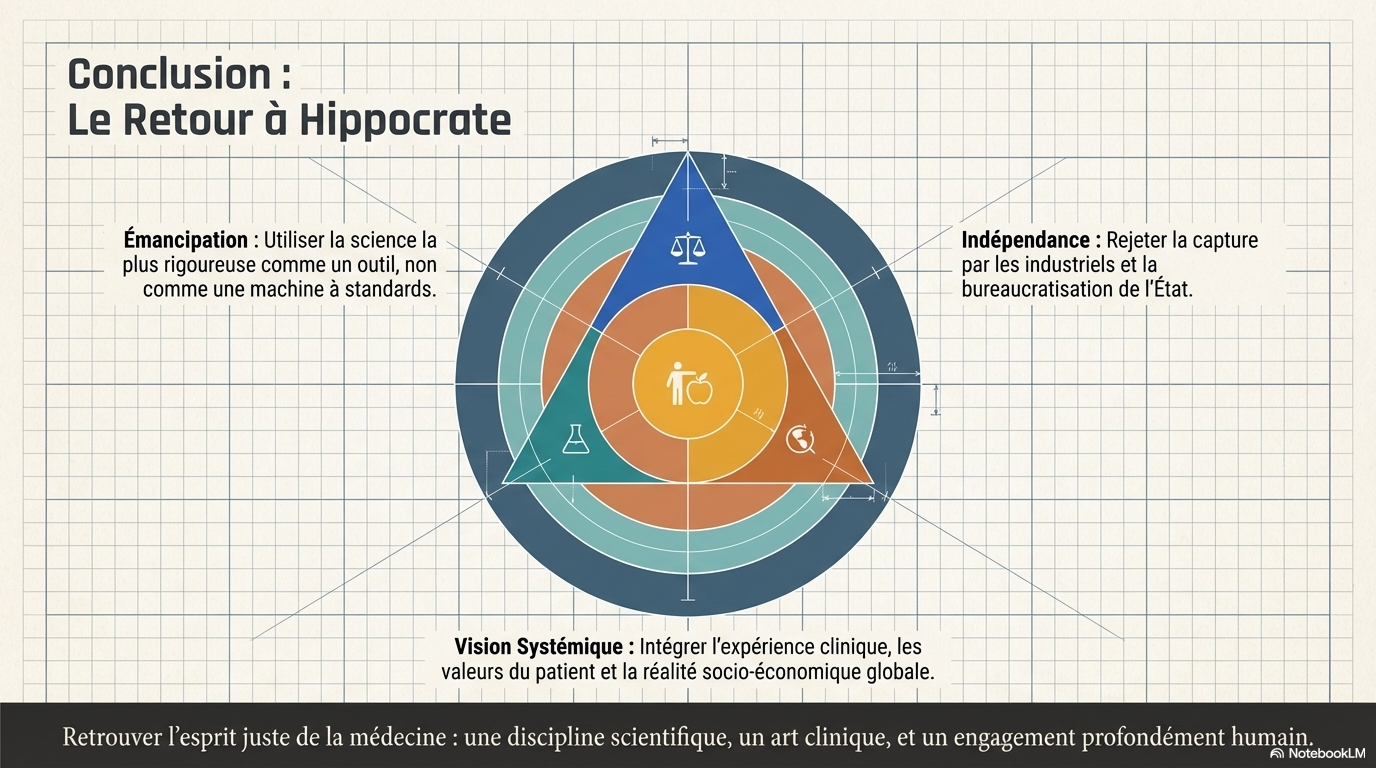
Ce texte explore l'essence originelle de la médecine fondée sur les preuves (EBM), soulignant qu'elle repose initialement sur un équilibre entre les données scientifiques, l'expertise clinique et les valeurs du patient. L'auteur soutient que ce modèle a subi une dérive inquiétante en devenant un simple outil bureaucratique et industriel, privilégiant des recommandations standardisées au détriment de la relation humaine et du jugement de terrain. Pour remédier à cette perte de sens, l'ouvrage appelle à une pratique plus souple et holistique qui intègre les réalités socio-économiques et culturelles sans se soumettre aveuglément à la hiérarchie rigide des preuves. En somme, il s'agit d'une invitation à retrouver l'esprit d'Hippocrate en protégeant l'autonomie du médecin et la singularité de chaque malade face à la standardisation croissante de la santé publique.



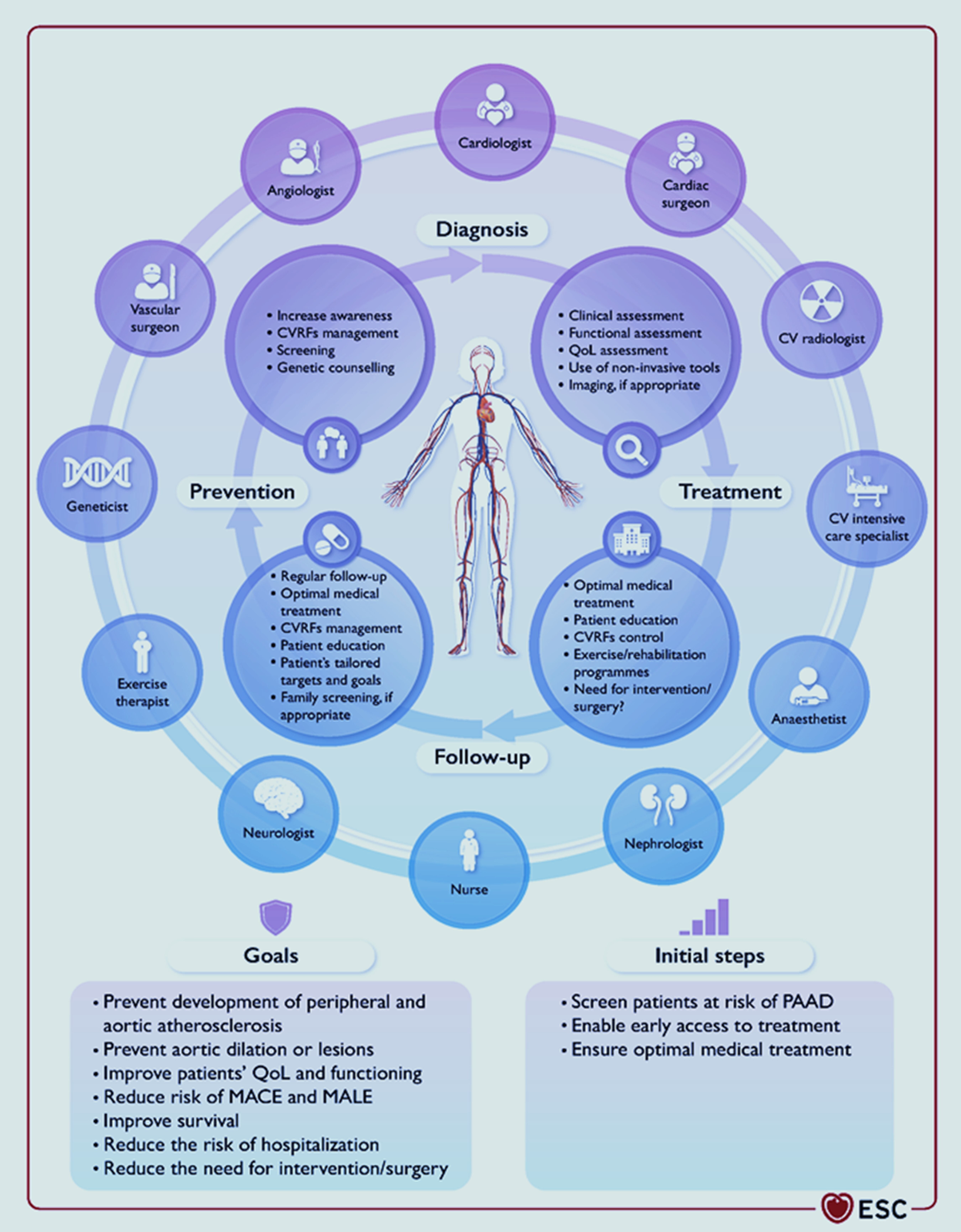
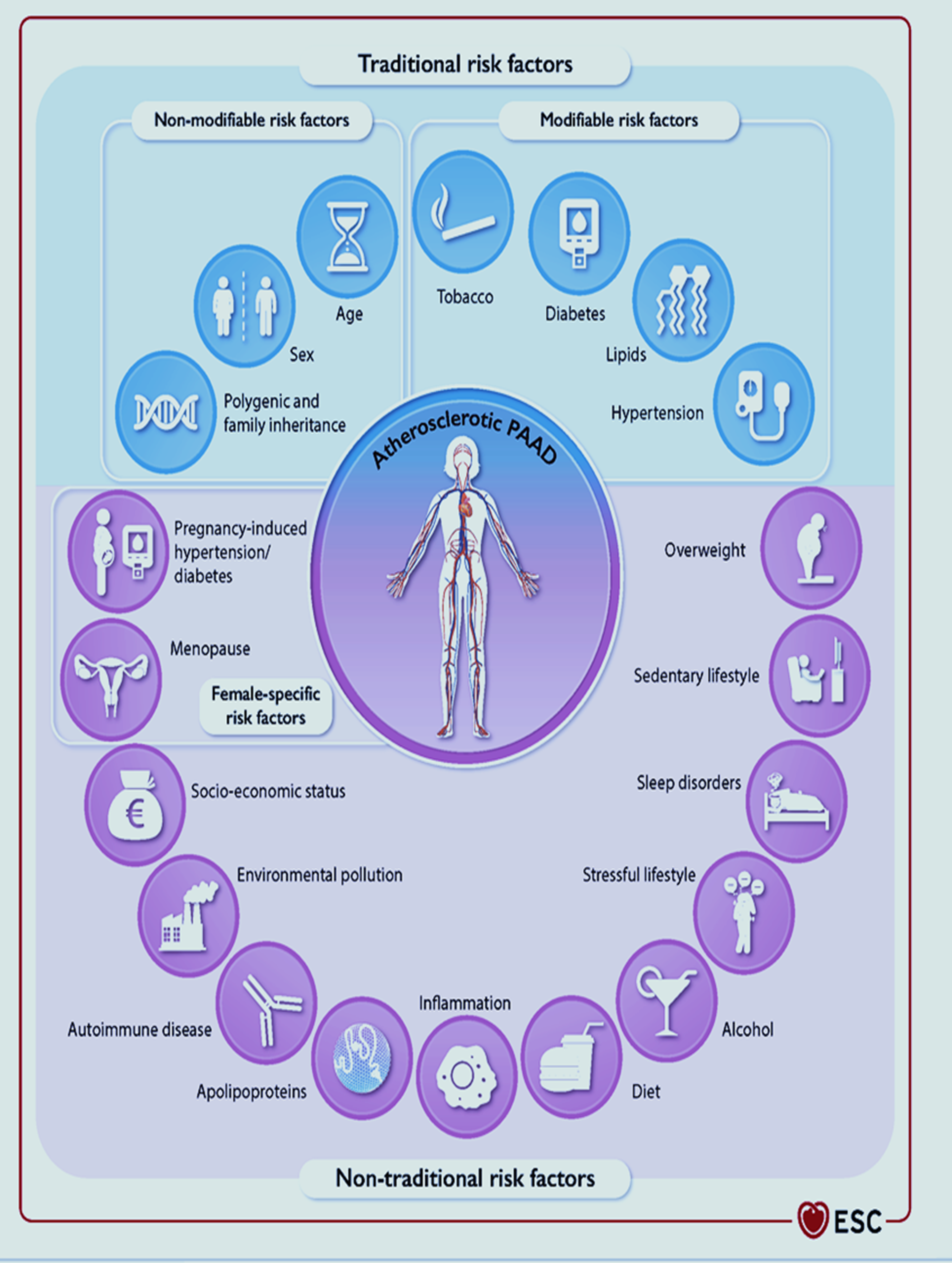
Les recommandations récentes sur l'AOMI (ESC 2024) illustrent les propos d'Olivier Thiery "il s'agit d'une invitation à retrouver l'esprit d'Hippocrate en protégeant l'autonomie du médecin et la singularité de chaque malade face à la standardisation croissante de la santé publique." L'exemple des facteurs de risques non traditionnels en est un excellent exemple. De plus, la vision holistique de l'AOMI constitue un argument supplémentaire.
Les recommandations ne sont ni la Loi ni les Dix Commandements. Mais, ce sont des lignes directrices que l'on doit connaître. Ensuite à nous , en collaboration avec le patient et surtout avec une information complète, de trouver la meilleure solution pour le cas qu'il présente.
Pour les cas délicats, une décision peut être prise après une consultation dédiée avec le patient, ce que j'essaye de faire. Autre possibilité : passer la main et adresser le patient vers un autre spécialiste. Enfin, une RCP est toujours une solution convenable pour les cas les plus délicats.
Alors soyons consciencieux, toute nouvelle recommandation doit être lue et appliquée quand cela est possible. Mais tout être humain, malheureusement, heureusement, ne rentre pas toujours dans un cadre spécifique. A nous de faire la part des choses, de nous rapprocher des recommandations, afin que la décision médicale, si elle reste complexe, puisse aussi se rapprocher de ces fameuses recommandations… à la condition de les connaître. L'expérience, l'intuition, permettent non pas de passer outre les recommandations mais d'adapter la décision médicale tout en restant "dans les clous"
Enfin il faut savoir qu'en cas de litige avec un patient sur une décision médicale, sur un traitement ce sont les recommandations qui sont la base de l'argumentaire du plaignant donc le patient par l'intermédiaire de son avocat.......
Mon Patron, le Pr Charles Janbon, est expert en médecine vasculaire. Un jour il me confie un document de 250 pages : je croyais à tort qu'il s'agissait d'une thèse, mais c'était en fait l'argumentaire des avocats dans une affaire de complications graves après une chirurgie carotidienne asymptomatique.
J'ai pris connaissance de ce dossier, et à mon grand étonnement, j'y ai trouvé une synthèse complète de toutes les recommandations sur la chirurgie carotidienne, présentée de manière très élaborée. En vérité, les avocats avaient réalisé la recommandation des recommandations. Un travail de haute teneur scientifique avec la collaboration scientifique d'experts médicaux de haut vol. La partie adverse a fait de même, neutralisation réciproque.
Cette anecdote est là pour faire comprendre qu'en cas de décisions médicales incompatibles avec les recommandations, il faut les justifier point par point.
JY Naud, dans la Revue médicale suisse, fait le point d'une communication scientifique étonnante que vient de mettre en ligne l’Académie nationale française de médecine. Elle est signée de Gérard Reach (Direction Qualité, Accueil du Patient, Groupe Hospitalier Paris-Seine Saint-Denis APHP, Laboratoire Éducations et Pratiques de Santé, Université Paris 13, Sorbonne Paris). L’auteur tente d’y montrer que l’evidence-based medicine (EBM) présente, dans son ambition de proposer des recommandations, « un caractère simplificateur qui contraste avec la pensée complexe des patients et des médecins ». Mais, aussi, que ce contraste conduit à deux manifestations traduisant une crise de la médecine : « la non-observance des patients et l’inertie clinique des médecins ». Et, enfin, que s’il y a crise, « il faut envisager la nécessité d’un changement de paradigme en médecine ». Ce nouveau paradigme serait, selon lui une médecine « fondée sur la personne prenant en compte la complexité de la pensée des patients et des médecins » ; soit l’élaboration d’un nouveau type de recommandations, non algorithmique, qui aurait des implications profondes pour l’enseignement et la pratique de la médecine. Ce qui peut se traduire par un terme bien connu « révolution ».
Dépasser le réductionnisme de l’evidence-based medicine
L'EBM n'a pas vécu mais elle doit être "dépoussiérée".
Ce schéma résume tout.

Est-ce que l'IA pourra intégrer cette l'EBM, révolution annoncée !
OPEN AI: le point.

La médecine fondée sur les preuves (EBM) doit évoluer en intégrant davantage l'expertise clinique et les préférences des patients , en adoptant les technologies numériques et l'intelligence artificielle , et en développant des systèmes d'apprentissage continu qui permettent une production et une diffusion plus rapides des données probantes. [1-3]
Principaux axes d'évolution nécessaires :
Élargir le modèle au-delà de la littérature seule. Le concept de « pratique fondée sur les preuves » devrait remplacer l'EBM traditionnelle en incorporant quatre piliers :
(1) les données probantes de la recherche,
(2) l'expertise clinique,
(3) les caractéristiques, valeurs et préférences particulières des patients
[4] Cette approche reconnaît que les études peuvent être biaisées, statistiquement fragiles ou non généralisables à tous les patients.
Intégrer les nouvelles technologies. L'évolution vers une médecine « profonde » de nouvelle génération nécessite l'exploitation des mégadonnées (big data), des technologies portables, de l'apprentissage automatique et de l'intelligence artificielle pour créer des systèmes de santé en apprentissage continu.[1-3]Cela permet une identification systématique et une analyse des données à grande échelle tout en maintenant le patient comme acteur central dans la prise de décision partagée.
Améliorer la production et la diffusion des preuves. L'EBM doit développer des équipes de recherche expérimentées capables de produire rapidement des revues systématiques rigoureuses, d'utiliser des logiciels d'automatisation et d'exploration de texte, et d'adopter des plateformes électroniques facilitant les mises à jour rapides.[1]dossiers auxiliairesLa diffusion doit inclure un accès électronique convivial sur tous les appareils, intégré aux dossiers médicaux électroniques.
Renforcer la prise de décision partagée. Des outils d'aide à la décision au point de service, spécifiquement conçus pour la rencontre clinicien-patient, représentent une frontière importante pour les futurs avancés de l'EBM.[1]Ces outils doivent communiquer les bénéfices, les risques et les alternatives de manière facilement compréhensible tout en facilitant une discussion utile.
Élargir le champ d'application. La MFP doit s'étendre au-delà des médicaments et dispositifs pour aborder les vastes domaines actuellement dépourvus de preuves, notamment les politiques de santé, la gestion et les réformes du système de santé.[5]Elle doit également développer une théorie cohérente de la prise de décision en santé en partenariat avec d'autres disciplines comme les sciences cognitives et décisionnelles. [1]
Maintenir l'indépendance et la transparence. La MFP doit continuer à lutter contre la suppression des résultats de recherche, améliorer les normes de publication, garantir l'enregistrement de tous les essais et éviter le gaspillage dans la production de recherche.[1]Elle doit rester indépendante de tous les intérêts, qu'ils soient commerciaux, idéologiques ou politiques.[5)
L' intelligence artificielle transforme profondément la médecine fondée sur les preuves en automatisant et en optimisant les processus de synthèse des données probantes, tout en améliorant la prise de décision clinique. Les technologies d'apprentissage automatique et les grands modèles de langage révolutionnent la façon dont les cliniciens accèdent aux données probantes scientifiques, les analysent et les appliquent. [1-3]
Applications de l'IA dans la synthèse des données probantes
L'IA automatise désormais plusieurs étapes critiques des revues systématiques. L'apprentissage automatique peut réduire jusqu'à 47% du temps consacré à l'assemblage des données probantes scientifiques , notamment pour la sélection des études, l'extraction des données et l'évaluation de la qualité méthodologique. [1]Les outils d'IA comme les modèles GPT sont particulièrement utilisés pour la recherche documentaire (41% des études), la sélection des études (38%) et l'extraction des données (30%).[4]
Les algorithmes de classification par vecteurs de support (SVM) combinés à des stratégies d'échantillonnage optimisées atteignent une sensibilité de 94-100% et une précision de 54-89% pour le criblage des titres et curriculum vitae. [5]Les modèles BERT préentraînés sur la littérature biomédicale démontrent des scores F de 70-73% pour la reconnaissance d'entités et supérieurs à 90% pour l'extraction de relations lorsque suffisamment d'exemples sont disponibles. [6]

Utilisé sous licence du New England Journal of Medicine.
Impact sur la pratique clinique
L'IA améliore la prise de décision clinique en analysant des ensembles de données complexes comprenant les dossiers médicaux électroniques, l'imagerie médicale et les profils génomiques pour identifier des modèles, prédire l'évolution des maladies et recommander des stratégies thérapeutiques optimisées.[2]En radiologie, 30% des services utilisés étaient déjà l'IA en 2020 , avec 20% supplémentaires planifiant son adoption. [8]
L'IA facilite également la médecine personnalisée en permettant l'analyse de grandes bases de données pour adapter les plans diagnostiques et thérapeutiques aux profils individuels des patients.[9]Les analyses prédictives exploitent les données historiques pour optimiser les parcours de soins et améliorer les résultats cliniques. [2]

Utilisé sous licence du New England Journal of Medicine.
Défis et perspectives d'avenir
Malgré ces avancées, les applications d'IA pour les décisions cliniques directes nécessitent des délais de développement plus longs et une validation rigoureuse avant leur adoption généralisée. [10]Les principales difficultés incluent la confidentialité des données, les biais algorithmiques, l'interprétabilité des modèles et la nécessité d'une supervision clinique humaine.[2][11]
L'évolution future de l'EBM à l'ère de la médecine de précision reposera sur trois piliers : l'identification et l'analyse systématique des mégadonnées par l'IA, l'effet amplificateur des interventions médicales guidées par l'expertise et l'intuition du clinicien, et les préférences des patients qui deviennent des acteurs centraux dans la prise de décision partagée. [12]
Les cadres réglementaires émergents, comme le règlement européen sur l'IA, mettent l'accent sur la transparence, la gouvernance des données et la supervision humaine, particulièrement pour les systèmes à haut risque.[9]L'apprentissage fédéré et l'apprentissage auto-supervisé représentent des tendances futures prometteuses pour améliorer l'évolutivité et l'applicabilité de l'IA en MBP.[9
À LIRE
LE PRINCIPE DE TRANSGRESSION



