Charles Marc Samama, Arash Afshari, Lars Grønlykke, Mikkel Herold Madsen, Sebastian Wiberg and Carolina S. Romero
European Journal of Anaesthesiology 2024, 41:561–569
https://journals.lww.com/ejanaesthesiology/fulltext/2024/08000/european_guidelines_on_peri_operative_venous.3.aspx
Article libre d'accès
Magnifique travail dirigé par CM SAMAMA
SYNTHESE en INFOGRAPHIES


DEX EXTRAITS
CHIRURGIE BARIATRIQUE
Chapitre 10 – La chirurgie chez le patient obèse (Juan Arcelus)
Chirurgie bariatrique
10.1. Nous recommandons une prophylaxie de la thrombose veineuse (MTEV) par HBPM, HNF ou fondaparinux plutôt qu'aucune prophylaxie chez les patients présentant un risque élevé de MTEV et un faible risque de saignement (grade 1B). (Accord à 98 %)
10.2. Nous suggérons une prophylaxie de la thrombose veineuse avec une HBPM plutôt qu'une HNF ou un AOD (rivaroxaban ou apixaban) (Grade 2C). (Accord 93 %)
10.3. Nous suggérons une prophylaxie par des doses plus élevées d'HBPM, d'HNF ou de fondaparinux par rapport aux doses standard, en particulier chez les patients ayant un IMC supérieur à 40 ou un poids supérieur à 150 kg (Grade 2B). Nous déconseillons la surveillance systématique des taux d'anti-Xa chez les patients recevant une HBPM, une HNF ou un fondaparinux (Grade 2C). (Accord 89%)
10.4. Nous suggérons des méthodes mécaniques de prophylaxie plutôt que l'absence de prophylaxie chez les patients présentant un risque élevé de thrombose veineuse et de saignement (grade 2C). (Accord à 98 %)
10.5. Nous suggérons une prophylaxie combinée avec HBPM et méthodes mécaniques (compression pneumatique intermittente) plutôt que les méthodes mécaniques seules (grade 2A). (Accord 93 %)
10.6. Nous recommandons de prolonger la prophylaxie pharmacologique par HBPM, HNF ou fondaparinux pendant au moins 10 jours par rapport à la prophylaxie limitée à l'hospitalisation chez les patients à haut risque de thrombose veineuse (grade 1C). (Accord 98%)
B. Chirurgie non bariatrique
10.7. Nous suggérons des doses plus élevées d'HBPM chez les patients obèses (IMC > 40 kg m -2) à haut risque de thrombose veineuse et à faible risque de saignement subissant une chirurgie majeure non bariatrique (grade 2C). (Accord 96 %)
Chirurgie orthopédique non ambulatoire (Jean-Yves Jenny et John Eikelboom)
Avant-propos 1 : Le terme « chirurgie orthopédique non ambulatoire » désigne les patients qui restent à l'hôpital au moins une nuit après l'intervention, sans définir la durée totale de séjour. De plus, ce terme ne définit pas le type de rééducation postopératoire, qui peut ou non inclure une procédure accélérée. Le risque de thrombose veineuse augmente avec la durée de séjour, alors que les procédures accélérées sont censées réduire ce risque. Il n'est donc pas possible de définir des recommandations uniques.
Avant-propos 2 : Le terme « prophylaxie pharmacologique de la thromboembolie veineuse » inclut (par ordre alphabétique) l'aspirine, la coumarine, les AOD, l'HBPM et l'HNF en cas d'insuffisance rénale. Le terme « prophylaxie mécanique » inclut (par ordre alphabétique) les procédures accélérées, les bas de contention gradués et la compression pneumatique intermittente.
Avant-propos 3 : Il n’existe pas de classification généralement acceptée pour le risque faible ou élevé de thrombose veineuse (:TEV) lié à la chirurgie et pour le risque faible ou élevé de saignement. Ces points doivent être évalués dans le cadre d’une politique spécifique à la chirurgie et au patient.
13.1 Période préopératoire : Nous suggérons une évaluation préopératoire systématique du risque de thrombose veineuse et de saignement en fonction du type d'intervention et de l'évolution postopératoire prévue (procédure postopératoire accélérée ou standard) (grade 2B). (Accord à 98 %)
13.2 Période postopératoire : Nous recommandons des procédures rapides de routine comprenant une déambulation précoce et une mobilisation articulaire plutôt qu'un calendrier des procédures basé sur la commodité (grade 1B). (Accord 96 %)
13.3 Période postopératoire :
Chirurgie à faible risque de thrombose veineuse (TEV) : aucun facteur de risque lié au patient : nous suggérons de ne pas pratiquer de prophylaxie pharmacologique de la TEV pour les interventions à faible risque de TEV chez un patient sans risque personnel élevé de TEV (grade 2B). (Accord à 96 %)
13.4 Période postopératoire :
Facteur de risque supplémentaire lié au patient pour la thrombose veineuse profonde (TEV) et absence de risque élevé de saignement : nous suggérons une prophylaxie pharmacologique de la TEV avec soit une HBPM, soit des AOD plutôt qu'aucune prophylaxie de la TEV pour les procédures à faible risque de TEV chez un patient présentant un risque personnel élevé de TEV (grade 2B).
Nous ne sommes pas en mesure de proposer une recommandation en faveur ou contre l’utilisation de l’aspirine. (Accord 91%)
13.5 Période postopératoire :
Facteur de risque supplémentaire lié au patient pour la thrombose veineuse profonde avec risque élevé de saignement : nous suggérons une prophylaxie mécanique plutôt qu'aucune prophylaxie de la thrombose veineuse profonde pour les procédures à faible risque de thrombose veineuse profonde chez un patient présentant un risque personnel élevé de thrombose veineuse profonde (grade 2C). (Accord à 98 %)
13.6 Période postopératoire :
Chirurgie à haut risque de thrombose veineuse profonde et sans risque élevé de saignement :
Nous suggérons une prophylaxie thromboembolique veineuse (TEV) par HBPM ou AOD plutôt qu'aucune prophylaxie thromboembolique veineuse pour les interventions à haut risque de TEV sans risque élevé de saignement (grade 2B). Nous ne sommes pas en mesure de proposer une recommandation en faveur ou contre l'utilisation de l'aspirine. (Accord à 91 %)
13.7 Période postopératoire :
Chirurgie à haut risque de thrombose veineuse (TEV) et risque élevé de saignement : nous suggérons une prophylaxie mécanique de la TEV plutôt qu'une prophylaxie pharmacologique pour les interventions à haut risque de TEV et à haut risque de saignement (grade 2C). (Accord à 96 %)
13.8 Période postopératoire – procédures spécifiques :
Nous recommandons une prophylaxie pharmacologique de la thrombose veineuse (TEV) plutôt qu'aucune prophylaxie après une arthroplastie totale de la hanche (grade 1A). (Accord à 98 %)
13.9 Période postopératoire – procédures spécifiques :
Nous recommandons une prophylaxie pharmacologique de la thromboembolie veineuse (TEV) avec soit une HBPM, soit des AOD plutôt qu’aucune prophylaxie après une PTH accélérée, une ATG ou une fracture de la hanche (grade 1B). (Accord à 98 %)
13.10 Période postopératoire – procédures spécifiques :
Nous recommandons une prophylaxie pharmacologique de la thromboembolie veineuse (TEV) par aspirine plutôt qu'aucune prophylaxie après une PTH et une ATG accélérées (grade 1C). (Accord à 89 %)
13.11 Période postopératoire – procédures spécifiques :
Nous recommandons une prophylaxie pharmacologique de la thromboembolie veineuse (TEV) avec soit une HBPM, soit des AOD plutôt qu'aucune prophylaxie après une arthroplastie totale de la hanche (grade 1A). (Accord à 100 %)
13.12 Période postopératoire – procédures spécifiques :
Nous recommandons une prophylaxie pharmacologique de la thromboembolie veineuse (TEV) par HBPM (grade 1B), AOD (grade 1B) ou aspirine (grade 1C) plutôt qu'aucune prophylaxie après une PTH ou une ATG accélérée. (Accord à 91 %
-
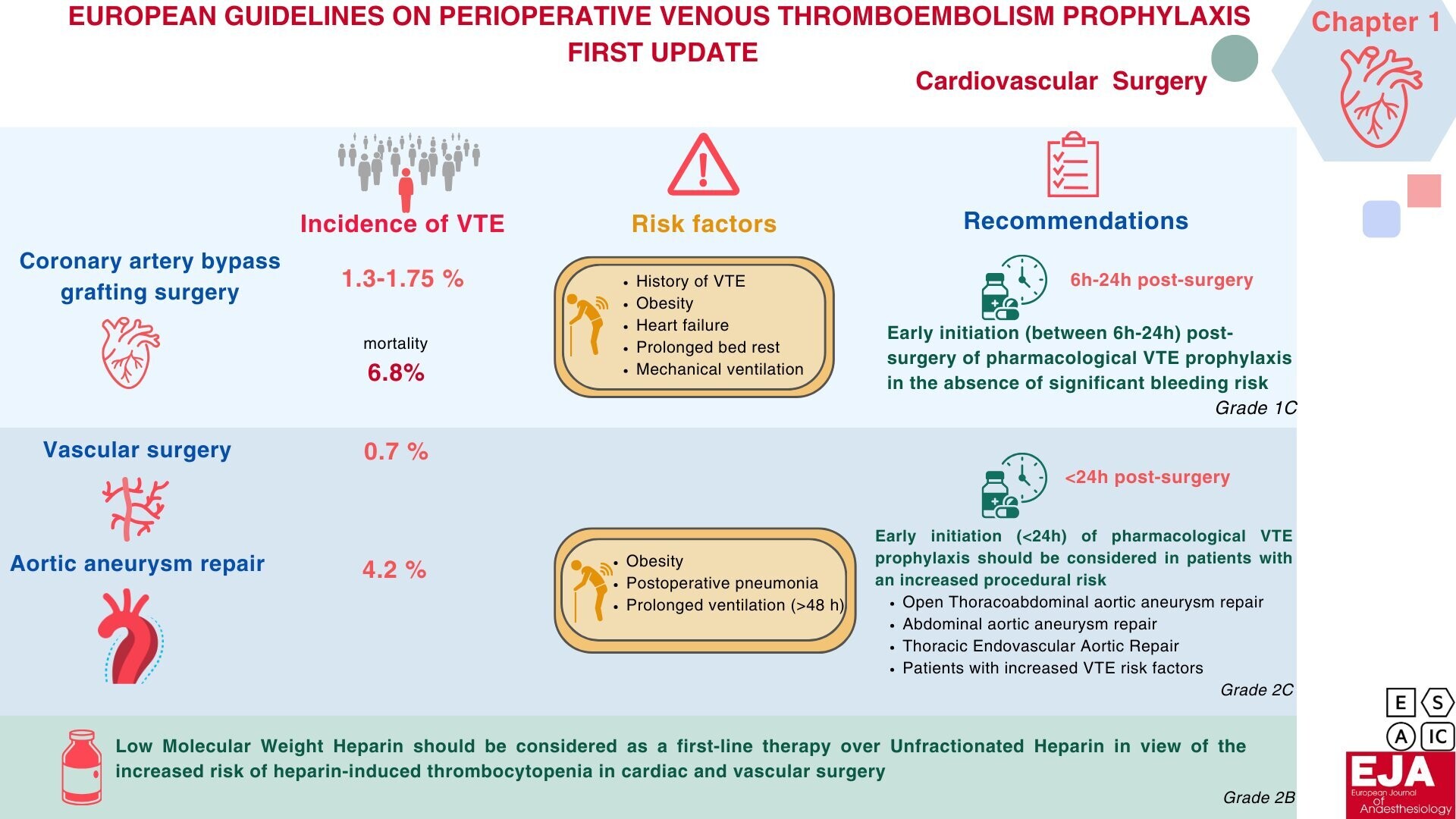
Ahmed, Aamer; Koster, Andreas; Lance, Marcus; Milojevic, Milan. European guidelines on peri-operative venous thromboembolism prophylaxis: first update.: Chapter 1: Cardiovascular Surgery. European Journal of Anaesthesiology 41(8):p 570-572, August 2024. | DOI: 10.1097/EJA.0000000000002026 -
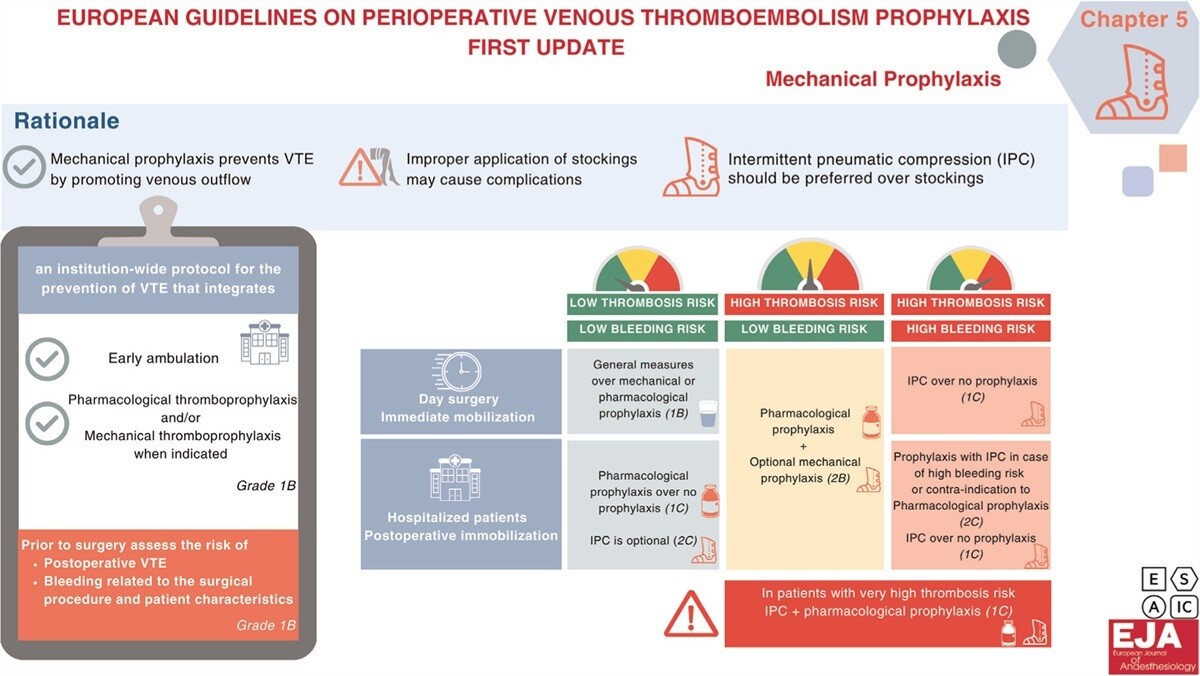
European guidelines on peri-operative venous thromboembolism prophylaxis: first update.Chapter 5: Mechanical prophylaxisFenger-Eriksen, Christian; Kamphuisen, Pieter Willem; Verhamme, Peter; Jenny, Jean YvesEuropean Journal of Anaesthesiology 41(8):p 589-593, August 2024. | DOI: 10.1097/EJA.0000000000002007
-
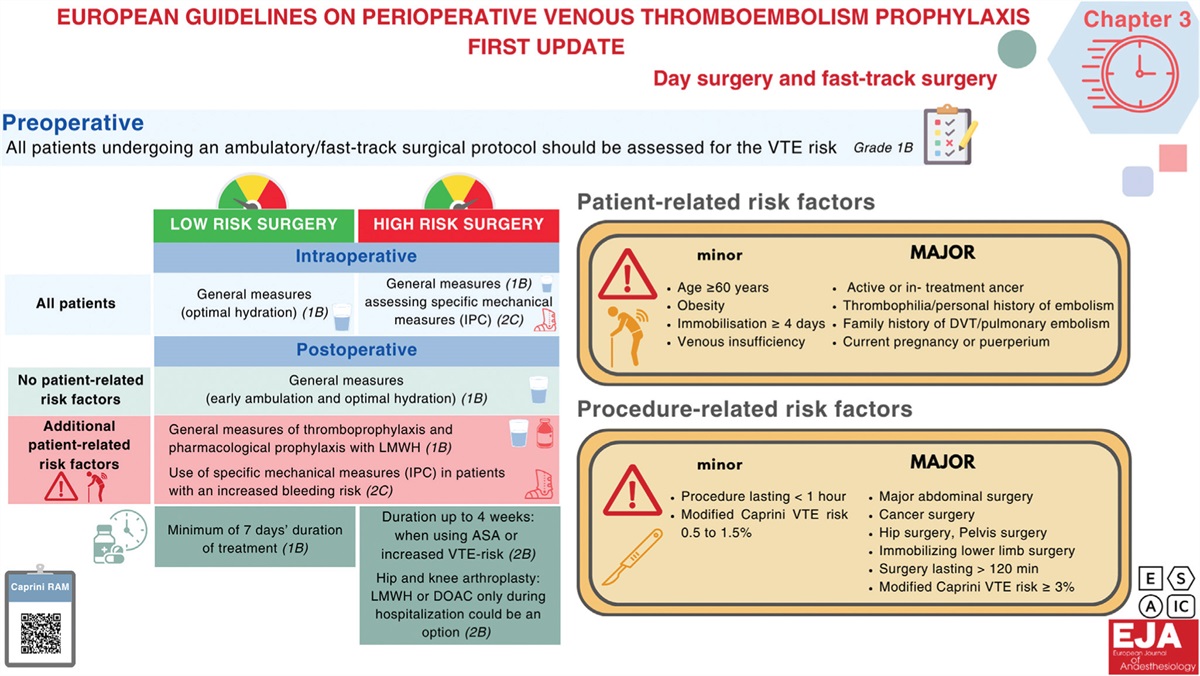
Jørgensen, Christoffer Calov; Llau, Juan; Jenny, Jean-Yves; Albaladejo, Pierre. European guidelines on peri-operative venous thromboembolism prophylaxis: first update.: Chapter 3: Day surgery and fast-track surgery. European Journal of Anaesthesiology 41(8):p 577-581, August 2024. | DOI: 10.1097/EJA.0000000000002010https://journals.lww.com/ejanaesthesiology/fulltext/2024/08000/european_guidelines_on_peri_operative_venous.8.aspx
LES RECOMMANDATIONS made in FRANCE 2024 en ligne sur https://medvasc.info/

A QUOI SERVENT LES RECOMMANDATION Par CHAT GPT
A quoi servent les recommandations en médecine ?
Les recommandations en médecine servent à guider les professionnels de santé dans la prise de décisions cliniques.
Elles sont basées sur des preuves scientifiques et des consensus d'experts et visent à améliorer la qualité des soins, la sécurité des patients et les résultats cliniques.
Voici quelques objectifs principaux des recommandations médicales :
1. . **Standardisation des soins** : Elles aident à uniformiser les pratiques cliniques, réduisant ainsi les variations inutiles dans les soins prodigués aux patients.
2. **Amélioration de la qualité des soins** : En suivant des recommandations basées sur des preuves, les professionnels de santé peuvent offrir des soins plus efficaces et plus sûrs.
3. **Prise de décision éclairée** : Elles fournissent des informations et des conseils pour aider les cliniciens à prendre des décisions éclairées, surtout dans des situations complexes ou incertaines.
4. **Formation et éducation** : Elles servent de base pour la formation continue des professionnels de santé et pour l'éducation des étudiants en médecine.
5. **Optimisation des ressources** : En suivant des recommandations, les ressources de santé peuvent être utilisées de manière plus efficace, évitant les traitements inutiles ou redondants.
6. **Amélioration des résultats pour les patients** : En appliquant des pratiques basées sur des preuves, les résultats cliniques pour les patients peuvent être améliorés, avec une réduction des complications et une meilleure gestion des maladies.
7. **Responsabilité et transparence** : Elles fournissent un cadre de référence pour évaluer la qualité des soins et la performance des professionnels de santé, favorisant ainsi la responsabilité et la transparence dans le système de santé.
En résumé, les recommandations en médecine sont des outils essentiels pour garantir que les soins prodigués aux patients sont basés sur les meilleures preuves disponibles et les meilleures pratiques cliniques.
Powered by JuisciGPT - https://app.juisci.com