" Les meilleures choses qui arrivent dans le monde de l'entreprise, l'hôpital en est une, ne sont pas le résultat du travail d'une seule femme ou d'un seul homme, c'est le travail de toute une équipe " d'après Steve Jobs...Le parcours de soins de l'EP en est un très bon exemple
Pulmonary Embolism, Susan R. Kahn, M.D., and Kerstin de Wit, M.B., Ch.B., M.D.N Engl J Med 2022;387:45-57.
Préambule
Le take Home Message
-
L'embolie pulmonaire est un diagnostic courant et peut être associée à une maladie thromboembolique veineuse récurrente, des saignements dus à un traitement anticoagulant, une hypertension pulmonaire thromboembolique chronique et une détresse psychologique à long terme.
-
Une minorité de patients qui sont évalués pour une éventuelle embolie pulmonaire bénéficient de l'imagerie thoracique (p. ex., tomodensitométrie).
-
Le traitement initial est guidé par la classification de l'embolie pulmonaire comme étant à haut risque, à risque intermédiaire ou à faible risque. La plupart des patients ont une embolie pulmonaire à faible risque et leurs soins peuvent être gérés à domicile avec un anticoagulant oral direct.
-
Les patients atteints d'embolie pulmonaire aiguë doivent recevoir un traitement anticoagulant pendant au moins 3 mois. La décision de poursuivre indéfiniment le traitement dépend du fait que la réduction associée du risque de thromboembolie veineuse récurrente l'emporte sur le risque accru de saignement et doit tenir compte des préférences du patient.
-
Les patients doivent être suivis longitudinalement après une embolie pulmonaire aiguë pour évaluer une dyspnée ou une limitation fonctionnelle, ce qui peut indiquer le développement d'un syndrome post-embolie pulmonaire ou d'une hypertension pulmonaire thromboembolique chronique.
Un homme de 41 ans se présente aux urgences avec des antécédents d'essoufflement depuis 3 semaines. Il a récemment terminé un traitement antibiotique pour une pneumonie présumée. Le jour de la présentation, il s'est réveillé avec une douleur sourde du côté droit du dos. Ses antécédents médicaux sont par ailleurs sans particularité. Son rythme cardiaque est de 88 battements par minute, sa tension artérielle de 149/86 mm Hg, sa fréquence respiratoire de 18 respirations par minute, sa température de 37 °C et sa saturation en oxygène de 95 % alors qu'il respire l'air ambiant. L'auscultation de sa poitrine révèle des bruits respiratoires normaux et des bruits cardiaques normaux. Un examen des jambes est normal. Ses taux de créatinine et de troponine sont dans les limites normales et une radiographie du thorax est normale. L'évaluation implicite du médecin est que la probabilité d'embolie pulmonaire est supérieure à 15 %.le niveau de d -dimère est de 2560 ng par millilitre. Comment évalueriez-vous ce patient pour une embolie pulmonaire et comment géreriez-vous ce cas ?
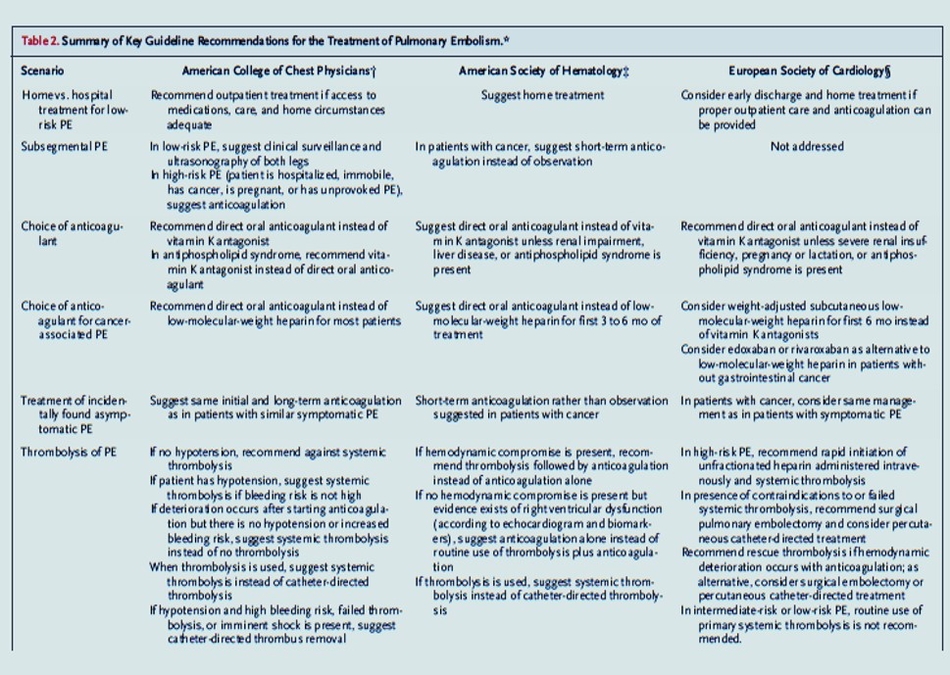
L' ICONOGRAPHIE
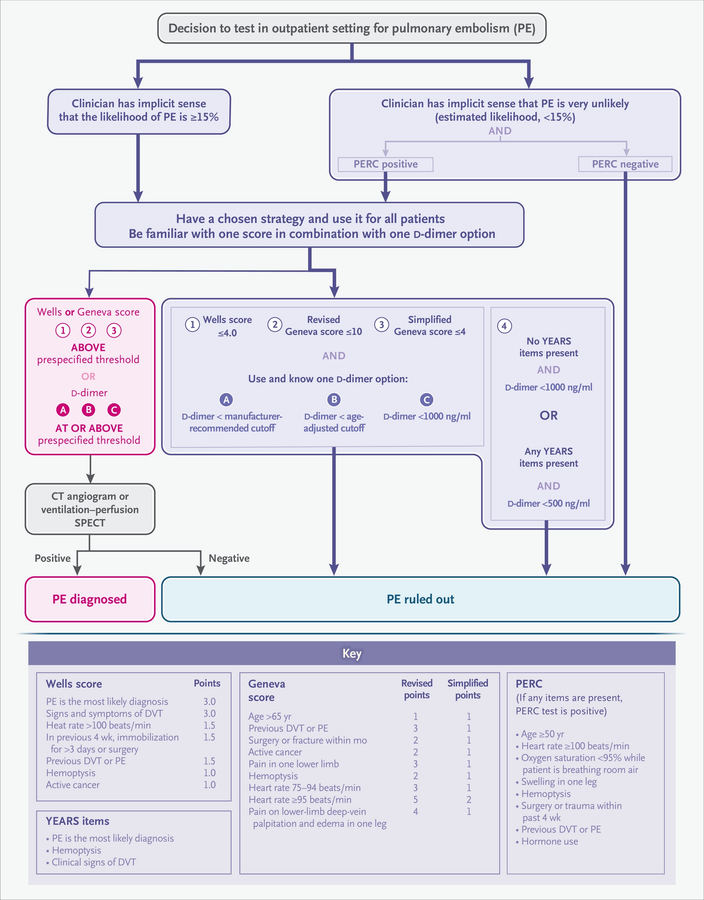
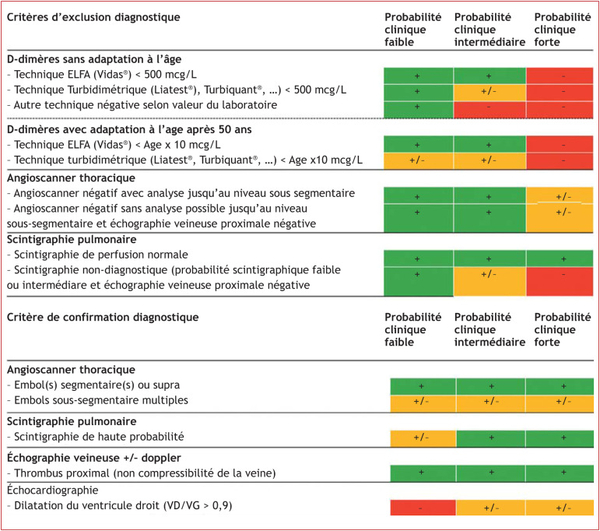
Présentation des tests d'embolie pulmonaire chez les patients ambulatoires ou les patients du service des urgences.
Les médecins peuvent utiliser les critères d'exclusion de l'embolie pulmonaire (PERC) pour exclure une embolie pulmonaire si leur sens implicite suggère qu'il y a moins de 15 % de probabilité que le patient présente une embolie pulmonaire. Sinon, les médecins doivent utiliser un dosage des d - dimères pour exclure une embolie pulmonaire chez les patients qui ont un score de probabilité clinique structuré faible (un score de Wells ≤ 4,0 sur une échelle de 0 à 12,5, un score de Genève révisé ≤ 10 sur une échelle allant de 0 à 22, ou un score de Genève simplifié ≤4 sur une échelle de 0 à 9 ; sur les trois échelles, des scores plus élevés indiquent une plus grande probabilité d'embolie pulmonaire) ou doivent utiliser l'algorithme YEARS. Chaque numéro encerclé fait référence à une règle de décision clinique différente, et chaque lettre encerclée à un d distinct-stratégie des dimères. L'imagerie peut être évitée chez les patients dont les scores de probabilité clinique sont égaux ou inférieurs au seuil donné et dont le niveau de d - dimères est inférieur au seuil donné. La tomodensitométrie (TDM) et la tomodensitométrie d'émission monophotonique (SPECT) de ventilation-perfusion sont réservées aux patients dont le score de probabilité clinique est supérieur au seuil prédéfini pour le score choisi ou dont les d - dimères sont égaux ou supérieurs au seuil prédéfini pour le score choisi . option d -dimère. Les seuils ajustés de d -dimères ont été validés pour les dosages avec un seuil recommandé par le fabricant de 500 ng par millilitre. La TVP désigne une thrombose veineuse profonde.
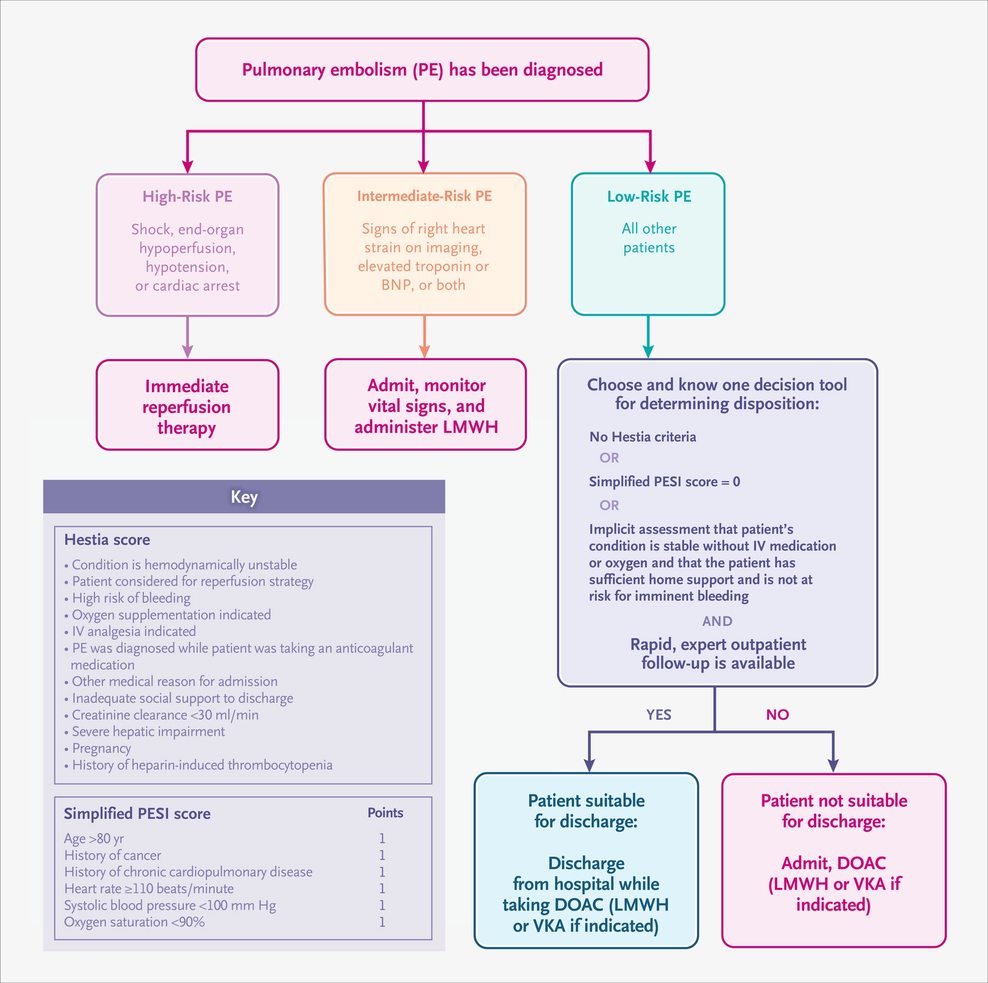
Au moment du diagnostic, l'embolie pulmonaire doit être stratifiée en risque faible, risque intermédiaire ou risque élevé. Les patients présentant une embolie pulmonaire à haut risque doivent être évalués pour des interventions de reperfusion immédiates telles qu'une thrombolyse systémique. Les patients présentant une embolie pulmonaire à risque intermédiaire doivent être étroitement surveillés et évalués pour l'instauration d'un traitement par héparine de bas poids moléculaire (HBPM). La plupart des patients ont une embolie pulmonaire à faible risque et peuvent être évalués pour un traitement anticoagulant ambulatoire en fonction de leur score Hestia, du score sur l'indice simplifié de gravité de l'embolie pulmonaire (PESI) ou du jugement implicite du médecin. Tous les patients renvoyés à domicile bénéficieraient d'un suivi ambulatoire rapide et fiable. BNP désigne le peptide natriurétique cérébral, l'anticoagulant oral direct DOAC, la voie intraveineuse IV et l'antagoniste de la vitamine K AVK.

Cas Clinique : la réponse
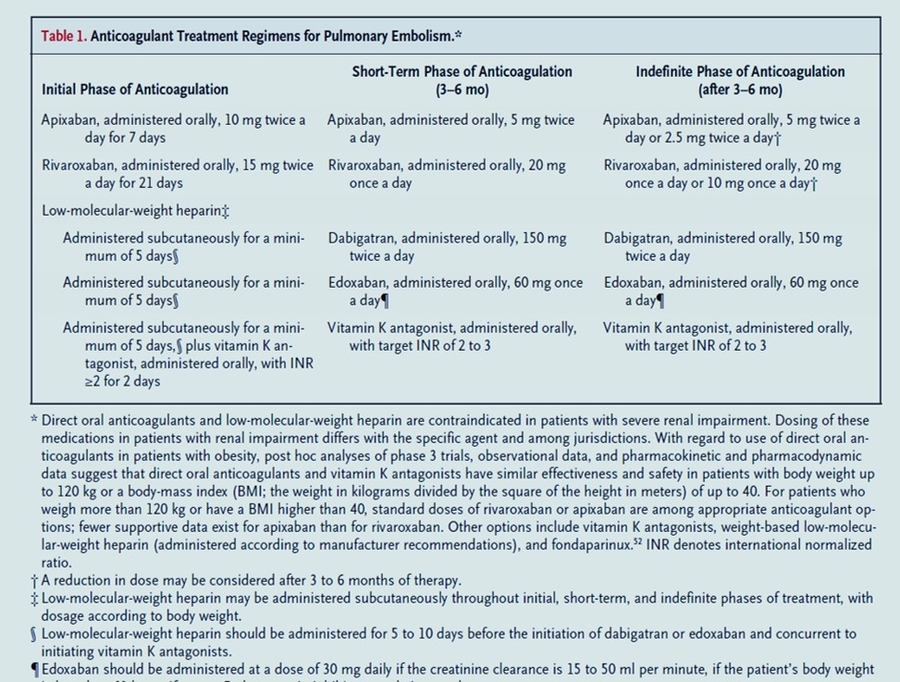
On a estimé que le patient souffrant d'essoufflement décrit dans le cas cliniqueavait une probabilité supérieure à 15 % d'embolie pulmonaire. Dans le contexte du faible score de Wells du patient pour l'embolie pulmonaire, le test des d -dimères était justifié pour guider le besoin d'imagerie ; CT est indiqué, compte tenu de la d-taux de dimère supérieur à 1000 ng par millilitre. En supposant que le scanner du patient confirme une embolie pulmonaire et montre des dimensions normales du ventricule droit, il serait classé comme ayant une embolie pulmonaire à faible risque, compte tenu de son taux de troponine normal. Le traitement par un anticoagulant oral direct doit être instauré rapidement et le patient doit être informé du diagnostic d'embolie pulmonaire. En l'absence de contre-indications au traitement en ambulatoire (aucun critère Hestia présent), le patient peut sortir directement du service des urgences avec un suivi clinique rapide. Nous recommandons qu'il subisse un dépistage du cancer adapté à son âge et à son risque personnel. Après que le patient a reçu 3 à 6 mois de traitement avec un anticoagulant oral direct administré à une dose thérapeutique en l'absence de risque hémorragique,puis switch par une AOD low dose en prévention secondaire.
Le problème de la durée du traitement anticoagulant
Les patients atteints d'embolie pulmonaire aiguë doivent recevoir un traitement anticoagulant pendant au moins 3 mois afin de réduire les risques d'embolisation supplémentaire, d'extension du thrombus, de récidive précoce de thromboembolie veineuse et de décès . Que le traitement soit arrêté à 3 mois ou poursuivi indéfiniment dépend du fait que le risque réduit de thromboembolie veineuse récurrente avec la poursuite du traitement anticoagulant l'emporte sur le risque accru de saignement, et la décision doit prendre en compte les préférences du patient.
Parmi les patients qui ont une embolie pulmonaire provoquée par un facteur de risque transitoire majeur (c.-à-d. réversible) (p. ex., intervention chirurgicale avec anesthésie générale d'une durée > 30 minutes, alitement à l'hôpital pendant ≥ 3 jours en raison d'une maladie aiguë ou grave traumatisme ou fracture), le risque à long terme de récidive thromboembolique veineuse est faible et le traitement anticoagulant peut être arrêté au bout de 3 mois. Si l'embolie pulmonaire était très importante ou était associée à un dysfonctionnement modéré du ventricule droit ou si le patient présente des symptômes résiduels persistants, certains experts recommandent de prolonger le traitement jusqu'à 6 mois. Chez les patients présentant des facteurs provoquants persistants tels qu'un cancer actif ou un syndrome des antiphospholipides ou qui ont déjà eu des épisodes de thromboembolie veineuse non provoquée, le risque de récidive à long terme est élevé et un traitement anticoagulant indéfini est recommandé.
La prise de décision est plus nuancée chez les patientes présentant une première embolie pulmonaire non provoquée ou faiblement provoquée (c'est-à-dire associée à un facteur de risque transitoire mineur, tel qu'une œstrogénothérapie, une grossesse, une intervention chirurgicale mineure ou une blessure mineure à la jambe). Parmi ces patients, les risques de récidive thromboembolique veineuse et d'embolie pulmonaire fatale après arrêt de l'anticoagulation sont respectivement de 10 % et 0,4 % à 1 an, et de 36 % et 1,5 % à 10 ans ; les risques sont plus élevés chez les hommes que chez les femmes. Des essais ont montré qu'un traitement anticoagulant prolongé, par rapport à des durées plus courtes d'anticoagulation, est très efficace pour la prévention de la thromboembolie veineuse récurrente. Cependant, dans une méta-analyse (impliquant 14 essais contrôlés randomisés et 13 études de cohorte), une anticoagulation prolongée avec des anticoagulants oraux directs a été associée à un risque de 1,12 événements hémorragiques majeurs pour 100 années-personnes (létalité, 9,7 %) et une anticoagulation prolongée avec des antagonistes de la vitamine K était associée à un risque de 1,74 événements hémorragiques majeurs pour 100 personnes-années (létalité, 8,3 %). Le risque de saignement était plus élevé chez les patients âgés et chez les patients qui avaient une clairance de la créatinine inférieure à 50 ml par minute, des antécédents de saignement, avaient reçu un traitement antiplaquettaire ou avaient un taux d'hémoglobine inférieur à 10 g par décilitre.
Bien qu'un traitement indéfini par anticoagulation soit généralement recommandé après un premier événement thromboembolique veineux non provoqué ou faiblement provoqué, en particulier chez les patients qui ne présentent pas un risque élevé de saignement, un traitement limité dans le temps peut être approprié chez certains patients, y compris ceux dont le risque estimé de thromboembolie veineuse récurrente est inférieure à 5 % dans la première année suivant l'arrêt du traitement anticoagulant. La prise de décision concernant le traitement de la thromboembolie veineuse chez les femmes peut être guidée par la règle HERDOO2, un score de prédiction validé prospectivement qui identifie certaines femmes présentant un premier événement thromboembolique veineux non provoqué ou faiblement provoqué qui peuvent interrompre en toute sécurité le traitement anticoagulant. Aucun score validé n'est actuellement disponible pour une utilisation chez les hommes qui ont eu une première embolie pulmonaire non provoquée ou faiblement provoquée, et de nombreux experts recommandent de poursuivre indéfiniment le traitement anticoagulant chez ces patients.
Chez les patients qui continuent à recevoir des anticoagulants indéfiniment, les données d'essais randomisés indiquent que les régimes d'anticoagulants oraux directs à faible dose (c.-à-d., rivaroxaban ou apixaban) après les 6 premiers mois d'anticoagulation à dose complète ont une efficacité et une innocuité similaires à celles de l'anticoagulation à dose complète. et une plus grande efficacité que l'aspirine. Cependant, les régimes à faible dose n'ont pas été évalués dans l'embolie pulmonaire chez les patients atteints de cancer, chez ceux présentant une embolie pulmonaire anatomiquement étendue ou chez ceux à haut risque d'embolie pulmonaire récurrente.
And the PE "FRENCH BIBLE"https://www.sciencedirect.com/science/article/pii/S0761842519301871
P.-M. Roy, M.-P. Revel, P.-Y. Salaün, O. Sanchez,
https://doi.org/10.1016/j.rmr.2019.05.018.
Commentaire
Cette conduite à tenir proposée concernant le cas clinique justifie d'une discussion
Le facteur déclenchant semble inexistant , il est donc justifié de rechercher une cause . Il s'agit d'un homme 41 ans, un bilan de thrombophilie est à mon sens indiqué . La mise en conformité avec les dépistages recommandés du cancer aussi. On sait que ce patient a fait une EP mais quelle est sa topographie ? Quelle est le contexte familial ? etc...
Dossier à soumettre en RCP-THROMBOSE.