-
"On estime qu’il existe 40 % de surtraitements dans l’hypertension. Cependant, dans le même temps, un sujet réellement hypertendu sur deux ne serait pas diagnostiqué. Jean-Pierre Lebeau
- " Il est, dans la vie des hommes, des heures où la tension des événements semble répondre à celle de notre âme." Henri Petiot dit Daniel-Rops
-
"On a souvent parlé de la couleur et de la saveur des mots. Mais, on n'a jamais rien dit de leur tension, de l'état de tension de l'esprit qui les profère, dont ils sont l'indice et l'index, de leur chargement." Paul Claudel


Azizi M, Vongpatanasin W, Fisher NDL, Mahfoud F, Amar L, Kirtane AJ. Diagnosis and Management of Resistant Hypertension: A Review. Diagnostic et prise en charge de l'hypertension résistante : une revue de la littérature
JAMA. 2026 Mar 23. doi: 10.1001/jama.2026.1221. Epub ahead of print. PMID: 41870448.
https://jamanetwork.com/journals/jama/fullarticle/2846682
Article en libre accès
Importance
L’hypertension, définie par une pression artérielle systolique (PAS) ≥ 130 mmHg et/ou une pression artérielle diastolique (PAD) ≥ 80 mmHg, touche 43,9 % des femmes et 49,5 % des hommes aux États-Unis. Environ 19,7 % des patients traités pour hypertension présentent une hypertension résistante apparente (pression artérielle ≥ 130/80 mmHg) malgré la prise d’au moins trois antihypertenseurs, de préférence un inhibiteur du système rénine-angiotensine, un inhibiteur calcique et un diurétique thiazidique, aux doses maximales tolérées.
Observations
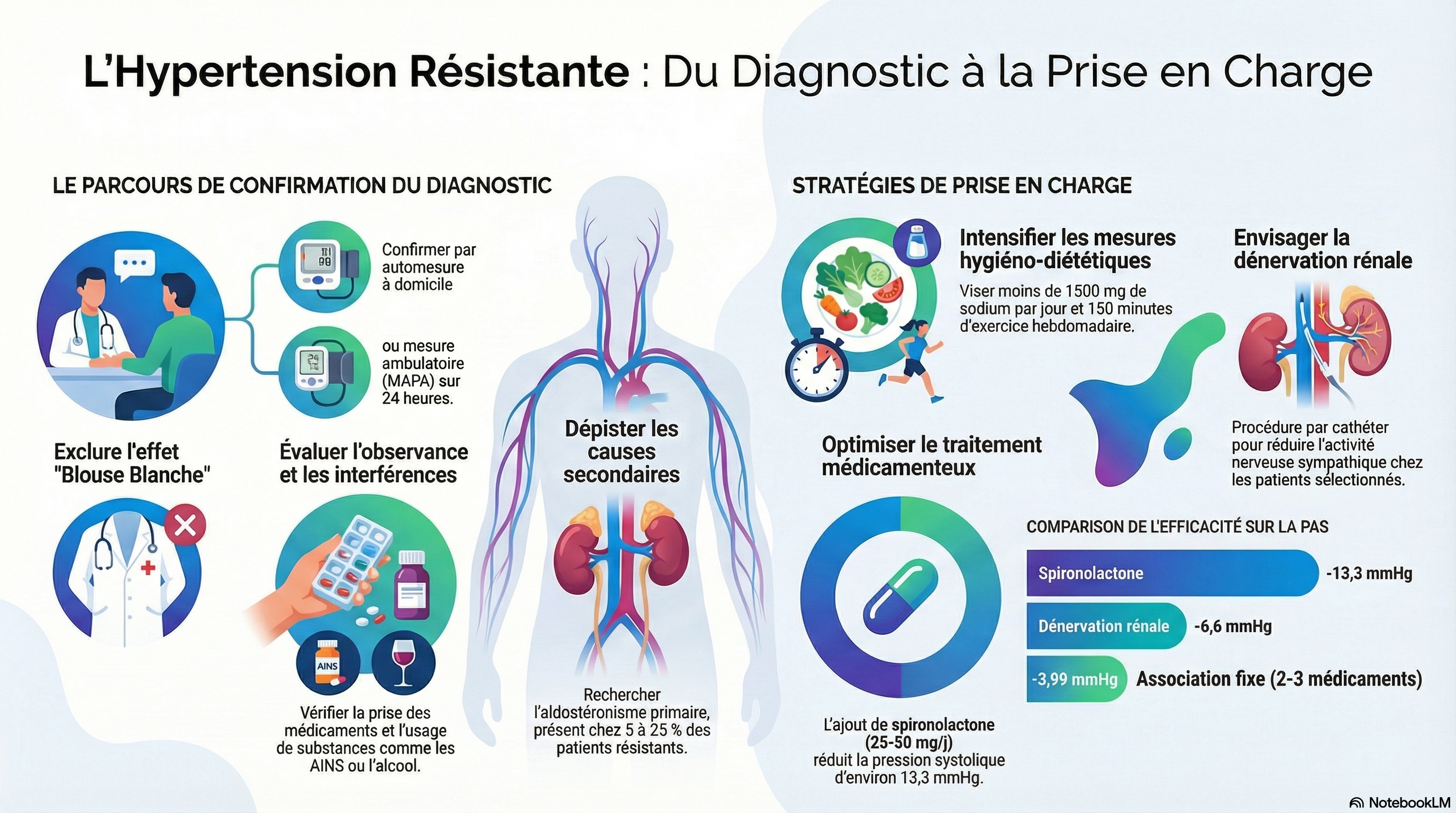
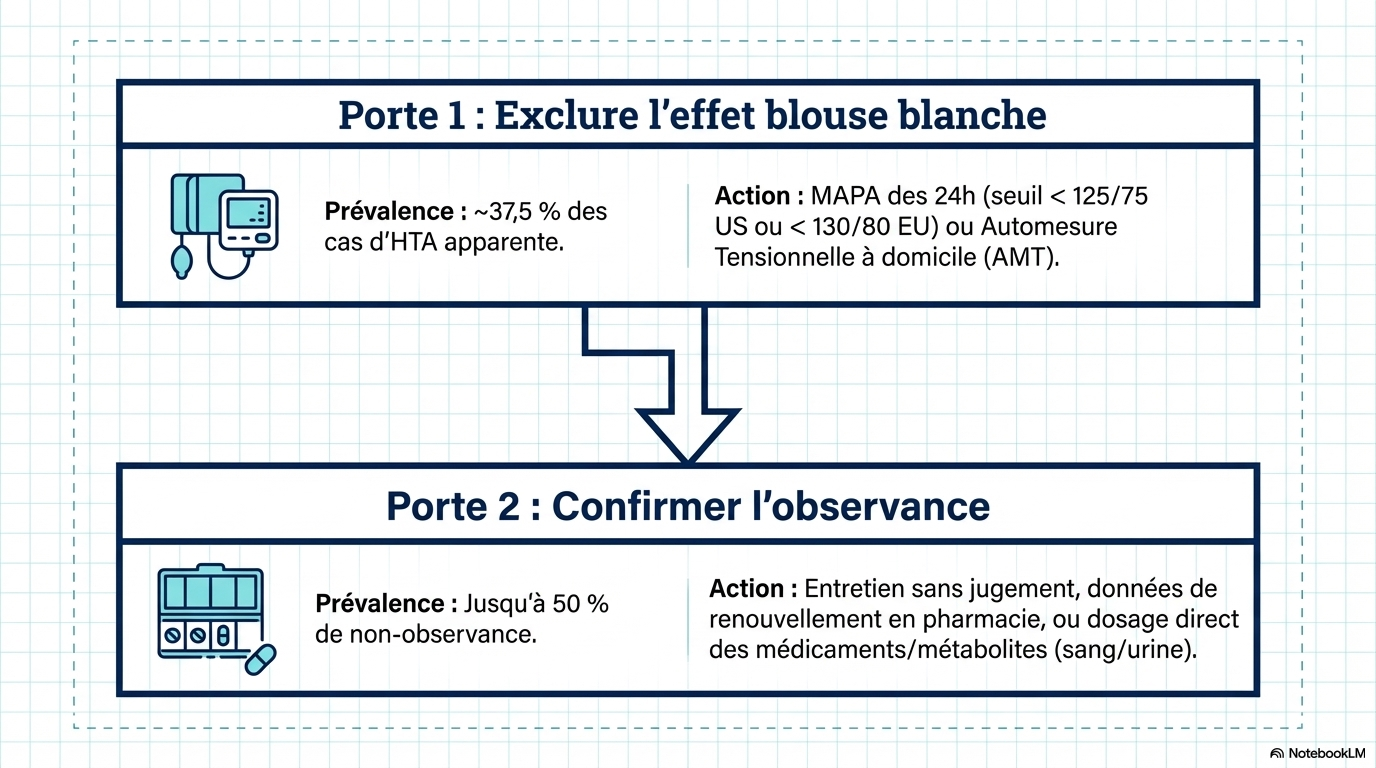
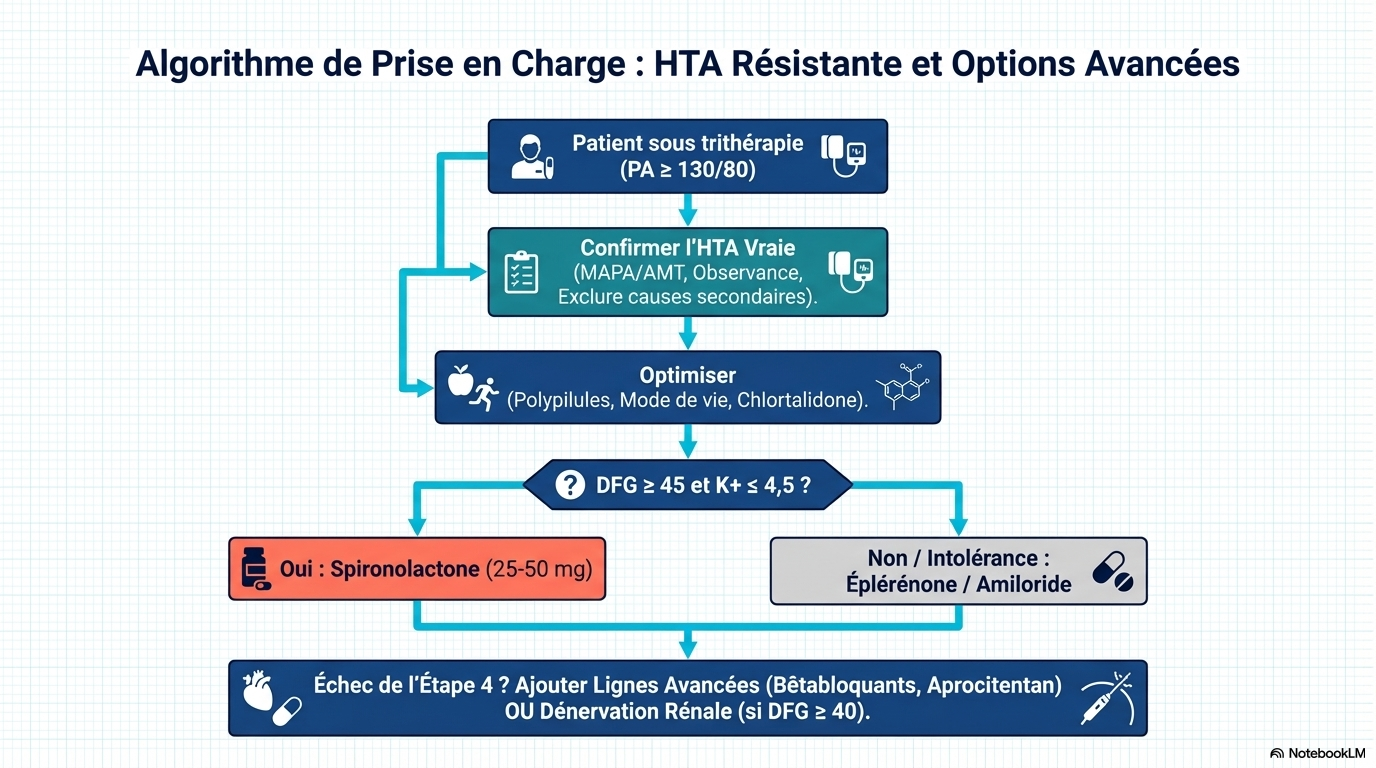
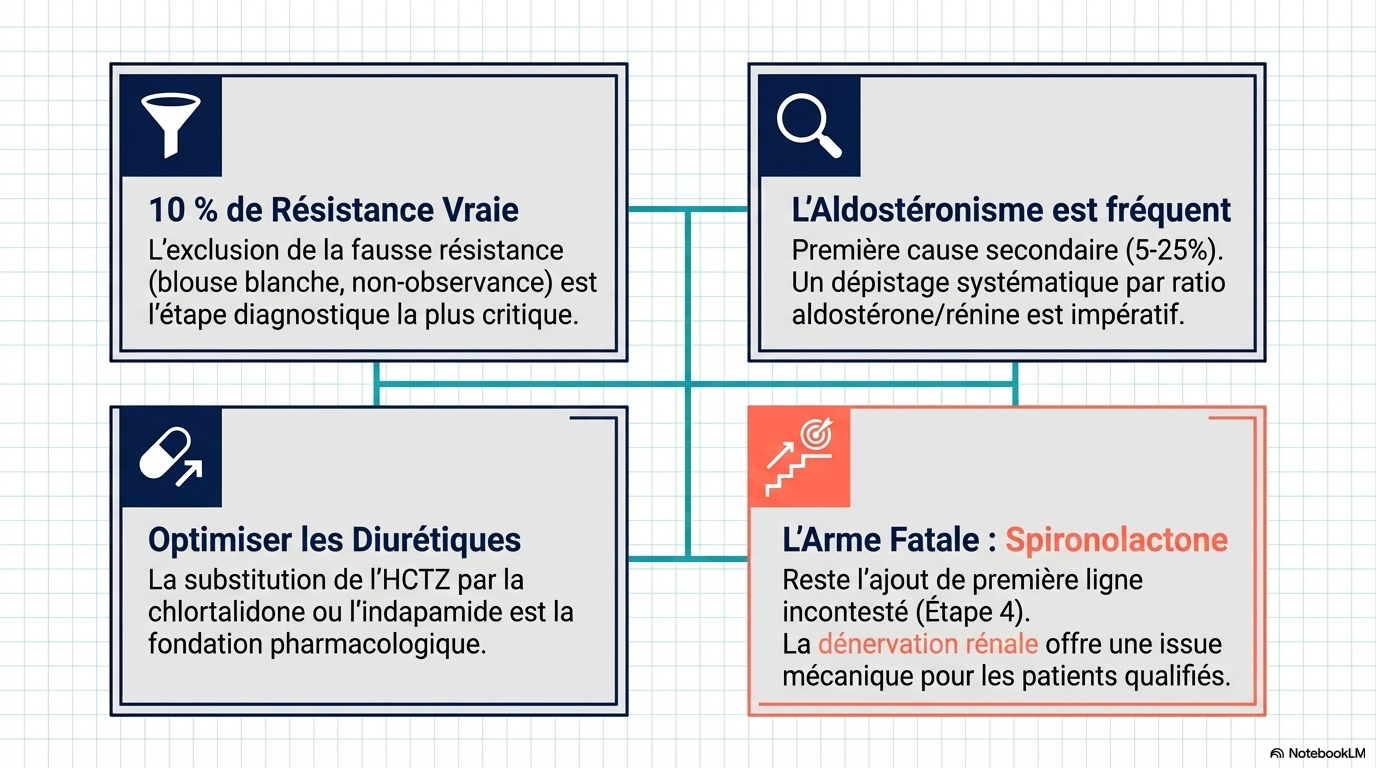
Environ 10 % des patients traités pour hypertension présentent une véritable hypertension résistante, confirmée par une mesure ambulatoire de la pression artérielle (MAPA) à domicile ou sur 24 heures, afin d’exclure l’hypertension de la blouse blanche (environ 37,5 % des cas d’hypertension résistante apparente), et après avoir exclu une mauvaise observance du traitement (environ 50 %) et une hypertension secondaire telle que l’hyperaldostéronisme primaire (environ 5 à 25 %).
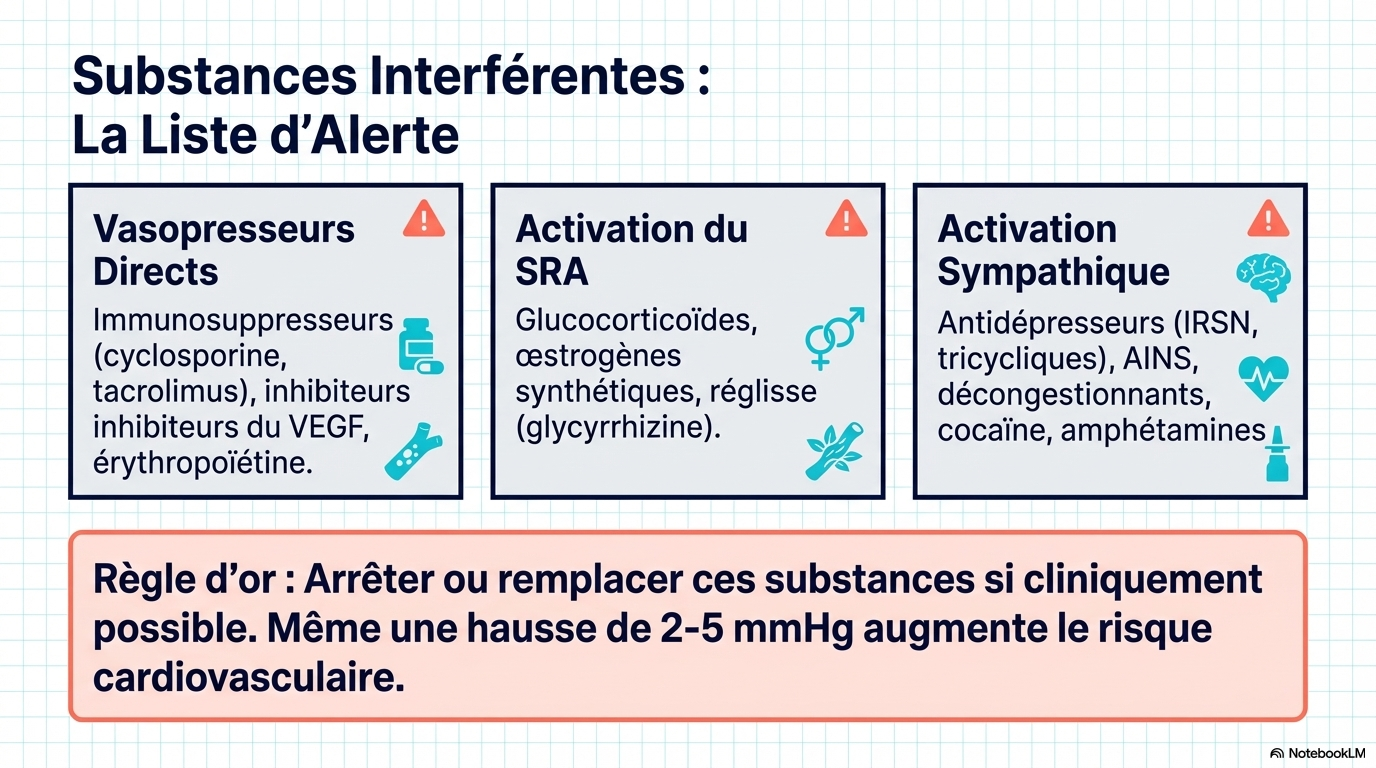
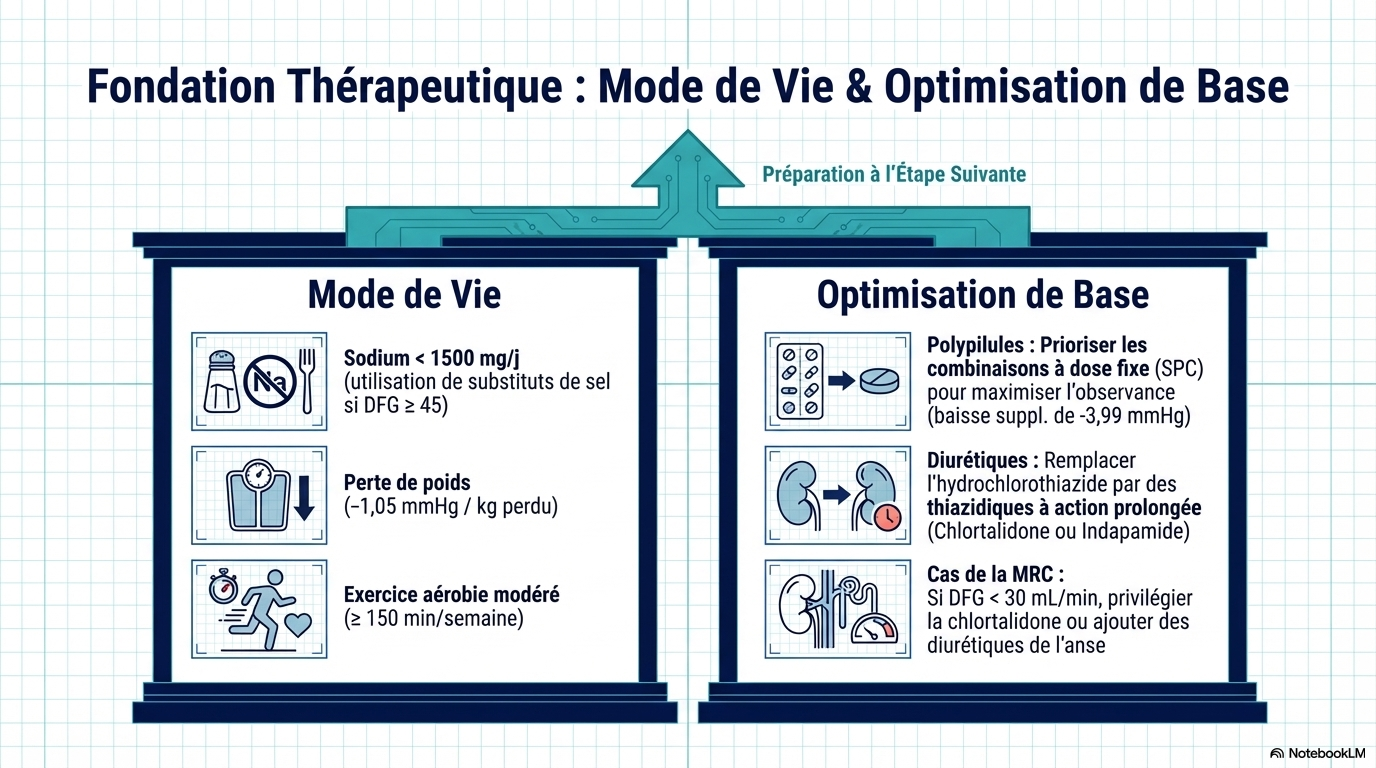
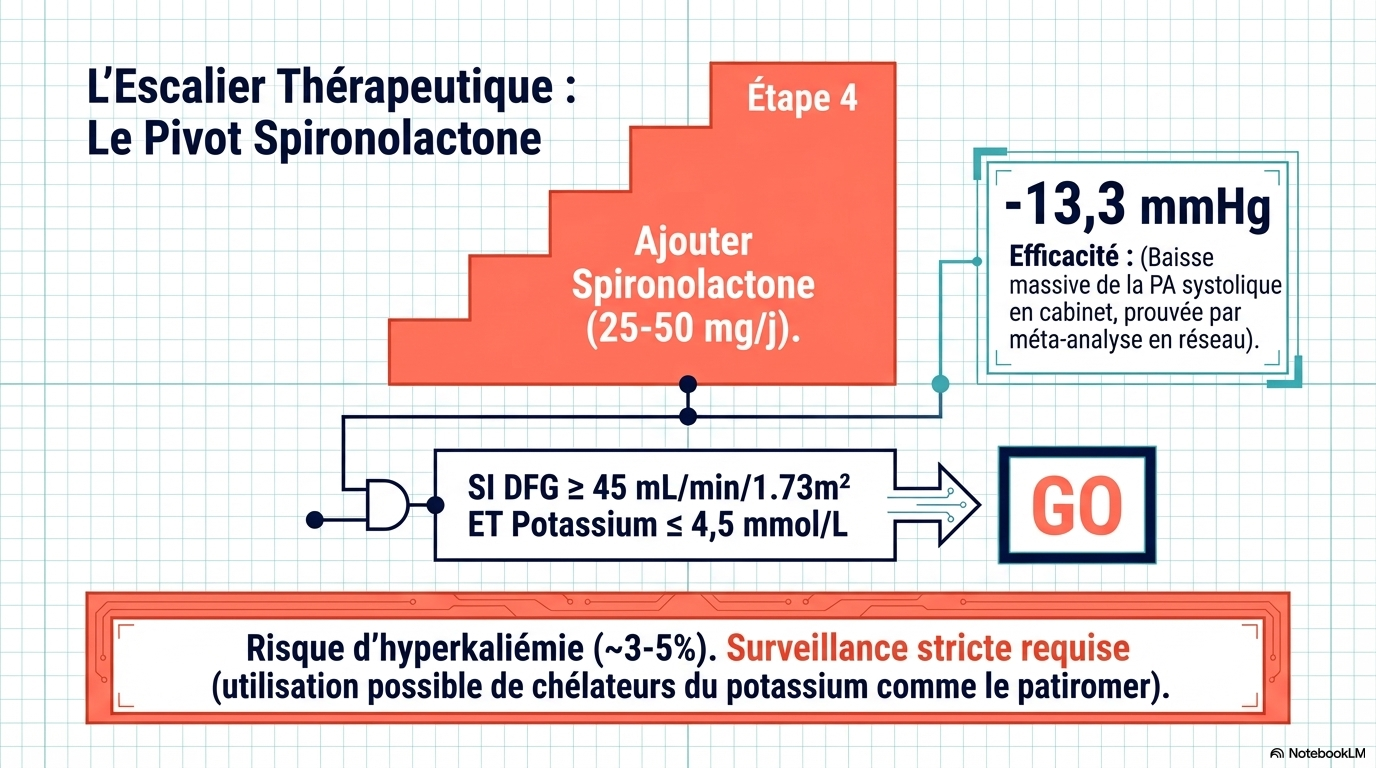
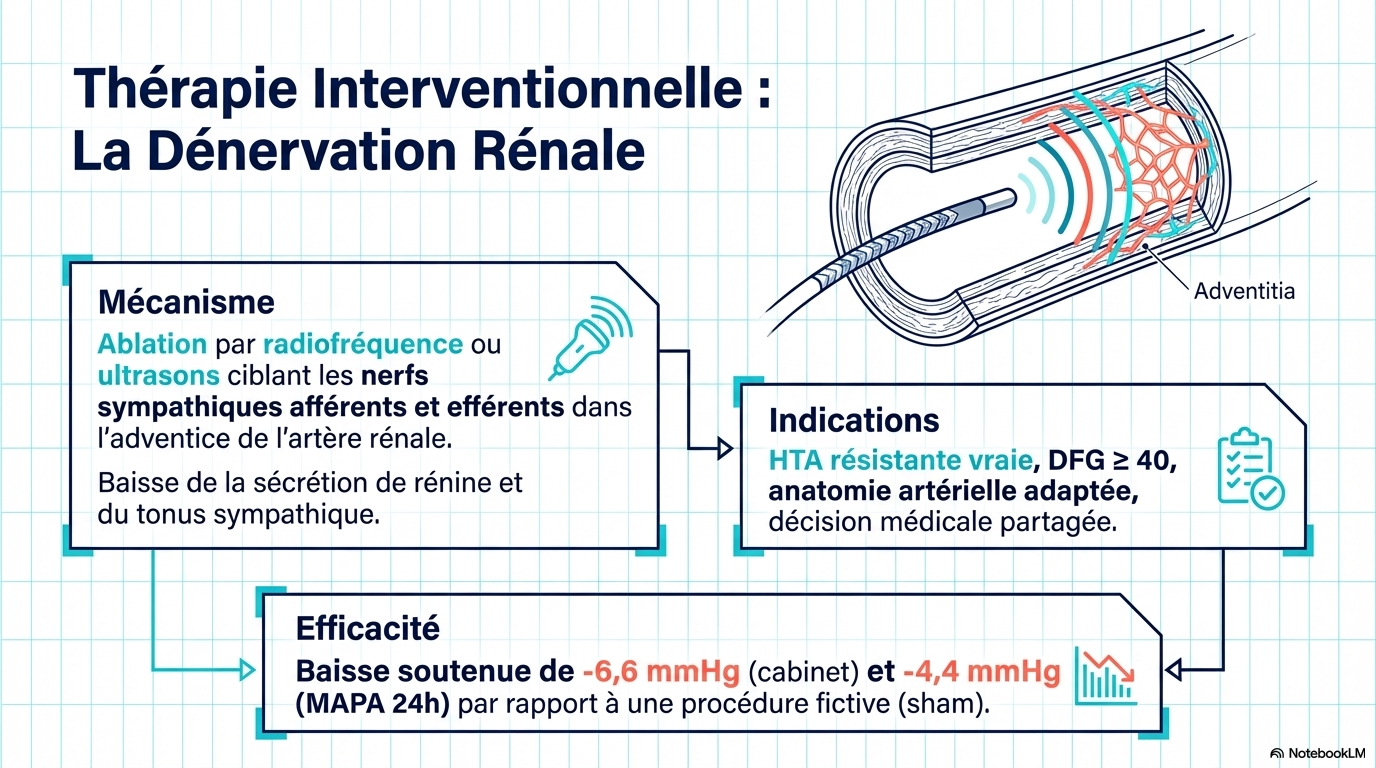
Les affections associées à l’hypertension résistante comprennent l’obésité, le diabète, l’insuffisance rénale chronique et l’apnée du sommeil. L’hypertension résistante est associée à un risque accru de décès cardiovasculaire par rapport à une pression artérielle contrôlée sur une période de 5 à 10 ans (augmentation du risque absolu : 10,3 % [IC à 95 % : 8,7 à 12,1 %]). Les modifications du mode de vie pour l’hypertension résistante comprennent un régime pauvre en sodium (< 1 500 mg/j), la réduction ou l’arrêt de la consommation d’alcool, au moins 150 minutes par semaine d’exercice aérobique et une perte de poids. Il convient d'éviter les drogues illicites (p. ex., la cocaïne) et les médicaments qui augmentent la pression artérielle (p. ex., les anti-inflammatoires non stéroïdiens, les inhibiteurs de la recapture de la sérotonine-noradrénaline). L'apnée du sommeil doit être traitée dès que le diagnostic est confirmé. L'optimisation pharmacologique comprend l'utilisation d'associations d'antihypertenseurs, l'intensification du traitement diurétique par la chlorthalidone et l'ajout séquentiel d'antihypertenseurs selon des algorithmes fondés sur des données probantes. Une méta-analyse de 20 études (9 essais cliniques randomisés [ECR] et 11 études observationnelles [331 participants]) a montré que l'utilisation de traitements antihypertenseurs associant 2 à 3 médicaments en une seule formulation réduisait la pression artérielle systolique de 3,99 mmHg (IC à 95 %, -7,92 à -0,07) par rapport à l'administration de doses équivalentes séparément. Chez les patients présentant une hypertension résistante apparente ou réelle, dont le débit de filtration glomérulaire estimé est de 45 mL/min/1,73 m2 ou plus et le taux de potassium sérique de 4,5 mmol/L ou moins, l'ajout de spironolactone (25-50 mg/j) par rapport au placebo réduit la PAS au cabinet de 13,3 mm Hg (IC à 95 %, -17,89 à -8,72 [4 ECR]) et la PAS ambulatoire sur 24 heures de 8,46 mm Hg (IC à 95 %, -12,54 à -4,38 [2 ECR]) dans une méta-analyse en réseau de 24 ECR (3485 patients atteints d'hypertension résistante). Une méta-analyse de 10 ECR (2478 participants) a rapporté que, comparativement à une procédure simulée, la dénervation rénale par cathéter, qui perturbe les nerfs sympathiques dans les parois de l'artère rénale, diminuait la PAS ambulatoire sur 24 heures de -4,4 mm Hg (IC à 95 %, -6,1 à -2,7) et la PAS au bureau de -6,6 mm Hg (IC à 95 %, -9,7 à -3,6).
Conclusions et pertinence
L’hypertension résistante vraie touche 10 % des patients traités pour hypertension et est diagnostiquée après exclusion de l’hypertension de la blouse blanche, de la non-observance du traitement et des hypertensions secondaires telles que l’hyperaldostéronisme primaire. Le traitement de première intention comprend des modifications du mode de vie, un traitement diurétique par chlorthalidone et une association d’antihypertenseurs. La spironolactone et la dénervation rénale diminuent la pression artérielle chez les patients atteints d’hypertension résistante vraie.
1. Le mirage de la résistance : Une enquête nécessaire
- L’effet "blouse blanche" : Pour 37,5 % des cas suspects, la tension ne s'affole que dans l'enceinte du cabinet médical. Sans mesure ambulatoire (MAPA) ou automesure à domicile, on traite un fantôme.
- Le défi de l’adhésion : Jusqu'à 50 % des patients ne prennent pas leur traitement de manière optimale. Ce chiffre n'est pas un blâme, mais un signal d'alarme sur la complexité des schémas thérapeutiques. Demander à un humain de ne jamais oublier une seule prise de trois pilules différentes, chaque jour, pendant des décennies, est un défi cognitif immense.
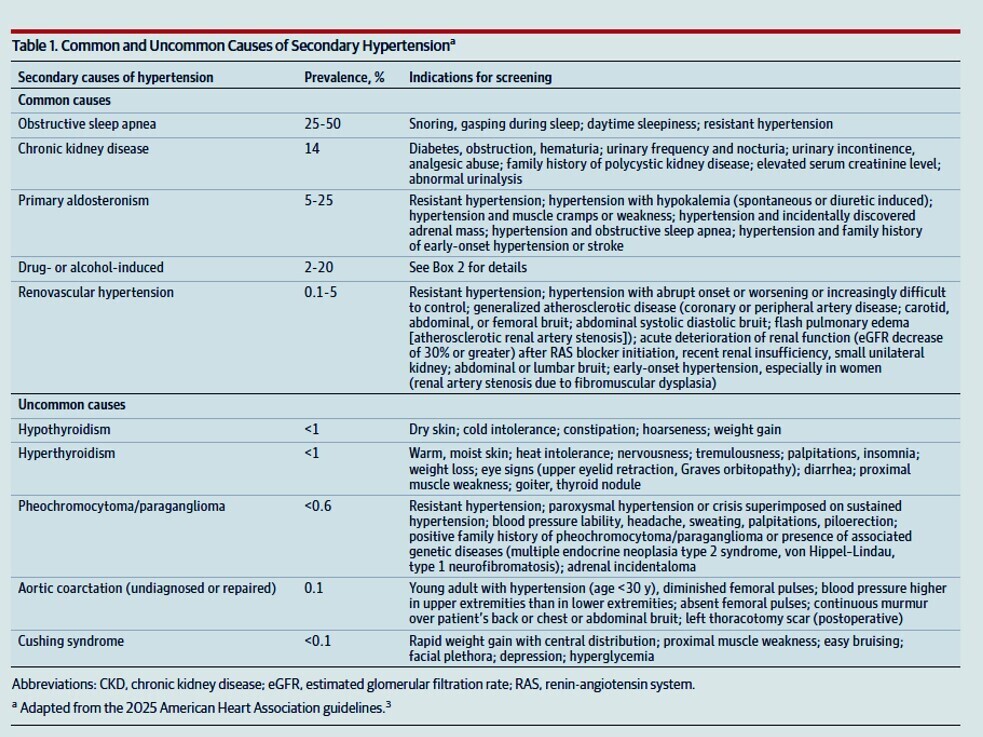
- L’hypertension secondaire : Dans 5 à 25 % des cas, une cause sous-jacente est responsable. L’hyperaldostéronisme primaire (une production excessive d’hormone par les surrénales) est ici le suspect numéro un, trop souvent ignoré lors des dépistages initiaux.
2 Sodium, alcool et sommeil : Les saboteurs de l’ombre
Questions fréquentes sur l'hypertension artérielle résistante
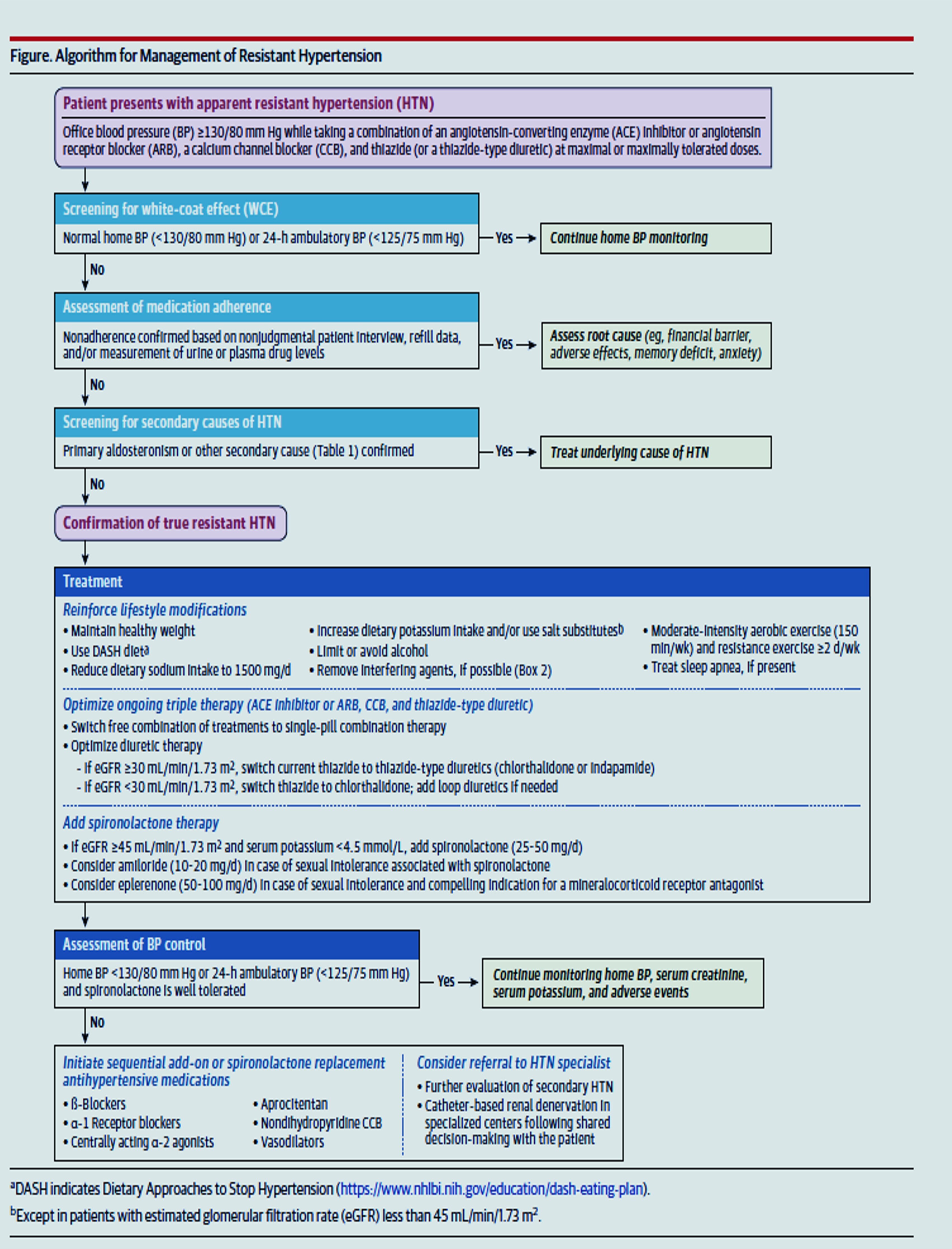
Comment l'hypertension résistante vraie est-elle définie et distinguée de l'hypertension résistante apparente ? L'hypertension résistante est définie par une pression artérielle systolique supérieure ou égale à 130 mm Hg et/ou une pression artérielle diastolique supérieure ou égale à 80 mm Hg malgré l'utilisation de 3 médicaments antihypertenseurs ou plus de classes différentes aux doses maximales tolérées (comprenant de préférence un inhibiteur de l'enzyme de conversion de l'angiotensine ou un antagoniste des récepteurs de l'angiotensine II, un inhibiteur calcique et un diurétique de type thiazidique), après avoir exclu l'hypertension de la blouse blanche, la non-observance aux médicaments antihypertenseurs et l'hypertension secondaire (telle que l'hyperaldostéronisme primaire).
Quels sont les facteurs de risque ou les causes fréquents de l'hypertension résistante ? La surcharge volémique due à un apport élevé en sodium, l'hyperaldostéronisme primaire, un excès d'aldostérone inapproprié et indépendant de la rénine sans hyperaldostéronisme primaire avéré, l'obésité, l'apnée obstructive du sommeil et la maladie rénale chronique sont fréquents chez les patients atteints d'hypertension résistante. Les anti-inflammatoires non stéroïdiens, certains antidépresseurs (tels que les inhibiteurs de la recapture de la sérotonine et de la noradrénaline) et les drogues illicites (telles que la cocaïne) sont associés à un mauvais contrôle de la pression artérielle.
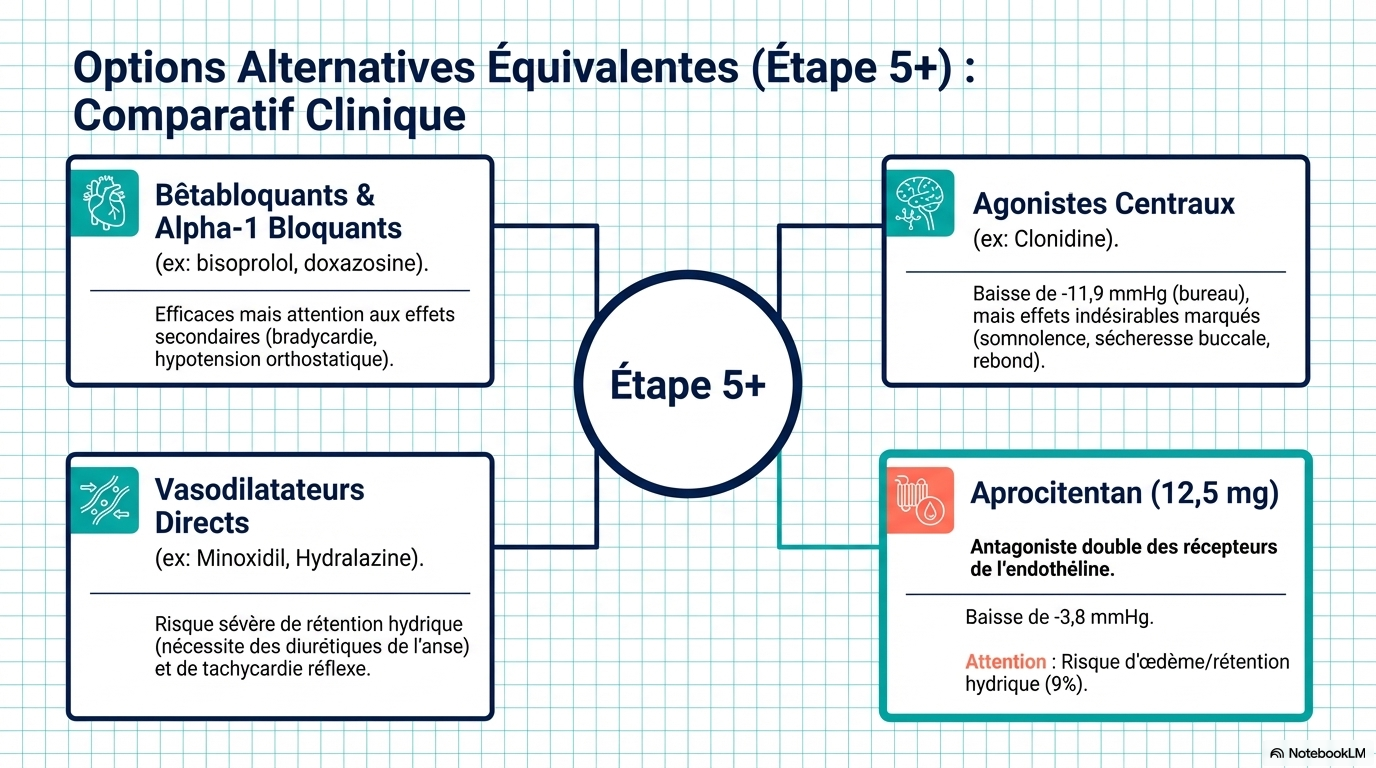
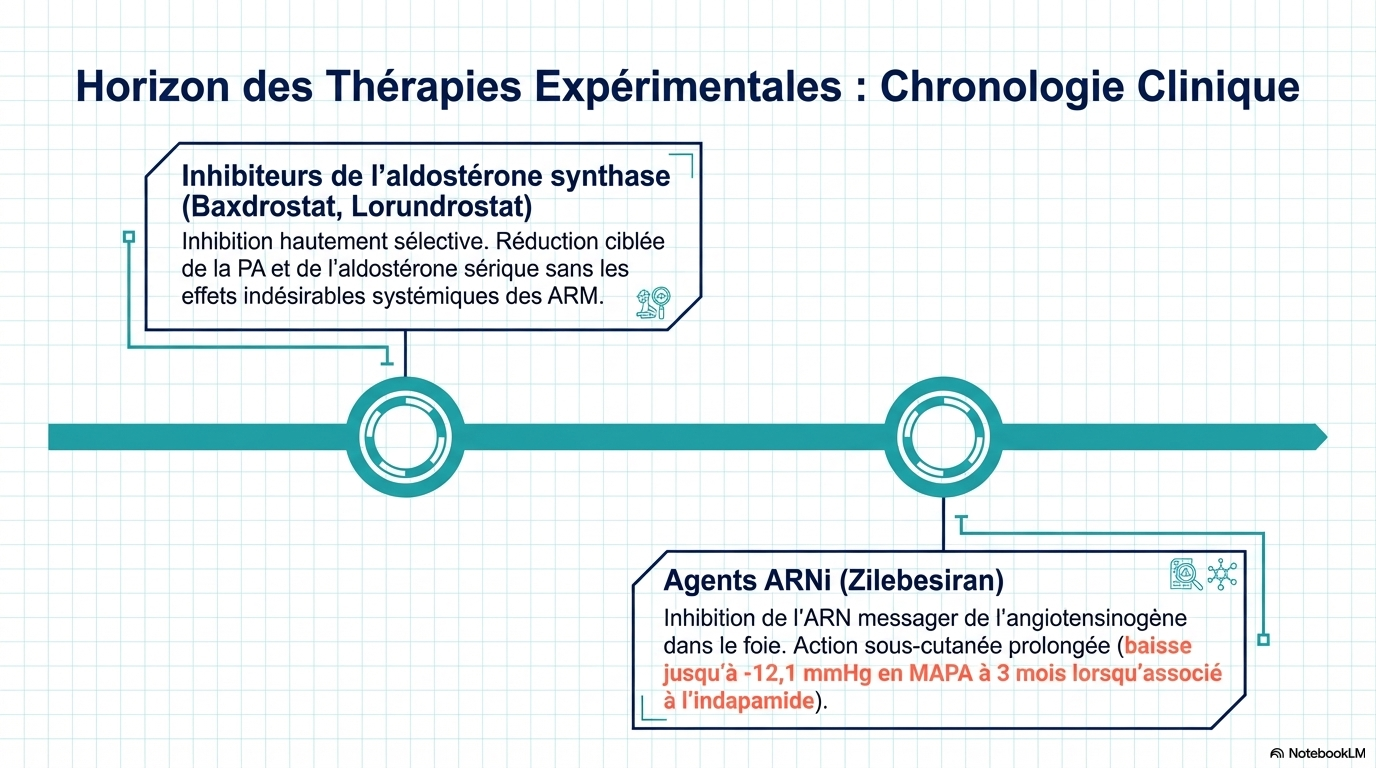
Comment l'hypertension résistante vraie doit-elle être traitée ? La prise en charge de l'hypertension résistante vraie comprend des modifications du mode de vie (respect d'un régime pauvre en sodium [< 1500 mg/j], réduction ou arrêt de l'alcool, exercice d'intensité modérée [150 min/semaine d'exercice aérobie régulier d'intensité modérée et 2 jours/semaine d'exercice de résistance] et perte de poids). Pour les patients atteints d'hypertension résistante, l'utilisation d'associations fixes (pilules combinées), l'intensification du traitement diurétique en utilisant de préférence la chlorthalidone (en particulier chez les patients atteints de maladie rénale chronique) et l'ajout d'un antagoniste des récepteurs des minéralocorticoïdes (par ex., la spironolactone) sont recommandés pour les patients ayant un débit de filtration glomérulaire estimé supérieur ou égal à 45 ml/min/1,73 m² et un taux de potassium sérique inférieur ou égal à 4,5 mmol/l. Les patients qui présentent des effets indésirables avec la spironolactone peuvent passer à l'amiloride ou à l'éplérénone. D'autres options thérapeutiques incluent les bêtabloquants, les alpha-1 bloquants, les antihypertenseurs d'action centrale, les inhibiteurs calciques non dihydropyridiniques, les vasodilatateurs directs ou un double antagoniste des récepteurs de l'endothéline (par ex., l'aprocitentan), qui peuvent également être utilisés comme alternatives à la spironolactone en cas d'événements indésirables ou de contre-indication, ou être ajoutés de manière séquentielle à un schéma thérapeutique comprenant de la spironolactone.





Excellent article du Pr Michel AZIZI et de son équipe (HEGP).
Regardons maintenant ce qui se passe dans la vraie vie chez les hypertendus.
VERBATIM HTA
Je n'ai jamais eu de TA, votre appareil ne marche pas (effet blouse blanche ?)
* J'ai un appareil (donc vous avez de la TA) mais je ne l'utilise jamais.
* Je modifie le traitement régulièrement, j'ai 3 antihypertenseurs, j'en prends 1 seulement si je ne me sens pas bien.....
* Mes jambes gonflent avec le traitement, je l'ai arrêté.
* On m'a donné un régime alimentaire que je ne suis pas
* Je suis diabétique, j'ai des antécédents coronaires et vous voulez en plus que je prenne un traitement pour la TA alors que je ne ressens rien.
* Je n'ai plus de médecin traitant pour renouveler mon traitement donc je ne prends plus de traitement.
* Vous souhaitez que je consulte un cardiologue, mais il m'est impossible d'obtenir un rendez-vous.
* Il faut que je perde du poids, mais c'est difficile ; en plus, marcher me coûte, dur, dur !
Les solutions pour augmenter la compliance au traitement
* Éducation thérapeutique renforcée
* Expliquer et expliquer encore les conséquences de l'HTA
* La polypill ++++
* Rôle du médecin auprès du patient, l'absence de médecin chez ce type de patient est catastrophique.
Note sur l'écho-Doppler des reins et des artères rénales
La sténose d'une ou des artères rénales est très rare comme cause de l'HTA.
Mais, l'écho Doppler garde de bonnes indications.
* HTA chez une ou un sujet jeune, recherche dysplasie fibromusculaire
* Chez les diabétiques, les insuffisants rénaux L'index de résistance intrarénal est important notamment pour les néphrologues.
* Contrôle post-angioplastie d'une artère rénale et contrôle post-dénervation mais aussi pré-dénervation
* Rappelons qu'un écho-Doppler des artères rénales, c'est d'abord le contrôle de l'aorte abdominale (anévrisme) , puis des reins et enfin des artères rénales et de la vascularisation intrarénale.
*HTA et IA : demain le FREESTYLE de l'HTA , contrôle à distance de l'HTA par une IC
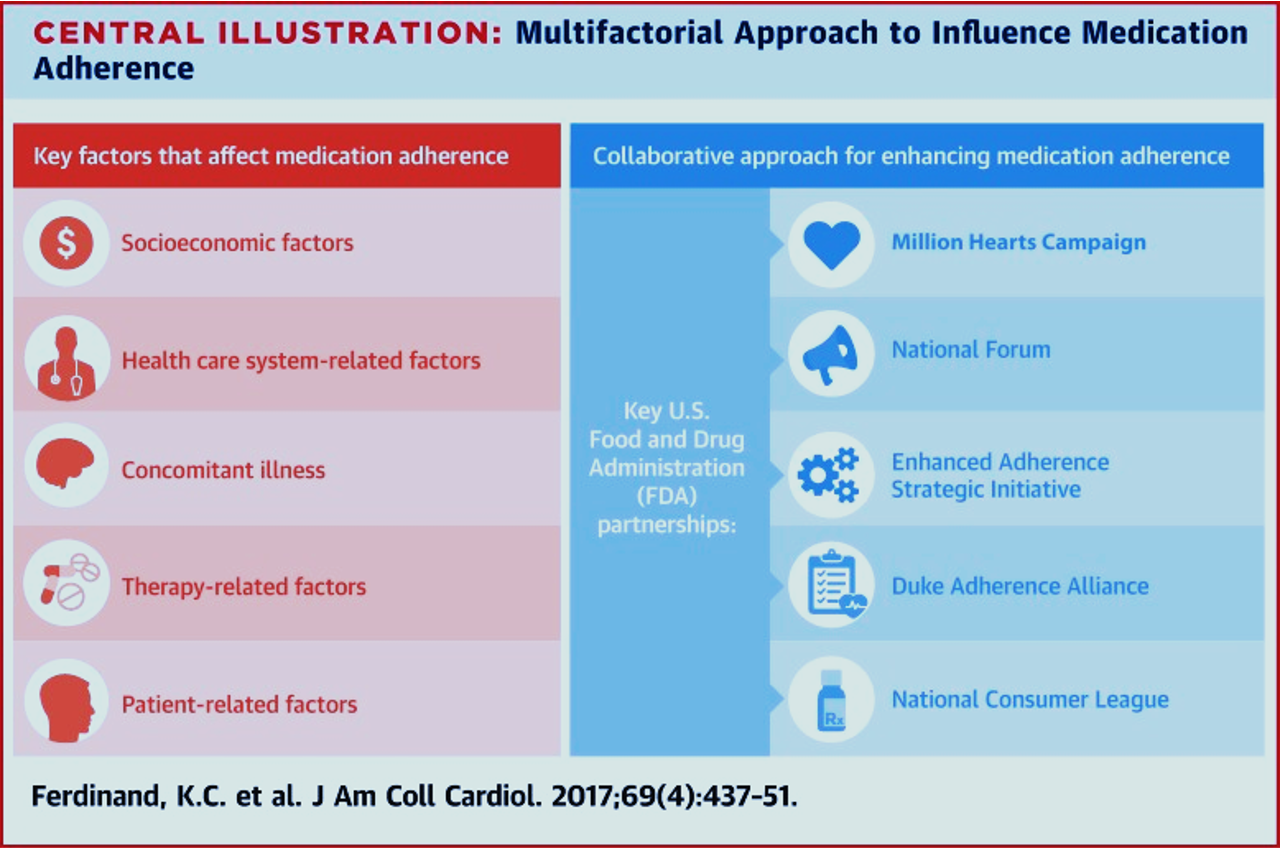
La non-observance thérapeutique chez les patients hypertendus est un problème multifactoriel impliquant des barrières au niveau du patient, du clinicien et du système de santé. Les facteurs les plus importants incluent l'oubli, le coût élevé des médicaments, la peur de prendre un traitement à vie, les effets secondaires et la complexité des régimes thérapeutiques. [1-3]
La figure suivante illustre les multiples facteurs qui affectent l'observance médicamenteuse dans les maladies cardiovasculaires, incluant l'hypertension:
Facteurs liés au patient:
Les études montrent que l'oubli est le facteur le plus fortement associé à la non-observance (OR ajusté 22,5). [1] D'autres facteurs incluent la peur de prendre des médicaments à vie (OR 6,04), les croyances erronées sur la maladie (auto-ajustement selon la tension artérielle ou les symptômes), le manque de compréhension des bénéfices du traitement, et le refus d'accepter le diagnostic. [1][3][5] Les patients asymptomatiques ont particulièrement du mal à adhérer au traitement puisque l'hypertension ne provoque généralement pas de symptômes. [5]
Facteurs économiques et d'accès:
Le coût élevé des médicaments est un obstacle majeur (USA) (OR 3,8). [1] Les difficultés d'accès aux pharmacies, le manque de transport, l'impossibilité de s'absenter du travail pour les rendez-vous médicaux, et la couverture d'assurance limitée contribuent également à la non-observance. [2][5-6]
Facteurs liés au traitement:
La complexité des régimes thérapeutiques (prises multiples par jour, plusieurs médicaments séparés) réduit significativement l'observance. [2][7] Les effets secondaires perçus ou réels constituent également une barrière importante. [1][6]
Facteurs liés au système de santé et au clinicien:
Les régimes thérapeutiques trop complexes prescrits par les médecins, la communication inadéquate sur les effets secondaires, le temps de consultation limité, l'inertie thérapeutique, et le manque d'approches en équipe multidisciplinaire contribuent au problème. [2] Les cliniciens ont également une capacité limitée à évaluer correctement l'observance de leurs patients. [2]
Stratégies d'amélioration:
Selon l'American Heart Association, aucune intervention unique n'est efficace. [2][6] Les approches multicomposantes sont nécessaires, incluant: simplification des régimes (prise unique quotidienne, combinaisons fixes), rappels de renouvellement, interventions par les pharmaciens, auto-surveillance tensionnelle à domicile, éducation adaptée au niveau de littératie en santé, et prise de décision partagée. [6-7]
Les groupes de patients les plus à risque de mauvaise observance thérapeutique incluent les patients afro-américains, les personnes non assurées, les patients plus jeunes (moins de 65 ans), les hommes, les personnes avec un faible niveau d'éducation, et ceux avec des comorbidités multiples. [1-5]
Facteurs démographiques et socioéconomiques:
Une méta-analyse de 23 millions de patients américains a démontré que les patients afro-américains ont une observance significativement plus faible que les patients blancs (OR: 1,47 pour les blancs comparé aux afro-américains). [4] Les patients hispaniques présentent également des taux d'observance plus faibles. [5] Les patients non assurés rapportent des taux d'observance significativement inférieurs aux patients assurés (OR: 3,93). [4] Le statut marital joue également un rôle, les patients non mariés démontrant une observance plus faible (OR: 0,8). [4]
Âge et sexe:
Contrairement à l'intuition, les patients plus jeunes (moins de 65 ans) ont une observance plus faible que les personnes âgées. [2-4] Les patients de moins de 65 ans ont un risque trois fois plus élevé d'oublier leurs médicaments (OR ajusté: 0,32 pour les ≥65 ans). [2] Les hommes sont plus susceptibles d'oublier de prendre leurs médicaments que les femmes (OR: 2,61), bien que certaines études montrent que les femmes ont globalement une observance plus faible pour les maladies cardiovasculaires. [2][5]
Niveau d'éducation:
Un faible niveau d'éducation est indépendamment associé à une mauvaise observance (OR: 0,566). [3] La faible littératie en santé constitue une barrière importante à l'observance. [1][6]
Comorbidités et conditions médicales:
Les patients avec comorbidités multiples, notamment le diabète, les maladies rénales, l'insomnie, la dépression, le trouble de stress post-traumatique, et les troubles liés à l'alcool ou aux drogues, présentent tous une observance réduite. [1-2] Les patients diabétiques rapportent une observance plus faible (OR: 0,95). [4] Les patients avec insomnie sont particulièrement à risque de réduire leurs doses de médicaments (OR: 3,97). [2] Les altérations de la mémoire chez les personnes âgées peuvent entraîner des doses manquées ou un surdosage. [1]
Facteurs psychosociaux et culturels:
Les patients qui n'acceptent pas leur diagnostic, ceux qui ont une faible auto-efficacité, et ceux qui utilisent des médecines alternatives sont moins susceptibles d'adhérer au traitement. [1] La méfiance historique envers le système médical peut également réduire l'observance, particulièrement dans certaines communautés. [1] Les adultes noirs utilisent davantage les thérapies alternatives que les adultes blancs, ce qui peut contribuer aux différences raciales dans l'observance. [1]
Facteurs d'accès aux soins:
Les patients sans assurance n'ont pas bénéficié de l'amélioration du contrôle tensionnel observée chez les patients assurés entre 1988 et 2010. [1] Les patients recevant des soins dans des cliniques publiques ont une observance plus faible que ceux des cliniques privées. [5] La distance des centres de traitement, le manque de transport, et l'impossibilité de s'absenter du travail constituent des barrières supplémentaires. [5]
Considérations importantes:
Bien que ces facteurs soient statistiquement significatifs au niveau populationnel, l'American Heart Association souligne qu'ils ne permettent pas de prédire avec précision l'observance pour un patient individuel. [1] Les cliniciens ont également une capacité limitée à évaluer correctement l'observance de leurs patients. [6] Une approche systématique d'évaluation et d'intervention ciblée est donc nécessaire pour tous les patients hypertendus.
Les stratégies d'éducation ciblée les plus efficaces pour améliorer l'observance chez les groupes à risque sont les interventions multicomposantes, individualisées et répétées, incluant l'entretien motivationnel, les interventions dirigées par les pharmaciens, l'utilisation d'outils adaptés à la littératie en santé (méthode teach-back, supports visuels), et les approches communautaires culturellement adaptées. [1-3]
Interventions éducatives individualisées:
Les interventions éducatives les plus efficaces sont celles qui sont individualisées, répétées et délivrées au moment du nouveau diagnostic. [2] Dans une revue systématique, 40,8% des stratégies basées sur l'éducation ont amélioré l'observance aux médicaments antihypertenseurs. [2] Les sessions de counseling répétées (aux mois 3, 9 et 18) ont démontré une amélioration significative de l'observance auto-rapportée et des résultats cliniques. [2]
Entretien motivationnel et counseling comportemental:
L'entretien motivationnel, délivré par des conseillers formés lors de sessions multiples, constitue une approche efficace. [2] Une intervention utilisant une technique d'entretien négocié bref (apparentée à l'entretien motivationnel) délivrée par un pharmacien a augmenté significativement l'observance de 4,7% et réduit les visites aux urgences. [2] Les effets étaient plus importants chez les patients ayant effectivement reçu le counseling comportemental. [2]
Interventions dirigées par les pharmaciens:
Les interventions pharmaciennes combinant éducation individualisée et autres supports (comme l'emballage en plaquettes) ont démontré des améliorations substantielles. Une étude chez les personnes âgées a montré que l'éducation pharmacienne (session initiale d'1 heure, puis sessions de 30 minutes tous les 2 mois) a augmenté la proportion de pilules prises de 69% à 96% (p<0,001) et réduit la pression artérielle systolique de 6,9 mm Hg (p=0,04). [2]
Stratégies adaptées à la littératie en santé:
Pour les patients avec faible littératie en santé, plusieurs approches ont prouvé leur efficacité. Les méthodes teach-back (demander au patient de répéter l'information avec ses propres mots) et les questions ouvertes améliorent la compréhension. [3] Une étude utilisant des cartes éducatives à faible littératie combinées à des vidéos activées par code QR sur smartphone a amélioré l'observance de manière significative chez une population à faible littératie (91,2% des participants avaient une forte probabilité de littératie limitée). L'observance est passée de 44% à 71% à 180 jours (p=0,0069). [4-5]
Les supports visuels illustrés (horaires de médication illustrés, aides picturales) peuvent améliorer la compréhension, particulièrement lorsqu'ils sont combinés à d'autres formes d'éducation. [5] Ces interventions semblent particulièrement utiles chez les patients avec faible auto-efficacité médicamenteuse, polypharmacie ou non-observance de base. [5]
Approches communautaires culturellement adaptées:
Les interventions communautaires utilisant la recherche participative ont démontré une efficacité remarquable dans les populations minoritaires. L'essai Barber Shop a utilisé une approche dirigée par des pharmaciens dans les salons de coiffure pour hommes noirs, résultant en une réduction de 27 mm Hg de la pression artérielle systolique moyenne dans le groupe intervention versus 9,3 mm Hg dans le groupe contrôle. Le contrôle tensionnel (≤130/80 mm Hg) a été atteint chez 63,6% du groupe intervention versus 11,7% du groupe contrôle. [6]
L'essai FAITH (Faith-Based Approaches in the Treatment of Hypertension) a comparé les changements thérapeutiques de style de vie avec entretien motivationnel versus éducation seule chez des adultes noirs dans les églises. Le groupe intervention a connu une réduction de la pression artérielle systolique de 5,79 mm Hg comparé au groupe éducation seule, avec un effet persistant jusqu'à 9 mois. [6]
Interventions numériques pour populations vulnérables:
Les interventions de santé numérique adaptées aux populations connaissant des disparités de santé (populations noires, hispaniques, à faible revenu, sous-assurées) ont démontré une réduction significative de la pression artérielle systolique de 4,24 mm Hg à 6 mois de suivi. [7]

Content used under license from the JAMA Network® © American Medical Association
Approches multicomposantes:
L'American Heart Association souligne qu'aucune intervention unique n'est efficace et qu'un effort coordonné et soutenu ciblant multiples barrières est l'approche la plus efficace. [1] Les interventions multicomposantes et intensives combinant éducation, simplification du régime (prise unique quotidienne, combinaisons fixes), rappels de renouvellement, auto-surveillance tensionnelle à domicile, et counseling motivationnel produisent les meilleurs résultats. [1][8]
Rôle des systèmes de santé:
Les systèmes de santé doivent développer des parcours pour simplifier l'information éducative, intégrer des vérifications complètes de littératie en santé, et collaborer avec les communautés locales pour créer des programmes centrés sur l'augmentation de la littératie en santé. [3] Les professionnels de santé doivent être formés aux stratégies de promotion de la littératie en santé. [3]
HTA et IA
Le contrôle de l'hypertension par intelligence artificielle à distance démontre une efficacité supérieure aux soins habituels, avec des réductions significatives de la pression artérielle systolique de 2,4 à 4,3 mm Hg et une amélioration du taux de contrôle tensionnel. [1-4] Les interventions numériques combinant télésurveillance, algorithmes d'IA et support clinique à distance représentent une approche prometteuse pour transformer la prise en charge de l'hypertension.


Efficacité des interventions numériques et d'IA:
Une méta-analyse de 117 études incluant 68 677 participants a démontré que les interventions de santé numérique pour la télémédecine réduisent la pression artérielle systolique de 3,21 mm Hg à 3 mois comparé aux soins habituels, avec des effets comparables maintenus à 6, 12 et au-delà de 12 mois. [2] Une autre méta-analyse de 74 études a confirmé des réductions significatives de la pression artérielle systolique et diastolique avec les interventions de santé mobile (mHealth) et de télésanté. [1]
L'essai HERB-DH1, un essai contrôlé randomisé pivot au Japon, a évalué un système de thérapeutique numérique chez 390 patients hypertendus non traités. Le groupe intervention a démontré une supériorité significative avec des différences entre groupes de -2,4 mm Hg pour la pression artérielle ambulatoire sur 24 heures (IC 95% -4,5 à -0,3), -4,3 mm Hg pour la pression artérielle à domicile (IC 95% -6,7 à -1,9), et -3,6 mm Hg pour la pression artérielle au cabinet (IC 95% -6,2 à -1,0) à 12 semaines. [3]
Télésurveillance avec guidage à distance:
Un essai contrôlé randomisé multicentrique chinois de 1 006 participants sur 24 mois a comparé la télésurveillance, l'auto-surveillance et les soins habituels. La télésurveillance a produit une différence moyenne ajustée de -2,7 mm Hg (IC 95% -4,45 à -0,96, p=0,002) pour la pression artérielle systolique comparée aux soins habituels, tandis que l'auto-surveillance seule n'a montré aucune différence significative. [4] Chez les patients avec pression artérielle de base sous-optimale, le groupe télésurveillance a obtenu des réductions de 17,7 mm Hg pour la systolique et 10,2 mm Hg pour la diastolique, avec un taux d'atteinte de la cible tensionnelle de 69,65%. [4]
Une méta-analyse en réseau de 24 essais a confirmé que la télésurveillance produit une réduction significativement supérieure de la pression artérielle systolique (-3,69 mm Hg, IC 95% -5,82 à -1,57, p<0,001) et diastolique (-1,82 mm Hg, IC 95% -2,98 à -0,67, p<0,001) comparée aux soins habituels. [7]
Approche "Digital Twin" (Jumeau numérique):
L'essai contrôlé randomisé sur le jumeau numérique chez des patients diabétiques de type 2 avec hypertension a démontré des résultats remarquables. Le système utilise des capteurs IoT (moniteurs de glucose, trackers d'activité) connectés à une application smartphone qui alimente un modèle de jumeau numérique générant des recommandations de traitement personnalisées via quatre "moteurs" (médication, nutrition, activité, sommeil). [6]
La figure 5 illustre comment cette approche a transformé les catégories d'hypertension sur un an, avec le groupe intervention montrant une augmentation substantielle de la proportion atteignant une pression artérielle normale (passant d'environ la moitié à près des deux tiers des participants), tandis que l'hypertension de stade 1 a chuté d'un quart à moins d'un dixième des participants. [6]
Interventions multicomposantes sur plateforme web:
Un essai contrôlé randomisé en grappes chinois utilisant une plateforme web multicomposante a démontré des améliorations substantielles. La figure 2 montre une réponse initiale rapide dans le groupe intervention durant les trois premiers mois, avec une augmentation marquée du taux de contrôle tensionnel et des réductions importantes de la pression artérielle systolique et diastolique, ces améliorations se maintenant jusqu'à 12 mois. Le groupe contrôle n'a montré que des changements minimes. [5]
Applications de l'IA dans la gestion de l'hypertension:
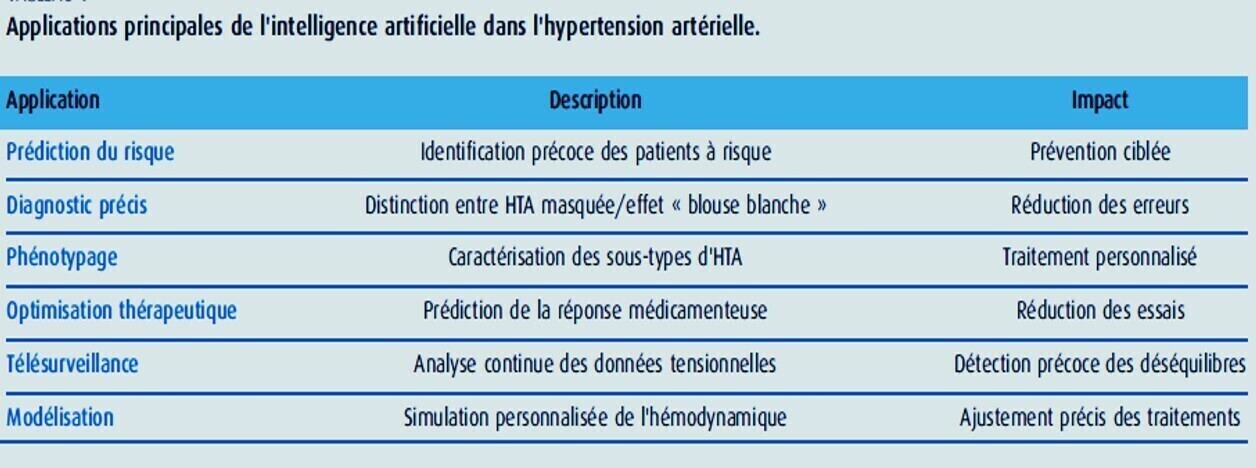
L'IA offre un cadre transformateur pour relever les défis de la gestion de l'hypertension en permettant l'intégration de données longitudinales multimodales et la modélisation de relations non linéaires et dynamiques difficiles à capturer avec les approches conventionnelles. [8] Les applications incluent:
-
Prédiction du risque et phénotypage de l'hypertension
-
Mesure de la pression artérielle sans brassard utilisant des technologies portables avec ECG, sons cardiaques et données d'impédance thoracique [9]
-
Surveillance continue via dispositifs portables
-
Interventions comportementales et d'observance personnalisées
-
Systèmes d'aide à la décision clinique guidés par IA [8-10]
Les algorithmes d'IA, notamment l'Extreme Gradient Boost, ont démontré des performances constantes pour prédire avec précision la pression artérielle. [9] Les modèles de langage de grande taille (Large Language Models) émergent pour fournir des soins personnalisés basés sur les caractéristiques individuelles des patients. [9]
Recommandations des lignes directrices 2025 AHA/ACC:
Les lignes directrices 2025 de l'American Heart Association/American College of Cardiology soulignent que l'auto-surveillance est recommandée pour la gestion continue de l'hypertension chez tous les patients disposés à l'utiliser. [11] Les interventions de télésanté, incluant la surveillance de la pression artérielle à domicile avec transfert de données à distance, l'éducation sur le mode de vie et la gestion médicamenteuse, ont démontré une réduction tensionnelle supérieure comparée aux soins cliniques habituels seuls. [11] L'amélioration du contrôle de l'hypertension a été observée dans les groupes historiquement sous-dotés en ressources. [11]
Défis et considérations:
Malgré le potentiel prometteur, des défis importants persistent. Les critiques soulignent le manque d'essais cliniques randomisés démontrant l'efficacité et la sécurité, la qualité médiocre des données dans les dossiers de santé électroniques, les lacunes réglementaires, et les questions de responsabilité pour les erreurs générées par l'IA. [12] Les barrières à l'accès équitable incluent l'accès internet des patients, la littératie numérique, les coûts d'équipement/infrastructure, et l'intégration avec les dossiers de santé électroniques. [11][13]
Les technologies de mesure de la pression artérielle sans brassard, bien que prometteuses, n'ont pas encore atteint les normes de précision sauf dans des circonstances hautement contraintes. [12] La validation robuste, l'interprétabilité, la généralisabilité et les considérations éthiques restent des défis majeurs nécessitant des essais prospectifs rigoureux et des stratégies de mise en œuvre équitables. [9]
Perspectives futures:
L'IA a le potentiel de transformer la gestion de l'hypertension d'un paradigme réactif basé sur des seuils vers un modèle plus prédictif, personnalisé et centré sur le patient. [8] Les applications basées sur la santé mobile utilisant des dispositifs portables ou des montres intelligentes intégrées à des modèles d'apprentissage automatique sont particulièrement prometteuses. [13] Cependant, la réalisation de ce potentiel dépendra d'une validation rigoureuse, d'une mise en œuvre réfléchie et d'un alignement soutenu avec les principes cliniques, éthiques et d'équité. [8-9]
Souhaitez-vous que j'explore les protocoles spécifiques de mise en œuvre d'un programme de télésurveillance de l'hypertension dans votre pratique, incluant les critères de sélection des patients, les dispositifs recommandés et les algorithmes de titration médicamenteuse?

A LIRE
https://medvasc.info/archives-blog/hta-recos-2025-un-aper%C3%A7u

L'IA va chambouler la prise en charge de l'HTA
https://francais.medscape.com/voirarticle/3612376
’intelligence artificielle peut-elle relever le défi d’un mauvais contrôle tensionnel ?
"L’IA n’est pas une baguette magique. Mais bien utilisée, elle peut devenir un puissant levier pour mieux comprendre les causes du mauvais contrôle de l’hypertension, identifier les patients les plus à risque, personnaliser les interventions et, peut-être, faire enfin reculer ce fléau silencieux. La Société suisse d’HTA s’est engagée dans un programme ayant pour but d’obtenir 75 % de contrôle d’HTA en 2028, mais l’IA n’y est pour l’instant pas intégrée."
https://www.revmed.ch/view/951630/7836304/RMS_930_1591.pdf"
Gestion de l’hypertension artérielle à distance à l’aide d’un programme numérique : utopie ou réalité ?
https://www.larevuedupraticien.fr/article/gestion-de-lhypertension-arterielle-distance-laide-dun-programme-numerique-utopie-ou
Aktiia : un bracelet connecté pour le suivi de la pression artérielle
 https://www.caducee.net/actualite-medicale/15414/la-medtech-suisse-aktiia-lance-en-france-le-1er-bracelet-connecte-de-surveillance-en-continu-de-l-hypertension.html
https://www.caducee.net/actualite-medicale/15414/la-medtech-suisse-aktiia-lance-en-france-le-1er-bracelet-connecte-de-surveillance-en-continu-de-l-hypertension.html
https://aktiia.com/fr/wp-content/uploads/sites/4/2021/12/Aktiia_print_OuestFrance_July.pdf



