Médicaments inappropriés chez les sujets âgés
"Sage est la jeunesse qui s'éclaire du vécu de la vieillesse." Mazouz Hacène
"Existe-t-il en nous un gène de l'enfance, celui qui nous préserverait à travers nos âges ? Fasse le destin que jamais aucun biologiste ne le découvre. Il serait capable de le détruire et serait l'assassin de l'espérance. " Robert Sabatier
"Chaque âge a sa vertu, chaque âge a sa mission." Henri Frédéric Amiel
Tian F, Chen Z, Zeng Y, Feng Q, Chen X. Prevalence of Use of Potentially Inappropriate Medications Among Older Adults Worldwide: A Systematic Review and Meta-Analysis. JAMA Netw Open. 2023 Aug 1;6(8):e2326910. doi: 10.1001/jamanetworkopen.2023.26910. PMID: 37531105.
Prévalence de l'utilisation de médicaments potentiellement inappropriés chez les personnes âgées dans le monde : une revue systématique et une méta-analyse
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2807922
Article libre d'accés
Importance
L'utilisation de médicaments potentiellement inappropriés (MIP) est répandue mais continue de recevoir peu d'attention dans les services ambulatoires.
L'utilisation de médicaments potentiellement inappropriés (MIP) est répandue mais continue de recevoir peu d'attention dans les services ambulatoires.
Objectif
Estimer la prévalence globale de l'utilisation des MIP dans les services ambulatoires.
Estimer la prévalence globale de l'utilisation des MIP dans les services ambulatoires.
Sources de données
PubMed, Embase et Web of Science ont été consultés pour identifier les études pertinentes publiées du 1er janvier 1990 au 21 novembre 2022.
PubMed, Embase et Web of Science ont été consultés pour identifier les études pertinentes publiées du 1er janvier 1990 au 21 novembre 2022.
Sélection des études
Les études observationnelles qui rapportaient la prévalence de l'utilisation du PIM chez les patients âgés dans les services ambulatoires ont été examinées.
Les études observationnelles qui rapportaient la prévalence de l'utilisation du PIM chez les patients âgés dans les services ambulatoires ont été examinées.
Extraction et synthèse des données
deux examinateurs ont indépendamment sélectionné les articles éligibles, extrait les données et évalué le risque de biais. Une méta-analyse à effets aléatoires a été menée pour regrouper les estimations de la prévalence.
deux examinateurs ont indépendamment sélectionné les articles éligibles, extrait les données et évalué le risque de biais. Une méta-analyse à effets aléatoires a été menée pour regrouper les estimations de la prévalence.
Principaux résultats et mesures
Les tendances mondiales de la prévalence de l'utilisation des MIP chez les patients âgés dans les services ambulatoires ont été estimées, et les tendances temporelles et les différences régionales dans l'utilisation des MIP ont été étudiées.
Les tendances mondiales de la prévalence de l'utilisation des MIP chez les patients âgés dans les services ambulatoires ont été estimées, et les tendances temporelles et les différences régionales dans l'utilisation des MIP ont été étudiées.
Résultats
Un total de 94 articles avec 132 estimations de prévalence ont été analysés, y compris près de 371,2 millions de participants âgés de 17 pays.
Dans l'ensemble, la prévalence combinée de l'utilisation des MIP était de 36,7 % (IC à 95 %, 33,4 % à 40,0 %). L'Afrique avait la prévalence la plus élevée d'utilisation de PIM (47,0 % ; IC à 95 %, 34,7 %-59,4 %), suivie de l'Amérique du Sud (46,9 % ; IC à 95 %, 35,1 %-58,9 %), de l'Asie (37,2 % ; IC à 95 % , 32,4 %-42,2 %), Europe (35,0 % ; IC 95 %, 28,5 %-41,8 %), Amérique du Nord (29,0 % ; IC 95 %, 22,1 %-36,3 %) et Océanie (23,6 % ; IC 95 % , 18,8 %-28,8 %). De plus, la prévalence de l'utilisation du PIM est la plus élevée dans les zones à faible revenu. L'utilisation des PIM chez les patients âgés est devenue de plus en plus répandue au cours des 2 dernières décennies.

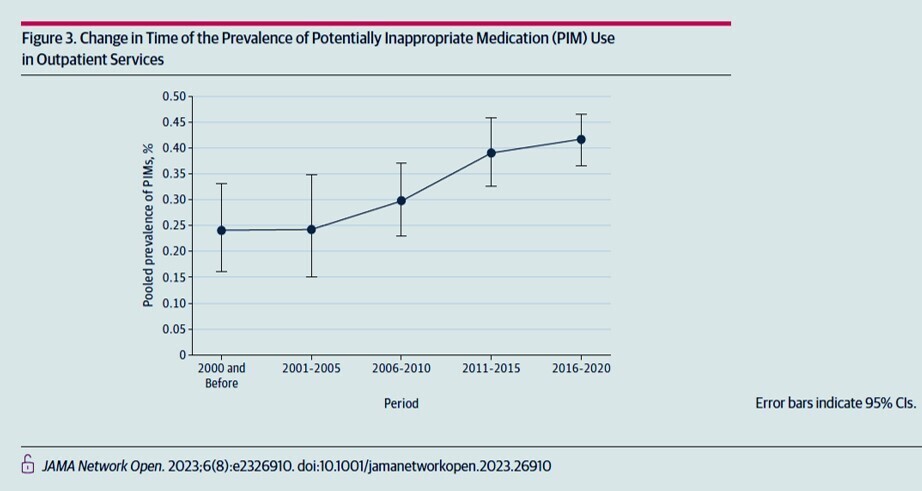
Un total de 94 articles avec 132 estimations de prévalence ont été analysés, y compris près de 371,2 millions de participants âgés de 17 pays.
Dans l'ensemble, la prévalence combinée de l'utilisation des MIP était de 36,7 % (IC à 95 %, 33,4 % à 40,0 %). L'Afrique avait la prévalence la plus élevée d'utilisation de PIM (47,0 % ; IC à 95 %, 34,7 %-59,4 %), suivie de l'Amérique du Sud (46,9 % ; IC à 95 %, 35,1 %-58,9 %), de l'Asie (37,2 % ; IC à 95 % , 32,4 %-42,2 %), Europe (35,0 % ; IC 95 %, 28,5 %-41,8 %), Amérique du Nord (29,0 % ; IC 95 %, 22,1 %-36,3 %) et Océanie (23,6 % ; IC 95 % , 18,8 %-28,8 %). De plus, la prévalence de l'utilisation du PIM est la plus élevée dans les zones à faible revenu. L'utilisation des PIM chez les patients âgés est devenue de plus en plus répandue au cours des 2 dernières décennies.


Conclusions et pertinence
La prévalence de l'utilisation des PIM chez les patients ambulatoires âgés variait de 1,3 % à 95,2 % dans les études, et les PIM les plus couramment utilisés étaient les benzodiazépines
Cette étude des modèles d'utilisation des MIP par différents groupes, tels que les régions géographiques et les pays de la Banque mondiale, suggère des différences notables d'environnement géographique et de revenu économique dans le fardeau des MIP dans les services ambulatoires.
En outre, la tendance à la prévalence élevée au cours des 2 dernières décennies indique que le fardeau mondial de l'utilisation des PIM continue de mériter l'attention.
Amors comment éviter tout cela, des solutions existent , un article récent fait le point, malheureusement non accessible directement : G. Garré, F. Cloître-Feillet, E. Bultey, C. Bigot, D. Minier, M. Badsi, L. Spiesser-Robelet, Mise en place d’une méthode de revue de pertinence des prescriptions médicamenteuses chez le sujet âgé, Le Pharmacien Clinicien, Volume 57, Issue 2,
2022,
Résumé : Les revues de pertinence médicamenteuse sont proposées aux patients âgés polymédicamentés lors d'une révision globale de ses traitements afin de réduire le risque iatrogénique. Cependant, le manque de référentiel méthodologique rend difficile leur mise en oeuvre en établissement de santé. L'objectif de ce travail est l'élaboration d'une méthode de revue de pertinence médicamenteuse chez les personnes âgées pour une application en routine en milieu hospitalier. Une recherche bibliographique a permis d'identifier des outils dits « explicites » et « implicites ». L'outil implicite DICTIAS et les outils explicites combinant les listes Laroche, GHEOPS, STOPP-START, EU(7) PIM et EURO-FORTA ont été retenus. A partir de ces éléments, une grille d'analyse ainsi qu'un support informatique permettant de détecter les médicaments potentiellement inappropriés ont été élaborés. L'outil a ensuite été évalué par une étude prospective d'une période de 6 mois. Parmi les 33 patients inclus, 91 propositions pharmaceutiques ont été émises avec un taux d'acceptation de 64,8%. Ces revues ont permis d'arrêter 32 médicaments, dont 23 jugés inappropriés, et d'en ajouter 8. Ainsi, les revues de pertinence médicamenteuse participent à la sécurisation de la prescription médicamenteuse à travers une analyse structurée et une coordination des différents professionnels de santé.
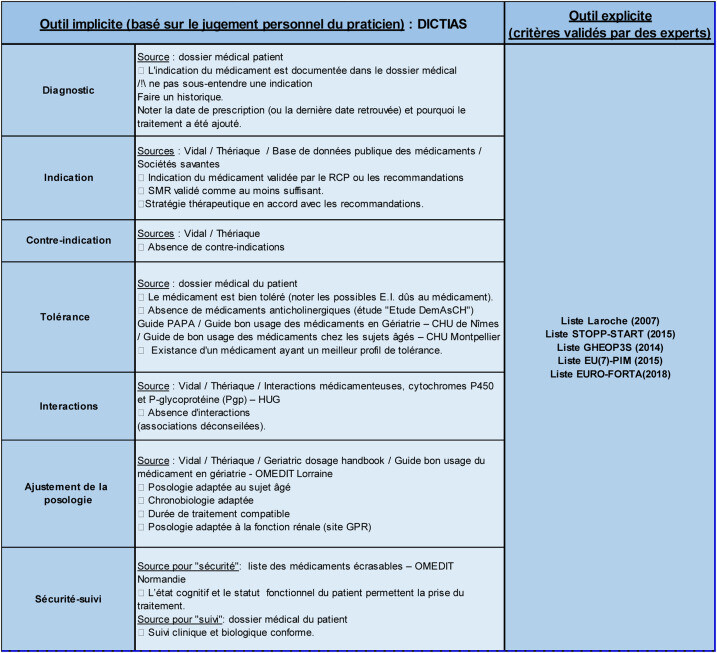
Grille d'analyse pour la préparation des revues de pertinence médicamenteuse
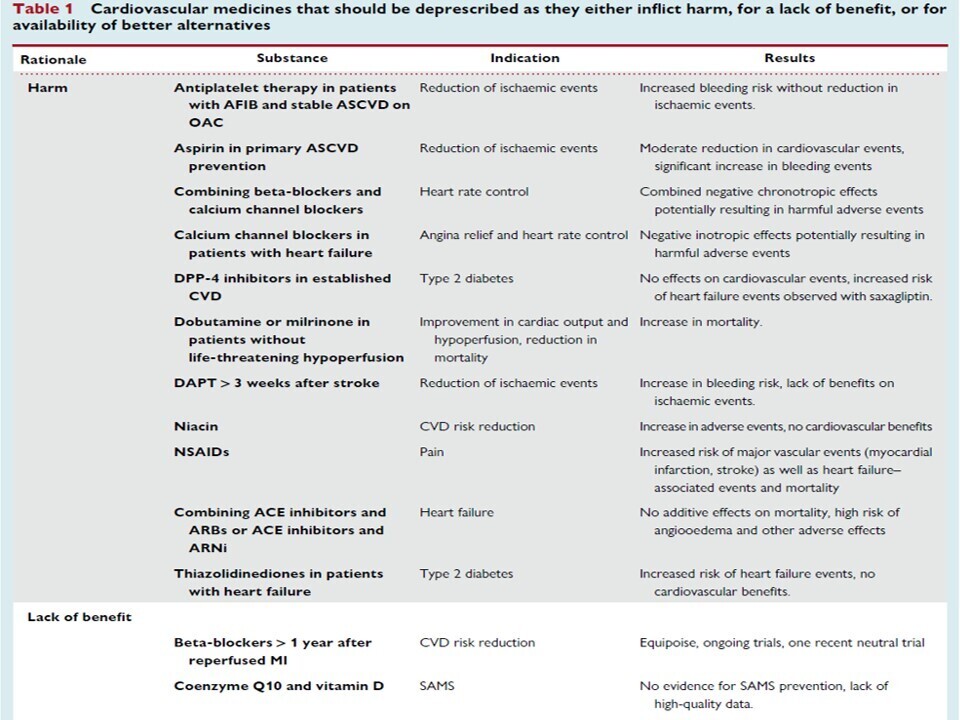
Etapes de réalisation d'une revue médicamenteuse selon l'outil
"L'intérêt des revues de pertinence médicamenteuse dans la prise en charge médicamenteuse du sujet âgé n'est plus à démontrer.
Ses objectifs sont multiples : réduire le risque de iatrogénie, optimiser l'efficience des prescriptions médicamenteuses, favo- riser l'adhésion du patient à son traitement. Bien qu'en plein essor en pharmacie d'officine, cette nouvelle activité n'est que trop peu développée dans les établissements de santé. Ceci est
expliqué par l'absence de modèle structuré, ainsi que le manque de personnel dédié et de formation adaptée.
Ce travail propose une méthodologie structurée avec des outils d'analyse adaptés pour la réalisation des revues de pertinence médicamenteuse en établissement de santé. Il met en évidence que de nombreux patients prennent des médicaments potentiellement inappropriés malgré un suivi régulier, et apporte une solution corrective.
Cette méthodologie comporte cependant plusieurs freins qui nécessitent d'évoluer avec deux leviers : le développement de logiciel d'aide à la réalisation de revues de pertinence médicamenteuse et la coopération interprofessionnelle. Un interfaçage au dossier médical partagé pourrait notamment permettre d'automatiser cette activité en reconstituant l'historique des indications cliniques des médicaments prescrits. Les revues de pertinence médicamenteuse sont une chance pour le pharmacien clinicien d'appliquer ses connaissances pharmacologiques au plus près des patients, et permettent une reconnaissance progressive de son rôle dans le parcours de soins du patient. Ce travail nécessite néanmoins d'être complété à plus long terme par une évaluation de l'impact clinique des revues de pertinence médicamenteuse à travers la définition d'indicateurs d'évaluation. les auteurs déclarent que les travaux décrits n'ont pas impliqué d'expérimentations sur les patients, sujets ou animaux.
A LIRE LIBRE D'ACCES : https://www.sciencedirect.com/science/article/pii/S004059572300029X?via%3Dihub Solène Drusch, Mahmoud Zureik, Marie Herr, Potentially inappropriate medications and polypharmacy in the older population: A nationwide cross-sectional study in France in 2019,
Médicaments potentiellement inappropriés et polymédication dans la population âgée : Une étude transversale nationale en France en 2019
Therapies,2023,
La prévalence de l'utilisation des PIM chez les patients ambulatoires âgés variait de 1,3 % à 95,2 % dans les études, et les PIM les plus couramment utilisés étaient les benzodiazépines
Cette étude des modèles d'utilisation des MIP par différents groupes, tels que les régions géographiques et les pays de la Banque mondiale, suggère des différences notables d'environnement géographique et de revenu économique dans le fardeau des MIP dans les services ambulatoires.
En outre, la tendance à la prévalence élevée au cours des 2 dernières décennies indique que le fardeau mondial de l'utilisation des PIM continue de mériter l'attention.
Amors comment éviter tout cela, des solutions existent , un article récent fait le point, malheureusement non accessible directement : G. Garré, F. Cloître-Feillet, E. Bultey, C. Bigot, D. Minier, M. Badsi, L. Spiesser-Robelet, Mise en place d’une méthode de revue de pertinence des prescriptions médicamenteuses chez le sujet âgé, Le Pharmacien Clinicien, Volume 57, Issue 2,
2022,
Résumé : Les revues de pertinence médicamenteuse sont proposées aux patients âgés polymédicamentés lors d'une révision globale de ses traitements afin de réduire le risque iatrogénique. Cependant, le manque de référentiel méthodologique rend difficile leur mise en oeuvre en établissement de santé. L'objectif de ce travail est l'élaboration d'une méthode de revue de pertinence médicamenteuse chez les personnes âgées pour une application en routine en milieu hospitalier. Une recherche bibliographique a permis d'identifier des outils dits « explicites » et « implicites ». L'outil implicite DICTIAS et les outils explicites combinant les listes Laroche, GHEOPS, STOPP-START, EU(7) PIM et EURO-FORTA ont été retenus. A partir de ces éléments, une grille d'analyse ainsi qu'un support informatique permettant de détecter les médicaments potentiellement inappropriés ont été élaborés. L'outil a ensuite été évalué par une étude prospective d'une période de 6 mois. Parmi les 33 patients inclus, 91 propositions pharmaceutiques ont été émises avec un taux d'acceptation de 64,8%. Ces revues ont permis d'arrêter 32 médicaments, dont 23 jugés inappropriés, et d'en ajouter 8. Ainsi, les revues de pertinence médicamenteuse participent à la sécurisation de la prescription médicamenteuse à travers une analyse structurée et une coordination des différents professionnels de santé.

Grille d'analyse pour la préparation des revues de pertinence médicamenteuse

Etapes de réalisation d'une revue médicamenteuse selon l'outil
"L'intérêt des revues de pertinence médicamenteuse dans la prise en charge médicamenteuse du sujet âgé n'est plus à démontrer.
Ses objectifs sont multiples : réduire le risque de iatrogénie, optimiser l'efficience des prescriptions médicamenteuses, favo- riser l'adhésion du patient à son traitement. Bien qu'en plein essor en pharmacie d'officine, cette nouvelle activité n'est que trop peu développée dans les établissements de santé. Ceci est
expliqué par l'absence de modèle structuré, ainsi que le manque de personnel dédié et de formation adaptée.
Ce travail propose une méthodologie structurée avec des outils d'analyse adaptés pour la réalisation des revues de pertinence médicamenteuse en établissement de santé. Il met en évidence que de nombreux patients prennent des médicaments potentiellement inappropriés malgré un suivi régulier, et apporte une solution corrective.
Cette méthodologie comporte cependant plusieurs freins qui nécessitent d'évoluer avec deux leviers : le développement de logiciel d'aide à la réalisation de revues de pertinence médicamenteuse et la coopération interprofessionnelle. Un interfaçage au dossier médical partagé pourrait notamment permettre d'automatiser cette activité en reconstituant l'historique des indications cliniques des médicaments prescrits. Les revues de pertinence médicamenteuse sont une chance pour le pharmacien clinicien d'appliquer ses connaissances pharmacologiques au plus près des patients, et permettent une reconnaissance progressive de son rôle dans le parcours de soins du patient. Ce travail nécessite néanmoins d'être complété à plus long terme par une évaluation de l'impact clinique des revues de pertinence médicamenteuse à travers la définition d'indicateurs d'évaluation. les auteurs déclarent que les travaux décrits n'ont pas impliqué d'expérimentations sur les patients, sujets ou animaux.
A LIRE LIBRE D'ACCES : https://www.sciencedirect.com/science/article/pii/S004059572300029X?via%3Dihub Solène Drusch, Mahmoud Zureik, Marie Herr, Potentially inappropriate medications and polypharmacy in the older population: A nationwide cross-sectional study in France in 2019,
Médicaments potentiellement inappropriés et polymédication dans la population âgée : Une étude transversale nationale en France en 2019
Therapies,2023,

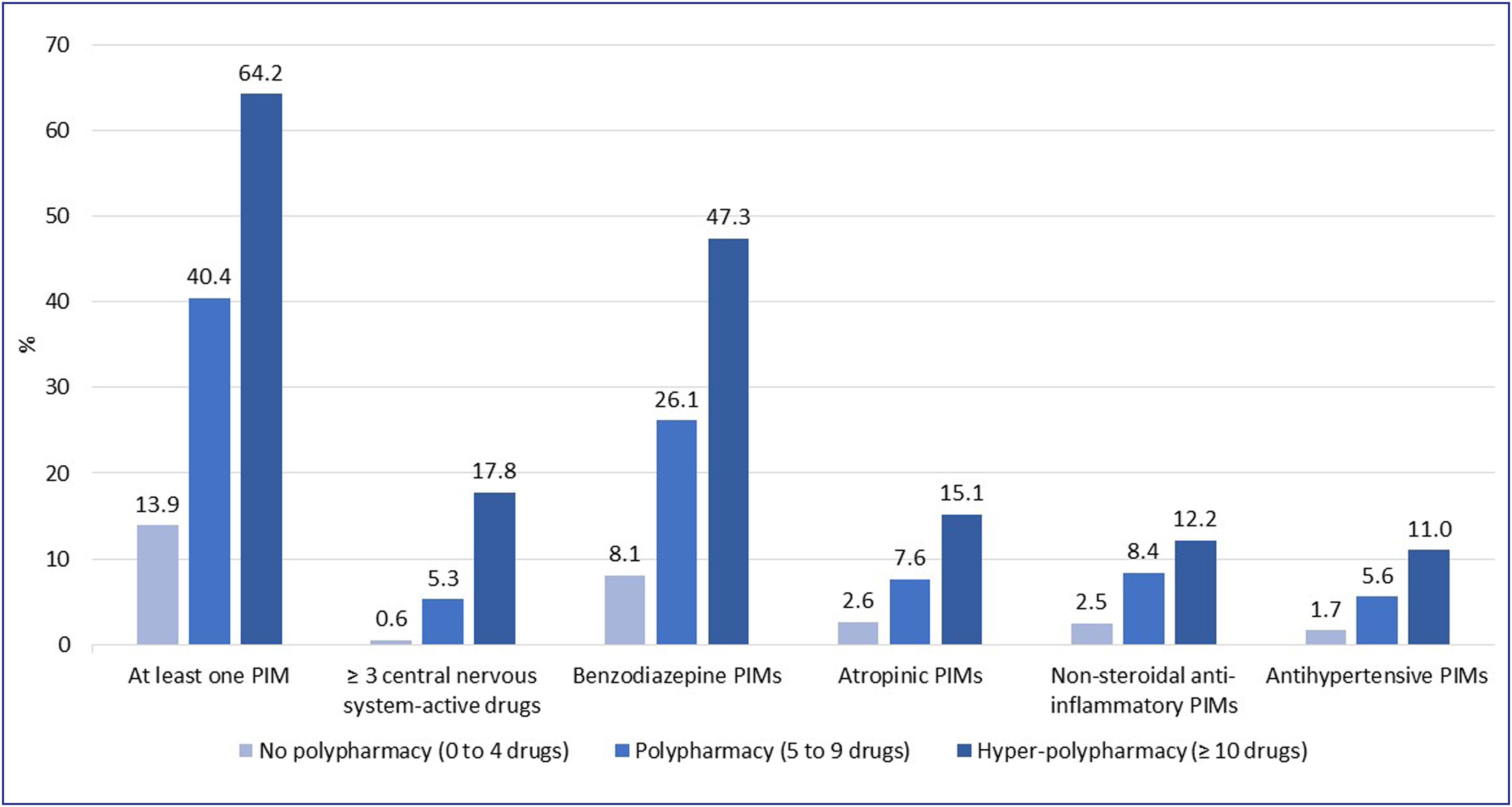
Fréquence des médicaments potentiellement inappropriés (MIP) selon le niveau de polymédication chez les adultes de 75 ans ou plus en France en 2019, Système national des données sanitaires (SNDS). PIM : médicaments potentiellement inappropriés.
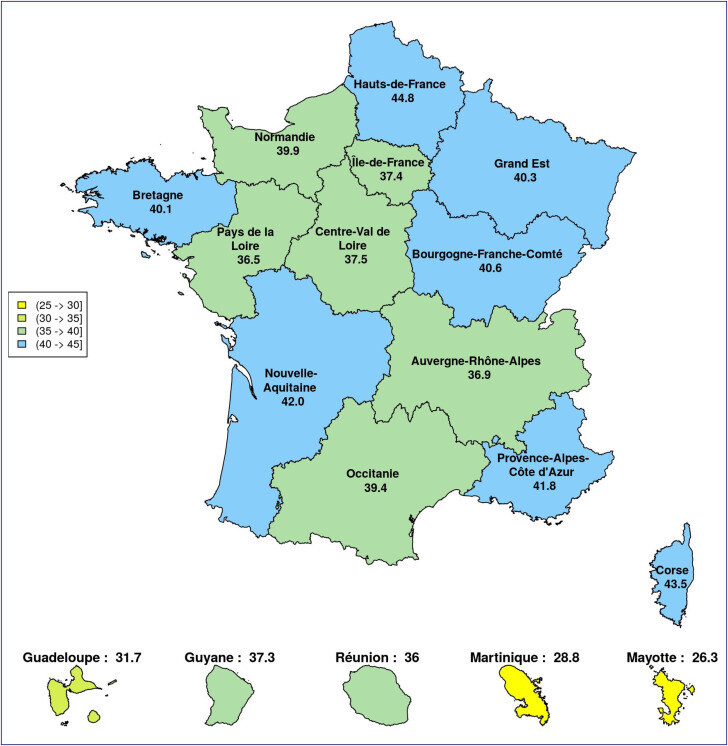

Prévalence standardisée selon l'âge et le sexe de l'exposition à au moins un MIP en 2019 par régions françaises. En France métropolitaine, la prévalence de la MIP variait de 36,5 % en Pays-de-la-Loire à 44,8 % dans les Hauts-de-France. Les MIP sont moins fréquents dans les DOM, avec une prévalence allant de 26,3 % à Mayotte à 37,3 % en Guyane.
Conclusion
Cette étude contribue à la mise à jour des connaissances sur l'exposition aux MIP de la quasi-totalité de la population âgée de 75 ans ou plus en France. Les résultats confirment que les personnes âgées françaises sont particulièrement exposées aux MIP et à la polymédication, et confortent la nécessité de sécuriser l'usage des médicaments dans cette population. Nos résultats ont également montré des variations régionales de la prévalence de la PIM, qui devraient être étudiées plus avant.
Check List de la Médecine Vasculaire
JP Laroche, P Henneton , Ed DOIN 2020
Conclusion
Cette étude contribue à la mise à jour des connaissances sur l'exposition aux MIP de la quasi-totalité de la population âgée de 75 ans ou plus en France. Les résultats confirment que les personnes âgées françaises sont particulièrement exposées aux MIP et à la polymédication, et confortent la nécessité de sécuriser l'usage des médicaments dans cette population. Nos résultats ont également montré des variations régionales de la prévalence de la PIM, qui devraient être étudiées plus avant.
Check List de la Médecine Vasculaire
JP Laroche, P Henneton , Ed DOIN 2020


Commentaire
Si on tient compte de ces deux tableaux on sécurise la prescription chez les plus de 75 ans. Les traitement médicaux inappropriés c'est dans 30 à 40% des cas dans cette population. Il faut être à l'écoute, il faut récupérer toutes les données médicales du patient, il faut faire le tri entre le nécessaire et l'inutile et le superflu. Mais il y a aucune lacune dans tout cela, est-ce que la ou le patient nous a compris et que va t-il faire à la maison ? La VRAIE VIE reste au centre de nos préoccupations et c'est là que toutes les difficultés verront le jour.........
L'avis de CHATGPT
Médicaments anticoagulants chez es sujets > 75 ans
L'âge est un facteur important à prendre en compte lors de la décision d'initier une anticoagulation chez un patient. Chez les personnes âgées, l'anticoagulation peut être plus complexe en raison de plusieurs facteurs, tels que la présence de comorbidités, le risque accru de saignements et les interactions médicamenteuses.
Dans certains cas, l'anticoagulation peut être nécessaire pour prévenir ou traiter des affections telles que la fibrillation auriculaire, la thrombose veineuse profonde ou l'embolie pulmonaire. Cependant, chez les patients âgés, il est important d'évaluer attentivement les bénéfices et les risques potentiels de l'anticoagulation.
Certains facteurs à prendre en compte lors de la décision d'anticoaguler un patient âgé incluent :
- L'évaluation du risque d'accident vasculaire cérébral (AVC) : Chez les patients âgés atteints de fibrillation auriculaire, il est important de déterminer le risque individuel d'AVC en utilisant des outils d'évaluation appropriés, tels que le score CHA2DS2-VASc. Cela permet d'évaluer si les bénéfices de l'anticoagulation l'emportent sur les risques de saignement.
- Le risque de saignement : Les personnes âgées ont un risque accru de saignement en raison de la fragilité des vaisseaux sanguins et de la présence de comorbidités. Il est donc essentiel d'évaluer attentivement le risque individuel de saignement avant d'initier une anticoagulation.
- Les interactions médicamenteuses : Les personnes âgées prennent souvent plusieurs médicaments, ce qui peut augmenter le risque d'interactions médicamenteuses avec les anticoagulants. Il est important de vérifier les interactions potentielles avec d'autres médicaments pris par le patient afin de minimiser les risques.
- La capacité du patient à respecter le suivi et les ajustements de dose : Les personnes âgées peuvent avoir des difficultés à suivre les recommandations de suivi et à effectuer les ajustements de dose nécessaires pour maintenir une anticoagulation adéquate. Il est important de prendre en compte la capacité du patient à respecter ces recommandations avant d'initier l'anticoagulation.
Dans tous les cas, la décision d'initier une anticoagulation chez un patient âgé doit être individualisée et basée sur une évaluation complète des risques et des bénéfices. Une communication ouverte entre le patient, sa famille et l'équipe médicale est essentielle pour prendre une décision éclairée.
Le mot de la fin de Konrad Lorenz, à afficher dans les salles d'attente
« quand je dis quelque chose, cela ne signifie pas que le patient a vraiment écouté; s’il a écouté, cela ne veut pas dire qu’il a compris; s’il a compris cela ne veut pas dire qu’il est d’accord; s’il est d’accord cela ne veut pas dire qu’il va faire ce que je dis; et s’il fait ce que je dis cela ne veut pas dire qu’il va continuer à le faire».....C'est la VRAIE VIE !
Le mot de la fin de Konrad Lorenz, à afficher dans les salles d'attente
« quand je dis quelque chose, cela ne signifie pas que le patient a vraiment écouté; s’il a écouté, cela ne veut pas dire qu’il a compris; s’il a compris cela ne veut pas dire qu’il est d’accord; s’il est d’accord cela ne veut pas dire qu’il va faire ce que je dis; et s’il fait ce que je dis cela ne veut pas dire qu’il va continuer à le faire».....C'est la VRAIE VIE !

