« El que quiere interesar a los demás tiene que provocarlos. » Salvadore Dali
Un article qui fait le point 20 ans après la création de RIETE, un article nécessaire.
RIETE Registry: Past, Present and Future, Manuel Monreal, David Jiménez, Behnood Bikdeli,Archivos de Bronconeumología 58 (2022) 205–207, https://www.archbronconeumol.org/en-riete-registry-past-present-future-articulo-S0300289621001940, Libre d'Accès
Un bilan de 20 ans d'activité
Etat des lieux
106,373 patients in the database
241 chercheurs
250 scientific articles
224 active hospitals
https://rieteregistry.com/
Début du registre RIETE
La maladie thromboembolique veineuse (MTEV) est la troisième maladie vasculaire la plus fréquente. Cependant, de nombreuses lacunes dans les connaissances existent en ce qui concerne l'épidémiologie de la maladie, les schémas de traitement et les résultats pour les patients. Les essais randomisés jouent un rôle essentiel dans l'évaluation de l'efficacité des interventions de santé sélectionnées. Cependant, de nombreuses autres questions persistent pour l'épidémiologie, l'efficacité comparative chez les patients exclus des essais randomisés (ex : femmes enceintes, personnes très âgées, insuffisants rénaux ou hépatiques), ou pour la politique. Le registre RIETE ( R egistro I nformatizado de Enfermedad TromboEmbólica) a été créé en 2001, initialement dans le but d'apprendre l'histoire naturelle de la MTEV chez les patients présentant des conditions particulières, et comment mieux la prévenir et la traiter.
Extension de RIETE : résumé des méthodesAvec un recrutement réussi de patients et des contributions continues à la littérature et à la pratique, RIETE a élargi les éléments de données capturés, le type de maladies étudiées et le réseau de centres d'inscription. En juin 2021, RIETE comptait 241 chercheurs de 224 centres participants dans 27 pays. RIETE est enregistré sur Clinicaltrials.gov (NCT : 02832245).
Les patients ne sont exclus que s'ils participent actuellement à un essai clinique avec un médicament en aveugle. Tous les patients donnent leur consentement éclairé pour leur participation au registre, conformément aux exigences du comité d'éthique de chaque hôpital. Les patients sont pris en charge conformément à la pratique clinique de chaque hôpital participant. Après le diagnostic initial, les patients sont suivis pendant ≥ 3 mois, de nombreux patients ayant un suivi d'un an disponible. La qualité des données est régulièrement contrôlée électroniquement, y compris des contrôles pour détecter les incohérences ou les erreurs et des visites périodiques dans les hôpitaux participants par le centre de coordination RIETE (S&H Medical Sciences). En réponse aux enquêtes continues et en expansion de RIETE, nous fournissons ici un aperçu de certaines des études les plus pertinentes à ce jour.
Principaux résultats de RIETE au cours des deux dernières décenniesEtudes RIETE terminées
Épidémiologie de la MTEV
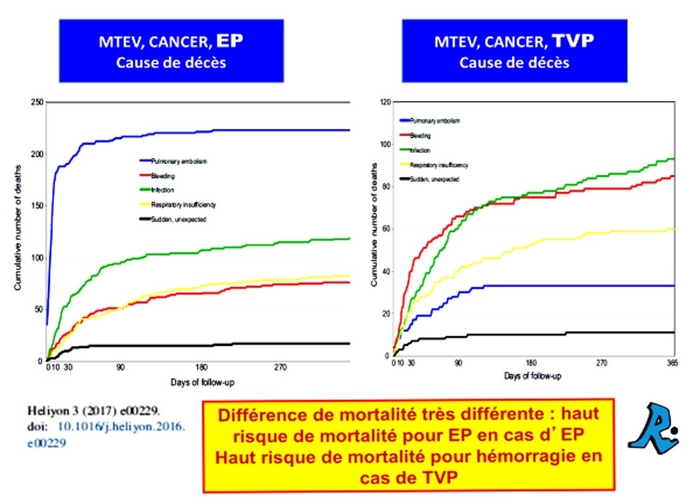
Cancer. Parmi 10 962 patients atteints de cancer et de MTEV, 2,2 % sont décédés d'EP et 1,6 % sont décédés d'une hémorragie au cours des 12 premiers mois.
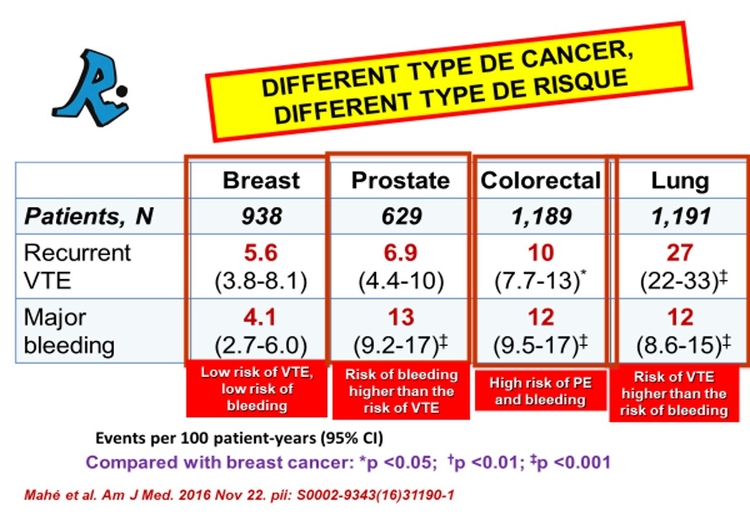
Chez les patients présentant initialement une EP, l'EP mortelle était 3 fois plus fréquente que l'hémorragie mortelle. Chez ceux qui n'avaient qu'une TVP, l'EP mortelle était 3 fois moins fréquente que l'hémorragie mortelle. Dans une autre étude, le taux de récidives de MTEV pendant l'anticoagulation était similaire au taux d'hémorragie majeure chez les patients atteints d'un cancer du sein ou colorectal.
Chez les patients atteints d'un cancer de la prostate, le taux de récidives était la moitié du taux d'hémorragie majeure, alors que chez les patients atteints d'un cancer du poumon, le taux de récidives était plus de 2 fois supérieur au taux d'hémorragie majeure.
Grossesse. Parmi 596 femmes enceintes et 523 femmes en post-partum atteintes de MTEV, l'EP était moins fréquente chez les femmes enceintes par rapport aux femmes en post-partum (27 % contre 42 %). Les femmes enceintes étaient le plus souvent traitées avec de l'héparine de bas poids moléculaire (73 % contre 29 %) et recevaient plus de filtres de veine cave (6,0 % contre 4,2 %) que les femmes en post-partum. À 90 jours, une femme enceinte est décédée d'une hémorragie et une femme en post-partum est décédée d'EP.
Patients âgés. Sur 13 011 patients inscrits jusqu'en 2005, 22 % étaient âgés de ≥ 80 ans. Au cours des 3 premiers mois, le taux de 3,4 % d'hémorragies majeures chez les patients âgés de ≥ 80 ans dépassait le taux de 2,1 % de récidives de MTEV, mais le taux de 3,7 % d'EP fatale l'emportait sur le taux de 0,8 % d'hémorragies fatales. Le taux d'EP mortelle était 2,5 fois plus élevé que le taux d'hémorragie mortelle chez les patients âgés<80 ans, mais était 4,4 fois plus faible chez les personnes âgées ≥8 0 ans.
Insuffisance rénale. Parmi 10 526 patients atteints de MTEV, 88 % avaient des niveaux de clairance de la créatinine>60millilitres/minute ; 6,7 % avaient entre 30 et 60 ansmillilitres/minute ; et 5,6 % avaient<30mL/min. Le taux d'EP mortelle dans les 15 jours était de : 1,0 %, 2,6 % et 6,6 %, respectivement, et le taux d'hémorragie mortelle était de : 0,2 %, 0,3 % et 1,2 %. Nos données ont confirmé un taux élevé d'hémorragie chez les patients insuffisants rénaux, mais le taux de 6,6 % d'EP mortelle dépassait de loin le taux de 1,2 % d'hémorragie mortelle.
Directions futures
Résultats de recherche
Volume hospitalier et résultats. Parmi 39 257 patients atteints d'EP aiguë, l'admission dans des hôpitaux à volume élevé (> 40 EP par an) était associée à des réductions significatives de la mortalité liée à l'EP ajustée à 30 jours.
Respect des recommandations . Les patients atteints d'EP avaient de meilleurs résultats s'ils étaient pris en charge de manière aiguë conformément aux recommandations internationales.
Nous utiliserons des méthodes de visualisation de données pour partager nos découvertes avec la communauté.
Études d'efficacité comparative
2 846 patients qui ont pesé > 100kg ont été étudiés : 16 % ont reçu des doses plafonnées d'HBPM (18 000UI/j) comme traitement initial. L'analyse multivariée a confirmé que les patients recevant des doses plafonnées présentaient des taux inférieurs du composite de récidives de MTEV, d'hémorragies majeures ou de décès.
Directions futures
Nous comparerons les résultats chez les patients recevant des doses recommandées et non recommandées d'anticoagulants, et dans d'autres scénarios cliniques
Épidémiologie de la MTEV
Quant à l'épidémiologie de la MTEV, ont été réalisé de nombreuses études chez des patients souvent exclus des essais cliniques randomisés, comme les patientes enceintes, ou celles ayant récemment présenté une hémorragie majeure, un cancer disséminé, une insuffisance rénale ou hépatique, entre autres.
Dans notre expérience, un patient sur 5 avec MTEV (19 %) avait au moins un des critères d'exclusion pour être recruté dans les essais pivots randomisés avec des anticoagulants oraux directs.
Comme on pouvait s'y attendre, les patients avec des critères d'exclusion avaient un taux 4 fois plus élevé d'hémorragies majeures (et un taux 6 fois plus élevé d'hémorragies mortelles) que ceux sans critères d'exclusion.
De plus, les patients avec des critères d'exclusion avaient également un taux 3 fois plus élevé de récidives de MTEV (et un taux 4 fois plus élevé d'EP fatale) que ceux sans critères d'exclusion.
Recherche de résultats
Parmi 39 257 patients atteints d'EP aiguë, nous avons constaté que l'admission dans des hôpitaux à volume élevé (> 40 EP par an) était associée à des réductions significatives de la mortalité liée à l'EP ajustée à 30 jours.
Dans une autre étude, nous avons constaté que les patients atteints d'EP avaient de meilleurs résultats s'ils étaient pris en charge de manière aiguë conformément aux recommandations internationales.
Nous avons également exploré les modalités d'imagerie utilisées chez les patients atteints d'EP. Le scanner était la modalité dominante (78%). Une plus grande proportion de patients ont subi une scintigraphie de ventilation/perfusion dans les grands hôpitaux par rapport aux petits hôpitaux. L'utilisation de la tomodensitométrie variait entre 13,3 % et 98,3 % d'un pays à l'autre, et son utilisation augmentait avec le temps.
Études d'efficacité comparative
Nous avons comparé les résultats à 15 et 30 jours chez les patients MTEV recevant de l'énoxaparine deux fois par jour par rapport à une fois par jour. Selon l'analyse de propension, les patients sous énoxaparine une fois par jour présentaient significativement moins d'hémorragies majeures et moins de décès que ceux sous énoxaparine deux fois par jour. Chez les patients avec une MTEV pesant >1 00kg, nous avons comparé l'association entre l'utilisation de doses augmentées (18 000UI/j) d'héparine de bas poids moléculaire (HBPM) vs doses classiques (<18 000UI). Des analyses multivariées ont confirmé que les patients recevant des doses augmentées présentaient des taux inférieurs du composite de récidives de MTEV, d'hémorragies majeures ou de décès.
Essais randomisés basés sur un registreLa plate-forme RIETE offre des possibilités pour de futures recherches axées sur le patient liées à la MTEV, y compris des essais d'intervention pragmatiques et des initiatives d'amélioration de la qualité. En fait, certains de ces essais randomisés sont en cours en utilisant la plateforme RIETE.
Directions futuresIl est prévu qu'à l'avenir, RIETE continuera à fournir des preuves cliniques pour les sous-groupes sous-étudiés atteints de MTEV, et jouera un rôle plus important pour faciliter les études multicentriques (et multinationales) qui pourraient être utilisées pour l'évaluation des variations et des disparités dans les soins, l'amélioration de la qualité et mener des recherches comparatives sur l'efficacité.
L'objectif primordial est d'améliorer la prise en charge de la MTEV grâce à une meilleure compréhension de la démographie, des comorbidités, des facteurs de risque et de l'utilisation de thérapies appropriées pour les patients atteints de MTEV.
Commentaire
RIETE est un registre basé sur la MTEV. Sa grande force est que nous sommes avec RIETE dans la VIE REELLE à la différence des études classiques nottamment de phase 2 et 3 ou nous sommes dans une vue ASEPTISEE mais nécessaire. C'est pour cela qu'il existe une différence notable entre RIETE et les études. Chaque fois qu'une étude de qualité est publiée, dans 30 à 40% des cas les patients de la vie réelle sont exlus de ces études . Il existe une distorsion entre le registe et les études, ce qui est normal. Une donnée rassurante l'observance des recommandations est le gage de résultats thérapeutiques meilleurs. Pour l'avenir l'Intelligence artifcielle va faire une entrée en force ce qui va permettre des paramétrer plus précisémment le risque de récidive de la MTEV et le risque hémorragique. Plus les patients ont des critères d'exlusion pour les études classiques , plus ils ont de récidives et d'hémorragies.Depuis RIETE notre vision de la MTEV s'est considérablement modifiée.Chaque article vient apporter des données nouvelles et surtout immédiatement applicables à la vie réelle.
2 exemples très instructifs
 A relire :
A relire : https://medvasc.info/1584-sp-syncope-hemorragie-riete
https://medvasc.info/1547-fast-track-biblio-15-sp%C3%A9cial-riete
https://medvasc.info/1313-entretine-avec-manuel
https://medvasc.info/1465-tvs-news-from-riete


