RIETE
-
AC et saignements utérins anormaux
 Riete : anticoagulants et ménorragies
Riete : anticoagulants et ménorragies -
AOD, c'est TOP CHEF !
 Prescription des AOD : attention !
Prescription des AOD : attention ! -
COMMAND VTE Registry
 Command VTE Registre le "Riete Japonais"
Command VTE Registre le "Riete Japonais" -
Embolie pulmonaire sous-segmentaire symptomatique versus embolie pulmonaire plus proximale (Registre RIETE))
 Témoignage de Muriel Robin (23/06/2016) : "J'ai fait une embolie pulmonaire», indique la comédienne de 60 ans dans les colonnes de Paris Match. «Le corps fabrique un caillot de sang qui remonte. S'il est gros, il bouche le cœur ; s'il éclate en plusieurs morceaux, il vient obstruer les artères des poumons. Dans les deux cas, on meurt ». Et d'ajouter: «J'ai fait une poussée de fièvre en arrivant aux urgences, ce qui leur a mis la puce à l'oreille (...) Il a fallu que je reste allongée à l'hôpital, que je ne bouge plus pour éviter que les caillots ne se déplacent.»
Témoignage de Muriel Robin (23/06/2016) : "J'ai fait une embolie pulmonaire», indique la comédienne de 60 ans dans les colonnes de Paris Match. «Le corps fabrique un caillot de sang qui remonte. S'il est gros, il bouche le cœur ; s'il éclate en plusieurs morceaux, il vient obstruer les artères des poumons. Dans les deux cas, on meurt ». Et d'ajouter: «J'ai fait une poussée de fièvre en arrivant aux urgences, ce qui leur a mis la puce à l'oreille (...) Il a fallu que je reste allongée à l'hôpital, que je ne bouge plus pour éviter que les caillots ne se déplacent.»
(https://www.lefigaro.fr/theatre/2016/06/23/03003-20160623ARTFIG00131-muriel-robin-son-malaise-etait-en-realite-bien-plus-grave.php)Rappel: les embolies pulmonaires (EP) intéressent soit les artères pulmonaires proximales soit distales et on parle alors d'EP segmentaires et sous-segmentaires. On peut comparer ces localisations avec celles des thromboses veineuses proximales à partir de la veine poplitée , et les distales qui concernent les veines de la jambe. Les premières étant plus graves que les secondes en termes de survenue d'EP ou de séquelles post thrombotiques. Les EP segmentaires et sous segmentaires sont les TVP distales pulmonaires, les autres les TVP proximales. Pendant longtemps s'est posée la question du traitement par anticoagulant des TVP distales il en est de même pour les EP distales. Aujourd'hui l'anticoagulation curative pour l'une et l'autre est confirmée.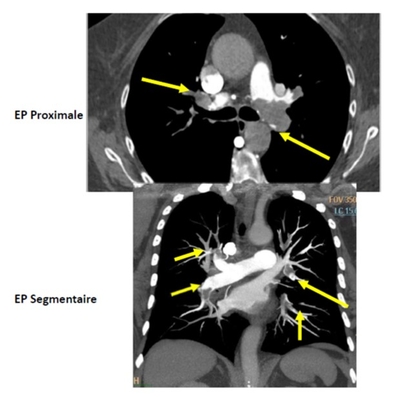
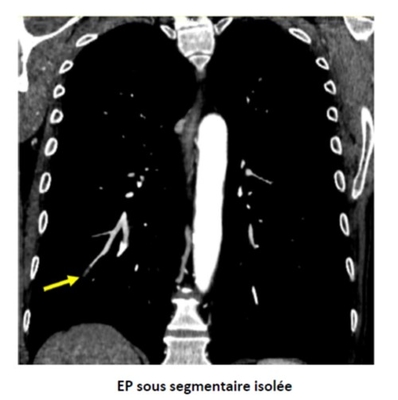 Un article vient d'être publié (https://onlinelibrary.wiley.com/doi/full/10.1002/rth2.12446?af=R) dans RPTH , il pose une question importante "Embolie pulmonaire sous-segmentaire symptomatique versus embolie pulmonaire proximale résultats cliniques pendant l'anticoagulation" A noter parmi les auteurs un français: Farès Moustafa, Département des Urgences , CHU Clermont‐Ferrand .
Un article vient d'être publié (https://onlinelibrary.wiley.com/doi/full/10.1002/rth2.12446?af=R) dans RPTH , il pose une question importante "Embolie pulmonaire sous-segmentaire symptomatique versus embolie pulmonaire proximale résultats cliniques pendant l'anticoagulation" A noter parmi les auteurs un français: Farès Moustafa, Département des Urgences , CHU Clermont‐Ferrand .
Il s'agit d'un travail réalisé à partir du registre espagnol RIETE dirigé par Manuel Monréal Bosch
Présentation RIETE
RIETE : The Registro Infomatizado de la Enfermedad Tombo Embolica venosa)(https://www.riete.org/info/general/index.php)
RIETE : registre informatisé des patients atteints de maladie thromboembolique veineuse (MTEV).
RIETE: est un projet multidisciplinaire initié en mars 2001 et consistant à obtenir un vaste registre de données de patients consécutifs atteints de MTEV .
Les chiffres de RIETE: 94,415 patients dans la base, 198 articles scientifiques publiés et 201 hôpitaux "actifs".
L'immense intérêt du registre est d'avoir une connaissance de ce qui passe dans la vraie vie à côté des essais thérapeutiques contrôlés. Ces deux type de données conjuguées sont le coeur de la médecine basée sur les preuves. Il s'agit d'une interaction indispensable.
L'objectif principal est de fournir des informations sur Internet pour aider les médecins à améliorer leurs connaissances sur l'histoire naturelle de la MTEVen particulier dans les sous-groupes de patients qui ne sont généralement pas recrutés dans les essais cliniques randomisés (femmes enceintes, patients âgés, cancer disséminé, insuffisance rénale sévère, patients présentant des contre-indications au traitement anticoagulant, poids corporel extrême, etc.), dans le but de réduire la mortalité, la fréquence des récidives thromboemboliques ainsi que les complications hémorragiques et les événements artériels.
Comme objectif supplémentaire, RIETE vise également à créer des scores prédictifsqui aident les médecins à mieux identifier les patients à haut risque de présenter certaines de ces complications.
Contexte de l'article
Le traitement optimal des patients atteints d'EP sous-segmentaire aiguë (EP) est controversé. A partir de la base RIETE il a été possible de comparer le taux de récidives d'EP symptomatiques pendant l'anticoagulation chez des patients atteints d'EP sous-segmentaires, segmentaires ou proximales
Population
EP proximales (11 332 patients) , EP segmentaire (3797) et sous-segmentaire (834) , un patient sur 4 était porteur d'une cancer.
Les points importants de cette étude:
- Le traitement optimal des patients atteints d'embolie pulmonaire sous-segmentaire aiguë est controversé.
- La tomodensitométrie a augmenté la fréquence à laquelle les EP sous-segmentaires donc distales sont diagnostiquées dans la pratique clinique.
- Les patients atteints d'EP sous-segmentaires avaient un risque plus élevé de récidives d'EP pendant le traitement.
- Les facteurs de risque persistants de récidive d'EP sont de meilleurs prédicteurs que la topographie de l'EP.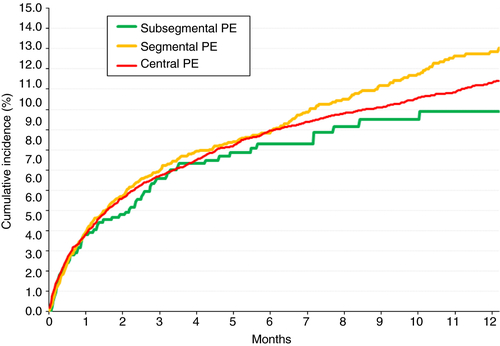 Taux de mortalité cumulés au cours du traitement anticoagulant, selon la localisation de l'EP
Taux de mortalité cumulés au cours du traitement anticoagulant, selon la localisation de l'EP
Contrairement à la croyance commune selon laquelle les EP sous-segmentaires représentent un sous-ensemble bénin des EP cette étude suggère que le risque de récidives de l'EP n'est pas influencé par la localisation anatomique de l'EP.
Il semble plus probable que les facteurs de risque persistants d'EP récurrentes (cancer, thrombophilies, co morbidités associées ,âge > 70 ans, antécédent d'EP et ou de TVP ) soient de meilleurs prédicteurs que la localisation de l'EP. La localisation initiale d'une EP c'est une chose, le pronostic de récurrence c'est le patient et tous ses facteurs de risques.
En médecine ne pas se focaliser sur un détail qui vous semble important mais sur le malade "en entier" dans toute sa complexité.
Cet article permet de faire avancer nos connaissances sur cette thématique et cela confirme une fois de plus s'il était nécessaire que "les vérités scientifiques ont une durée de vie plus courtes que celle des patients."
Enfin rappelons qu'en cas de COVID-19 grave en réanimation il y a 5 fois plus d'embolie pulmonaire par rapport aux patients en réanimation non COVID.
En Mars 2021, au cours du Congrès du Collège Français de Pathologie Vasculaire , une séance sera consacrée à RIETE avec la présence de Manuel Monréal et d'experts français qui incluent des patients et qui participent à la rédaction d'articles, tous consacrés à la MTEV
Le registre RIETE et toutes les publications qui en découlent représente de précieuses données très utiles pour notre pratique au quotidien.
Sur ce blog , à suivre prochainement le décryptage d' articles issus de RIETE.Source scannerhttp://des-pneumo.org/wp-content/uploads/2018/02/EP-_imagerie.pdf
http://www.sfrnet.org/rc/org/sfrnet/htm/Article/2015/20150611-125739-204/src/htm_fullText/fr/Pr%C3%A9sentation%20M%20Lederlin_Nantes%206%20juin%202015.pdf https://www.cfpv.fr/edition-2021/
#1MASQUEPOURTOUS -
Entretien avec Manuel Monreal : le Registre RIETE
 Iconographie : Barcelone, le Camp Nou"En culture tous les progrès pour le pays sont des bienfaits." Proverbe Catalan
Iconographie : Barcelone, le Camp Nou"En culture tous les progrès pour le pays sont des bienfaits." Proverbe Catalan
« Apprendre à douter, c'est apprendre à penser. » Octavio Paz
"L'architecte du futur se basera sur l'imitation de la nature parce que c'est la méthode la plus rationnelle, durable et économique de toutes." Antoni Gaudi
Entretien avec le Pr Manuel Monreal Bosch, à propos de RIETE Servicio de Medicina Interna, Hospital Germans Trias i Pujol, Badalona (Barcelona), España;
Servicio de Medicina Interna, Hospital Germans Trias i Pujol, Badalona (Barcelona), España;
Universidad Católica de Murcia, Murcia, España.
Son principal axe de recherche porte sur l'étude de la maladie thromboembolique veineuse et des facteurs de risque et de la maladie artérielle. En 2001, il a lancé le Registre RIETE (Registre informatisé des patients atteints de maladie thromboembolique), qui est un projet international auquel participent des pays de toute l'Europe, d'Amérique latine, des États-Unis, du Canada et du Moyen-Orient
Muchas gracias Manuel por responder a mis preguntas.
C'est un honneur !
Question 1
Comment avez-vous eu l'idée de créer REGISTRE RIETE ? Quand ? et combien d’ articles ont été publiés et combien de médecins sont impliqués ?
Je me rappelle encore le jour (il y a 21 ans) où j'ai été appelé en urgence (j'étais de garde) pour assister une dame de 72 ans qui a été admise dans le service de neurologie de l'hôpital pour une hémorragie cérébrale spontanée. Dix jours après l'accident vasculaire cérébral, elle a soudainement développé une dyspnée des douleurs thoraciques, il s’agissait d’une embolie pulmonaire aiguë.Que pouvais-je faire pour la soigner ? Puis-je prescrire en toute sécurité des anticoagulants à une femme qui 10 jours plus tôt avait présenté ne hémorragie cérébrale ? Les recommandations actuelles sur les traitements antithrombotiques (basé sur les résultats d'essais cliniques randomisés) ne fournissent pas de recommandations sur la prise en charge de ces patients. Il y a peu de données dans la littérature pour connaître l'histoire naturelle des patients développant une MTEV peu de temps après une hémorragie. La plupart des cliniciens se sentent concernés par le risque de récidive hémorragique si nous prescrivons des anticoagulants et le risque d'EP mortelle si nous ne le faisons pas.
C'est alors que j'ai pensé que si nous (mes collègues et moi-même) pouvions mettre le données de nombreux patients souffrant d'affections similaires dans une base de données unique, nous pourrions probablement pouvoir dans un proche avenir mieux connaitre leur histoire naturelle et comparer les résultats selon différentes décisions thérapeutiques. Ainsi, j'ai convaincu 25 de mes collègues en Espagne (les experts en MTEV issus de 25 hôpitaux espagnols) pour partager une base de données que nous mettrons sur Internet. Nous avons commencé à rassembler des informations sur de plus en plus de patients, nous avons commencé à diffuser nos expériences en réunions scientifiques et de convaincre plus de collègues de nous rejoindre. En 2006, nous avons traduit la base de données en anglais et essayé d'étendre le registre à d'autres pays. Nous avons actuellement 99 052 patients validés dans RIETE, suivis pendant au moins 3 mois, avec plus de 1 000 variables par patient. Nous avons 240 hôpitaux actifs dans 25 pays et avons publié 228 articles scientifiques.
Pour en savoir plus : https://rieteregistry.com/
Question 2
Quelles sont pour vous les principales connaissances que Riete a apportées pour la MTEV au cours des 10 dernières années grâce au registre, quels sont les progrès importants qui en découlent ?
Nous avons réalisé de nombreuses études chez des patients qui sont souvent exclus des études randomisées essais cliniques, tels que les patientes enceintes ou celles ayant récemment subi un saignement majeur, un cancer disséminé, une insuffisance rénale ou hépatique, entre autres. Dans notre expérience, un patient sur 5 atteint de MTEV (19 %) avait au moins un de ces critères d'exclusion pour être recrutés dans les essais pivots randomisés avec des anticoagulants oraux directs. De plus, contre toute attente, ils avaient un taux de saignement majeur 4 fois plus élevé (et un taux 6 fois plus élevé taux d'hémorragie fatale) que les patients sans critères d'exclusion. De plus Ils avaient un taux 3 fois plus élevé de récidives de MTEV (et un taux 4 fois plus élevé d'EP fatale) que les patients sans critères d'exclusion.
Parmi 39 257 patients atteints d'EP aiguë, nous avons constaté que l'admission dans un hôpital qui reçoit plus de 40 EP par an a été associée à des réductions significatives de mortalité liée à l'EP à 30 jours. Dans une autre étude, nous avons constaté que les patients atteints d'EP avaient de meilleurs résultats s'ils étaient gérés en accord avec les directives internationales.
On s'attend à ce qu'à l'avenir RIETE continue à fournir des preuves cliniques pour des sous-groupes peu étudiés avec une MTEV, et qui auront un rôle plus important pour la facilitation d'études multicentriques (et multinationales) qui pourraient être utilisées pour l'évaluation de variations et disparités dans les soins, l'amélioration de la qualité et la conduite de recherche d'efficacité. L'objectif global est d'améliorer la gestion de la MTEV grâce à une meilleure compréhension de la démographie, des comorbidités, des facteurs de risque et l'utilisation de thérapies appropriées pour les patients atteints de MTEV.
Question 3
Le cancer associé à la MTEV est un sujet très important et nos connaissances ont évolué mois après mois. Pour vous, quels sont les développements les plus importants pour le les patients ?
Dans une étude portant sur 10 962 patients atteints d'un cancer actif et d'une MTEV, 2,2 % sont décédés d'EP et 1,6 % sont morts d'hémorragie au cours des 12 premiers mois. Fait intéressant les patients présentant initialement une EP mortelle, l’EP était 3 fois plus fréquente que l'hémorragie mortelle.A contrario chez ceux qui ne présentaient qu'une TVP, l'EP fatale était 3 fois moins fréquente qu’une hémorragie. Il y a donc des raisons de croire que les patients cancéreux atteints de TVP bénéficient probablement d'un traitement différent de celui des patients cancéreux atteints d'EP. Des doses plus faibles, des anticoagulants plus sûrs, des durées de traitement plus courtes ? Seuls des essais randomisés pourraient apporter une réponse à ces questions.
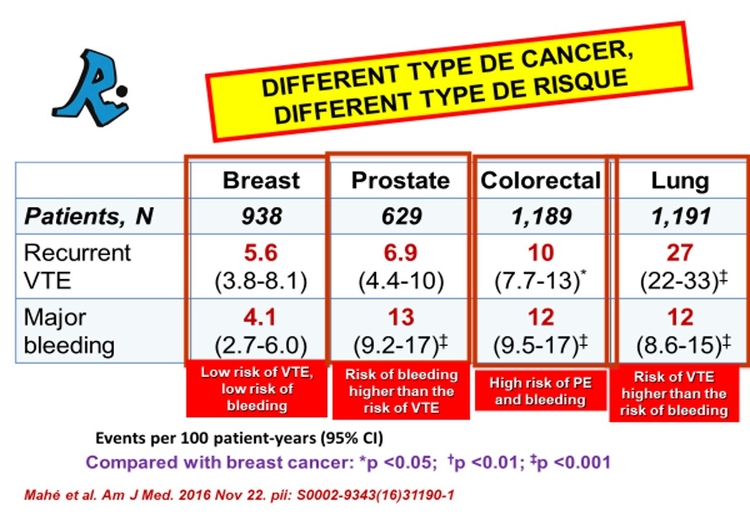
Dans une autre étude, le taux de récidives de MTEV pendant l'anticoagulation était similaire au taux d'hémorragie majeure chez les patientes atteintes d'un cancer du sein ou colorectal. Cependant, chez les patients atteints d'un cancer de la prostate, le taux de récidive était la moitié du taux d’hémorragie, alors que chez les patients atteints de cancer du poumon, le taux de récidive était supérieur à 2 fois plus élevé que le taux de saignement majeur. Encore une fois, il y a des raisons de suggérer que les patients cancéreux atteints de MTEV pourraient probablement bénéficier de thérapies adaptées en fonction du siège du cancer. Les oncologues ont appris il y a plus de 20 ans que l'adaptation du traitement oncologique selon un certain nombre de variables chez leurs patients atteints de cancer a été associée à de meilleurs résultats. En attendant, nous continuons à traiter nos patients avec cancer et MEV avec les mêmes médicaments, mêmes doses et mêmes durées.
Question 4Les AOD sont utilisées partout dans le monde (quand c'est possible sur le plan économique) comme anticoagulation de référence. Qu’est-ce que le registre Riete nous a appris sur leur utilisation ?
Dans les essais cliniques randomisés, les AOD ont démontré une efficacité et une plus grande sécurité que le traitement anticoagulant standard. Le registre RIETE a constaté cependant qu’un patient sur 5 recevant des AOD dans la vie réelle a reçu une prescription inférieure à doses recommandées et que l'utilisation de doses inférieures à celles recommandées a été la cause de complications : récidive de MTEV, par contre aucun avantage des AOD low dose en ce qui concerne le risque hémorragique.
Question 5
La récidive de MTEV et le risque hémorragique sont les principaux paramètres importants dans la gestion de la MTEV Avec votre expérience ,quel est le paramètre le plus important et pourquoi ?C'est une question importante mais qui a une réponse difficile parce que les récidives et les complications hémorragiques sont multifactorielles. Nous avons récemment publié notre première étude sur l'utilisation des outils de machine learning (intelligence artificielle) pour mieux identifier les patients à risque, et nous avons constaté que dans certains scénarios, que ces méthodes ont une très grande précision (courbes ROC autour de 98%) tandis les méthodes de régression classiques statistiques n’étaient que d'environ 65%.
Question 6
Quelle est votre conception sur la durée de l'anticoagulation ?
Nous devons mieux identifier les patients à risque accru de récidive de MTEV (en particulier les récidives d'EP) après l'arrêt de l'anticoagulation. Nous devons également mieux identifier quels patients atteints de MTEV présentent un risque accru d'hémorragie majeure au-delà des 3 premiers mois de traitement. Ce n'est qu'alors que nous serons en mesure de fournir quelques recommandations (peut-être seulement suggestions) sur la durée optimale du traitement anticoagulant pour chaque patient. Mais la quantité de variables qui peuvent influencer chacun de ces résultats est importante. Mon sentiment est que nous avons actuellement des recommandations trop simples (3 mois de thérapeutique si facteurs de risque transitoires, indéterminée si cancer ou événement secondaire), et que nous avons besoin de scores pronostiques plus précis (et sophistiqués), accessibles via internet, pour ajuster la durée du traitement anticoagulant aux nombreuses variables : âge, poids corporel, fonction rénale, traitements concomitants, troubles sous-jacents, MTEV initiale , mode de présentation de la MTEV qui peuvent influencer les résultats.
Encore Merci ManuelLe Registre Riete est pour moi la "bible", car toutes les situations décrites, articles après articles se retrouvent dans la vraie vie et nous aident dans nos décisions. Avec les 99 502 patients à ce jour et 1000 paramètres par patients, seul l'Intelligence Artificielle permettra d'en extraire la "substantifique moelle" ......selon Rabelais.
Et déjà un article avec l'IA: Machine learning to predict outcomes in patients with acute pulmonary embolism who prematurely discontinued anticoagulant therapy,Damian Mora , José Antonio Nieto , Jorge Mateo , Behnood Bikdeli , Stefano Barco , Javier Trujillo Santos , Silvia Soler , Llorenç Font , Marijan Bosevski , Manuel Monreal, Thrombosis Haemostasis , 2021 Jun 9(https://www.thieme-connect.com/products/ejournals/abstract/10.1055/a-1525-7220) -
EP-PERC/Riete Express
 Emboiie Pulmonaire PERC RIETE
Emboiie Pulmonaire PERC RIETE -
EP/SYNCOPE/HEMORRAGIE/RIETE

iconographie : syncope
"Dire qu'une personne est morte d'un arrêt cardiaque ou respiratoire, ou d'une syncope, c'est comme dire que la cécité d'une personne est due au fait qu'elle ne peut pas voir." Patricia D Cornwell"L'immobilité saisit, chaque seconde plus grave comme une syncope, puis la vie repart." Antoine de Saint-ExupéryMajor bleeding in patients with pulmonary embolism presenting with syncope, Maestre A et Coll, RIETE, EJCInvest 2022, https://doi-org.proxy.insermbiblio.inist.fr/10.1111/eci.13774
Hémorragie majeure chez les patients atteints d'embolie pulmonaire présentant une syncope
introduction
Il a été démontré que la syncope est un facteur de risque hémorragique chez les patients recevant un traitement thrombolytique pour une embolie pulmonaire aiguë (EP). On ne sait pas si la syncope prédit des hémorragies dans une population plus large de patients atteints d'EP.
Méthodes
Nous avons utilisé les données du registre RIETE pour évaluer si la présentation initiale avec syncope pouvait prédire les hémorragies chez les patients atteints d'EP recevant un traitement anticoagulant, et pour explorer l'association entre la présence d'une syncope et le moment et le site des événements hémorragiques majeurs.
Résultats
Parmi 45 765 patients atteints d'EP aiguë de mars 2001 à janvier 2021, 6 760 (14,8 %) ont eu une syncope. Les patients avec syncope étaient plus âgés et plus susceptibles d'avoir de l'hypotension, de la tachycardie, de l'hypoxémie ou des taux de troponine élevés que ceux sans syncope. Ils étaient également plus susceptibles de recevoir des thrombolytiques. Au cours des 90 premiers jours, 1 097 patients (2,4 %) ont présenté une hémorragie majeure (gastro-intestinal 335, hématome 271 et intracrânien 163) et 3 611 sont décédés (158 ont eu une hémorragie fatale). Les patients associant EP et syncope présentaient un taux plus élevé d'hémorragies majeures (rapport de cotes [OR] : 1,63 ; IC à 95 % : 1,41-1,89) et un taux non significativement plus élevé d'hémorragies fatales (OR : 1,47 ; IC à 95 % : 0,99-2,17) que ceux sans syncope. L'analyse multivariée a confirmé que les patients souffrant de syncope présentaient un risque accru d'hémorragie majeure (risque relatif ajusté [aHR] : 1,34 ; IC à 95 % : 1,15–1,55).
Discussion
La syncope est un prédicteur d'événements hémorragiques majeurs chez les patients atteints d'EP, même chez ceux recevant une monothérapie anticoagulante.
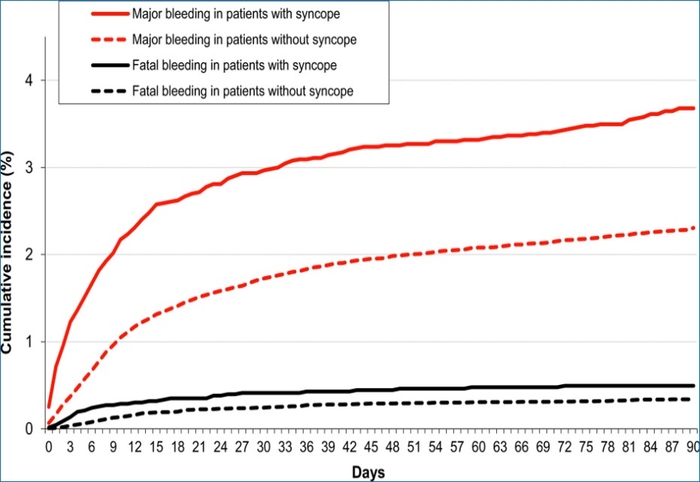 Taux cumulés d'hémorragies majeures et mortelles au cours des 90 premiers jours, selon la présence ou l'absence de syncope. Comparaisons entre patients avec vs sans syncope : * p < 0,05 ; † p < 0,01 ; ‡ p < 0,001
Taux cumulés d'hémorragies majeures et mortelles au cours des 90 premiers jours, selon la présence ou l'absence de syncope. Comparaisons entre patients avec vs sans syncope : * p < 0,05 ; † p < 0,01 ; ‡ p < 0,001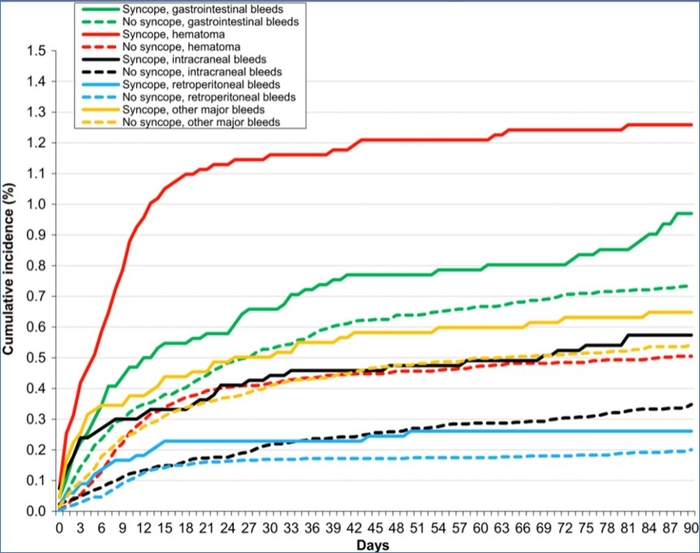 Sites les plus fréquents de saignement majeur au cours des 90 premiers jours chez les patients avec ou sans syncope
Sites les plus fréquents de saignement majeur au cours des 90 premiers jours chez les patients avec ou sans syncope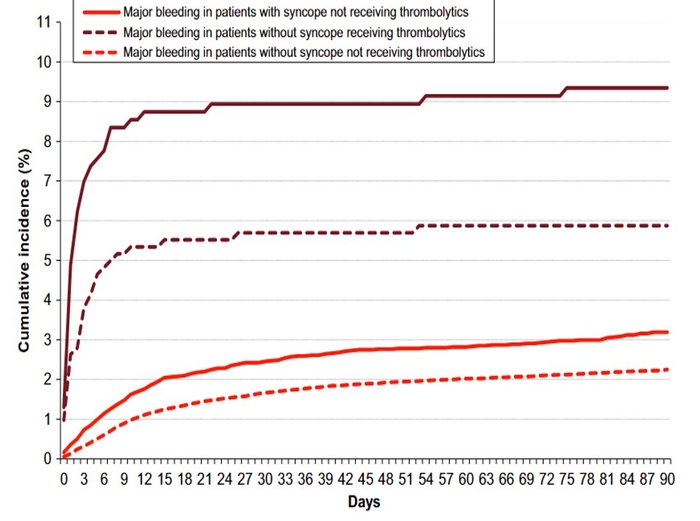 Taux cumulés d'hémorragies majeures au cours des 90 premiers jours, selon l'utilisation initiale de médicaments thrombolytiques (vs. anticoagulants seuls). Comparaisons entre patients avec vs sans syncope : * p < 0,05 ; † p < 0,01 ; ‡ p < 0,001
Taux cumulés d'hémorragies majeures au cours des 90 premiers jours, selon l'utilisation initiale de médicaments thrombolytiques (vs. anticoagulants seuls). Comparaisons entre patients avec vs sans syncope : * p < 0,05 ; † p < 0,01 ; ‡ p < 0,001Rappel EP et SYNCOPE (P PRANDONI NEJM)
Une embolie pulmonaire a été identifiée chez près d'un patient sur six hospitalisé pour un premier épisode de syncope. En cas de de syncope NE PAS OUBLIER d'évoquer l'embolie pulmonaire , une cause traitable et potentiellement fatale, y compris chez des patients jeunes.
Commentaire
La conclusion de l'article de Ana Maestre : "les patients atteints d'EP avec syncope présentaient également un risque accru d'hémorragie majeure au cours des 90 premiers jours de traitement, indépendamment de l'utilisation de médicaments thrombolytiques ou anticoagulants. Ces résultats peuvent avoir des conséquences thérapeutiques et doivent être validés en externe"
As usual" RIETE met en évidence un point important concernant l'EP avec syncope : le sur risque hémorragique. Les EP avec syncope représentent des formes d'emblée grave de l'EP, laquelle est une manifestation à haut risque hémorragique. Les retombées pratiques sont majeurs pour la prise en charge des EP. La forme clinique de l'EP est toujours à prendre en considération, L'éavluation du risque hémorragique en cas d'EP doit tenir complte en plus de la présence ou non d'une forme syncopale.
Cette données sont très importantes notamment pour les urgentistes car la syncope est un motif fréquent d'admission aux urgences : pensez à l'EP et comme toujours et au risque hémorragique majoré en cas de syncope associée à l'EP.
A lire : https://www.revmed.ch/revue-medicale-suisse/2016/revue-medicale-suisse-537/etiologie-de-la-syncope-ne-pas-oublier-d-evoquer-l-embolie-pulmonaire -
FAST Track Biblio 15
 Spécial RIETE 2022
Spécial RIETE 2022 -
le BON SENS : âge et MTEV
 Registre Riete
Registre Riete -
MTEV et hémorragie gastro intestinale (RIETE)
 "Rivières: hémorragie des montagnes." Sylvain Tesson
"Rivières: hémorragie des montagnes." Sylvain Tesson
“Il faut toujours prendre le maximum de risques avec le maximum de précautions.”
Rudyard Kipling
Un nouvel article RIETE, passionnant "as usual" ! et en partie "made in France", Bravo
Introduction
Le tractus gastro-intestinal (GI) est un site fréquent de saignement chez les patients recevant un traitement anticoagulant pour une maladie thromboembolique veineuse (MTEV). Les patients à risque n'ont pas encore été systématiquement identifiés.Méthodes
Le registre RIETE a été utilisé pour évaluer les caractéristiques cliniques des patients développant des saignements gastro-intestinaux majeurs au cours de l'anticoagulation. Ensuite, nous avons construit un score prédictif basé sur une analyse multivariée, visant à identifier les patients à risque accru d'hémorragie gastro-intestinale majeure.Résultats
Ont été inclus 87 431 patients atteints de MTEV aiguë. Au cours de l'anticoagulation, 778 (0,89%) ont eu des saignements gastro-intestinaux majeurs, 815 (0,93%) des saignements gastro-intestinaux non majeurs et 1462 (1,67%) ont eu des saignements majeurs en dehors du tractus gastro-intestinal.
Au cours des 30 premiers jours après une hémorragie gastro-intestinale majeure, 7,6 % des patients ont saigné à nouveau, 3,9 % ont eu des récidives deMTEV et 33 % sont décédés. En analyse multivariée, le sexe masculin, l'âge ≥ 70 ans, la présentation initiale d'une MTEV sous forme d'embolie pulmonaire, un cancer actif, un antécédent de MTEV, une hémorragie majeure récente dans le tractus gastro-intestinal, des varicosités œsophagiennes, une anémie, un temps de prothrombine anormal, une insuffisance rénale et l'utilisation de corticostéroïdes étaient associés à un risque accru d'hémorragie gastro-intestinale majeure.
En utilisant le score prédictif, 39 591 patients (45 %) étaient à faible risque ; 36 602 (42 %) à risque intermédiaire ; 9315 (11%) à haut risque ; et 1923 (2,2 %) à très haut risque. Leurs taux d'hémorragie gastro-intestinale majeure étaient : 0,21 %, 0,96 %, 2,41 % et 6,08 %, respectivement. La statistique c était de 0,771 (IC à 95 % : 0,755 à 0,786).conclusion
Nous avons développé un score qui a le potentiel d'identifier les patients à risque accru de saignement gastro-intestinal, mais qui doit être validé en externe
Flash Back
La période initiale thérapeutique de la phase aiguë de la MTEV est à triple risque : risque de récidive, risque hémorragique et risque de décésDes études précédentes sont importantes à rappeler, études amplifiées par l'article récent de RIETE.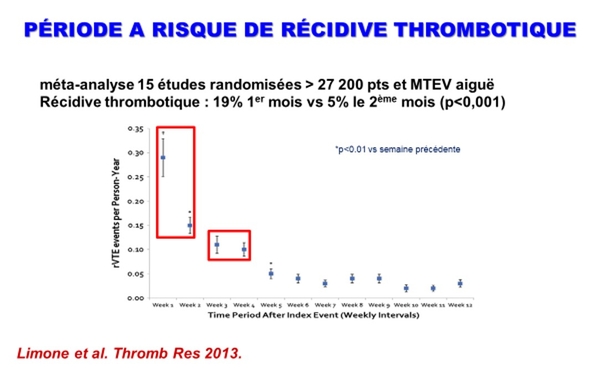
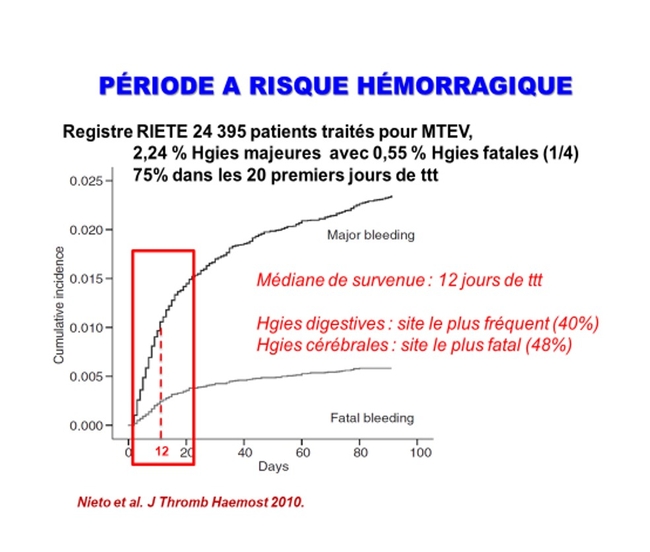
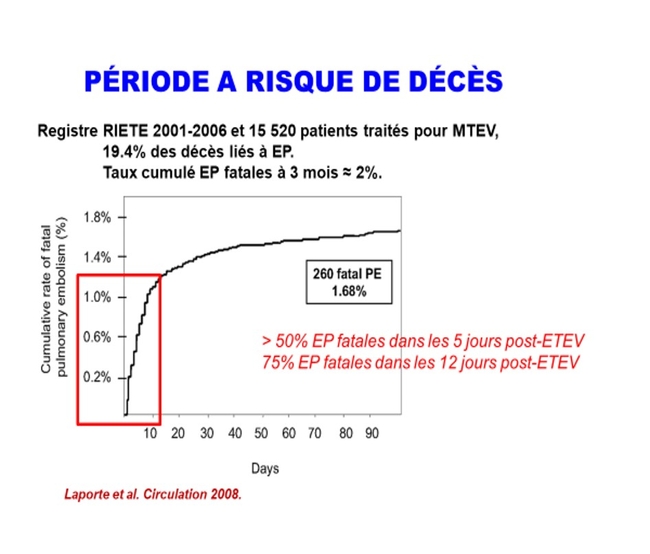 On constate que c'est le premier mois, voire les premiers jours qui sont le plus à risque hémorragique dans la gestion de la MTEV en aiguë notamment le risque hémorragique gastro intestinal étudié par Judith Catella .
On constate que c'est le premier mois, voire les premiers jours qui sont le plus à risque hémorragique dans la gestion de la MTEV en aiguë notamment le risque hémorragique gastro intestinal étudié par Judith Catella .
Cet article a permis entre autre de présenter un score de risque hémorragique
Voici les remarques de Judith Catella , autrice de l'article.
Praticien Hospitalier et Responsable de l’Unité d’Exploration Vasculaire au sein du service de médecine interne de l’Hôpital Edouard Herriot (HCL)
"Le score nécessite d'être validé sur une cohorte prospective pour pouvoir être utilisé toutefois il est interessant de remarquer les variables qui le composent et qui peuvent nous aider à aiguiser notre sens clinique pour détecter les patients à risque hémorragique gastro intestinal.
Les caractéristiques ayant un nombre de points le plus élevé sont un cancer du tractus gastro intestinal, un saignement récent (<1 mois) dans le tractus gastro intestinal et la présence de varices œsophagiennes ; il s'agit de facteurs de risque évidents pour le clinicien. De la même manière mais avec un coefficient moindre, on retrouve une anomalie du TP, une anémie, une insuffisance rénale (à partir de 60 ml/min par débit de filtration glomérulaire) et un cancer actif dans un site autre que gastro intestinal. A l'inverse, le sexe masculin, l'âge supérieur à 70 ans, la présentation sous forme d'embolie pulmonaire symptomatique, un antécédent de maladie thrombo embolique veineuse sont des caractéristiques courantes mais ayant un impact sur le risque hémorragique gastro intestinal, même s'il est limité.
L'intérêt de ce score est de pouvoir prendre en compte chacun de ses caractéristiques de manière pondérée. Il nécessitera un calculateur en ligne car en l'état actuel les points vont de 0.2 à 1.4 en fonction de l'importance du risque lié à chaque caractéristiqueL'analyse de la cohorte RIETE nous montre que 30% des hémorragies majeures, quelle que soit la localisation, surviennent dans les 10 premiers jours pour cumuler jusqu'à 67% à la fin du premier mois. Ces hémorragies sont graves puisqu'à 1 mois, le taux de décès est de 30%.
Deux tiers de ces décès sont à rapporter à une hémorragie majeure. La précocité des hémorragies s'explique probablement par le fait que les saignements surviennent sur des lésions préexistantes. La dose initiale des anticoagulants oraux directs (AOD) ne peut certainement pas être mise en cause car seul 10% des patients inclus dans le registre RIETE étaient sous AOD, du fait de l'ancienneté du registre."
Les figures importantes de cet article par rapport au score décrit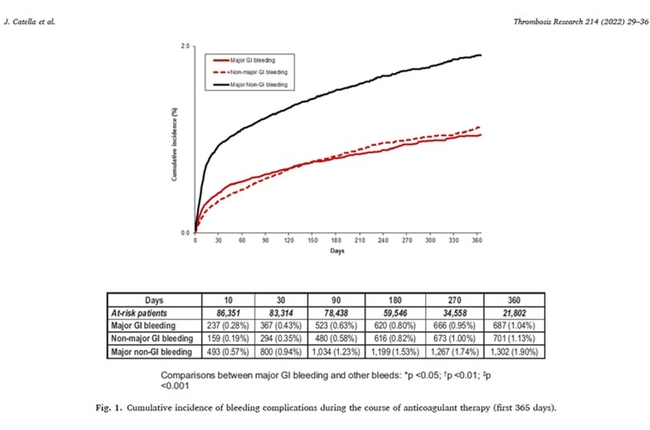
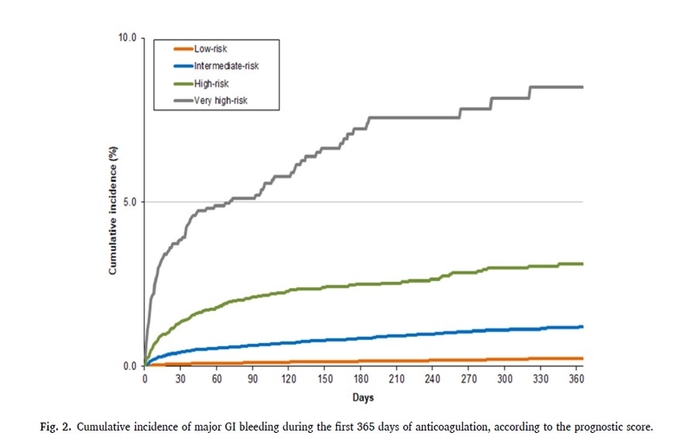
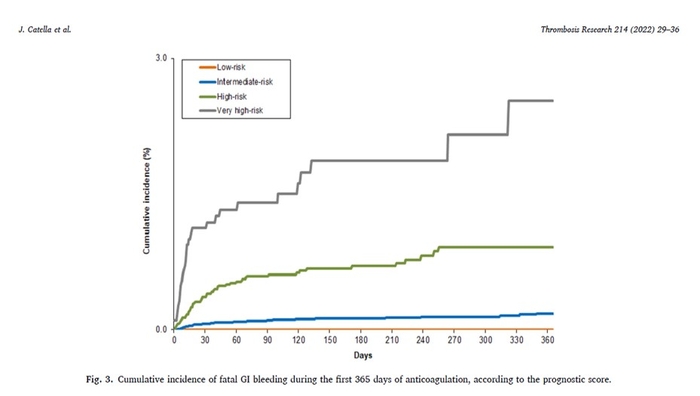
En pratique : anticoaguler un patient au stade aiguë d'une MTEV (TP et ou EP) est une situation à risque notamment hémorragique, un risque comme le montre cette étude . Il est donc indispensable d'avoir le "réflexe risque hémorragique", cad bien cliniquer le patient, rechercher les facteurs de risque d'hémorragie notamment gastro intestinaux et autres. Une attitude "d'attente" est une solution dans certains cas difficiles, anticoaguler par une HBPM, recueillir les données manquantes avant de choisir, la poursuite de l'HBPM ou un traitement par AOD , voir par AVK , c'est du cas par cas mais utiles
Je reprendrai la dernière partie de l'article :
"Notre étude souffre d'un certain nombre de limites qu'il convient de signaler. Premièrement, l'analyse était une analyse post-hoc de données recueillies de manière prospective, chez des patients non sélectionnés atteints de MTEV aiguë. Bien qu'il n'ait pas été calibré a priori pour évaluer l'hypothèse, et qu'il puisse être sous-alimenté, le registre RIETE est la plus grande base de données en cours sur les patients atteints de MTEV. Deuxièmement, la prise en charge des patients (pour la MTEV aiguë et pour l'événement hémorragique) a été confiée aux investigateurs et aux soins habituels locaux. Troisièmement, nous avons évalué les événements hémorragiques majeurs selon la définition RIETE, plutôt que Thrombolysis in Myocardial Infarction (TIMI), International Society of Thrombosis and Hemostasis (ISTH), ou Bleeding Academic Research Consortium (BARC) .
En fait, le registre RIETE a été conçu avant l'élaboration de la définition ISTH des saignements. Cependant, la définition d'hémorragie majeure du RIETE ressemble étroitement à la définition de l'ISTH. Quatrièmement, la proportion de patients sous HBPM qui ont eu une hémorragie gastro-intestinale majeure est très élevée. C'est probablement parce que de nombreux patients souffrant d'hémorragies gastro-intestinales majeures sont des patients cancéreux, qui ont probablement été traités par HBPM au cours des premiers mois. De plus, il y a une faible proportion de patients traités avec des AOD. Cela peut aussi s'expliquer par la longue durée du registre RIETE depuis 2001. Les différences concernant le choix initial de l'anticoagulothérapie peuvent avoir été guidées par la perception clinique du risque hémorragique. Cela peut avoir fourni une certaine hétérogénéité dans la prise en charge des patients, mais cela augmente également l'application de nos résultats dans le cadre de la vie réelle. Enfin, nous n'avons pas validé le score en externe en utilisant une autre cohorte de patients, mais espérons que d'autres chercheurs pourront le faire."Cibler le risque hémorragique avant d'anticoaguler les patients, quelqu'en soit la raison
- L'âge > 75 ans- La thrombopénie mais aussi l'anémie
- Un cancer actif, sa localisation gastrique , urothélial- Des antécédents gastro intestinaux
- Une cirrhose
- Des atcds récents d'hémorragie, des atcds récents d'AVC
- L'insuffisance rénale, on le répétera jamais assez- Une HTA non contrôlée
- Une dénutrition, une déshydratation
- L'association antiplaquettaire/anticoagulant , AINS/anticoagulant etc.
- l'ordonnnance du patient, trop souvent encore une ordonnance à haut risque d'hémorragie par des associations délétères (AVK, AOD, HBPM) , l'ordonnance est encore trop souvent la cause de l'hémorragie surtout chez les personnes âgées.
- L'auto médication : compléments alimentaires notamment, à expliquer au patient
- Tous les signes cliniques hémorragiques doivent être expliqués au patient lors de l'instauration d'un anticoagulant quelqu'il soit
- Toute nouvelle médication prescrite chez un patient anticoagulé doit être réalisée avec réflexion
- Les patients anticoagulés doivent posséder un document attestant qu'ils sont traités par un anticoagulant , nom, posologie, indication
- Regretter enfin que le Dossier médical Partagé (DMP) ne soit pas encore une réalité accessible
Synthèse ; "TOUS COUPABLES"Le TAKE HOME MESSAGE : avoir le REFLEXE EVALUATION SYSTEMATIQUE du RISQUE HEMORRAGIQUE avant de PRESCRIRE UN ANTICOAGULANT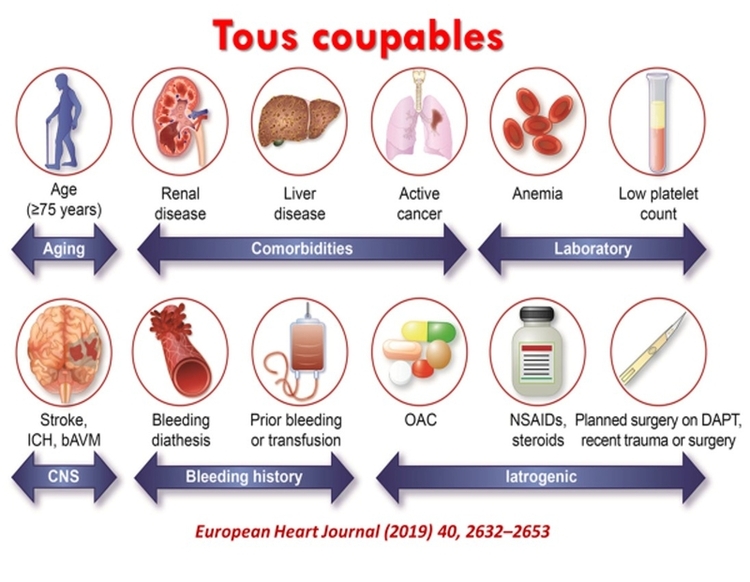
-
Registre RIETE : passé, présent et futur
 « La rue la plus joyeuse du monde, la rue où vivent ensemble les quatre saisons de l’année, l’unique rue de la terre que je souhaiterais ne jamais se terminer, riche en sons, abondante en brises, belle de rencontres, antique de sang : La Rambla de Barcelone”, Federico García Lorca
« La rue la plus joyeuse du monde, la rue où vivent ensemble les quatre saisons de l’année, l’unique rue de la terre que je souhaiterais ne jamais se terminer, riche en sons, abondante en brises, belle de rencontres, antique de sang : La Rambla de Barcelone”, Federico García Lorca
« El que quiere interesar a los demás tiene que provocarlos. » Salvadore Dali
Un article qui fait le point 20 ans après la création de RIETE, un article nécessaire.
RIETE Registry: Past, Present and Future, Manuel Monreal, David Jiménez, Behnood Bikdeli,Archivos de Bronconeumología 58 (2022) 205–207, https://www.archbronconeumol.org/en-riete-registry-past-present-future-articulo-S0300289621001940, Libre d'Accès
Un bilan de 20 ans d'activité
Etat des lieux
106,373 patients in the database
241 chercheurs
250 scientific articles
224 active hospitals
https://rieteregistry.com/
Début du registre RIETELa maladie thromboembolique veineuse (MTEV) est la troisième maladie vasculaire la plus fréquente. Cependant, de nombreuses lacunes dans les connaissances existent en ce qui concerne l'épidémiologie de la maladie, les schémas de traitement et les résultats pour les patients. Les essais randomisés jouent un rôle essentiel dans l'évaluation de l'efficacité des interventions de santé sélectionnées. Cependant, de nombreuses autres questions persistent pour l'épidémiologie, l'efficacité comparative chez les patients exclus des essais randomisés (ex : femmes enceintes, personnes très âgées, insuffisants rénaux ou hépatiques), ou pour la politique. Le registre RIETE ( R egistro I nformatizado de Enfermedad TromboEmbólica) a été créé en 2001, initialement dans le but d'apprendre l'histoire naturelle de la MTEV chez les patients présentant des conditions particulières, et comment mieux la prévenir et la traiter.
Extension de RIETE : résumé des méthodesAvec un recrutement réussi de patients et des contributions continues à la littérature et à la pratique, RIETE a élargi les éléments de données capturés, le type de maladies étudiées et le réseau de centres d'inscription. En juin 2021, RIETE comptait 241 chercheurs de 224 centres participants dans 27 pays. RIETE est enregistré sur Clinicaltrials.gov (NCT : 02832245).
Les patients ne sont exclus que s'ils participent actuellement à un essai clinique avec un médicament en aveugle. Tous les patients donnent leur consentement éclairé pour leur participation au registre, conformément aux exigences du comité d'éthique de chaque hôpital. Les patients sont pris en charge conformément à la pratique clinique de chaque hôpital participant. Après le diagnostic initial, les patients sont suivis pendant ≥ 3 mois, de nombreux patients ayant un suivi d'un an disponible. La qualité des données est régulièrement contrôlée électroniquement, y compris des contrôles pour détecter les incohérences ou les erreurs et des visites périodiques dans les hôpitaux participants par le centre de coordination RIETE (S&H Medical Sciences). En réponse aux enquêtes continues et en expansion de RIETE, nous fournissons ici un aperçu de certaines des études les plus pertinentes à ce jour.
Principaux résultats de RIETE au cours des deux dernières décennies
Etudes RIETE terminées
Épidémiologie de la MTEV
Saignement majeur récent. Sur 6 361 patients inscrits en 2004, 170 (2,7 %) avaient présenté une hémorragie majeure <3 0 jours avant la MTEV : gastro-intestinal 69, intracrânien 60, autres 41.Seuls les patients avec moins de 14 jours entre le saignement et la MTEV présentaient un risque accru de re-saignement ou de décès.
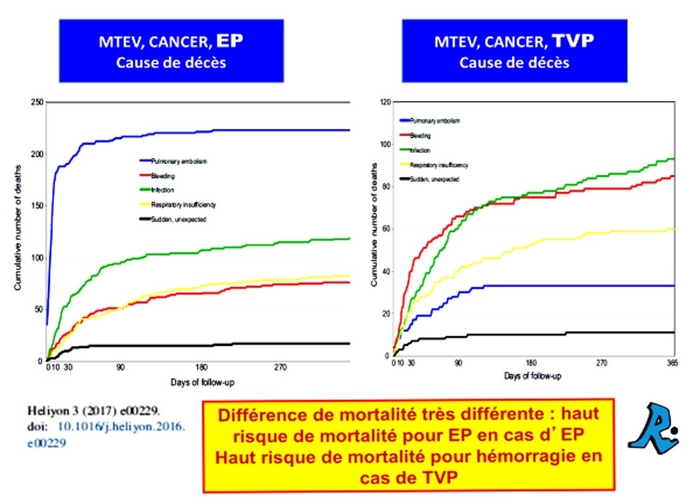
Cancer. Parmi 10 962 patients atteints de cancer et de MTEV, 2,2 % sont décédés d'EP et 1,6 % sont décédés d'une hémorragie au cours des 12 premiers mois.
Chez les patients présentant initialement une EP, l'EP mortelle était 3 fois plus fréquente que l'hémorragie mortelle. Chez ceux qui n'avaient qu'une TVP, l'EP mortelle était 3 fois moins fréquente que l'hémorragie mortelle. Dans une autre étude, le taux de récidives de MTEV pendant l'anticoagulation était similaire au taux d'hémorragie majeure chez les patients atteints d'un cancer du sein ou colorectal.
Chez les patients atteints d'un cancer de la prostate, le taux de récidives était la moitié du taux d'hémorragie majeure,alors que chez les patients atteints d'un cancer du poumon, le taux de récidives était plus de 2 fois supérieur au taux d'hémorragie majeure.
Grossesse. Parmi 596 femmes enceintes et 523 femmes en post-partum atteintes de MTEV, l'EP était moins fréquente chez les femmes enceintes par rapport aux femmes en post-partum (27 % contre 42 %). Les femmes enceintes étaient le plus souvent traitées avec de l'héparine de bas poids moléculaire (73 % contre 29 %) et recevaient plus de filtres de veine cave (6,0 % contre 4,2 %) que les femmes en post-partum. À 90 jours, une femme enceinte est décédée d'une hémorragie et une femme en post-partum est décédée d'EP.
Patients âgés. Sur 13 011 patients inscrits jusqu'en 2005, 22 % étaient âgés de ≥ 80 ans. Au cours des 3 premiers mois, le taux de 3,4 % d'hémorragies majeures chez les patients âgés de ≥ 80 ans dépassait le taux de 2,1 % de récidives de MTEV, mais le taux de 3,7 % d'EP fatale l'emportait sur le taux de 0,8 % d'hémorragies fatales. Le taux d'EP mortelle était 2,5 fois plus élevé que le taux d'hémorragie mortelle chez les patients âgés<80 ans, mais était 4,4 fois plus faible chez les personnes âgées ≥8 0 ans.
Insuffisance rénale. Parmi 10 526 patients atteints de MTEV, 88 % avaient des niveaux de clairance de la créatinine>60millilitres/minute ; 6,7 % avaient entre 30 et 60 ansmillilitres/minute ; et 5,6 % avaient<30mL/min. Le taux d'EP mortelle dans les 15 jours était de : 1,0 %, 2,6 % et 6,6 %, respectivement, et le taux d'hémorragie mortelle était de : 0,2 %, 0,3 % et 1,2 %. Nos données ont confirmé un taux élevé d'hémorragie chez les patients insuffisants rénaux, mais le taux de 6,6 % d'EP mortelle dépassait de loin le taux de 1,2 % d'hémorragie mortelle.
Directions futures
Avec l'augmentation du nombre de patients, nous connaîtrons mieux les sous-groupes. Nous appliquerons des méthodes d'apprentissage automatique (Intelligence Artificielle) pour identifier les patients à risque.Nous comparerons les taux de récidives de MTEV vs saignements majeurs dans tous les sites de cancer, et selon la présence de métastases. Avec un nombre croissant de patients, nous améliorerons les connaissances existantes sur le diagnostic et le traitement optimaux chez les femmes enceintes atteintes de MTEV.Nous appliquerons des méthodes d'apprentissage automatique pour identifier les patients à risque de récidives de MTEV et d'hémorragies majeures.Nous appliquerons des méthodes d'apprentissage automatique pour patients à risque d'EP mortelle et d'hémorragie majeure.
Résultats de recherche
Volume hospitalier et résultats. Parmi 39 257 patients atteints d'EP aiguë, l'admission dans des hôpitaux à volume élevé (> 40 EP par an) était associée à des réductions significatives de la mortalité liée à l'EP ajustée à 30 jours.
Respect des recommandations . Les patients atteints d'EP avaient de meilleurs résultats s'ils étaient pris en charge de manière aiguë conformément aux recommandations internationales.Variations des tests diagnostiques. Nous avons exploré les modalités d'imagerie utilisées chez les patients atteints d'EP et avons trouvé des variations dans leur utilisation en fonction de facteurs liés au patient ou à l'établissement et au fil du temps.
Directions futures
Nous utiliserons des méthodes de visualisation de données pour partager nos découvertes avec la communauté.
Études d'efficacité comparative
Énoxaparine une ou deux fois par jour. Nous avons comparé les résultats chez 3 786 patients avec une MTEV recevant un traitement initial par énoxaparine deux fois par jour et 944 une fois par jour. En analyse de propension, les patients sous énoxaparine une fois par jour avaient significativement moins d'hémorragies majeures à 15 et à 30 jours, et également moins de décès à 15 et à 30 jours que ceux sous énoxaparine deux fois par jour.
2 846 patients qui ont pesé > 100kg ont été étudiés : 16 % ont reçu des doses plafonnées d'HBPM (18 000UI/j) comme traitement initial. L'analyse multivariée a confirmé que les patients recevant des doses plafonnées présentaient des taux inférieurs du composite de récidives de MTEV, d'hémorragies majeures ou de décès.
Directions futures
Nous comparerons les résultats chez les patients recevant des doses recommandées et non recommandées d'anticoagulants, et dans d'autres scénarios cliniques
Épidémiologie de la MTEV
Quant à l'épidémiologie de la MTEV, ont été réalisé de nombreuses études chez des patients souvent exclus des essais cliniques randomisés, comme les patientes enceintes, ou celles ayant récemment présenté une hémorragie majeure, un cancer disséminé, une insuffisance rénale ou hépatique, entre autres.
Dans notre expérience, un patient sur 5 avec MTEV (19 %) avait au moins un des critères d'exclusion pour être recruté dans les essais pivots randomisés avec des anticoagulants oraux directs.
Comme on pouvait s'y attendre, les patients avec des critères d'exclusion avaient un taux 4 fois plus élevé d'hémorragies majeures (et un taux 6 fois plus élevé d'hémorragies mortelles) que ceux sans critères d'exclusion.
De plus, les patients avec des critères d'exclusion avaient également un taux 3 fois plus élevé de récidives de MTEV(et un taux 4 fois plus élevé d'EP fatale) que ceux sans critères d'exclusion.
Recherche de résultats
Parmi 39 257 patients atteints d'EP aiguë, nous avons constaté que l'admission dans des hôpitaux à volume élevé (> 40 EP par an) était associée à des réductions significatives de la mortalité liée à l'EP ajustée à 30 jours.
Dans une autre étude, nous avons constaté que les patients atteints d'EP avaient de meilleurs résultats s'ils étaient pris en charge de manière aiguë conformément aux recommandations internationales.
Nous avons également exploré les modalités d'imagerie utilisées chez les patients atteints d'EP. Le scanner était la modalité dominante (78%). Une plus grande proportion de patients ont subi une scintigraphie de ventilation/perfusion dans les grands hôpitaux par rapport aux petits hôpitaux. L'utilisation de la tomodensitométrie variait entre 13,3 % et 98,3 % d'un pays à l'autre, et son utilisation augmentait avec le temps.
Études d'efficacité comparativeNous avons comparé les résultats à 15 et 30 jours chez les patients MTEV recevant de l'énoxaparine deux fois par jour par rapport à une fois par jour. Selon l'analyse de propension, les patients sous énoxaparine une fois par jour présentaient significativement moins d'hémorragies majeures et moins de décès que ceux sous énoxaparine deux fois par jour. Chez les patients avec une MTEV pesant >1 00kg, nous avons comparé l'association entre l'utilisation de doses augmentées (18 000UI/j) d'héparine de bas poids moléculaire (HBPM) vs doses classiques (<18 000UI). Des analyses multivariées ont confirmé que les patients recevant des doses augmentées présentaient des taux inférieurs du composite de récidives de MTEV, d'hémorragies majeures ou de décès.
Essais randomisés basés sur un registreLa plate-forme RIETE offre des possibilités pour de futures recherches axées sur le patient liées à la MTEV, y compris des essais d'intervention pragmatiques et des initiatives d'amélioration de la qualité. En fait, certains de ces essais randomisés sont en cours en utilisant la plateforme RIETE.
Directions futuresIl est prévu qu'à l'avenir, RIETE continuera à fournir des preuves cliniques pour les sous-groupes sous-étudiés atteints de MTEV, et jouera un rôle plus important pour faciliter les études multicentriques (et multinationales) qui pourraient être utilisées pour l'évaluation des variations et des disparités dans les soins, l'amélioration de la qualité et mener des recherches comparatives sur l'efficacité.
L'objectif primordial est d'améliorer la prise en charge de la MTEV grâce à une meilleure compréhension de la démographie, des comorbidités, des facteurs de risque et de l'utilisation de thérapies appropriées pour les patients atteints de MTEV.
CommentaireRIETE est un registre basé sur la MTEV. Sa grande force est que nous sommes avec RIETE dans la VIE REELLE à la différence des études classiques nottamment de phase 2 et 3 ou nous sommes dans une vue ASEPTISEE mais nécessaire. C'est pour cela qu'il existe une différence notable entre RIETE et les études. Chaque fois qu'une étude de qualité est publiée, dans 30 à 40% des cas les patients de la vie réelle sont exlus de ces études . Il existe une distorsion entre le registe et les études, ce qui est normal. Une donnée rassurante l'observance des recommandations est le gage de résultats thérapeutiques meilleurs. Pour l'avenir l'Intelligence artifcielle va faire une entrée en force ce qui va permettre des paramétrer plus précisémment le risque de récidive de la MTEV et le risque hémorragique. Plus les patients ont des critères d'exlusion pour les études classiques , plus ils ont de récidives et d'hémorragies.Depuis RIETE notre vision de la MTEV s'est considérablement modifiée.Chaque article vient apporter des données nouvelles et surtout immédiatement applicables à la vie réelle.
2 exemples très instructifs
 A relire :
A relire :
https://medvasc.info/1584-sp-syncope-hemorragie-riete
https://medvasc.info/1547-fast-track-biblio-15-sp%C3%A9cial-rietehttps://medvasc.info/1505-riete-h%C3%A9morragie
https://medvasc.info/1313-entretine-avec-manuel
https://medvasc.info/1465-tvs-news-from-riete -
RIETE : Score hémorragique cancer prostate
 Novembre, mois cancer prostate
Novembre, mois cancer prostate -
Riete / Hémorragie
 « Rivières: hémorragie des montagnes » Sylvain Tesson
« Rivières: hémorragie des montagnes » Sylvain Tesson
“Le cash est à l'entreprise ce que le sang est à l'organisme : toute hémorragie externe non contrôlée est fatale.” Serge Uzzan
Clinical characteristics, time course, and outcomes of major bleeding according to bleeding site in patients with venous thromboembolism, Behnood Bikdeli, Fares Moustafa, José Antonio Nieto, Alfred I. Lee, Nuria Ruíz-Giménez, Alicia Lorenzo, Sebastian Schellong, Silvia Soler, Salvador Ortíz, Mª. Del Valle Morales, Marijan Bosevski, Olga Gavín, Gregory Y.H. Lip, Manuel Monreal, the
RIETE Investigators, Thrombosis Research Available online 14 January 2022, https://www.sciencedirect.com/science/article/abs/pii/S004938482200007X
Caractéristiques cliniques, évolution dans le temps et résultats des saignements majeurs selon le site de saignement chez les patients atteints de maladie thromboembolique veineuse
Points forts de l'étude
Dans une vaste étude de 2 224 patients présentant une hémorragie majeure au cours de l'anticoagulation pour thromboembolie veineuse (MTEV), il y avait des distinctions dans l'évolution temporelle des événements hémorragiques selon le site de saignement. Les saignements intracrâniens se sont accumulés progressivement au cours d'une année, alors que la plupart des hématomes et des saignements rétropéritonéaux sont survenus dans les 30 premiers jours après le début de l'anticoagulation pour la TMEV aiguë.
Les caractéristiques des patients présentaient des distinctions selon le site du saignement, y compris l'âge avancé et une plus grande proportion de femmes parmi les patients qui avaient un hématome, par rapport à ceux souffrant d'autres formes de saignement.
Parmi les patients présentant une hémorragie majeure, les taux de mortalité à 30 jours étaient les plus élevés chez ceux qui avaient une hémorragie intracrânienne et les plus bas chez ceux qui avaient un hématome.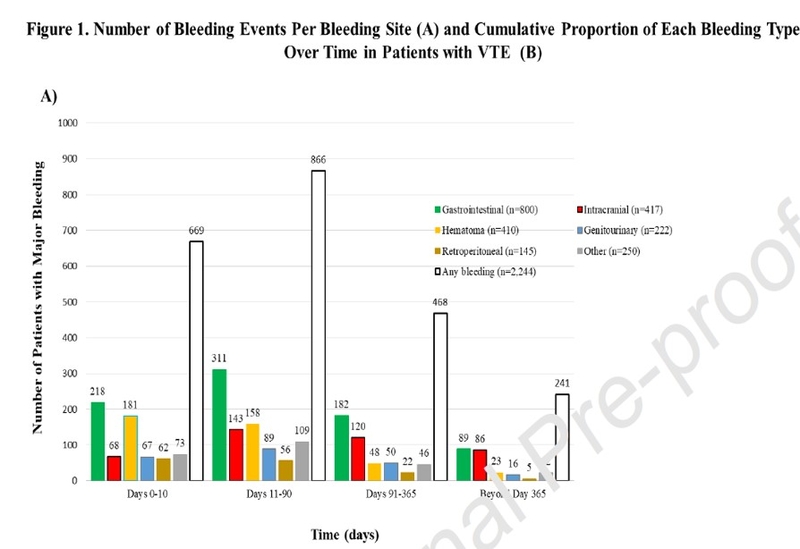 Plus de données :Parmi 78 136 patients atteints de MTEV sous anticoagulation, 2 244 (2,9 %) souffraient d'hémorragie majeure (gastro-intestinale chez 800, intracrânienne chez 417, hématome chez 410, génito-urinaire chez 222, rétropéritonéale chez 145 ; autres sites chez 250). Il y avait des variations dans les caractéristiques de base, y compris l'âge avancé ( P < 0,001) et prédominance des femmes (70,2 % [intervalle de confiance [IC] à 95 %] : 65,6–74,6 % versus 50,5 %, IC à 95 % : 48,2–52,9, P < 0,001) chez les patients atteints d'hématome par rapport aux autres patients. Dans l'ensemble, 82,7 % des hématomes et 81,4 % des saignements rétropéritonéaux sont survenus dans les 90 premiers jours suivant le diagnostic de l'événement de MTEV, contre seulement 50,6 % des saignements intracrâniens. Dans les sous-groupes de saignements, les taux de mortalité toutes causes confondues à 30 jours étaient les plus élevés chez les patients souffrant d'hémorragie intracrânienne (41,0 % ; intervalle de confiance [IC] à 99 % : 34,8–47,4 %), et les plus faibles chez les patients souffrant d'hématome (17,8 %). % ; IC à 99 % : 13,2 à 23,2 %). Les patients qui ont souffert d'un événement hémorragique majeur au cours des 30 premiers jours suivant la MTEV avaient un risque significativement plus élevé, après un suivi de 90 jours, de développer une mortalité (y compris due à une hémorragie), une MTEV récurrente, et hémorragie majeure récurrente (tous les Ps < 0,001). Des variations ont été observées dans les résultats selon le site de saignement.
Plus de données :Parmi 78 136 patients atteints de MTEV sous anticoagulation, 2 244 (2,9 %) souffraient d'hémorragie majeure (gastro-intestinale chez 800, intracrânienne chez 417, hématome chez 410, génito-urinaire chez 222, rétropéritonéale chez 145 ; autres sites chez 250). Il y avait des variations dans les caractéristiques de base, y compris l'âge avancé ( P < 0,001) et prédominance des femmes (70,2 % [intervalle de confiance [IC] à 95 %] : 65,6–74,6 % versus 50,5 %, IC à 95 % : 48,2–52,9, P < 0,001) chez les patients atteints d'hématome par rapport aux autres patients. Dans l'ensemble, 82,7 % des hématomes et 81,4 % des saignements rétropéritonéaux sont survenus dans les 90 premiers jours suivant le diagnostic de l'événement de MTEV, contre seulement 50,6 % des saignements intracrâniens. Dans les sous-groupes de saignements, les taux de mortalité toutes causes confondues à 30 jours étaient les plus élevés chez les patients souffrant d'hémorragie intracrânienne (41,0 % ; intervalle de confiance [IC] à 99 % : 34,8–47,4 %), et les plus faibles chez les patients souffrant d'hématome (17,8 %). % ; IC à 99 % : 13,2 à 23,2 %). Les patients qui ont souffert d'un événement hémorragique majeur au cours des 30 premiers jours suivant la MTEV avaient un risque significativement plus élevé, après un suivi de 90 jours, de développer une mortalité (y compris due à une hémorragie), une MTEV récurrente, et hémorragie majeure récurrente (tous les Ps < 0,001). Des variations ont été observées dans les résultats selon le site de saignement.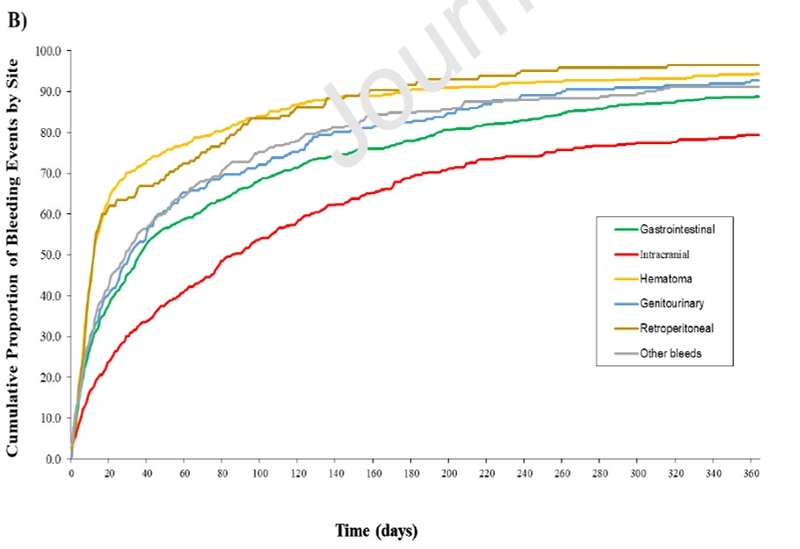
A souligner que l'anticoagulation était réalisée par une HBPM pour le traitement initial dnas 80% des cas ; dans plus de 99% les hémorragies sont survenues alors que le patient était anticoagulé
Plus de données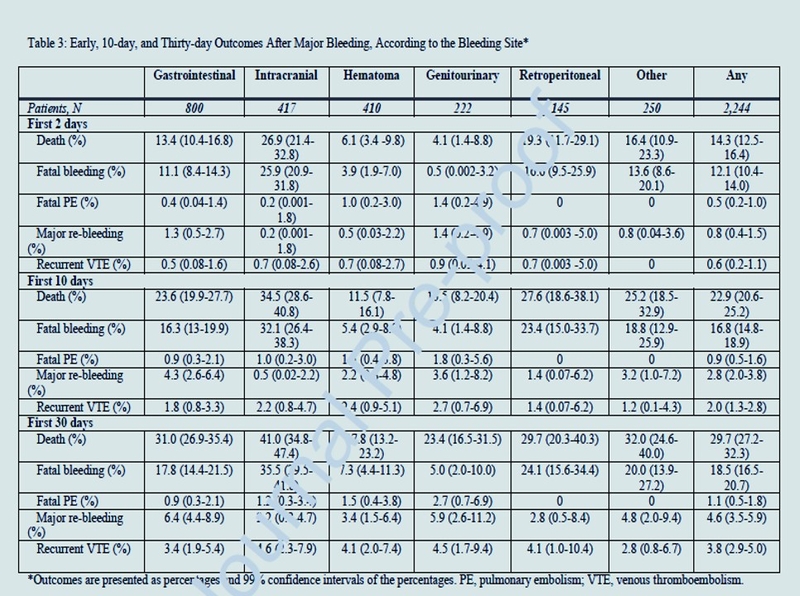
Les facteurs de risque d'hémorragie : thrombopénie, cancer actif, insuffisance rénale, cirrhose
N'oublions pas TOUS les FDR d'hémorragie qui sont tous coupables Rappel :
Rappel : Rappel :
Rappel :
Aucun score hémorragique n'est vraiment pertinenet, par contre ce qui est important dans ces scores ce sont les items qui constituent le score. Plus que les scores ce qui comptent le plus c'est une connaissance parfaite et complète du doosier du patient.Le score peut être utile si on arrive pas à se décider sur le risque hémorragique d'une anticoagulation du patient qui est devant vous.
CommentaireUne fois de plus le Registre RIETE nous apporte des données très importantes. Merci aux auteurs d'avoir centré cette étude sur les hémorragies majeures.
En matière d'hémorragie survenant chez des patients anticoagulés , les paramétres suivant sont toujours rétropectivement à l'origine des accidents hémoragiques sous anticoagulants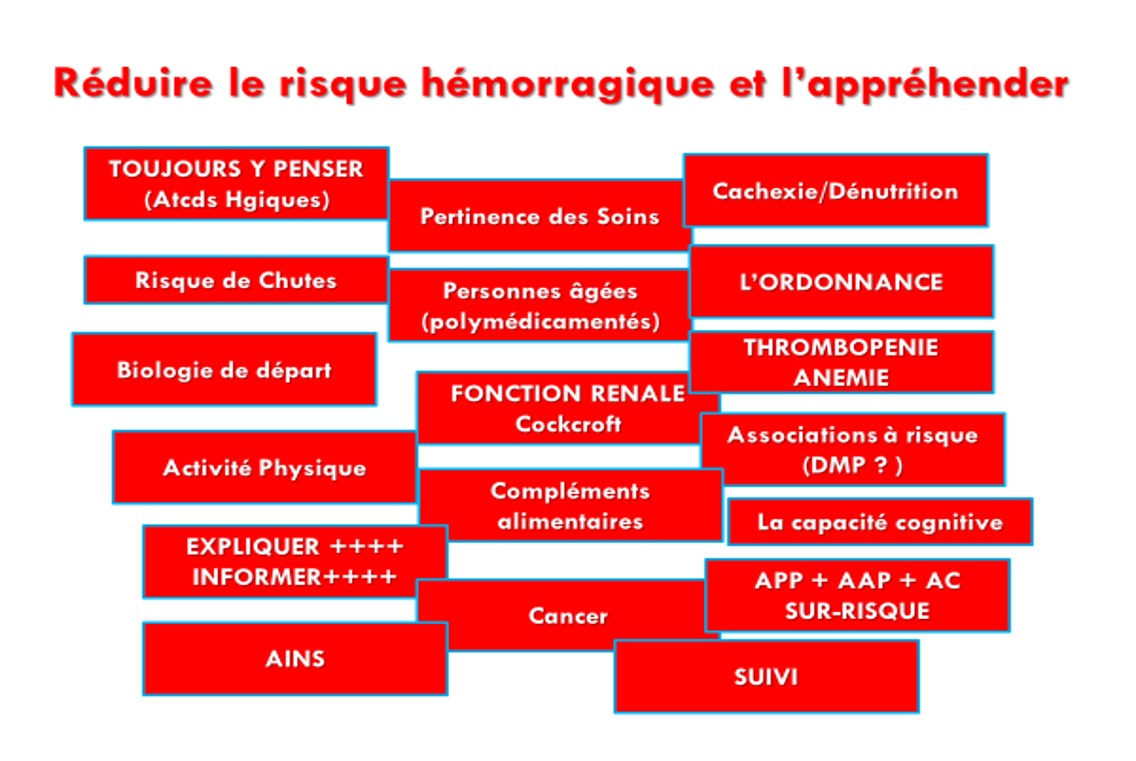
- L'âge > 75 ans
- La thrombopénie mais aussi l'anémie
- Un cancer actif, sa localisation gastrique , urothélial
- Une cirrhose
- Des atcds récents d'hémorragie, des atcds récents d'AVC
- L'insuffisance rénale, on le répétera jamais assez- Une HTA non contrôlée
- Une dénutrition, une déshydratation
- L'association antiplaquettaire/anticoagulant , AINS/anticoagulant etc.
- l'ordonnnance du patient, trop souvent encore une ordonnance à haut risque d'hémorragie par des associations délétères (AVK, AOD, HBPM) , l'ordonnance est encore trop souvent la cause de l'hémorragie surtout chez les personnes âgées.
- L'auto médication : compléments alimentaires notamment, à expliquer au patient
- Tous les signes cliniques hémorragiques doivent être expliqués au patient lors de l'instauration d'un anticoagulant quelqu'il soit
- Toute nouvelle médication prescrite chez un patient anticoagulé doit être réalisée avec réflexion
- Les patients anticoagulés doivent posséder un document attestant qu'ils sont traités par un anticoagulant , nom, posologie, indication
- Regretter enfin que le Dossier médical Partagé (DMP) ne soit pas encore une réalité accessible
AYONS le REFLEXE RISQUE HEMORRAGIQUE au moment de la PRESCRIPTION d'un ANTICOAGULANT quelqu'il soit +++++ et pour TOUS les PATIENTS quelque soit leur âge.-
#VACCINE3.0 + grippe -
Riete Express
 Récidive MTEV/CANCER
Récidive MTEV/CANCER -
RIETE EXPRESS : obésité marqueur de risque EP ?
 Non ,ce n'est un FDR de gravité d'EP
Non ,ce n'est un FDR de gravité d'EP -
RIETE EXPRESS : HEMOGLOBINE ?
 Hémoglobine à considérer
Hémoglobine à considérer -
RIETE EXPRESS : AC/AAP/MTEV
 “Quelle chose étrange qu'une famille ! Une réunion fortuite de gens étrangers, une association absurde.” Alberto SavinioLetter to the Editors-in-Chief : The hazard of combining anticoagulants with antiplatelets in patients with venous thromboembolism: Findings from the RIETE registry
“Quelle chose étrange qu'une famille ! Une réunion fortuite de gens étrangers, une association absurde.” Alberto SavinioLetter to the Editors-in-Chief : The hazard of combining anticoagulants with antiplatelets in patients with venous thromboembolism: Findings from the RIETE registry
Le risque d'associer anticoagulants et antiplaquettaires chez les patients atteints de thromboembolie veineuse : résultats du registre RIETE
Paolo Prandoni, Franca Bilora, Raffaele Pesavento, Teresa Sancho, Sandrine Accassat, Ignacio Casado, Pierpaolo Di Micco, Manuel Monreal, RIETE Investigators , THROMBOSIS RESEARCH 13 Aout 2022, https://doi.org/10.1016/j.thromres.2022.08.011
Monsieur le rédacteur,
Lorsqu'un patient sous médicaments antiplaquettaires pour la prévention primaire ou secondaire des événements cardiovasculaires développe un épisode de maladie thromboembolique veineuse (MTEV), une anticoagulation conventionnelle avec des agents antithrombotiques anciens ou nouveaux devient primordiale.
Dans de telles circonstances, les cliniciens sont confrontés au défi de combiner l'anticoagulation avec les médicaments antiplaquettaires, une combinaison qui, chez les porteurs de la fibrillation auriculaire, s'est toujours révélée dangereuse. S'il serait important de savoir si cela est également vrai chez les patients atteints de MTEV, il existe des données pour et contre une augmentation du risque hémorragique provenant de l'association de traitements.Il y a huit ans, un rapport préliminaire du registre RIETE faisait état du suivi d'environ 1200 patients ayant développé un épisode de MTEV sous traitement antiplaquettaire, dont 62 % avaient arrêté le traitement antiplaquettaire. Tous les patients avaient reçu des antagonistes de la vitamine K (AVK) pour la prévention à long terme des récidives de MTEV et avaient été suivis pendant trois mois. Après ajustement des facteurs de confusion, aucune différence de risque hémorragique n'a été observée entre les patients ayant ou non arrêté leur traitement antiplaquettaire .
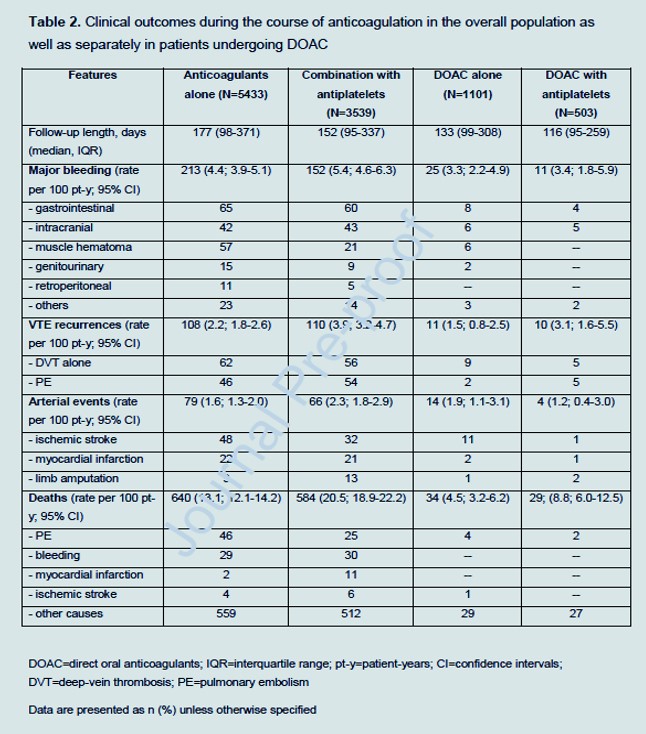
Comme nous avons eu l'opportunité d'intégrer dans une analyse similaire près de huit fois plus de patients issus d'un même registre, dont une proportion conséquente de patients pris en charge par les nouveaux anticoagulants oraux directs (AOD), et de les suivre plus longtemps ( en moyenne six mois), nous rapportons ici les principaux résultats de notre observation actualisée.Le registre informatisé des patients atteints MTEV depuis 2001 des patients atteints de MTEV objectivement confirmés . L'objectif principal de RIETE est de fournir des informations pour aider les médecins à améliorer leurs connaissances sur l'histoire naturelle de la maladie thromboembolique, y compris des informations épidémiologiques, diagnostiques, prophylactiques et thérapeutiques. Tous les participants fournissent un consentement éclairé écrit ou verbal conformément aux protocoles d'éthique locaux des centres d'inscription. Toutes les récidives de MTEV et les événements cardiovasculaires artériels sont enregistrés et objectivement documentés selon des critères largement acceptés. Le comité d'examen institutionnel de chaque centre d'inscription approuve la participation au RIETE pour les enquêteurs du site et autorise l'entrée d'informations anonymisées sur les patients dans la base de données RIETE.Sur 50 887 patients recrutés dans le registre RIETE pour un épisode de MTEV aiguë entre avril 2012 et février 2022, 8972 (17,6 %) étaient sous traitement par un antiagrégant plaquettaire en prévention primaire ou secondaire des maladies cardiovasculaires.
Alors qu'ils recevaient tous un traitement anticoagulant conventionnel à pleine dose (avec héparines, AVK ou AOD), l'antiagrégant plaquettaire était arrêté chez 5433 (60,6 %) et maintenu chez les 3539 restants (dont 90 % sous aspirine).
Le traitement initial a été géré avec des doses conventionnelles d'AOD, seuls ou précédés d'héparine(s) parentérale(s), chez 1101 (20,3 %) des 5433 chez qui les antiplaquettaires ont été arrêtés, et chez 503 (14,2 %) des 3539 chez lesquels les antiplaquettaires ont été arrêtés. entretenu.
Les patients sous traitement combiné étaient plus jeunes, plus susceptibles d'être des hommes et d'avoir des facteurs de risque d'athérosclérose ou des antécédents de maladie artérielle (y compris infarctus du myocarde, accident vasculaire cérébral ischémique et maladie artérielle périphérique). La durée médiane de suivi était de 177 jours (IQR = 98–371) chez les patients en arrêt de traitement antiplaquettaire et de 152 (IQR = 95–337) chez ceux sous traitement combiné.
Au cours du suivi, 1224 patients sont décédés dont 640 (11,8 %) chez les patients ayant arrêté les antiagrégants plaquettaires et 584 (16,5 %) chez ceux sous traitement combiné.
Contrairement aux résultats obtenus dans le rapport préliminaire du registre RIETE dans une plus petite cohorte de patients suivis pendant une période plus courte nos résultats montrent que chez les patients atteints de MTEV nécessitant une anticoagulation conventionnelle, l'association d'un anticoagulant avec des médicaments antiplaquettaires augmente le risque hémorragique sans offrir une protection plus élevée contre la récidive de MTEV ou d'événements cardiovasculaires.
En effet, après ajustement pour les facteurs de confusion, l'excès du taux de complications hémorragiques majeures chez les patients sous traitement combiné par rapport à ceux chez qui les antiplaquettaires ont été arrêtés était presque statistiquement significatif et était très pertinent sur le plan clinique, car une proportion substantielle des saignements étaient intracrâniens, rétropéritonéaux ou mortels.
Le risque n'a pas changé lorsque l'analyse a été limitée aux patients indemnes de cancer. Ces résultats sont cohérents avec ceux obtenus dans les études cliniques portant sur l'évolution des patients atteints de fibrillation auriculaire .
Par conséquent, chez la plupart des patients sous traitement antiplaquettaire antérieur pour la prévention primaire ou secondaire des événements cardiovasculaires, les médecins doivent envisager l'arrêt des antiplaquettaires au moment de la mise en œuvre de l'anticoagulation pour un épisode de MTEV.
Cependant, comme l'excès de risque hémorragique n'était pas détectable dans le petit sous-groupe de patients traités par AOD, si l'association est considérée comme essentielle, l'utilisation des nouveaux médicaments doit être privilégiée.La force de ce constat réside dans le nombre élevé de patients recrutés, dans la longue durée de suivi des patients et dans le bon ajustement des facteurs de confusion lors du calcul des hazard ratios. De plus, les MTEV récurrentes ainsi que les événements cardiovasculaires artériels ont été soigneusement enregistrés. Sa principale limite réside dans l'absence de randomisation.
En effet, la décision d'arrêter ou non les antiagrégants plaquettaires était laissée à l'appréciation des médecins traitants. Inévitablement, par conséquent, il y avait des écarts substantiels dans les caractéristiques de base des patients de l'étude. De plus, le nombre relativement faible et le suivi court des patients traités par les AOD rendent nos conclusions moins solides dans ce sous-groupe de patients.Nous concluons que la combinaison d'anticoagulants et d'antiplaquettaires chez les patients développant un épisode de MTEV doit être soigneusement pondérée. Si jugé nécessaire, le médicament à prescrire doit être un AOD.
Données de l'étude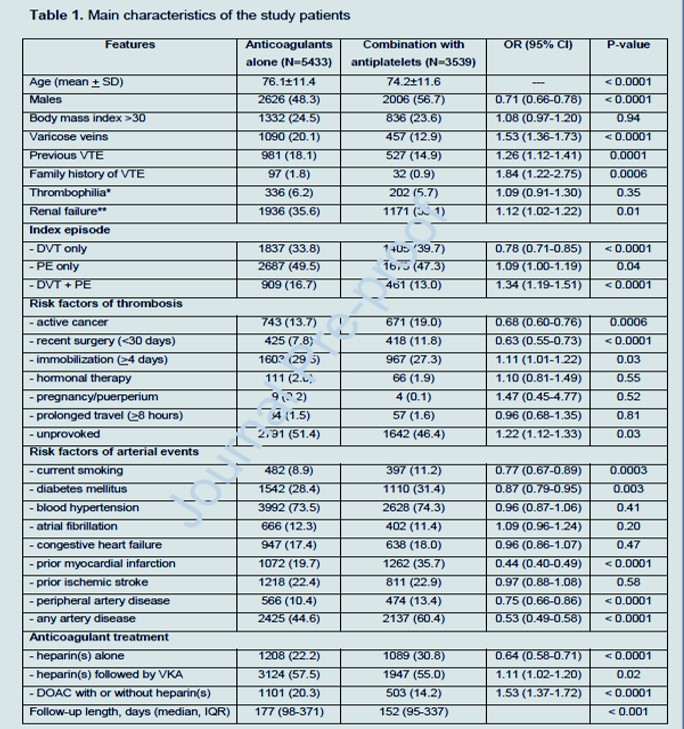
Commentaire
Lorsque des patients qui présentaient une MTEV alors qu'ils étaient traités par un antiplaquettaire, celui ci était stoppé et remplacé par une HBPM + relais précoce par AVK avec un équilibre qui doit être optimal (TTR > 70%) . Puis la question s'est posée avec les AOD. Doit- on ou non maintenir les antiplaquettaires avec un AOD en cas de MTEV chez un patient sous antiplaquettaire surtout en prévention secondaire. A priori on doit pouvoir préconiser un AOD seul et stopper l'antiplaquettaire et en même temps augmenter la posologie de la statine (purement empirique pour l'instant) . Cependant ceci est à moduler avec la proximité ou non de l'atteinte cardiovasculaire. Si il s'agit d'une atteinte de moins de 3 mois l'anti plaquettaire devrait être maintenu en théorie voire moins de 6 mois. L'association aspirine 100 mg + rivaroxaban 2,5 mg X 2 fonctionne dans l'artériopathie des MI et dans les atteintes coronariennes. A ce jour rien ne permet de penser que cela fonction en cas de MTEV et atteinte cradiovasculaire concomittante.
Alors un AOD peu-il remplacer un antiplaquettaire en cas de MTEV ?
Cela reste posible mais au cas par cas.
Lorsque des AOD à dose complète sont indiqués pour d'autres affections chez les patients atteints d'une mlaladie artérielle périphérique chronique, l'ajout d'un traitement antiplaquettaire doit généralement être évité en raison du risque hémorragique, à moins qu'une revascularisation percutanée récente n'ait été réalisée comme nous l'avons souligné.Le SAPT en plus de l'AOD peut être prescrit chez les patients à haut risque thrombotique, en tenant compte du risque hémorragique.
AOD + anti plaquettaire prudence avec raison sans oublier la fonction rénale.
"Au cours des dernières années, plusieurs essais ont conduit à des progrès substantiels dans les connaissances sur le traitement antithrombotique chez les patients présentant une maladie artérielle périphérique. Néanmoins, des situations complexes dont le rapport risque ischémique/hémorragie est discutable doit être discuté au cas par cas en équipe pluridisciplinaire, en tenant compte des préférences du patient Étant donné que les risques ischémiques et hémorragiques changent régulièrement chez un patient donné, la réévaluation régulière de l'antithrombotique restent d'une importance capitale." Conclusion très importante, car les polyartériels sont de plus en plus des patients âgés, qui cumulent les problèmes artériels avec d'autres affections (diabète, insuffisance rénale, HTA , voire cancer ) . Le suivi de ces patients tous les 3 mois par leur médecin traitant est recommandée (HAS) et 1 à 2 fois par an selon les cas par le référent vasculaire (cardiologue, médecin vasculaire).
https://academic.oup.com/eurheartj/article/42/39/4013/6323985?login=false
Chaque nouvelle indication des AOD doit être étayée par des études cliniques montrant leur efficacité et leur sécurité d'emploi . La sélection des patients est plus que jamais d’actualité et représente une gageure pour optimiser le rapport risque/bénéfice. Nous avançons au rythme des études (selon les règles) puis des recommandations avec toujours en perspective la balance BENEFICE/RISQUE. Le patient doit toujours rester au centre de nos préoccupations. Le problème actuel c'est que nous disposons de plus en plus de molécules efficaces, et dans le même temps les patients sont de plus en plus âgés avec des facteurs de co morbidité multiples. Dans ce contexte n'oublions pas que 5 médicaments différents restent théoriquement la norme.....Raisonnons aussi en terme de PERTINENCE des SOINS et prescrivons avec efficience dans un souci de ne pas augmenter le risque hémorragique et le risque de récidive de l'atteinte artérielle cardio vasculaire en cas de MTEV surajoutée. -
RIETE EXPRESS : AOD dans le monde
 "Les médecins administrent des médicaments dont ils savent très peu, à des malades dont ils savent moins, pour guérir des maladies dont ils ne savent rien" Voltaire
"Les médecins administrent des médicaments dont ils savent très peu, à des malades dont ils savent moins, pour guérir des maladies dont ils ne savent rien" Voltaire
Predictors of use of direct oral anticoagulants in patients with venous thromboembolism: Findings from the Registro Informatizado Enfermedad Tromboembólica registryPrédicteurs de l'utilisation d'anticoagulants oraux directs chez les patients atteints de thromboembolie veineuse : résultats du registre Registro Informatizado Enfermedad Tromboembólica
Lorenzo A, Beroiz P, Ortiz S, Del Toro J, Mazzolai L, Bura-Riviere A, Visonà A, Verhamme P, Di Micco P, Camporese G, Sancho Bueso T, Monreal M; RIETE Investigators. Predictors of use of direct oral anticoagulants in patients with venous thromboembolism: Findings from the Registro Informatizado Enfermedad Tromboembólica registry. Front Med (Lausanne). 2022 Nov 25;9:991376. doi: 10.3389/fmed.2022.991376. PMID: 36507510; PMCIDArticle libre d'accésUn article excellent et nécessaireContexte :
Les recommandations actuelles sont en faveur de l'utilisation d'anticoagulants oraux directs (AOD) pour les patients atteints de maladie thromboembolique veineuse (MTEV). Cependant, on sait peu de choses sur l'utilisation des AOD dans la pratique quotidienne.Méthodes :
Nous avons utilisé le registre RIETE pour identifier les prédicteurs de l'utilisation des AOD pour le traitement initial et/ou à long terme de la MTEV en fonction de facteurs liés au patient, de facteurs liés à l'établissement ou au fil du temps.Résultats:
Parmi 41 678 patients de mars 2013 à septembre 2021, 12 286 (29 %) ont utilisé des AOD : pour le traitement initial 6 456 ; pour une thérapie à long terme 12 046.
En analyse multivariée, les prédicteurs indépendants étaient : âge < 65 ans (odds ratio [OR] : 1,30 ; IC 95 % : 1,23-1,38), poids corporel < 50 kg (OR : 0,54 ; IC 95 % : 0,45-0,65) ou > 120 kg (OR : 0,64 ; IC à 95 % : 0,53-0,77), présentation initiale de TEV sous forme d'embolie pulmonaire (OR : 1,18 ; IC à 95 % : 1,13-1,25), saignement récent (OR : 0,53 ; IC à 95 % : 0,45-0,63 ), insuffisance rénale (OR : 0,44 ; IC 95 % : 0,38-0,51), cirrhose du foie (OR : 0,32 ; IC 95 % : 0,20-0,52), thrombocytopénie (OR : 0,40 ; IC 95 % : 0,34-0,49), fibrillation (OR : 1,58 ; IC à 95 % : 1,42-1,75) et antécédents de TEV (OR : 1,14 ; IC à 95 % : 1,06-1,22). Les AOD étaient plus susceptibles d'être utilisés dans d'autres pays européens (OR : 8,97 ; IC à 95 % : 8,49-9,49), en Amérique (OR : 6,35 ; IC à 95 % : 5,67-7.Conclusion :
Dans ce grand registre multinational de MTEV, des variations ont été observées dans l'utilisation des AOD selon les facteurs du patient ou du pays, et au fil du temps. La sécurité, les coûts et l'influence des AOD sur les résultats liés à la TEV dans la pratique quotidienne justifient une enquête plus approfondie.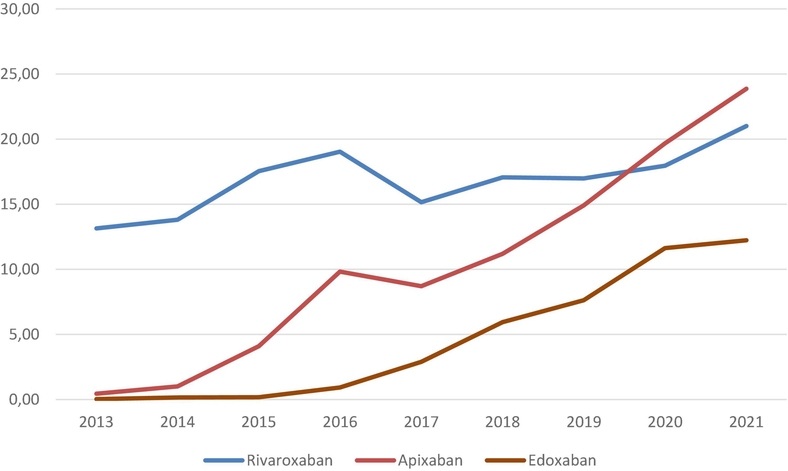 Taux cumulés de patients recevant des AOD pour un traitement initial et/ou à long terme de la TEV au fil du temps. L'apixaban prend le dessus......
Taux cumulés de patients recevant des AOD pour un traitement initial et/ou à long terme de la TEV au fil du temps. L'apixaban prend le dessus......
Dans le même temps nettte baisse e la prescription des AVK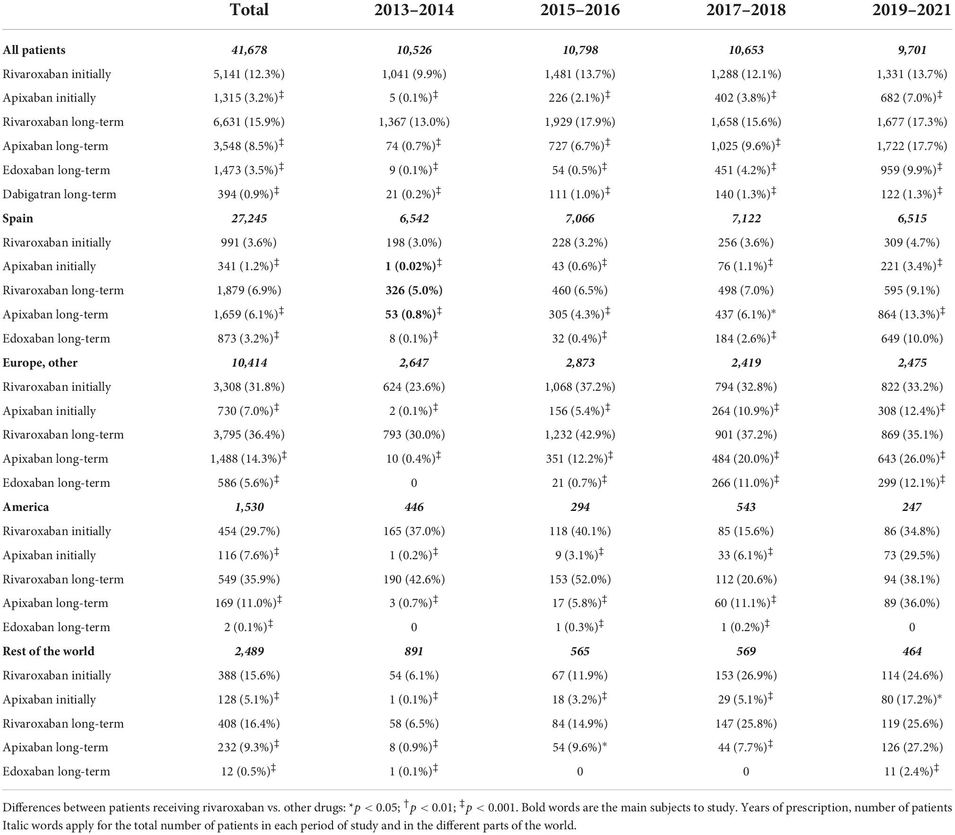 Prescription des AOD dans le temps dans différents pays.
Prescription des AOD dans le temps dans différents pays.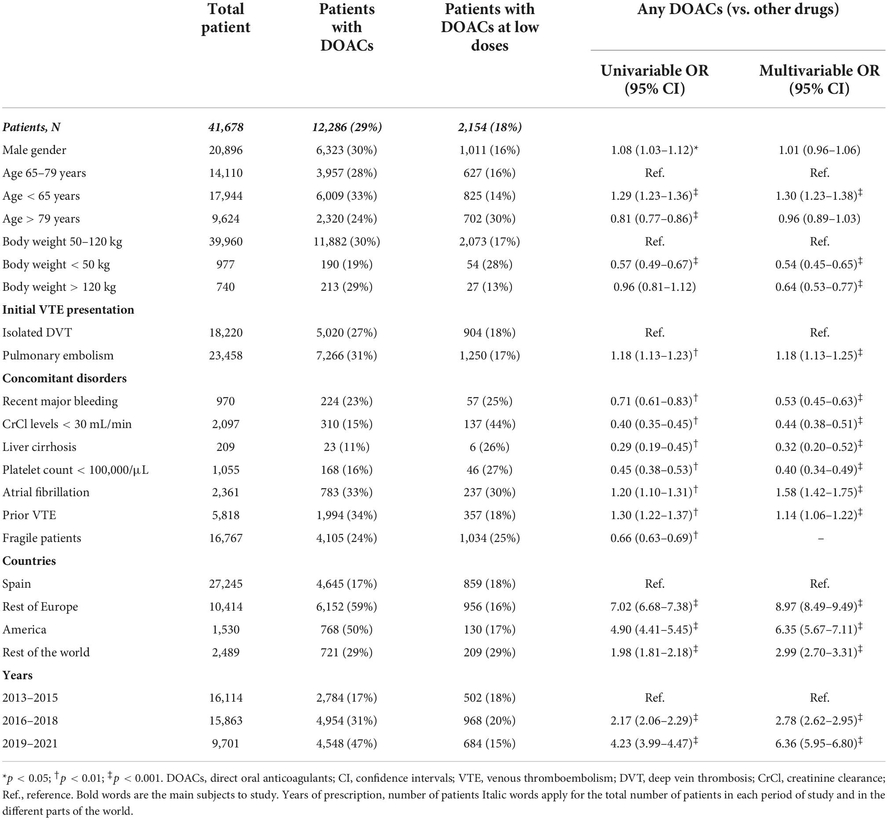
Analyses univariées et multivariées des prédicteurs de l'utilisation des AOD par rapport aux autres médicaments.
"Les résultats, obtenus à partir d'une large cohorte de patients atteints de MTEV aiguë dans jusqu'à 30 pays à travers le monde, révèlent de grandes variations dans l'utilisation des AOD en fonction des facteurs du patient, des facteurs institutionnels et également au fil du temps.
Comme on pouvait s'y attendre, les AOD étaient plus susceptibles d'être utilisés chez les patients jeunes, ceux ayant un poids corporel normal et sans critère d'exclusion pour être inclus dans les essais pivots où leur indication était fondée (c'est-à-dire saignement récent, insuffisance rénale, cirrhose du foie ou thrombocytopénie)
Les études sur les préférences des patients rapportent généralement des patients plus satisfaits avec les AOD qu'avec les AVK mais il semble que ce ne soit pas un motif de prescription dans certains pays comme l'Espagne. De plus, son utilisation était beaucoup plus faible en Espagne (où les AOD ne sont pas remboursés) et a progressivement augmenté au fil du temps.
Cependant, il y avait des résultats surprenants dans certains sous-groupes de patients. Par exemple, alors que l'utilisation des AOD était plus faible que prévu dans les sous-groupes de patients où ils s'étaient avérés supérieurs au traitement standard, ils n'étaient pas rarement utilisés chez les patients présentant des contre-indications à leur utilisation.
BRAVO à RIETE et toutes et tous les auteurs
Commentaire
L'utlisauion des AOD pour la MTEV devientt majoritaire ce qui est consacré par les recommandations internationales. D'après cette étude , ces prescriptions se font surtout chez des patients à risque faible : poids, âge, insuffisance rénale et ou hépatique. Cependant l'obstacle majeur à leur prescription reste le coût et le systéme de santé auquel on appartient. Il existe toujours et encore des nostalgiques des AVK ceux qui sont attachés à l'INR et à l'existence d'un antidote. Ces deux raisons ont été dans un premier temps un obstacle à la prescription des AOD. Le côut est un paramète important raison pour laquelles l'Algérie, la Tunisie et le Maroc disposent de génériques des AOD. Par contre la "safety" des AOD est excellente surtout la réduction significative des hémorragies cérébrales, Récemment le cancer compliqué de MTEV fait partie des indications des AOD avec toutes les restrictions que l'on connaît. Il reste aussi les souhaits des patients qui sont enthousiasmes mais après avoir donné des explications. Cependant, encore, les questions du dosage de l'activité des AOD et l'absence d'antidote sont souvent évoqués en consultation. Ce qui confirme qu'une prescription doit être expliquée pour êre comprise de toutes et de tous. D'autres études seront nécessaires pour encore mieux connaître la pratique des AOD dans la vie réelle. Il faut cependant insiter sur les prescriptions "hors jeu" : le traitement des TVS c'est non, l'utilisation large des AOD low dose sans aucune raison (au moins 25%) , le non respect des consignes en cas d'insuffisance rénale, les intercations entre les traitements des cancers et les AOD. Les antiXI qui pointent leur nez à l'horizon, ils seront peut être des substituts des AOD en cas de contre indication aux AOD , mais attention là encore à leur coût . L'antoagulation évolue four après jour. Une inconnue encore , prédire plsu précisément les risque de récdives de la MTEV. Les AOD, les Anti XI sont ils les seules réponses aux AOD ?????? -
RIETE EXPRESS : athérosclérose et EP

Un train peut en cacher un autre.
-
RIETE EXPRESS : EP
 "Mon passe-temps favori, c'est laisser passer le temps, avoir du temps, prendre son temps, perdre son temps, vivre à contretemps." François Sagan, décédée d'une embolie pulmonaire en 2004
"Mon passe-temps favori, c'est laisser passer le temps, avoir du temps, prendre son temps, perdre son temps, vivre à contretemps." François Sagan, décédée d'une embolie pulmonaire en 2004
Voir sur https://citations.ouest-france.fr/citation-francoise-sagan/passe-temps-favori-laisser-passer-temps-18971.html
Nouvelle rubrique "RIETE EXPRESS" , des synthèse des articles RIETE dès leur parution
L'article du jour : présentation d'une étude à venir avec un collectif impressionnant de patients, associant RIETE et MEDICARE Free For Service
Les chiffres : De mars 2001 à mars 2021, les données du RIETE incluaient 95 005 patients atteints de MTEV, dont 51 121 avaient une EP. Sur ces 51 121, un total de 33 462 patients étaient âgés de 65 ans ou plus, dont 19 2946 (57,7 %) étaient des femmes et 14 168 (42,3 %) étaient des hommes. Dans la base de données Medicare Fee-For-Service, entre le 01/01/2001 et le 31 décembre 2019, 1 030 247 patients ont été hospitalisés avec un diagnostic principal d'EP, dont 599 816 (58,2 %) étaient des femmes et 430 431 (41,8 %) étaient Hommes. Les deux bases de données sont en cours de nettoyage et de préparation. Les analyses selon ce document de conception seront publiées dans des manuscrits ultérieurs.
Impressionant !
Sex Differences in PrEsentation, Risk Factors, Drug and Interventional Therapies, and OUtcomes of Elderly PatientS with Pulmonary Embolism: Rationale and design of the SERIOUS-PE study,Behnood Bikdeli, Gregory Piazza, David Jimenez, Alfonso Muriel, Yun Wang, Candrika D. Khairani, Rachel P. Rosovsky, Ghazaleh Mehdipoor, Michelle L. O'Donoghue, Primavera Spagnolo, Rachel P. Dreyer, Laurent Bertoletti, Luciano López-Jiménez, Manuel Jesús Núñez, Ángeles Blanco-Molina, Shannon M. Bates, Marie Gerhard-Herman, Samuel Z. Goldhaber, Manuel Monreal, Harlan M. Krumholz, Thrombosis Research, 2022,
Différences entre les sexes dans la présentation, les facteurs de risque, les thérapies médicamenteuses et interventionnelles et les résultats des patients âgés atteints d'embolie pulmonaire : justification et conception de l'étude SERIOUS-PE
Points forts
- • Le sexe et l'âge peuvent avoir un impact sur la présentation et les résultats de l'embolie pulmonaire (EP).
- •Les différences entre les sexes dans la présentation de l'EP, les schémas de traitement et les résultats restent inconnues.
- •L'étude SERIOUS-PE utilisera deux grandes sources de données pour répondre à ces lacunes dans les connaissances.
- •Les disparités de traitement nécessitent des initiatives d'amélioration de la qualité pour atténuer les disparités.
- •Des analyses ajustées des résultats indiqueront si des ECR spécifiques au sexe sont nécessaires.
Le sexe est un facteur important associé à la présentation et aux résultats de l'embolie pulmonaire (EP), qui peut être lié à des différences pathobiologiques, sociales et thérapeutiques. Nous cherchons à mettre en lumière les différences entre les sexes dans la présentation, les soins et les résultats de l'embolie pulmonaire à l'aide d'un registre international et d'une base de données nationale américaine de personnes de 65 ans et plus, le groupe d'âge dans lequel la majorité de ces événements se produisent.
Méthodes
L'étude SERIOUS-PE (Sex Differences in PrEsentation, Risk Factors, Drug and Interventional Therapies, and Outcomes of Elderly PatientS with Pulmonary Embolism) a été conçue pour combler les lacunes dans les connaissances dans ce domaine. Cette étude utilisera les données du Registro I nformatizado E nfermedad T rombo Embolica (RIETE) et les bénéficiaires américains de Medicare Fee-For-Service. RIETE est un grand registre international de patients atteints de thromboembolie veineuse avec des données recueillies sur la présentation de l'EP, les facteurs de risque, les comorbidités, les thérapies médicamenteuses et interventionnelles, ainsi que les résultats à 30 jours et à 1 an (y compris les TEV récurrents, les saignements majeurs et mortalité). Les données des bénéficiaires de l'US Medicare Fee-For-Service seront utilisées pour comprendre les différences entre les sexes dans les hospitalisations pour EP, les thérapies avancées et les résultats au suivi de 30 jours et d'un an. L'évaluation des résultats dans les deux bases de données sera effectuée dans des modèles non ajustés, ainsi que ceux ajustés pour la démographie, les comorbidités et les traitements, afin de comprendre si les différences potentielles entre les sexes dans les résultats sont liées à des différences dans les facteurs de risque et les comorbidités, des disparités potentielles dans le traitement ou une différence biologique plausible entre les femmes et les hommes. Les tendances linéaires seront évaluées au fil du temps.
Résultats
Les données RIETE de mars 2001 à mars 2021 incluent 33 462 patients âgés atteints d'EP, dont 19 294 (57,7 %) étaient des femmes et 14 168 (42,3 %) étaient des hommes. Dans la base de données Medicare Fee-For-Service, entre janvier 2001 et le 31 décembre 2019, 1 030 247 patients ont été hospitalisés avec un diagnostic principal d'EP, dont 599 816 (58,2 %) étaient des femmes et 430 431 (41,8 %) étaient des hommes.
Conclusion
Les résultats de l'étude SERIOUS-PE aideront à combler d'importantes lacunes dans les connaissances liées aux différences entre les sexes dans la présentation et les facteurs de risque, les schémas de traitement et les résultats des personnes âgées atteintes d'EP. Les résultats peuvent guider les changements dans les règles de prédiction pronostiques en fonction des résultats spécifiques au sexe, identifier les disparités basées sur le sexe dans la prestation des soins qui devraient être traitées par l'amélioration de la qualité, ou découvrir des différences potentielles en réponse aux thérapies disponibles qui justifient des tests dans des essais randomisés dédiés.
 Modèle conceptuel des facteurs associés aux différences entre les sexes dans l'incidence, le traitement et les résultats de l'EP.
Modèle conceptuel des facteurs associés aux différences entre les sexes dans l'incidence, le traitement et les résultats de l'EP.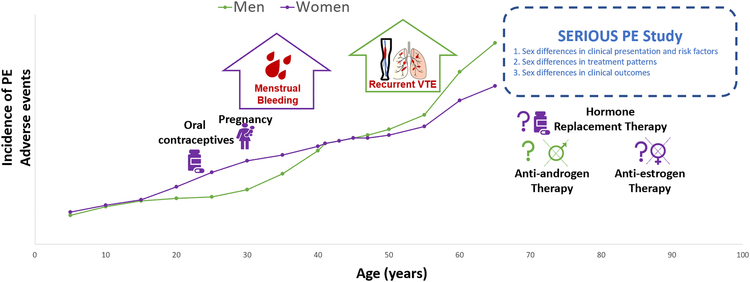 Interactions âge-sexe pour l'incidence de l'EP, les facteurs de risque et les résultats. Des études antérieures (Silverstein RL, et al. Blood ; 2007. 110:3097-3101, Heit JA. Nat Rev Cardiol. 2015 ; 12:464-74 suggèrent une incidence plus élevée chez les jeunes femmes et des tendances relativement comparables chez les personnes d'âge moyen. Les véritables différences entre les sexes dans l'incidence de l'EP entre les groupes d'âge restent inconnues ces dernières années. Par conséquent, l'axe des X n'est pas mis à l'échelle. Chez les personnes plus jeunes, l'excès de saignements menstruels pendant l'anticoagulation est une raison potentielle des différences entre les sexes dans les événements hémorragiques. Différences entre les sexes l'incidence, la présentation, le traitement et les résultats sont moins bien compris chez les personnes âgées. L'étude SERIOUS-PE peut combler plusieurs de ces lacunes dans les connaissances. Voir le texte pour plus de détails.
Interactions âge-sexe pour l'incidence de l'EP, les facteurs de risque et les résultats. Des études antérieures (Silverstein RL, et al. Blood ; 2007. 110:3097-3101, Heit JA. Nat Rev Cardiol. 2015 ; 12:464-74 suggèrent une incidence plus élevée chez les jeunes femmes et des tendances relativement comparables chez les personnes d'âge moyen. Les véritables différences entre les sexes dans l'incidence de l'EP entre les groupes d'âge restent inconnues ces dernières années. Par conséquent, l'axe des X n'est pas mis à l'échelle. Chez les personnes plus jeunes, l'excès de saignements menstruels pendant l'anticoagulation est une raison potentielle des différences entre les sexes dans les événements hémorragiques. Différences entre les sexes l'incidence, la présentation, le traitement et les résultats sont moins bien compris chez les personnes âgées. L'étude SERIOUS-PE peut combler plusieurs de ces lacunes dans les connaissances. Voir le texte pour plus de détails.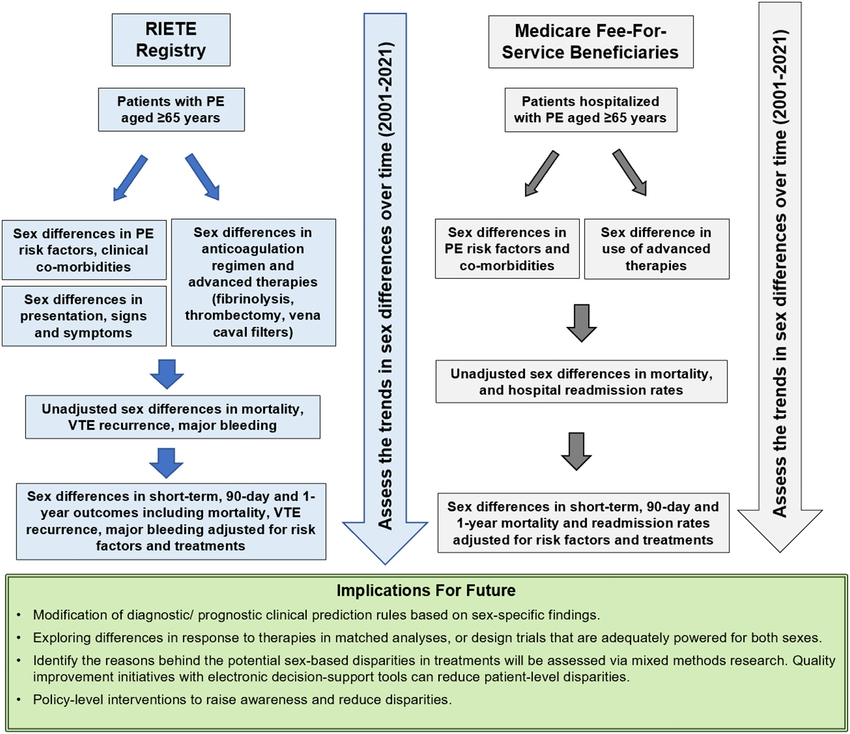 Analyses prévues du registre RIETE et de la base de données Medicare Fee-For-Service.
Analyses prévues du registre RIETE et de la base de données Medicare Fee-For-Service. Un des exemples choisis de différences entre les sexes dans la thromboembolie veineuse selon les groupes d'âge d'adultes
Un des exemples choisis de différences entre les sexes dans la thromboembolie veineuse selon les groupes d'âge d'adultes
En conclusion, des différences entre les sexes dans la présentation, les facteurs de risque et les comorbidités, les schémas de traitement et les résultats à court et à long terme sont possibles chez les patients âgés atteints d'EP. Ces différences peuvent avoir un impact sur la pratique ou la politique, mais restent peu étudiées. L'étude SERIOUS-PE vise à combler plusieurs lacunes dans les connaissances et peut aider à la conception de futures enquêtes pour aider à améliorer les soins aux patients individuels et la qualité des soins au niveau de la population.
CommentaireOn a hâte de connaître les résultats qui sans nul doute vont nous faire progresser dnas l'histoire naturelle de l'ambilie pulmonaire.
Compte tenu de cette population importante, l'intelligence artificielle va t elle être activée ?
Les femmes présentent en matière d 'EP des particularités importantes : la contraception, la grossesse, le post partum, les FIV, les traitements hormonaux de la pré ménopause puis de la ménopause, une durée de vie > à celle des hommes . Autant de différences plus que significatives.
De plus ne pas oublier ques les femmes qui présentent une pathologie CV sont encore trop souvent sous daignostiquées et sous traitées.
Quelle est la sémiologie de l'EP chez la femme, ses différences par rapport aux hommes ?
Quel est le risque hémorragique chez la femme ?
Quel est le risque de récidive d'EP chez la femme ?
La femme est elle plus ou moins à risque de séquelles d'EP ?
La durée de l'anticoagulation est elle différente entre les femmes et les hommes ?
Est ce que chez les femmes les thrombophilies sont elles plus fréquentes ?
Quels sont les facteurs de comorbidité de la femme par rapport à l'homme en cas d'EP ?Autant de questions qui devraient être résolues pat SERIOUS PE. Une très bellle étude, un gros travail, qui nous font espérer des résultats attractifs et surtout apllicables dans la vie réelle, ce que RIETE fait toujours.
RIETE c'est la REALITE AUGMENTEE de la MTEV, car c'est la VIE REELLE à l'épreuve des chiffres et des données de la vie réelle !
Page 1 sur 2
- 1
- 2

