“De toutes les qualités du cuisinier, la plus indispensable est l'exactitude.” Anthelme Brillat-Savarin
“On ne fait bien que ce qu’on aime. Ni la science ni la conscience ne modèlent un grand cuisinier.” Colette
Van der Horst SFB, van Rein N, van Mens TE, Huisman MV, Klok FA. Inappropriate prescriptions of direct oral anticoagulants (DOACs) in hospitalized patients: A narrative review.
Prescriptions inappropriées d'anticoagulants oraux directs (AOD) chez les patients hospitalisés : une revue
Thromb Res. 2023 Mar 27:S0049-3848(23)00081-6. doi: 10.1016/j.thromres.2023.03.007. Epub ahead of print. PMID: 37005194.
https://www.thrombosisresearch.com/article/S0049-3848(23)00081-6/fulltext
Article libre d'accés
Les anticoagulants oraux directs (AOD) sont devenus la pierre angulaire de la prévention des événements thromboemboliques chez les patients atteints de fibrillation auriculaire et les patients ayant des antécédents de thromboembolie veineuse.
Article libre d'accés
Les anticoagulants oraux directs (AOD) sont devenus la pierre angulaire de la prévention des événements thromboemboliques chez les patients atteints de fibrillation auriculaire et les patients ayant des antécédents de thromboembolie veineuse.
Cependant, des études montrent que les prescriptions d'AOD sont généralement incompatibles avec les recommandations .
Le dosage des AOD chez le patient gravement malade pourrait imposer un défi encore plus grand.
Le dosage des AOD chez le patient gravement malade pourrait imposer un défi encore plus grand.
Dans cette revue,est décrit la prévalence de la prescription inappropriée d'AOD aux patients hospitalisés ainsi que les justifications, prédicteurs et conséquences cliniques associés.
Dans le but de promouvoir des prescriptions appropriées d'AOD aux patients hospitalisés, il est décrit en outre les critères de réduction de dose d'AOD justifiés par diverses recommandations illustrant les complexités d'un dosage approprié, en particulier chez les patients gravement malades.
Dans le but de promouvoir des prescriptions appropriées d'AOD aux patients hospitalisés, il est décrit en outre les critères de réduction de dose d'AOD justifiés par diverses recommandations illustrant les complexités d'un dosage approprié, en particulier chez les patients gravement malades.
De plus, l’impact des programmes de gestion des anticoagulants et du rôle essentiel que les pharmaciens peuvent jouer dans l’optimisation du traitement par AOD en milieu hospitalier.
Points forts
Points forts
•Les prescriptions d'AOD en milieu hospitalier sont généralement incompatibles avec les recommandations.
•Les critères de réduction de la dose d'AOD sont relativement complexes.
•Les pharmaciens peuvent jouer un rôle essentiel dans l’optimisation des prescriptions d’AOD en milieu hospitalier.
•Les conséquences cliniques d’une administration inappropriée d’AOD en milieu hospitalier sont inconnues.
Au cours des dernières années, la proportion mondiale de patients souffrant de fibrillation auriculaire (FA) utilisant un traitement anticoagulant oral a presque doublé.
En conséquence, les médecins doivent prescrire plus fréquemment un traitement anticoagulant lors ou pendant l’admission à l’hôpital.
Les prescriptions d’anticoagulants oraux directs (AOD) au niveau hospitalier ont même quintuplé..
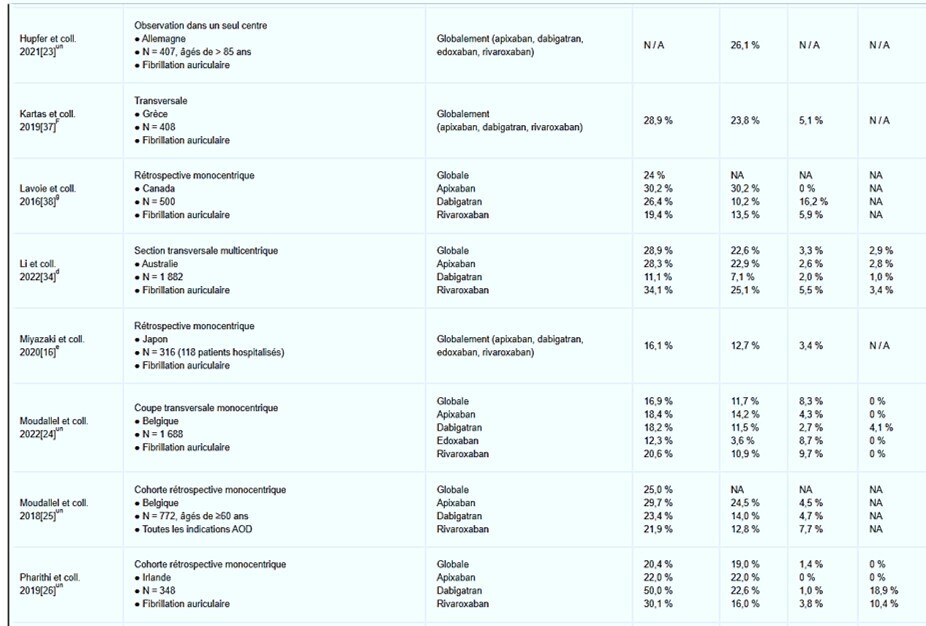
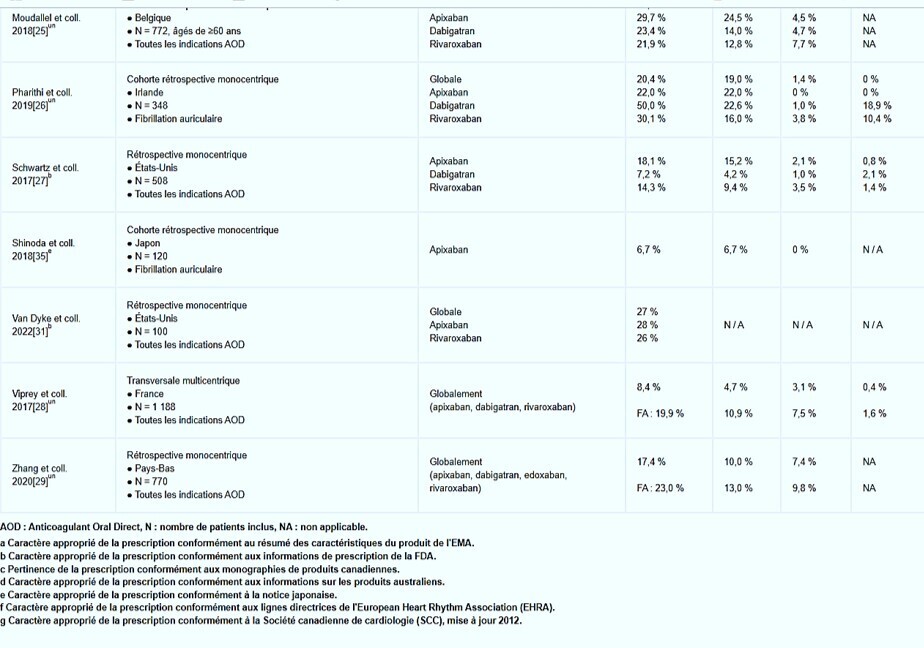
Il est inquiétant de constater qu’environ 8 % des erreurs médicamenteuses chez les patients hospitalisés, qui consistent principalement en des erreurs de prescription, seraient imputables à toute forme de traitement anticoagulant. Même si la majorité de ces erreurs se sont produites dans les prescriptions d'héparines de bas poids moléculaire (HBPM) et d'antagonistes de la vitamine K (AVK), une revue systématique portant sur 162 474 patients a montré que près de 25 % des prescriptions d'AOD étaient également inappropriées
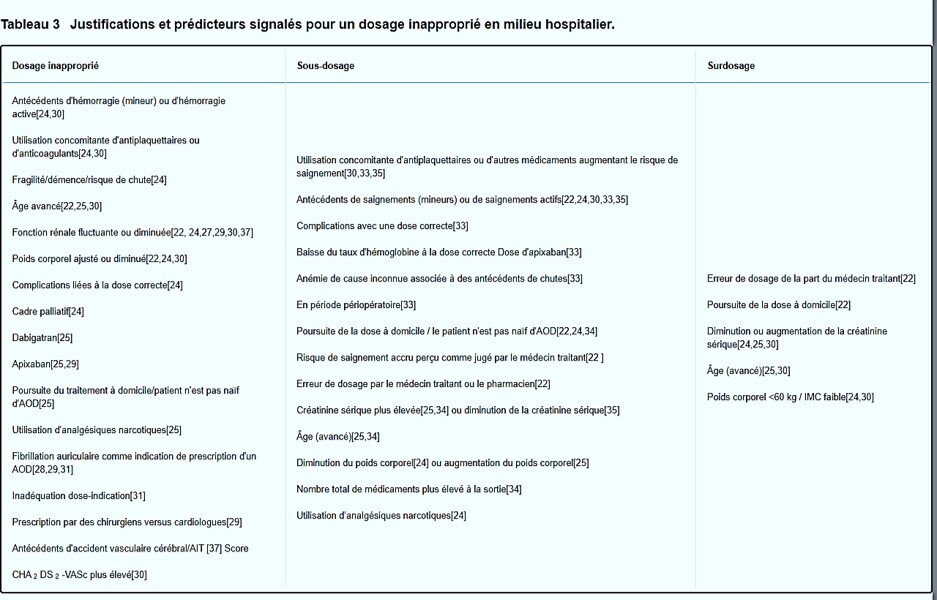
Malgré l'avantage supposé du schéma posologique fixe, une cause plausible du caractère inapproprié des prescriptions d'AOD est la complexité des critères de réduction de dose et leur application chez le patient gravement malade.
Bien qu'un sous-dosage puisse potentiellement augmenter le risque d'événements thromboemboliques, un surdosage peut entraîner des complications hémorragiques.
Pour faire face à un dosage inapproprié, des programmes multidisciplinaires de gestion des antithrombotiques pour patients hospitalisés ont été développés. Ces programmes ont abouti à une meilleure observance globale des lignes directrices sur les anticoagulants. Cependant, seule une minorité de patients dans ces études se sont vu prescrire un AOD et l'introduction de programmes de gestion n'a pas conduit à une meilleure observance des lignes directrices chez les patients sous AOD.
Conclusions de l'article
Les prescriptions des AOD aux patients hospitalisés sont souvent incompatibles avec les recommandations
La prescription est complexe car les critères de réduction de dose diffèrent selon l'AOD prescrit et l'étiquette du médicament ou les lignes directrices suivies.
La prescription d'AOD à des patients hospitalisés gravement malades est encore plus difficile, car les fluctuations de la fonction rénale et les facteurs prédisposant aux saignements sont plus fréquents dans ce groupe, par exemple les interventions chirurgicales. Un dosage inapproprié peut être involontaire mais aussi un choix conscient dans d’autres cas. Un sous-dosage pourrait être particulièrement approprié lorsque le risque de saignement est élevé. Néanmoins, lorsque les médecins sont trop réticents à respecter les recommandations le risque d’événements thromboemboliques et de saignements pourrait potentiellement être accru.
Les études futures devraient se concentrer sur les justifications et les conséquences cliniques des prescriptions inappropriées d'AOD chez les patients hospitalisés. De plus, les programmes de gestion des anticoagulants pourraient être bénéfiques pour sensibiliser, donner des conseils et améliorer la gestion des AOD.
Les données

La synthèse
Malgré l'avantage supposé du schéma posologique fixe, une cause plausible du caractère inapproprié des prescriptions d'AOD est la complexité des critères de réduction de dose et leur application chez le patient gravement malade.
Bien qu'un sous-dosage puisse potentiellement augmenter le risque d'événements thromboemboliques, un surdosage peut entraîner des complications hémorragiques.
Pour faire face à un dosage inapproprié, des programmes multidisciplinaires de gestion des antithrombotiques pour patients hospitalisés ont été développés. Ces programmes ont abouti à une meilleure observance globale des lignes directrices sur les anticoagulants. Cependant, seule une minorité de patients dans ces études se sont vu prescrire un AOD et l'introduction de programmes de gestion n'a pas conduit à une meilleure observance des lignes directrices chez les patients sous AOD.
Conclusions de l'article
Les prescriptions des AOD aux patients hospitalisés sont souvent incompatibles avec les recommandations
La prescription est complexe car les critères de réduction de dose diffèrent selon l'AOD prescrit et l'étiquette du médicament ou les lignes directrices suivies.
La prescription d'AOD à des patients hospitalisés gravement malades est encore plus difficile, car les fluctuations de la fonction rénale et les facteurs prédisposant aux saignements sont plus fréquents dans ce groupe, par exemple les interventions chirurgicales. Un dosage inapproprié peut être involontaire mais aussi un choix conscient dans d’autres cas. Un sous-dosage pourrait être particulièrement approprié lorsque le risque de saignement est élevé. Néanmoins, lorsque les médecins sont trop réticents à respecter les recommandations le risque d’événements thromboemboliques et de saignements pourrait potentiellement être accru.
Les études futures devraient se concentrer sur les justifications et les conséquences cliniques des prescriptions inappropriées d'AOD chez les patients hospitalisés. De plus, les programmes de gestion des anticoagulants pourraient être bénéfiques pour sensibiliser, donner des conseils et améliorer la gestion des AOD.
Les données




La synthèse
 Commentaire
CommentaireArticle très, très intéressant.
Il concerne la prescription des AOD en cas de FA mais on peut extrapoler ces données à la MTEV sans problème.
La VRAIE VIE nous rappelle chaque jour que la prescription des AOD c'est "TOP CHEF" .
Ce n'est pas tant la prescription des AOD qui pose problème mais les gesticulations avec leur dosage, leur arrêt en cas de chirurgie et a prescription dans le cancer/MTEV.
Le SOUS DOSAGE et le SUR DOSAGE lors de la prescription des AOD est mal maîtrisée avec comme impact un risque de récidive et un risque hémorragique augmenté.
Les recommandations inter-sociétés françaises sur la MTEV sont pourtant claires comme elles sont claires pour la FA en cardiologie.
Il souffle sur ces prescriptions d'AOD une brise voire dans certains cas un vent d'emprisme mais aussi de transgression des recommandations et ce depuis le début de la mise sur le marché.
Dans cet article une prescription d'AOD sur 4 serait inappropriée sur l'indication même, sur le dosage , sur les interactions médicamenteuse et enfin sur l'âge.
On en vient à regretter les AVK, certes plus nocifs que les AOD mais les contrôle INR permettaient un suivi étroit, de plus les patients étaient rassurés. Aujourd'hui le CoaguCheck est désormais remboursé pour tous les patients. Depuis le début 2023, j en ai prescrit 10.
Les études tant attendues RENOVE et APICAT vont nous apporter des données très utiles dans les indiactions des AOD LOW DOSE / MTEV hors cancer et dans le cancer......on va pouvoir prescrire mieux, pluis utile et surtout surs des bases scientifique, la médecine est un art comme la cuisine.....
Article RIETE sur la thématique précédent
Di Micco, P.; Salazar, V.R.; Capitan, C.F.; Dentali, F.; Cuervo, C.G.; Reyes, J.L.F.; Porras, J.A.; Fidalgo, A.; Grandone, E.; Meseguer, M.L.; et al. Rivaroxaban Monotherapy in Patients with Pulmonary Embolism: Off-Label vs. Labeled Therapy.Rivaroxaban en monothérapie chez les patients atteints d'embolie pulmonaire : traitement hors AMM ou traitement marqué
https://www.mdpi.com/2075-1729/12/8/1128
Life 2022, 12, 1128. https://doi.org/10.3390/life12081128
Contexte
L'utilisation du rivaroxaban dans la pratique clinique s'écarte souvent des informations de prescription du fabricant. Aucune étude n'a démontré une association entre cette pratique et l'amélioration des résultats.
Méthodes
Nous avons utilisé le registre RIETE pour évaluer les caractéristiques cliniques des patients atteints d'embolie pulmonaire (EP) ayant reçu du rivaroxaban hors AMM, et pour comparer leurs résultats à 3 mois avec ceux recevant le traitement indiqué.
Les patients ont été classés en quatre sous-groupes : (1) thérapie étiquetée ; (2) démarrage différé ; (3) faibles doses et (4) les deux conditions.
Résultats
De mai 2013 à mai 2022, 2 490 patients atteints d'EP ont reçu du rivaroxaban : traitement marqué : 1 485 (58,6 %) ; démarrage différé : 808 (32,5 %) ; faibles doses : 143 (5,7 %) ; les deux conditions : 54 (2,2 %). Les patients avec un début tardif étaient plus susceptibles de présenter une syncope, une hypotension, des taux de troponine élevés et des anomalies plus graves à l'échocardiogramme que ceux sous traitement indiqué. Les patients recevant de faibles doses étaient plus susceptibles de souffrir d'un cancer, d'hémorragies récentes, d'anémie, de thrombocytopénie ou d'insuffisance rénale. Au cours des 3 premiers mois, 3 patients ont développé une récidive d'EP, 4 ont eu une thrombose veineuse profonde, 11 ont eu une hémorragie majeure et 16 sont décédés. Les taux d'hémorragies majeures (11 contre 0 ; p < 0,001) ou de décès (15 contre 1 ; OR : 22,5 ; IC à 95 % : 2,97–170,5) étaient plus élevés chez les patients recevant du rivaroxaban hors AMM que chez ceux sous traitement indiqué. , sans différence dans la récidive des MTEV (OR : 1,11 ; IC à 95 % : 0,25–6,57).
Conclusions
Chez les patients atteints d'EP sévère, le début de l'administration du rivaroxaban était souvent retardé. Chez les personnes présentant un risque accru de saignement, il était souvent prescrit à faibles doses. Les deux sous-groupes ont eu des résultats pires que ceux du rivaroxaban étiqueté.
Discussion
Les patients recevant de faibles doses de rivaroxaban étaient plus susceptibles de présenter récemment des saignements majeurs, une anémie, une thrombocytopénie ou une insuffisance rénale. Il est concevable que leurs médecins traitants soient préoccupés par leur risque de saignement, ce qui pourrait expliquer pourquoi ils leur ont prescrit des doses de rivaroxaban inférieures à celles recommandées. Sans surprise, ils présentaient le taux d’hémorragie majeure le plus élevé, et cela est probablement la conséquence de leur état clinique plutôt qu’un effet secondaire du traitement par rivaroxaban. Il est toutefois intéressant de noter qu’aucun patient sous rivaroxaban à faible dose n’a développé de récidive de TMEV. Ainsi, nos résultats pourraient contribuer à rassurer les patients sur le fait que le rivaroxaban à faible dose ne semble pas être associé à un risque accru de récidive de MTEV.
Dans la littérature, l'association entre l'utilisation non conforme des AOD et ses résultats reste controversée. Dans une revue de 75 études portant sur des patients atteints de fibrillation auriculaire, 25 à 50 % d'entre eux ont reçu des doses non conformes d'AOD . Le surdosage était associé à une mortalité accrue et à des saignements plus graves, tandis qu'un sous-dosage était associé à un risque d'accident vasculaire cérébral presque 5 fois plus élevé. Cependant, dans une étude de cohorte portant sur 8425 patients atteints de fibrillation auriculaire, 39 % des patients ont été traités avec des AOD à dose réduite hors AMM, et ils ont eu une efficacité réduite sans bénéfice en matière de sécurité . D'autres études ont également fourni des résultats controversés
Presription hors recommandations du rivaroxaban en cas d'EP, pas à la bonne dose et pas au bon moment, TOP CHEF n'est pas loin !
L'empirisme est le "péché mignon" des médecins......SITUATIONS à RISQUES +++++
Deus ex Machina revisité

La TRANSGRESSION en MEDECINE
Dans la vraie vie, la transgression c'est au moins 20% de nos décisions si ce n'est pas plus
A RELIRE
https://medvasc.info/archives-blog/principe-de-transgression?highlight=WyJ0cmFuc2dyZXNzaW9uIl0=
