"Ne rien risquer est un risque encore plus grand !” Erica Jong
"Le risque de longévité correspond au risque « horrible » qu'une population ou une sous-population vive en moyenne plus longtemps que prévu. Ce risque est-il assurable ?"Le risque de longévité est-il assurable ? Nicole El Karoui, Stéphane Loisel
Remnant cholesterol and atherosclerotic disease in high cardiovascular risk patients. Beyond LDL cholesterol and hypolipidemic treatment
Cholestérol résiduel et maladie athérosclérotique chez les patients à haut risque cardiovasculaire. Au-delà du cholestérol LDL et du traitement hypolipidémique
Dimitrios Delialis et Coll, Hellenic Journal of Cardiology 66 (2022) 26e31
Dimitrios Delialis et Coll, Hellenic Journal of Cardiology 66 (2022) 26e31
Article libre d'accès
Résumé
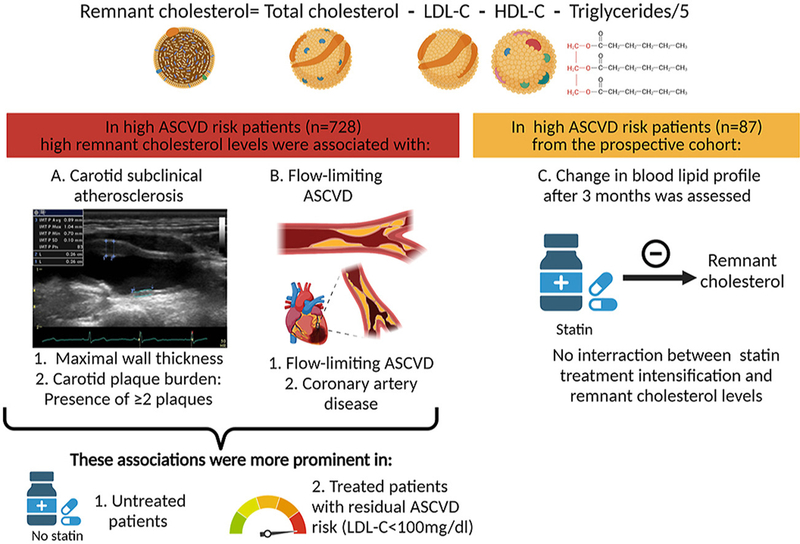
Le cholestérol résiduel (RC) est un facteur émergent contribuant au risque résiduel de développement de la maladie cardiovasculaire athéroscléreuse (ASCVD). Notre objectif était d'étudier l'association de la RC avec l'ASCVD chez les patients à haut risque d'ASCVD.
Le cholestérol résiduel (RC) est un facteur émergent contribuant au risque résiduel de développement de la maladie cardiovasculaire athéroscléreuse (ASCVD). Notre objectif était d'étudier l'association de la RC avec l'ASCVD chez les patients à haut risque d'ASCVD.
Méthodes
Le RC a été calculé chez 906 participants (178 à risque faible/modéré et 728 à risque élevé) recrutés consécutivement à partir d'un registre vasculaire.
L' athérosclérose carotidienne subclinique a été évaluée par échographie carotidienne en mode B. L'épaisseur maximale de la paroi carotidienne (maxWT) et la charge athérosclérotique carotidienne (n ≥ 2 plaques athéroscléreuses) ont été définies comme des risques vasculaires. Une cohorte indépendante de 87 patients à haut risque recrutés consécutivement et suivis pour leur profil lipidique pendant 3 mois a également été analysée.
Résultats
La RC était augmentée dans le groupe à haut risque par rapport aux témoins (26 ± 17 contre 21 ± 11 mg/dl, respectivement, p < 0,001). L'augmentation des niveaux de RC était indépendamment associée à une augmentation du maxWT et de la charge athérosclérotique carotidienne (p < 0,05), après ajustement pour les facteurs de risque cardiovasculaire traditionnels (TRF) et l'ASCVD.
Les niveaux de RC étaient associés à la présence d'ASCVD limitant le débit et de maladie coronarienne (CAD) (p < 0,05), après ajustement pour les TRF. Ces associations sont restées significatives chez les personnes ne recevant pas de traitement hypolipidémique et chez les personnes traitées atteignant un taux de LDL-C < 100 mg/dl. Dans la cohorte prospective, il n'y avait pas d'interaction significative entre le changement des niveaux de RC et le statut hypolipidémique, contrairement aux niveaux de LDL-C (p < 0,001).
Conclusion
Dans une population à haut risque, le RC était associée à une ASCV infraclinique et cliniquement manifeste, en particulier chez les patients présentant le phénotype lipidique le plus défavorable (non traités) ou chez les patients traités présentant un faible profil de risque lié aux LDL. Ces résultats soutiennent un rôle pro-athérosclérotique résiduel de la RC chez les patients à haut risque.
Dans une population à haut risque, le RC était associée à une ASCV infraclinique et cliniquement manifeste, en particulier chez les patients présentant le phénotype lipidique le plus défavorable (non traités) ou chez les patients traités présentant un faible profil de risque lié aux LDL. Ces résultats soutiennent un rôle pro-athérosclérotique résiduel de la RC chez les patients à haut risque.
Résumé graphique
Commentaire
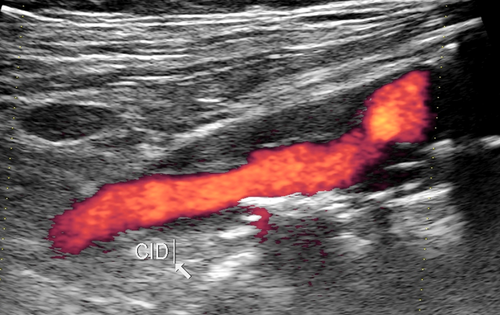
L'originalité ce cette publication est d'avoir utilisé les calcifications carotidiennes en échographie pour quantifier le risque résiduel CV . Cependant les calcifications carotidiennes sont présentes pratiquement chez tous les patients à sur risque CV .Le niveau de LDL de plus n'est pas dans la cible (< 0.55 )
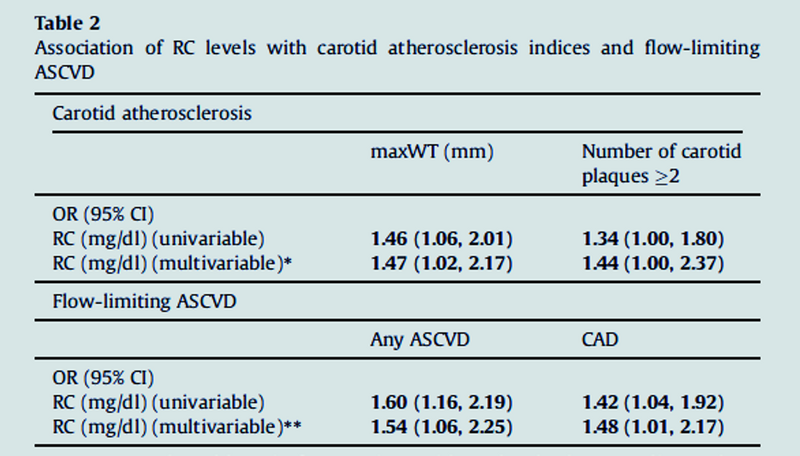
Association des niveaux de RC avec les indices d'athérosclérose carotidienne et l'ASCVD limitant le débit
L'OR représente l'odds ratio pour un patient avec des niveaux de RC supérieurs à la médiane d'avoir des indices athérosclérotiques carotidiens accrus (c'est-à-dire dans le tertile le plus élevé) ou d'avoir un ASCVD/CAD limitant le débit.
L'ASCVD comprend la coronaropathie, la MAP et les accidents vasculaires cérébraux/accidents ischémiques transitoires.
Le gras indique P < 0,05.
∗ Le modèle multivariable inclut le sexe, l'âge, le statut tabagique, les antécédents d'hypertension, le LDL-C, les antécédents de DM, l'ASCVD limitant le débit et le DFG.
∗∗ Le modèle multivariable inclut le sexe, l'âge, le statut tabagique, les antécédents d'hypertension, le LDL-C, les antécédents de DM et le DFG.
Abréviations : ASCVD : maladie cardiovasculaire athéroscléreuse, maxWT : épaisseur maximale de la paroi de six sites carotidiens, DM : diabète sucré, GFR : taux de filtration glomérulaire, CAD : maladie coronarienne, LDL-C : cholestérol des lipoprotéines de basse densité, RC : cholestérol résiduel
Cette approche mérite qu'on s' y arrête mais en allant plus loin. Les calcifications carotidiennes , ilio fémorales et aortiques sont des marqueurs importants pour évaluer le risque primaire CV . En prévention secondaire pas d'intérêt à priori. Mais si ces calcifications sont présentes en prévention secondaire elles peuvent alors prendre de l'intérêt et classer le patient en sur risque CV, cad avec un risque résiduel à haut potentiel évolutif etr devrait inciter a être plus incifif sur le LDL.
Personnellement j'attache beaucoup d'importance stratégique aux calcifications artérielles périphériques. C'est une lecture vasculaire qui mérite que ces calcifications soient prises en considération , le plus souvent ces patients sont à sur risque CV bien que leur accident CV inaugurale soit parfaitement équilibré sur le plan thérapeutique.......RISQUE RESIDUEL ? SUR RISQUE ?
Les calcifications artérielles périphériques quand elles sont nombreuses sont à prendre en considération en prévention primaire et secondaire CV à leur juste valeur .
 La NBP, l'épaisseur totale de la plaque ou la surface totale de la plaque des bifurcations carotidiennes et fémorales communes fournit une meilleure prédiction de l'ASCVE future que les mesures d'un seul site. Les résultats doivent être validés dans une cohorte indépendante
La NBP, l'épaisseur totale de la plaque ou la surface totale de la plaque des bifurcations carotidiennes et fémorales communes fournit une meilleure prédiction de l'ASCVE future que les mesures d'un seul site. Les résultats doivent être validés dans une cohorte indépendanteWhy not ?