“La pluralité des voix n'est pas une preuve, pour les vérités malaisées à découvrir, tant il est bien plus vraisemblable qu'un homme seul les ait rencontré que tout un peuple.” Descartes
1
Clinical Evaluation of Factor XIa Inhibitor Drugs: JACC Review Topic of the Week, Josephine Harrington, Jonathan P. Piccini, John H. Alexander, Christopher B. Granger, and Manesh R. Patel J Am Coll Cardiol. 2023 Feb, 81 (8) 771–779,
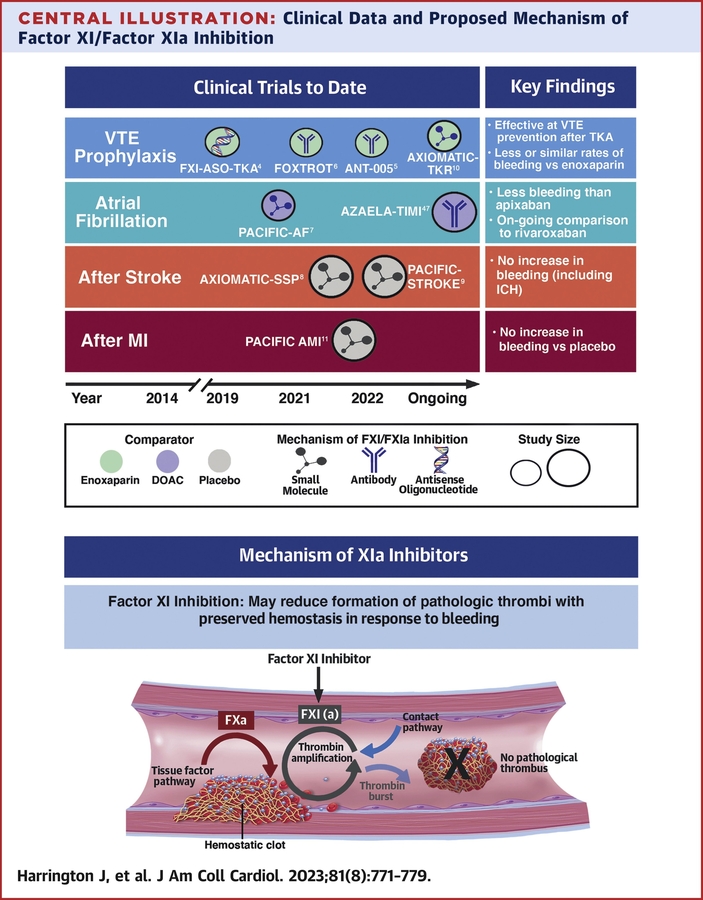
Points forts
• Les anticoagulants actuels sont limités par le risque hémorragique qui accompagne l'efficacité antithrombotique.
• L'inhibition du facteur XI/XIa peut prévenir la thromboembolie et préserver l'hémostase en réponse à une lésion vasculaire.
• Les données des essais de phase 2 sur les inhibiteurs du FXI/XIa suggèrent de faibles taux de saignement.
• Des essais de phase 3 sont en cours pour évaluer l'efficacité chez les patients à risque d'événements thromboemboliques.
Anticoagulantion pour demain ; les AntiXI, mais à quel prix ?
2
Emanuele Barbato, MD, PhD, Michel Azizi, MD, Roland E Schmieder, MD, Lucas Lauder, MD, Michael Böhm, MD, Sofie Brouwers, MD, PhD, Rosa Maria Bruno, MD, PhD, Dariusz Dudek, MD, PhD, Thomas Kahan, MD, PhD, David E Kandzari, MD, Thomas F Lüscher, MD, Gianfranco Parati, MD, Atul Pathak, MD, PhD, Flavio L Ribichini, MD, Markus P Schlaich, MD, Andrew SP Sharp, MD, Isabella Sudano, MD, PhD, Massimo Volpe, MD, Costas Tsioufis, MD, William Wijns, MD, PhD, Felix Mahfoud, MD, MA, Dénervation rénale dans la prise en charge de l'hypertension chez l'adulte. Une déclaration de consensus clinique du Conseil de l'ESC sur l'hypertension et de l'Association européenne des interventions cardiovasculaires percutanées (EAPCI), European Heart Journal , 2023 ;, ehad054, https://doi.org/10.1093/eurheartj/ehad054
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehad054/7036012?login=false
Article libre d'accès
potentielles au-delà de l'hypertension.
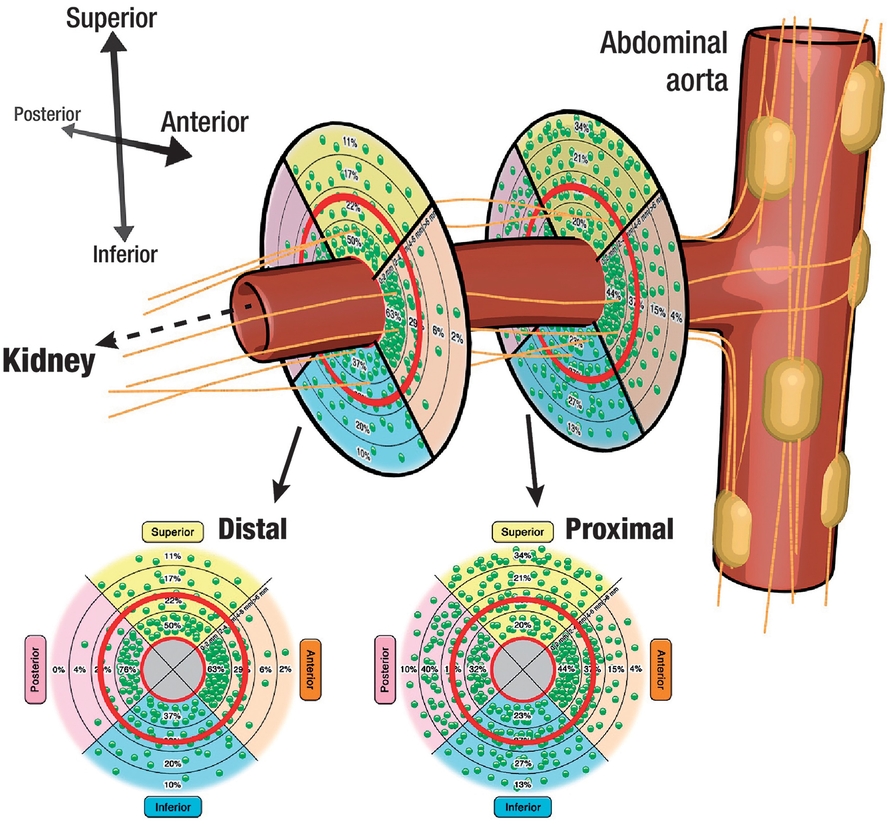
Illustration schématique de l'artère rénale avec ses nerfs environnants. Les fibres nerveuses sympathiques proviennent des ganglions abdominaux et se dirigent coniquement vers la partie distale du vaisseau. Les cercles inférieurs montrent la distribution nerveuse stratifiée en fonction du nombre total (chaque point vert représente 10 nerfs) et du nombre relatif (en pourcentage par segment) de nerfs. Adapté avec la permission de
Indications futures potentielles pour RDN au-delà de l'hypertension (actuellement à l'étude). IC : insuffisance cardiaque ; RDN : dénervation rénal
Depuis la publication des 2018 ESC/ESH Guidelines for the Management of Arterial Hypertension, plusieurs essais contrôlés fictifs de haute qualité méthodologique ont été publiés, démontrant l'innocuité et l'efficacité de réduction de la pression artérielle des RDN RF et ultrasonores. Par conséquent, RDN représente désormais une autre option de traitement chez les patients adultes souffrant d'hypertension résistante non contrôlée confirmée par des mesures ambulatoires de la pression artérielle. Le RDN peut également être utilisé chez certains patients jugés intolérants aux médicaments antihypertenseurs à long terme après examen par un expert. Le processus de prise de décision partagée devrait intégrer la préférence d'un patient bien informé et le risque CV individuel. Les MDHT impliquant des experts expérimentés en hypertension et en interventions CV percutanées doivent évaluer l'indication et effectuer la RDN. Les procéduralistes ont besoin d'une expertise dans les interventions rénales et d'une formation spécifique aux procédures RDN, et les centres pratiquant la RDN devraient être en mesure de traiter toutes les complications potentielles. Les études en cours et les recherches futures pourraient répondre à des questions ouvertes et sont nécessaires pour étudier le RDN pour des indications autres que l'hypertension.
HTA, Revue Médicale Suisse, 2023
https://www.revmed.ch/revue-medicale-suisse/2023/revue-medicale-suisse-817/prise-en-charge-coordonnee-de-l-hypertension-arterielle-entre-le-praticien-et-les-specialistes.-place-de-la-denervation-renale-dans-l-hta-resistante
• Une prise en charge multidisciplinaire est importante pour le traitement de la HTA, en particulier lorsqu’elle est réfractaire
. L’arsenal thérapeutique de l’HTA résistante inclut la dénervation rénale, procédure performante dont l’efficacité et la sécurité sont démontrées. Les critères de sélection des patients bénéficiant de cette technique doivent encore être affinés et son indication doit être posée dans un centre expérimenté pour garantir les meilleurs résultats.
DENERVATION RENALE, y penser de plus en plus ....
3
An J, Zhang Y, Zhou H, et al. Incidence de la maladie cardiovasculaire athéroscléreuse chez les jeunes adultes à faible risque à court terme mais élevé à long terme. J Am Coll Cardiol. 2023 février, 81 (7) 623–632.
https://doi.org/10.1016/j.jacc.2022.11.051
https://www.jacc.org/doi/10.1016/j.jacc.2022.11.051
Article libre d'accés

Les jeunes adultes peuvent avoir un risque élevé de maladie cardiovasculaire athéroscléreuse à long terme (ASCVD) malgré un faible risque à court terme.
Objectifs
Dans cette étude, nous avons cherché à comparer les performances des outils de prédiction du risque d'ASCVD à court et à long terme chez les jeunes adultes et à évaluer l'incidence de l'ASCVD associée au risque prédit à court et à long terme.
Méthodes
Nous avons inclus des adultes âgés de 18 à 39 ans, de 2008 à 2009 dans un système de soins de santé intégré aux États-Unis, et les avons suivis jusqu'en 2019. Nous avons calculé le risque prédit d'ASCVD sur 10 ans et 30 ans et évalué l'incidence de l'ASCVD.
Résultats
Parmi 414 260 jeunes adultes, 813 ont eu un événement accidentel de MCVA durant une médiane de 4 ans (maximum 11 ans). Par rapport au risque prédit sur 10 ans, le risque prédit sur 30 ans a amélioré le reclassement (indice net de reclassement : 16 %) malgré une discrimination similaire (Harrell's C : 0,749 vs 0,726). Dans l'ensemble, 1,0 % et 2,2 % des jeunes adultes ont été classés comme ayant un risque prédit élevé sur 10 ans (≥ 7,5 %) et élevé sur 30 ans (≥ 20 %), respectivement, et 1,6 % comme ayant un risque prédit faible sur 10 ans (< 7,5 %). %), mais un risque prédit élevé sur 30 ans. Le taux d'incidence de l'ASCVD pour 1 000 années-personnes était de 2,60 (IC à 95 % : 1,92-3,52) pour les personnes présentant un risque prédit élevé sur 10 ans, de 1,87 (IC à 95 % : 1,42-2,46) pour celles présentant un risque faible sur 10 ans mais élevé sur 30 ans. risque prédit sur 1 an et 0,32 (IC à 95 % : 0,30-0,35) pour ceux dont le risque prédit sur 10 et 30 ans est faible.
Conclusion
Les outils de prédiction du risque d'ASCVD à long terme discriminent davantage un sous-groupe de jeunes adultes présentant un risque observé élevé malgré un faible risque estimé à court terme.
Les jeunes adultes inscrits dans un vaste système de soins de santé intégré aux États-Unis avec un risque prédit élevé à court terme ou faible à court terme mais élevé à long terme avaient une incidence plus élevée d'événements ASCVD par rapport à ceux ayant un risque prédit faible à court terme et à long terme , suggérant que les pratiques actuelles d'évaluation des risques manquent l'occasion d'identifier les jeunes adultes éligibles aux mesures préventives. D'autres recherches cliniques pratiques sont nécessaires pour tester l'efficacité, la faisabilité et l'acceptabilité de la mise en œuvre d'outils d'évaluation des risques chez les jeunes patients adultes. Pour le moment, il peut être important d'utiliser l'outil de prédiction du risque sur 30 ans pour identifier d'autres jeunes adultes à risque pour le traitement hypolipidémiant et la prévention de l'ASCVD.
DEPISTER les atteintes CV aussi chez les sujets jeunes, nouveau réflexe à acquérir !
4
Smolderen K, Romain G, Provance J, et al. Guideline-Directed Medical Therapy and Long-Term Mortality and Amputation Outcomes in Patients Undergoing Peripheral Vascular Interventions. J Am Coll Cardiol Intv. 2023 Feb, 16 (3) 332–343.
https://doi.org/10.1016/j.jcin.2022.09.022
Thérapie médicale dirigée par des lignes directrices et résultats en matière de mortalité et d'amputation à long terme chez les patients subissant des interventions vasculaires périphériques
https://www.jacc.org/doi/10.1016/j.jcin.2022.09.022
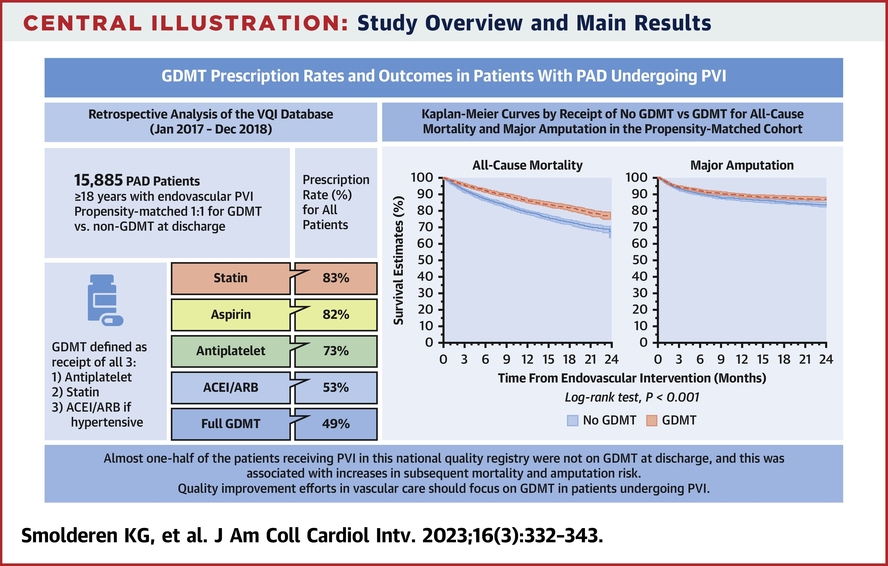
L'absence de thérapie médicale recommandées (GDMT) chez les patients subissant des interventions vasculaires périphériques (IVP) peut augmenter le risque de mortalité et d'amputation.
Objectifs
Les auteurs ont cherché à étudier l'association entre le GDMT et la mortalité/amputation et à examiner la variabilité du GDMT parmi les prestataires et les systèmes de santé.
Méthodes
Nous avons réalisé une étude observationnelle en utilisant des patients du registre Vascular Quality Initiative subissant une IVP entre 2017 et 2018. Les données sur la mortalité toutes causes confondues et les amputations majeures sur deux ans ont été dérivées des données sur les réclamations de Medicare. L'observance du GDMT était définie comme l'administration d'une statine, d'un traitement antiplaquettaire et d'un inhibiteur de l'enzyme de conversion de l'angiotensine/antagoniste des récepteurs de l'angiotensine en cas d'hypertension. L'appariement de propension 1:1 a été appliqué pour le GDMT par rapport à l'absence de GDMT et des analyses de survie ont été effectuées pour comparer les résultats entre les groupes.
Résultats
Sur 15 891 patients subissant une IVP, 48,8 % ont reçu une GDMT et 6 120 patients dans chaque groupe ont été appariés. Le suivi médian était de 9,6 (IQR : 4,5-16,2) mois pour la mortalité et de 8,4 (IQR : 3,5-15,4) pour l'amputation. L'âge moyen était de 72,0 ± 9,9 ans. Le risque de mortalité était plus élevé chez les patients n'ayant pas reçu de GDMT par rapport à ceux sous GDMT (31,2 % contre 24,5 % ; HR : 1,37, IC à 95 % : 1,25-1,50 ; P < 0,001), ainsi que le risque d'amputation (16,0 % contre 13,2 % ; HR : 1,20 ; IC à 95 % : 1,08-1,35 ; P < 0,001). Taux de GDMT entre les sites et les fournisseurs allant de 0 % à 100 %, des performances inférieures se traduisant par un risque plus élevé.
Conclusion
Près de la moitié des patients recevant une IVP dans ce registre national de qualité n'étaient pas sous GDMT, ce qui était associé à un risque accru de mortalité et d'amputation majeure. Les efforts d'amélioration de la qualité des soins vasculaires devraient se concentrer sur le GDMT chez les patients subissant une IVP.
Le traitement des atteintes CV doit être optimal.....surtout dans l'AOMI
5
https://doi.org/10.1016/j.jaccao.2022.10.014
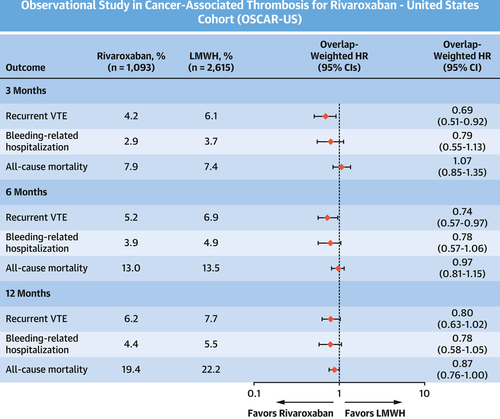 Efficacité et innocuité du rivaroxaban par rapport à l'héparine de bas poids moléculaire
Efficacité et innocuité du rivaroxaban par rapport à l'héparine de bas poids moléculaireLe rivaroxaban a été associé à une réduction de 31 % du risque de thromboembolie veineuse récurrente (TEV) par rapport à l'héparine de bas poids moléculaire (HBPM) (HR : 0,69 ; IC 95 % : 0,51-0,92) à 3 mois. Aucune différence dans les hospitalisations liées aux saignements ou la mortalité toutes causes confondues n'a été observée (HR : 0,79 ; IC à 95 % : 0,55-1,13 et HR : 1,07 ; IC à 95 % : 0,85-1,35, respectivement) à 3 mois. Le rivaroxaban a réduit les TEV récurrents (HR : 0,74 ; IC à 95 % : 0,57-0,97) mais pas les hospitalisations liées aux saignements ni la mortalité toutes causes confondues à 6 mois. À 12 mois, aucune différence n'a été observée entre les cohortes pour aucun de ces 3 résultats.
Les anticoagulants oraux à action directe (AOD) sont des alternatives à l'héparine de bas poids moléculaire (HBPM) chez la plupart des patients atteints de thrombose associée au cancer (CAT).
Objectifs
Cette étude visait à comparer l'efficacité et l'innocuité du rivaroxaban et de l'HBPM pour le traitement de la thromboembolie veineuse (TEV) chez les patients atteints d'un type de cancer actif non associé à un risque élevé de saignement AOD.
Méthodes
Une analyse des dossiers de santé électroniques de janvier 2012 à décembre 2020 a été réalisée. Les patients étaient des adultes, avaient un cancer actif, ont présenté un événement CAT index et ont été traités par rivaroxaban ou HBPM. Les patients atteints de cancers à haut risque établi de saignement sous AOD ont été exclus. Les covariables de base ont été équilibrées à l'aide de la pondération du score de propension et du chevauchement. Les RR avec des IC à 95 % ont été calculés.
Résultats
Nous avons identifié 3708 patients CAT traités par rivaroxaban (29,5%) ou HBPM (70,5%). La durée médiane (25e-75e centiles) sous anticoagulation était de 180 (69-365) et 96 (40-336) jours pour les patients sous rivaroxaban et HBPM. A 3 mois, le rivaroxaban était associé à une réduction de 31% du risque de récidive de TEV vs HBPM (4,2% vs 6,1% ; HR : 0,69 ; IC 95% : 0,51-0,92). Aucune différence dans les hospitalisations liées aux saignements ou la mortalité toutes causes confondues n'a été observée (HR : 0,79 ; IC à 95 % : 0,55-1,13 et HR : 1,07 ; IC à 95 % : 0,85-1,35, respectivement). Le rivaroxaban a réduit le risque de récidive de TEV (HR : 0,74 ; IC à 95 % : 0,57-0,97) mais pas les hospitalisations liées aux saignements ni la mortalité toutes causes confondues à 6 mois. À 12 mois, aucune différence n'a été observée entre les cohortes pour aucun des résultats mentionnés précédemment.
COMPÉTENCE EN CONNAISSANCES MÉDICALES : Chez les patients atteints d'un cancer actif (à l'exclusion des cancers de l'œsophage, de l'estomac, du côlon non réséqué, de la vessie et de la plupart des cancers du système nerveux central et de la leucémie) atteints de TEV, le rivaroxaban a été associé à un risque réduit de TEV récurrent par rapport aux HBPM à 3 et 6 mois. Ces données appuient les recommandations actuelles des lignes directrices du CAT.
Conclusion
Chez les patients cancéreux actifs ayant subi une MTEV et ne présentant pas de risque élevé de saignement sous AOD, le rivaroxaban a été associé à un risque réduit de récidive de MTEV par rapport aux HBPM à 3 et 6 mois mais pas à 12 mois. (Étude observationnelle sur la thrombose associée au cancer pour le rivaroxaban - Cohorte des États-Unis [OSCAR-US] ; NCT04979780 )
RIVAROXABAN > HBPM dans le CANCER/MTEV , possible pour le risque de récidive
6
https://doi.org/10.1016/j.jaccao.2022.12.008
https://www.jacc.org/doi/10.1016/j.jaccao.2022.12.008
Article libre d'accès
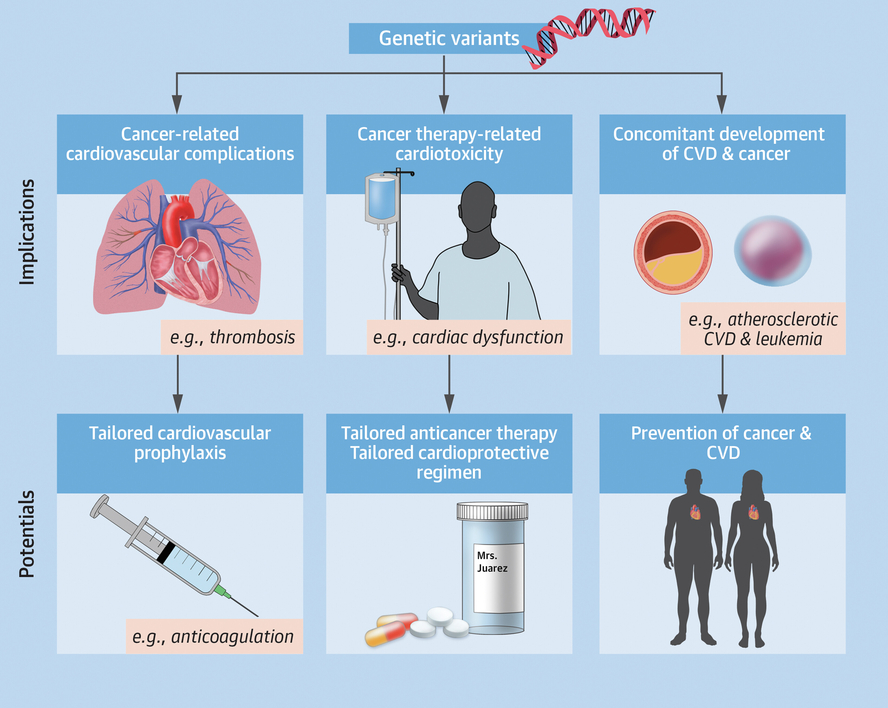
Les antécédents génétiques peuvent avoir 3 implications principales concernant les maladies CV chez les patients atteints de cancer ( Figure 1 ) :
1) la susceptibilité aux complications CV liées au cancer, telles que les complications thromboemboliques (c'est-à-dire, les mutations du facteur V Leiden et les tumeurs avec mutations JAK2 ou K-ras sont tous deux associés à un risque accru de thrombose associée au cancer) 6 ;
2) la susceptibilité au développement concomitant d'un cancer et d'une maladie CV, comme avec l'hématopoïèse clonale de mutations potentielles indéterminées qui peuvent ouvrir la voie à la fois à des hémopathies malignes et à une maladie CV athéroscléreuse 7; et
3) la susceptibilité à la cardiotoxicité des thérapies anticancéreuses. Concernant cette dernière implication, un nombre croissant d'études ont montré que des variants génétiques spécifiques peuvent modifier positivement ou négativement le risque de cardiotoxicité pour différentes classes de médicaments anticancéreux, tels que les anthracyclines ou les agents ciblant HER2
Un pas en avant important serait l'identification de cibles pour la prévention du développement du cancer et des maladies CV dans la population générale.
Revue Médicale Suisse 2023 et Cardio Toxicité/Cancer
https://www.revmed.ch/revue-medicale-suisse/2023/revue-medicale-suisse-817/prise-en-charge-cardio-oncologique-un-nouveau-defi-pour-le-praticien
• Les FRCV doivent être systématiquement recherchés et traités avant, pendant et après l’exposition à des thérapies cardiotoxiques
SCORE HFA-ICOS
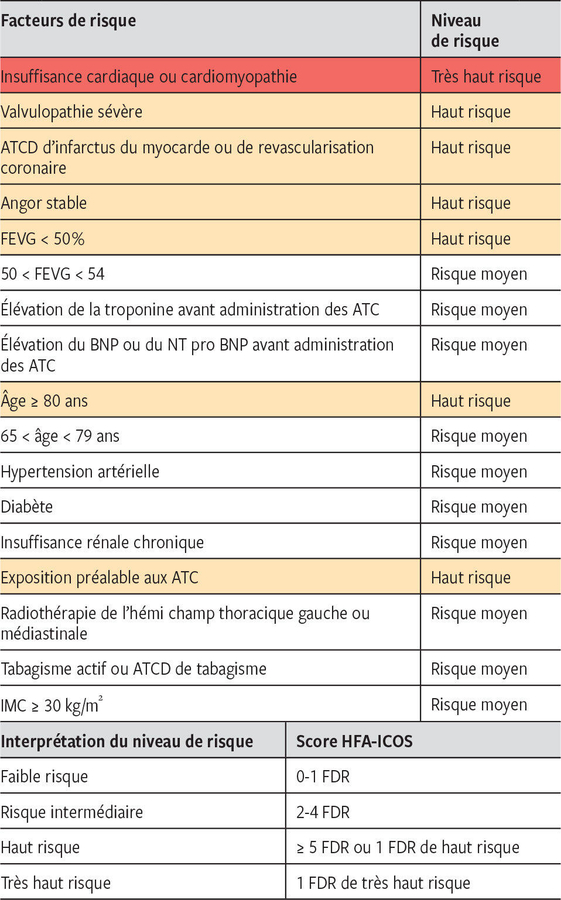
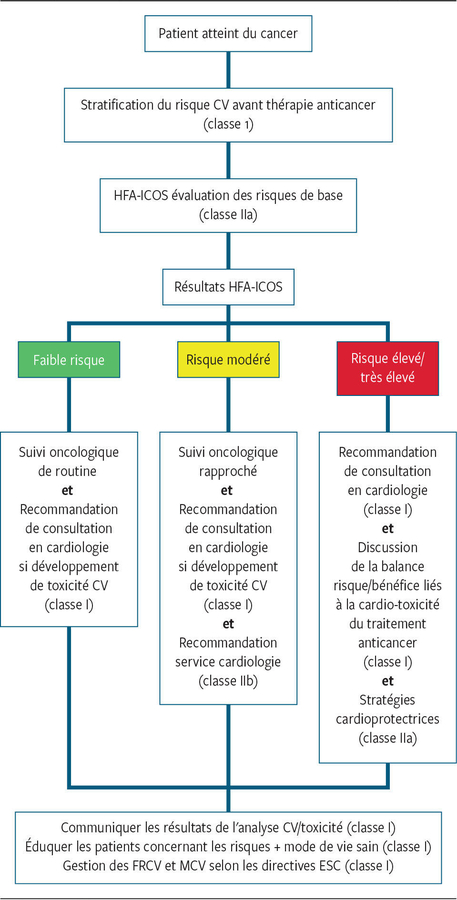 https://www.revmed.ch/revue-medicale-suisse/2023/revue-medicale-suisse-817/prise-en-charge-cardio-oncologique-un-nouveau-defi-pour-le-praticien
https://www.revmed.ch/revue-medicale-suisse/2023/revue-medicale-suisse-817/prise-en-charge-cardio-oncologique-un-nouveau-defi-pour-le-praticienImportance de l'échelle de cardiotoxicité en cancérologie : HFA-ICOS


