Consultation
-
Au secours Hippocrate ?
 un colloque si singulier
un colloque si singulier -
Médecine Vasculaire "le temps"
 “Le temps de la réflexion est une économie de temps.” Publius Syrus
“Le temps de la réflexion est une économie de temps.” Publius Syrus
Consultation de Médecine Vasculaire
(hors actes thérapeutiques en phlébologie)Une consultation en Médecine Vasculaire se déroule en 4 actes, une ouverture et une conclusion.
OUVERTURE: l’examen clinique complet, prise de connaissance de l’indication de la consultation afin de répondre clairement à la question posée par le médecin demandeur.
ACTE 1: la réalisation d’un examen para clinique, écho-Doppler, prise de pressions, capillaroscopie, tapis roulant. La réalisation d’un acte technique par le médecin vasculaire et ce quelle que soit la prescription du médecin demandeur est sous la responsabilité du médecin vasculaire à la condition que la clinique le justifie.
Attention toutes les consultations en Médecine Vasculaire ne nécessitent pas de réaliser un acte technique.
Dans un certain nombre de cas il s'agit uniquement d'une consultation: l'exemple de la MTEV est particulièrement propice à des consultations "renforcées".
- Bilan étiologique
- Bilan de thrombophilie prescription, suivi et gestion (tout est réalisable localement)
- Problèmes d’anticoagulation, de choix de traitement, de durée du traitement, interactions médicamenteuses
- MTEV et cancer : onco-thrombose
- MTEV de site inhabituel (veine saine, splanchnique, ovarienne, Mondor, membre supérieur…)
- Prévention de la MTEV en médecine et chirurgie
- Prévention MTEV en cas de grossesse chez les patientes à risque de MTEV……
Autant de situation où l'acte technique est inutile.
ACTE 2 : diagnostique, présentation de ce diagnostic au patient avec les explications nécessaires
ACTE 3: thérapeutique là encore avec les explications nécessaires
ACTE 4: réalisation courrier, compte rendu, ordonnance (s) etc.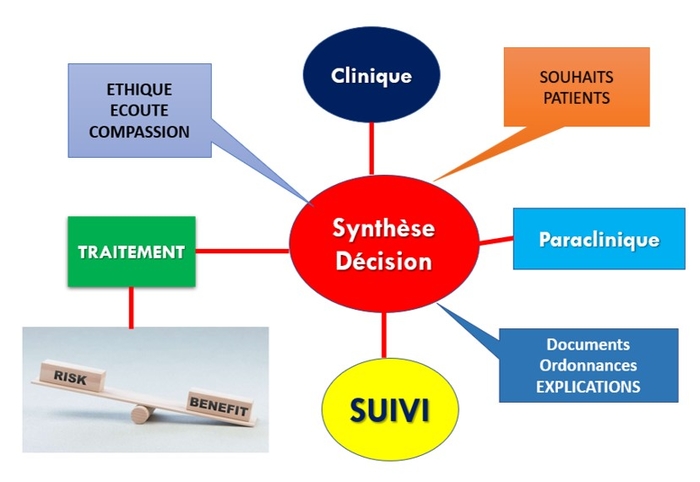
CONCLUSION: synthèse de tout ce qui a été réalisé afin de s’assurer que tout a été compris par le patient et son entourage s’il est présent.
Remarque : une consultation de Médecine Vasculaire c'est aussi penser au dépistage. Dépistage échographique de l'anévrisme de l'aorte abdominale (AAA) : hommes et femmes de plus de 65 ans, hommes et femmes de plus de 50 ans si un parent au premier dégré a présenté un AAA. Cela doit être systématique quelque soit le motif de consultation , temps passé < 60 secondes. Autre dépistage mais au cas par en fonction de la présence de facteurs de risque cardiovasculaiures, celuis de l'artériopathie chronique oblitérante des membres inférieures (AOMI) par la mesure de l'Index de Pression à la Cheville (IPSC), temps passé 5 mn au Doppler Contnu. En cas de découverte d'une AOMI possibilité de reconvoquer le patient pour un examen arétriel complet.
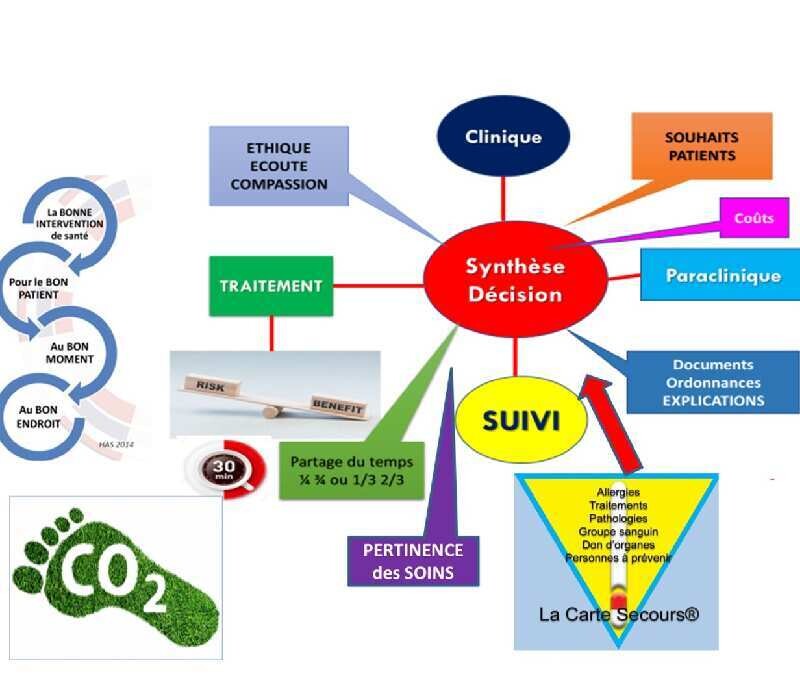
S’il on suit cette trame, le problème temps qui va se poser automatiquement, et c’est là qu’intervient la question du partage du temps.Trop souvent l’acte technique est hypertrophié au dépens de tout le reste et c’est cette partie qu’il faut comprimer, réduire tout en maintenant la qualité de l’examen.
Sur une consultation de 30 mn, la technique ne devrait pas dépasser 10 mn voire 15 mn, l’hypertrophier dénature l’acte médical dans son ensemble.
C’est avec le temps que l’on arrive à un bon partage du temps, le bon tempo.
Afin de pouvoir rester dans le temps il faut suivre sa check-list personnelle, pathologie par pathologie afin de ne rien oublier, nous acquérons des automatismes au fil du temps qui rendent tout ceci possible. Nous sommes perfectibles, chacun a sa personnalité, ses habitudes, c’est à chacun de trouver le bon rythme.
Toutes les disciplines qui pratiquent un acte technique au cours de la consultation sont soumises au partage du temps.
 https://www.jle.com/fr/ouvrages/e-docs/la_check_list_de_la_medecine_vasculaire_318171/ouvrage.phtml
https://www.jle.com/fr/ouvrages/e-docs/la_check_list_de_la_medecine_vasculaire_318171/ouvrage.phtml
« On a toujours bien assez de temps lorsqu'on l'emploie bien. » Goethe#VACCINE2.0 -
Partage d'expérience sur l'AOMI
 #septembremoisarteriopathie
#septembremoisarteriopathie
"La connaissance s'acquière par l'expérience, tout le reste n'est que de l'information."Albert Einstein
La consultation en cas d'artériopathie chronique oblitérante des membres inférieurs (AOMI) au stade d'ischémie d'effort est une consultation à la fois complexe et passionnante.
Nous allons la démultiplier en insistant sur les passages obligés
Rappel :
https://vimeo.com/showcase/7482226/video/750502755
MOTIF de CONSULTATION
Le plus souvent il s'agit d'une ou d'un patient adressé pour une claudication intermittente, mais toute claudication n'est pas obligatoirement artérielle
Temps 1 : l'anamnèse avec une description précise de la symptomatologie, attention aux diagnostics différentiels de la claudication (veineuse, rhumatologique etc), attention à la cludication d'origine intriquée , artérielle et rhumatologique Temps 2 : l'évaluation des FDRCV
Temps 2 : l'évaluation des FDRCV
Temps 3 : l'évaluation des facteurs de co morbidité
Temps 4 : l'examen clinique, passage obligé avec un attention pour les pouls, la peau (chaleur, froideur, aspect des téguments cutanés....), lecture attentive des pieds , palpation abdominale. La topographie précise de la claudication aide à localiser rapidement les lésions artérielles.
Temps 5 : réalisation de l'écho-Doppler des artères des MI, de l'aorte abdomoinale aux artères de pieds. A noter que le flux de l'aorte abdominale est un bon indicateur de ce qui se passe en aval.
Rappel : poser la sonde d'écho-Doppler en regard d'une artère c'est analyser de manière simultanée 4 paramètres.
- Visualisation artère en mode B,
- flux en couleur,
- analyse vélocimétriques (courbe)
- et enfin le son (si utile)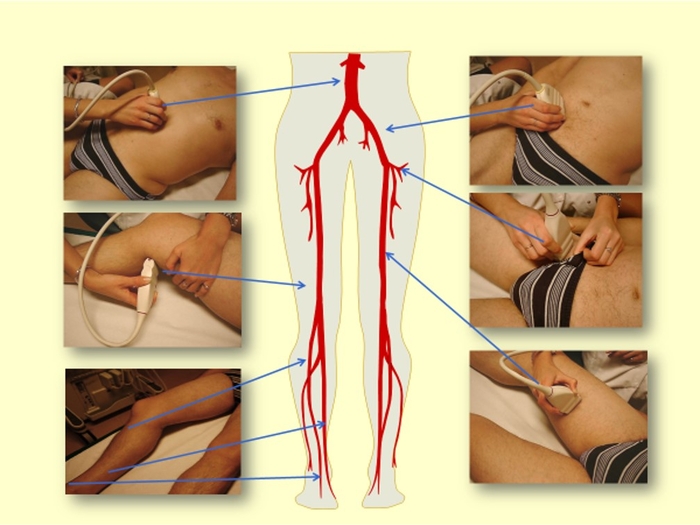
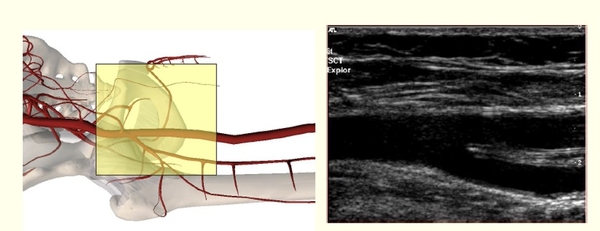
Réduire cet examen à l'enregistement de courbes est incomplet.Utilisation de critères vélocimétriques validés
Terminer par la mesure de l'IPS à la cheville (ou ,l'IPSo) avec au préalable avoir pris le TA aux deux M Sup.Et n'oubliez pas de "faire parler l'écho" : https://medvasc.info/1385-il-faut-faire-parler-l-écho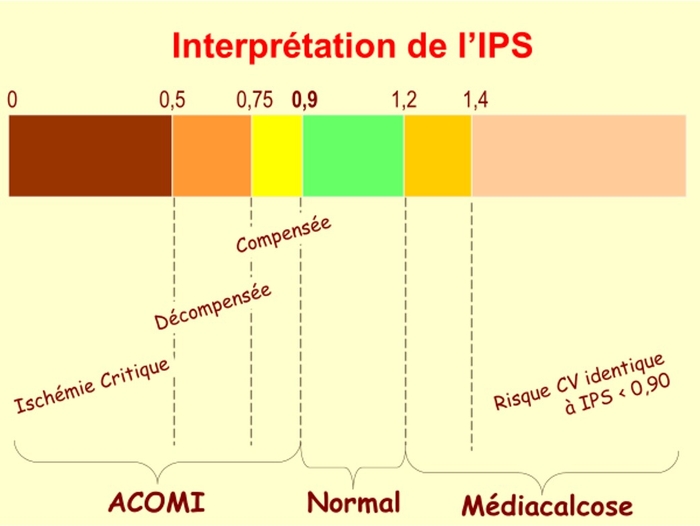 L'écho Doppler va permettra de localiser les sténoses et les thromboses, d'apprécier la collatéralité, évaluer la tolérance hémodynamique des lésions de manière globale.
L'écho Doppler va permettra de localiser les sténoses et les thromboses, d'apprécier la collatéralité, évaluer la tolérance hémodynamique des lésions de manière globale.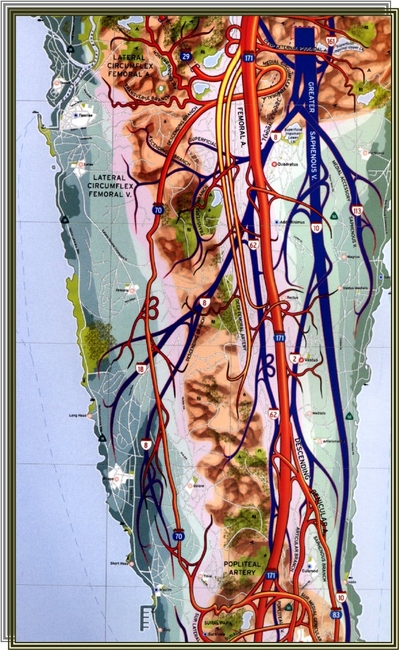
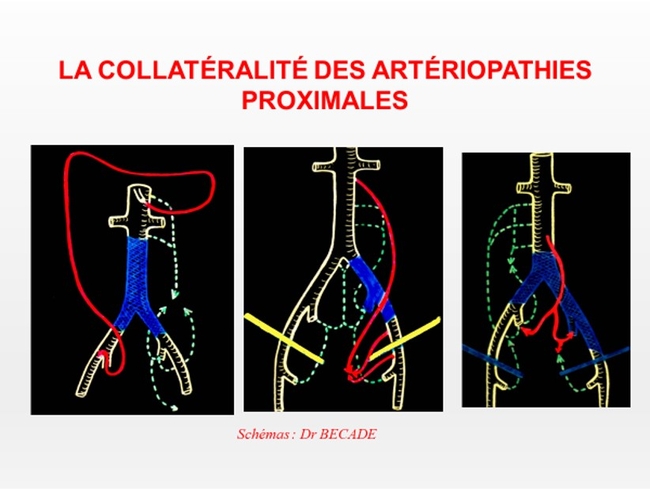
Collatéralité, détectable en écho-Doppler avec évaluation sur le plan hémodynamique
Temps 6 : si l'AOMI est confirmée, controle dans le même le même temps des vaisseaux du cou et de l'aorte abdominale (anévrisme)
Temps 7 : poursuite de la consultaton alors que le patient est rhabillé par l'annonce du diagnostic, les explications sur ce qu'est une AOMI, le pourquoi du comment.....
Temps 8 : la synthèsedoit mettre en adéquation tous les paramétres recueilis , c'est l'équation magique de l'AOMI : données cliniques,les antécédents, liste des FDRCV, liste des co morbitiés,les données écho-Doppler dans leur globalité, traitement en cours, ressenti du patient et ses souhaits
Temps 9 : c'est la prise de décision thérapeutique qui sera modulée en fonction de toutes les données précédentes
Temps 10 : revenir sur l'ensemble des FDRCV à corriger
Temps 11 : la première ordonnance , Antiplaquettaire, Statine, IEC, correction des FDRCV, activité physique (prescription type AP)....en fait le patient doit changer de vie d'où la difficulté à le convaincre, ça prend du temps , mais on y arrive, avec la collaboration de l'entourage familial. Dans le même temps prescription bilan biologique complet si non récent.
Temps 12 : conseils diététiquesTemlps 13: si pas de suivi cardiologique, bilan cardiologique à prescrire
Temps 14 : programmation du suivi
- si le traitement est médical (sans avoir recours à d'autres imageries) et si les caractéristiques de l'AOMI le permettent, nouveau rdv entre 6 mois et 1 an, à 6 mois une consulation médicale simpose, elle est le plus souvent suffisante, puis suivi annuel. Les artériopathes doivent faire l'objet d'un suivi trimestriel par leur médecin traitant.
- si l'AOMI est limite sur le plan clinique etc, nouveau rdv dans 3 mois avant de décider d'"aller plus loin"
- si l'AOMI est d'emblé grave, prescription angio scanner etc
Temps 15 : chez certains patients ne pas oublier d'évaluer le score de précarité (score EPICES). De nombreuses artériopathes sont dans la précarité et cela peut avoir des conséquences sur leur prise en charge.
Temps 16 : la pertinence des soins, réflexion à avoir constamment
Face à un patient qui présente une affection il faut toujours se poser les questions suivantes :
- La prescription d’un examen para clinique quel qu’il soit va-t-elle me donner un renseignement utile pour ce patient ?
- Cet examen ne fait-il pas double emploi avec les examens précédemment réalisés ?
- Est-ce qu’en fonction des résultats ma conduite diagnostique et ou thérapeutique seront t elles modifiées ?
- La prescription d’un traitement quel qu’il soit va-t-elle être utile ou inutile chez ce patient.
- Est ce que j'ai évalué lors de cette prescription les coûts et les interactions avec le traitement en cours ?
- Ma démarche est-elle conforme aux recommandations actuelles ?
- Suis-je éthiquement irréprochable ?
- Est-ce que le patient a compris, le pourquoi du comment (dialogue, écoute, explications, souhaits)
La PERTINENCE des SOINS c’est la bonne prescription (biologie, imagerie , traitement etc.) au bon moment pour le bon patient.
Ce paramètre doit faire partie de votre décision médicale pour tous les patients.Temps 17 : rédaction lettre au médecin traitant avec un compte rendu intégré, la partie écho-Doppler doit être courte, double de cette lettre au patient et au cardiologue Lettre strictement verso si cela est posssible.
Ces "17 temps" prennent du temps pour cette première consultation AOMI, c'est la même chose pour la première consultation TVP, 17 temps = 17 mn , le compte est bon.
La répartition du temps pour cette consultation est donc déterminante : temps moyen 30 mn, 10 mn pour la technique , et 20 mn pour le "colloque singulier". Avec l'expérience née l'intuition, il faut avoir un pilotage automatique de cette consultation. L'habitude fait que l'on n'oublie rien et que tout s'enchaîne naturellement.
Est ce que l'IA améliorera cette démarche , pas encore, par contre pour le dépistage elle est presque prête. L'intercation patient/médecin est la base de toute consultation et reste cette base. intangible.
Enfin le bons sens clinique est une valeur en perdition !Il est remplacé par un empilement d'examens inutiles et couteux. Mais cela peut se corriger avec le dialogue et la bonne volonté.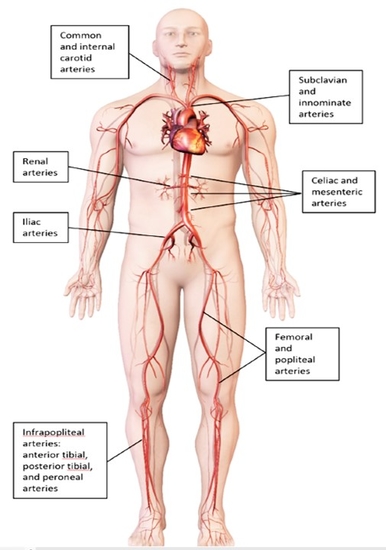

Extraits de la Check-List de la Médecine Vasculaire, JPL et P Henneton, Ed DOIN 2020