MEDVASC:
Parler de tout sans masquesans peursans tabou
Les propos qui sont tenus ici n’engagent que leur auteur.
Les textes sont actualisés régulièrement et corrigés en cas d'erreur
Derniers billets du blog
Progrès en imagerie ultrasonore sans contraste pour les flux à faible vitesse
Vers l'infiniment petit
Lire l'article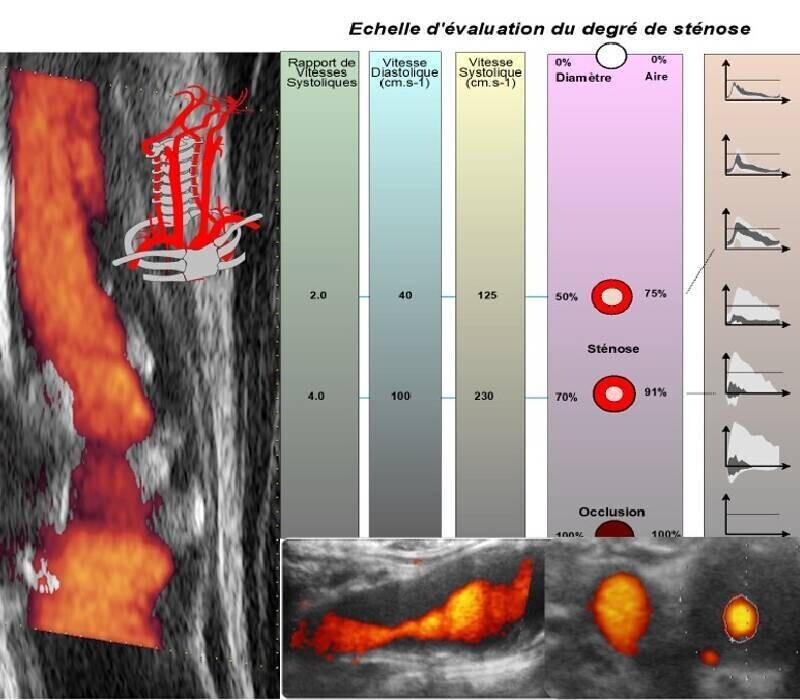
ECST-2 : sténose carotide, TTT médical optimal (TMO) vs Chie + TMO
La sténose carotidienne fait toujours débat









