“If I go the turkish bath, I risque, I risque énormément. But if I reste ici, I risque encore plus... So, I risque on the two tableaux !” Gérard Oury
“L'espérance est un risque à courir.” Georges Bernanos
https://www.sciencedirect.com/science/article/abs/pii/S1936879824011944
Au cours des dernières décennies, de grandes avancées ont été réalisées dans la prise en charge antithrombotique des patients subissant des interventions percutanées, mais la plupart des données probantes disponibles proviennent d'études menées dans le cadre d'interventions cardiaques. Les schémas thérapeutiques antithrombotiques utilisés chez les patients subissant des interventions cardiaques percutanées, en particulier coronaires, sont fréquemment extrapolés aux patients subissant des interventions non cardiaques. Cependant, les différences de profil de risque de la population traitée et les types d'interventions réalisées peuvent se traduire par des différences dans la sécurité et l'efficacité associées au traitement antithrombotique. Les interventions percutanées non cardiaques sont couramment pratiquées chez les patients à risque hémorragique élevé, ce qui peut en effet avoir un impact sur les résultats, soulignant ainsi l'importance de la stratification du risque pour guider les processus de prise de décision clinique. Dans cette revue, nous évaluons les données probantes disponibles sur le traitement antithrombotique chez les patients à risque hémorragique élevé subissant des interventions percutanées non cardiaques.
Points forts
Il existe peu de données probantes sur le schéma thérapeutique antithrombotique optimal à utiliser chez les patients subissant des interventions percutanées non cardiaques. Les stratégies antithrombotiques dans ce contexte reflètent souvent empiriquement celles des patients subissant des interventions coronariennes percutanées. De même, les données probantes sur l'incidence et l'impact pronostique des saignements ainsi que sur les classifications HBR sont rares par rapport au contexte coronarien.
Les patients qui subissent des interventions non cardiaques sont souvent caractérisés par un risque accru de saignement. En fait, ces procédures sont souvent réservées aux patients présentant des risques chirurgicaux et hémorragiques prohibitifs (par exemple, âge avancé, comorbidités multiples). De plus, il existe des différences dans la thrombogénicité des dispositifs utilisés et dans la sécurité et l'efficacité de protocoles antithrombotiques spécifiques entre les interventions cardiaques et non cardiaques.
Dans cette revue, nous discutons des définitions et de l’impact clinique de l’HBR chez les patients subissant des interventions percutanées non cardiaques et des implications pour les schémas thérapeutiques antithrombotiques dans cette population.-
La SUITE en IMAGES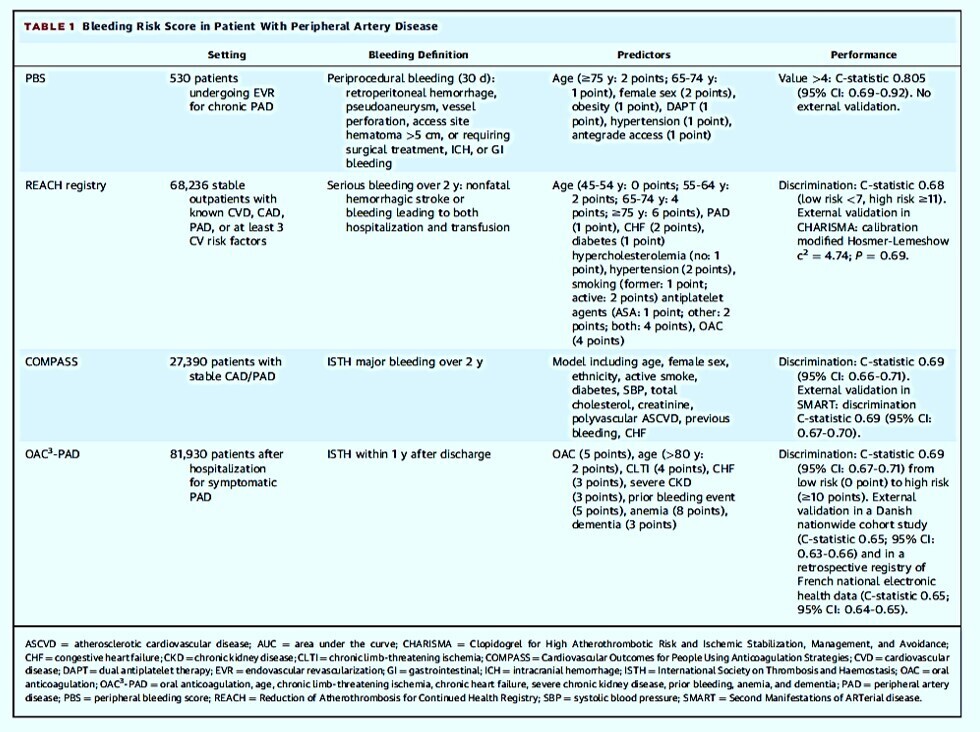
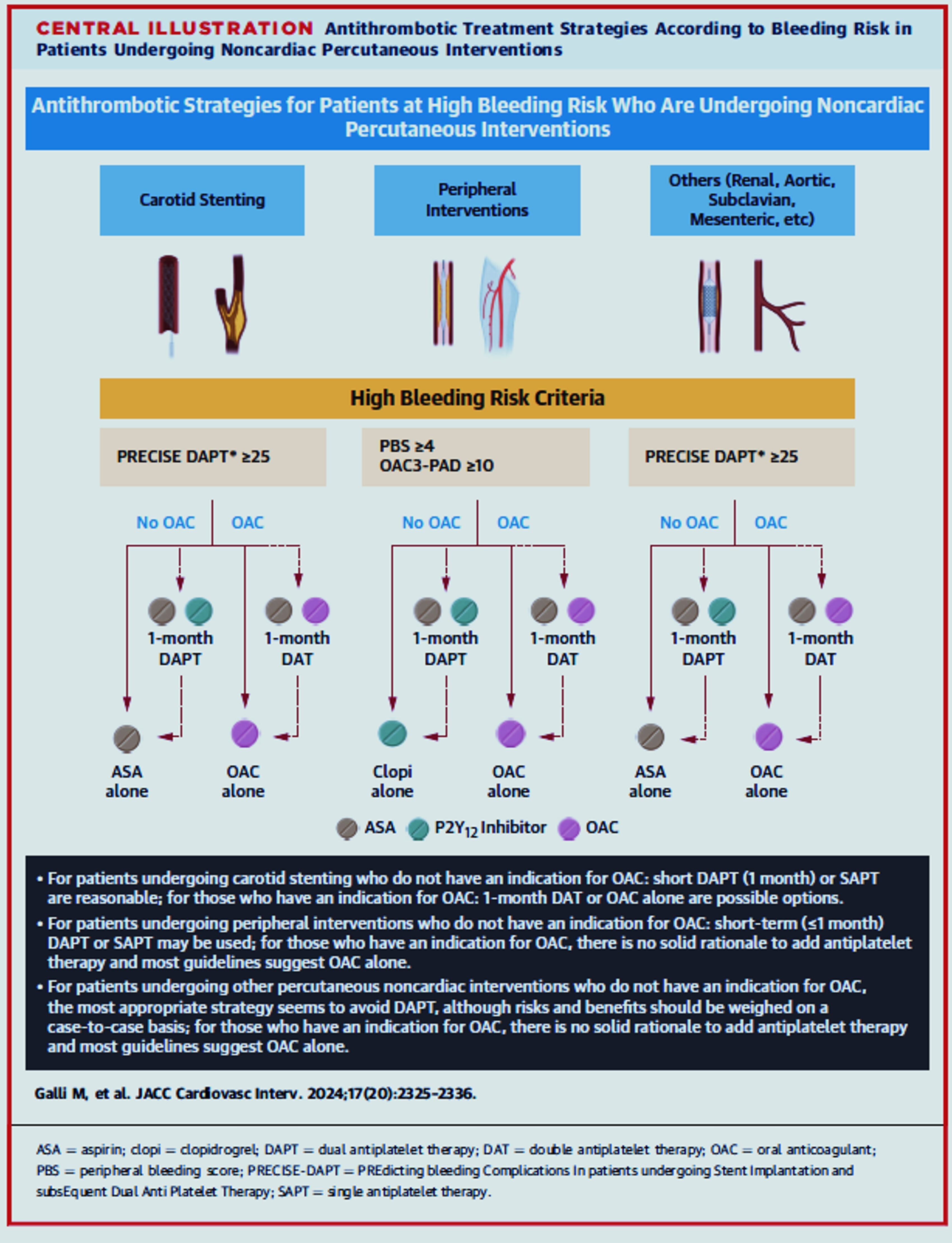
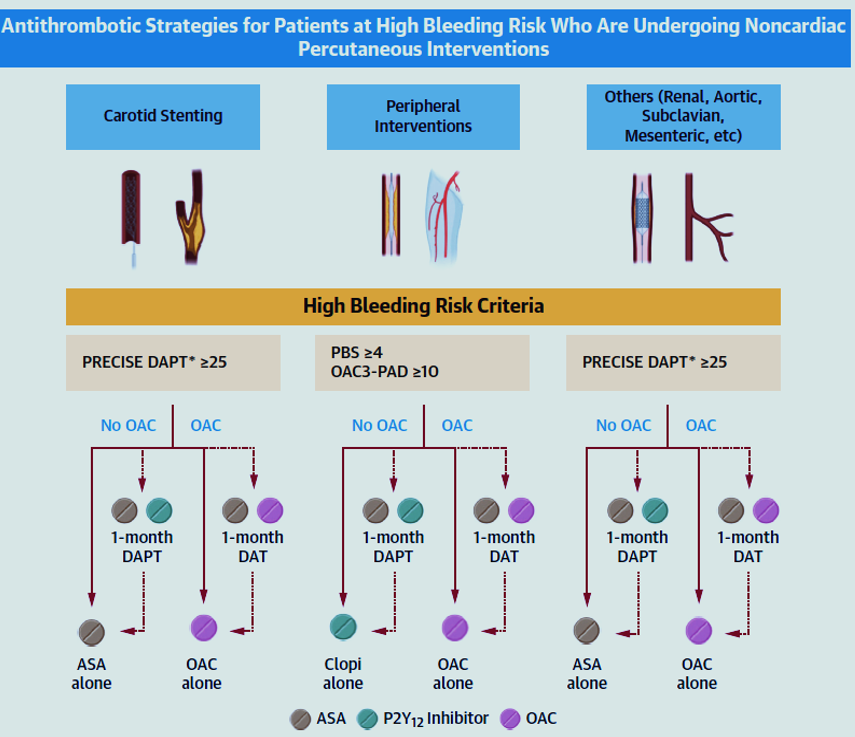
-
Pour les patients subissant un stenting carotidien sans indication d'anticoagulation orale (ACO) :
• Une double anti agrégation plaquettaire (DAPT) de courte durée (1 mois) ou une anti agrégation plaquettaire simple (SAPT) sont des options raisonnables.
• Pour ceux ayant une indication d'ACO : une thérapie antithrombotique double (DAT) d'un mois ou l'ACO seule sont des options possibles.
Pour les patients subissant des interventions périphériques sans indication d'ACO :
• Une DAPT à court terme (≤1 mois) ou une SAPT peuvent être utilisées.
• Pour ceux ayant une indication d'ACO, il n'y a pas de justification solide pour ajouter une thérapie antiplaquettaire et la plupart des directives suggèrent l'ACO seule.
Pour les patients subissant d'autres interventions percutanées non cardiaques sans indication d'ACO :
• La stratégie la plus appropriée semble être d'éviter la DAPT, bien que les risques et les avantages doivent être évalués au cas par cas.
• Pour ceux ayant une indication d'ACO, il n'y a pas de justification solide pour ajouter une thérapie antiplaquettaire et la plupart des directives suggèrent l'ACO seule.
SCORE PBS
Costa F, van Klaveren D, James S, Heg D, Räber L, Feres F, Pilgrim T, Hong MK, Kim HS, Colombo A, Steg PG, Zanchin T, Palmerini T, Wallentin L, Bhatt DL, Stone GW, Windecker S, Steyerberg EW, Valgimigli M; PRECISE-DAPT Study Investigators. Derivation and validation of the predicting bleeding complications in patients undergoing stent implantation and subsequent dual antiplatelet therapy (PRECISE-DAPT) score: a pooled analysis of individual-patient datasets from clinical trials. Lancet. 2017 Mar 11;389(10073):1025-1034. doi: 10.1016/S0140-6736(17)30397-5. PMID: 28290994 -
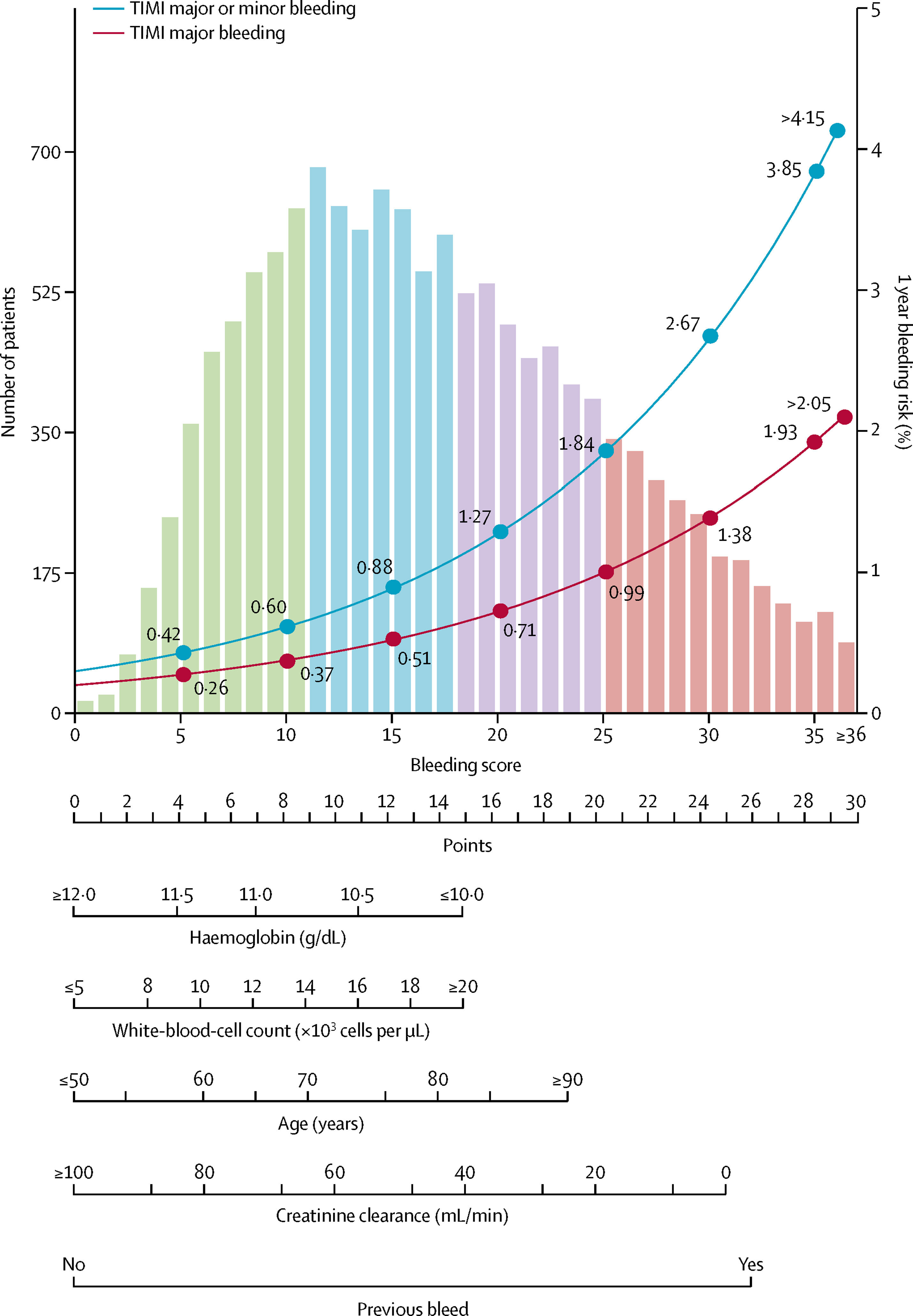
omogramme du score PRECISE-DAPT pour l'application au chevet du patient
Les courbes de risque se réfèrent aux saignements majeurs ou mineurs TIMI (Thrombosis in Myocardial Infarction) extrahospitaliers et aux saignements majeurs TIMI à 12 mois pendant le traitement par bithérapie antiplaquettaire (DAPT). L'histogramme se réfère à la distribution du score PRECISE-DAPT dans la cohorte de dérivation : barres vertes, premier quartile du score (risque très faible) ; barres bleues, deuxième quartile du score (risque faible) ; barres violettes, troisième quartile du score (risque modéré) ; et barres rouges, quatrième quartile du score (risque élevé).
Le score PRECISE-DAPT (âge, clairance de la créatinine, hémoglobine, numération des globules blancs et saignement spontané antérieur) a montré un indice C pour les saignements majeurs ou mineurs TIMI extrahospitaliers de 0,73 (IC à 95 % 0,61-0,85) dans la cohorte de dérivation, et de 0,70 (0,65-0,74) dans la cohorte de validation de l'essai PLATO et de 0,66 (0,61-0,71) dans la cohorte de validation du registre BernPCI. Une durée de DAPT plus longue a augmenté significativement les saignements chez les patients à haut risque (score ≥ 25), mais pas chez ceux ayant des profils de risque plus faibles ( interaction p = 0,007), et a exercé un bénéfice ischémique significatif uniquement dans ce dernier groupe.
Interprétation : Le score PRECISE-DAPT est un score de risque simple à cinq éléments, qui fournit un outil standardisé pour la prédiction des saignements extrahospitaliers pendant la DAPT. Dans le cadre d'un processus d'évaluation clinique complet, cet outil peut aider à la prise de décision clinique concernant la durée du traitement.
https://pubmed.ncbi.nlm.nih.gov/28290994/
SCORE PRECISE OAC-3PAD
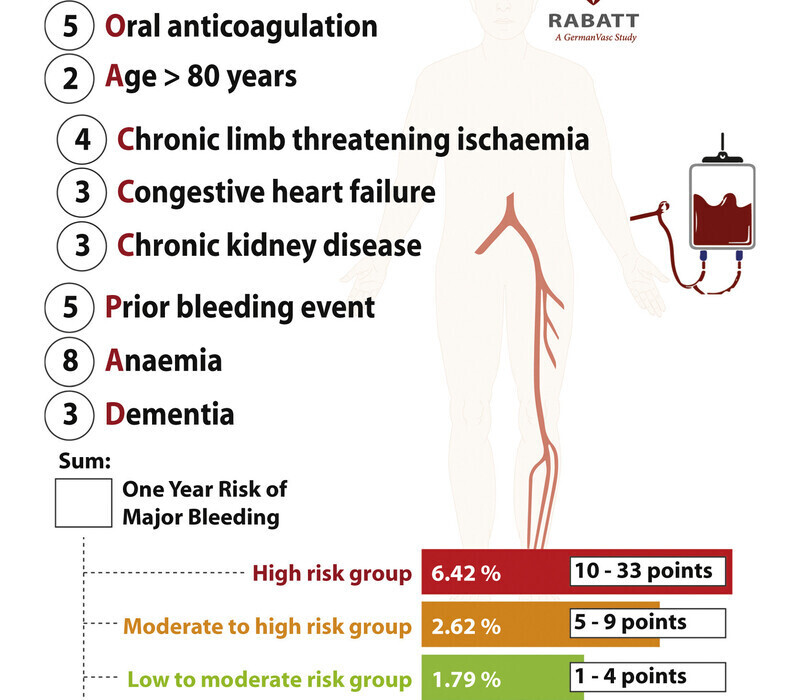
Le score de risque OAC 3 -PAD prédit les événements hémorragiques majeurs un an après une hospitalisation pour maladie artérielle périphérique
Behrendt CA, Kreutzburg T, Nordanstig J, Twine CP, Marschall U, Kakkos S, Aboyans V, Peters F. The OAC3-PAD Risk Score Predicts Major Bleeding Events one Year after Hospitalisation for Peripheral Artery Disease. Eur J Vasc Endovasc Surg. 2022 Mar;63(3):503-510. doi: 10.1016/j.ejvs.2021.12.019. Epub 2022 Feb 4. PMID: 35125278.
https://www.ejves.com/article/S1078-5884(21)00972-2/fulltext
Nationwide Study in France To Predict One-Year Major Bleeding and Validate the OAC3-PAD Score in Patients Undergoing Revascularisation for Lower Extremity Artery Disease
Fabien Lareyre, Christian-Alexander Behrendt, Christian Pradier, Nicla Settembre,
Arindam Chaudhuri, Roxane Fabre, Juliette Raffort, Laurent Bailly European Journal of Vascular & Endovascular Surgery , April 2023 in press
https://www-sciencedirect-com.proxy.insermbiblio.inist.fr/science/article/pii/S1078588423003386
Commentaire
L'incidence des hémorragies majeures à un an était de 13 672 patients (8,5 %). sur une série française rétrospective entre 2013 et 2022.
Le risque hémorragique en cas d'AOMI et revascularisation est multiple , les items du score le rappellent.
- l'AOMI en France est sous traitée : 30% des patients sont en "trithérapies"
- Ils sont âgés, souvent fragiles et polymédicamentés
- l'association Rivaroxaban 2.5 mg X 2 plus Aspirine 100 mg a une AMM (étude VOYAGER)
- Il faut tenir compte de ce traitement qui peut augmenter le risque hémorragique mais qui est aussi bénéfique, donc le risque hémorragique sera de toute façon à évaluer
Mais en fait tout n'est pas si simple
- La multiplicité des scores en médecine rend difficile leur utilisation en pratique quotidienne, on en dénombre plus de 650 toutes spécialités confondues
- La médecine algorithmique et scoring que l'on nous promet va t elle révolutionner notre pratique. NON si on reste fidèle à la médecine Hippocratique car le patient, celui qui souffre en a besoin et OUI si on rentre dans la médecine "ChatBotée" , la médecine instrumentalisée par une IA non maîtrisée par les médecins sera catastrophique
- En 2016 nous avions avec Jean Noel Poggi , écrit le "livre des scores en médecine vasculaire : POSSEIDON (Bayer) : POcket ScorE vasculaIre Disponible On Net" .Nous avions colligé 137 scores avec de multiples scores hémorragiques.
- Une constatation : aucune compétition dans l'élaboration d'un score en médecine, ,un assemblage d'informations diverses qui additionnées ou soustraites permettent d'affirmer ou l'éliminer une affection, d'évaluer un risque, un sur risque ou l'absence de risque.
- Le Pr Silvy Laporte (Saint Etienne, PU-PH) qui avait préfacé POSEIDON écrivant "un score de prédiction clinique n'est utile que si il permet une sanction diagnostique ou thérapeutique. L'utilité du score devrait donc elle-même être évaluée par un essai spécifique randomisé. Est-il nécessaire de rappeler qu'il ne s'agit pas d'opposer démarche intuitive, subjective, basée sur l'expérience et décision basée sur un score . Les scores ne peuvent être l' essentiel de la prise de décision, mais seulement un support à celle-ci"
- Si on reprend tous les scores hémorragiques en vasculaire et en cardiologie aucun d'eux n'évitera une hémorragie notamment chez les personnes âgées
- Les items de OAC3- Score PAD sont présents dans notre démarche au quotidien mais avec une quantification intuitive née de notre expérience.
- Par contre ce qui est à retenir des scores , ce sont leurs items qui doivent être intégrés dans toute décision médicale
- Compte-tenu du nombre de patients inclus dans l'article de Fabien Lareyre, l'IA devrait mettre à notre disposition ses performances pour les appliquer en pratique courante, dans la VRAIE VIE
- Un score qui révolutionne ma pratique et que j'applique : PREDICT-VTE
- Enfin l'IA devrait nous apporter un score prédictif d'hémorragie plus fiable
(https://medvasc.info/archives-blog/vte-predict-score)
A priori très bonne indication en cas de diabète (étude VOYAGER)

