
PRÉAMBULE
- Objectif principal : le consortium travaille actuellement au développement d'un outil d'information conçu pour faciliter une prise de décision partagée entre les médecins, les patients et leurs familles concernant la gestion des traitements anticoagulants et antiagrégants plaquettaires lors de la phase terminale
- Contexte de la recherche : le projet part du constat que l'arrêt de ces traitements est souvent une décision réactive (due à des complications comme des problèmes de déglutition ou des saignements) plutôt qu'une démarche proactive basée sur les valeurs et les préférences du patient
Les recherches du consortium soulignent que les événements hémorragiques sont fréquents chez ces patients (touchant 28,5 % des utilisateurs d'ATT), alors que les bénéfices cliniques du maintien de ces traitements en toute fin de vie restent incertains. - Financement et portée : Ce projet est soutenu par le programme de recherche et d'innovation Horizon Europe de l'Union européenne, ainsi que par l'organisme United Kingdom Research and Innovation. Il regroupe des experts de plusieurs institutions prestigieuses, notamment aux Pays-Bas (LUMC, UMC Utrecht), en France, au Danemark, en Pologne et au Royaume-Uni.
En résumé, le consortium SERENITY cherche à transformer les pratiques cliniques pour que la décision de poursuivre ou d'arrêter un traitement antithrombotique en fin de vie soit mieux documentée, moins risquée et plus conforme aux souhaits des patients.
TOWARDS CANCER PATIENT EMPOWERMENT FOR OPTIMAL USE OF ANTITHROMBOTIC THERAPY AT THE END OF LIFE https://serenity-research.eu/
L'ARTICLE
Antithrombotic Therapy Discontinuation, Bleeding, and Thromboembolic Events in Patients With Cancer During the Last Phase of Life: Insights From Primary Care Records
Arrêt des traitements antithrombotiques, saignements et événements thromboemboliques chez les patients atteints de cancer en fin de vie : enseignements tirés des dossiers de soins primaires
Article en libre accès
OBJECTIF
On ignore si les patients atteints de cancer continuent de bénéficier d’un traitement antithrombotique (ATT) en fin de vie. Nous avons estimé l’incidence de l’arrêt du traitement antithrombotique, des saignements et des événements thromboemboliques veineux (ETEV) et artériels (ETA) chez ces patients.
MÉTHODES
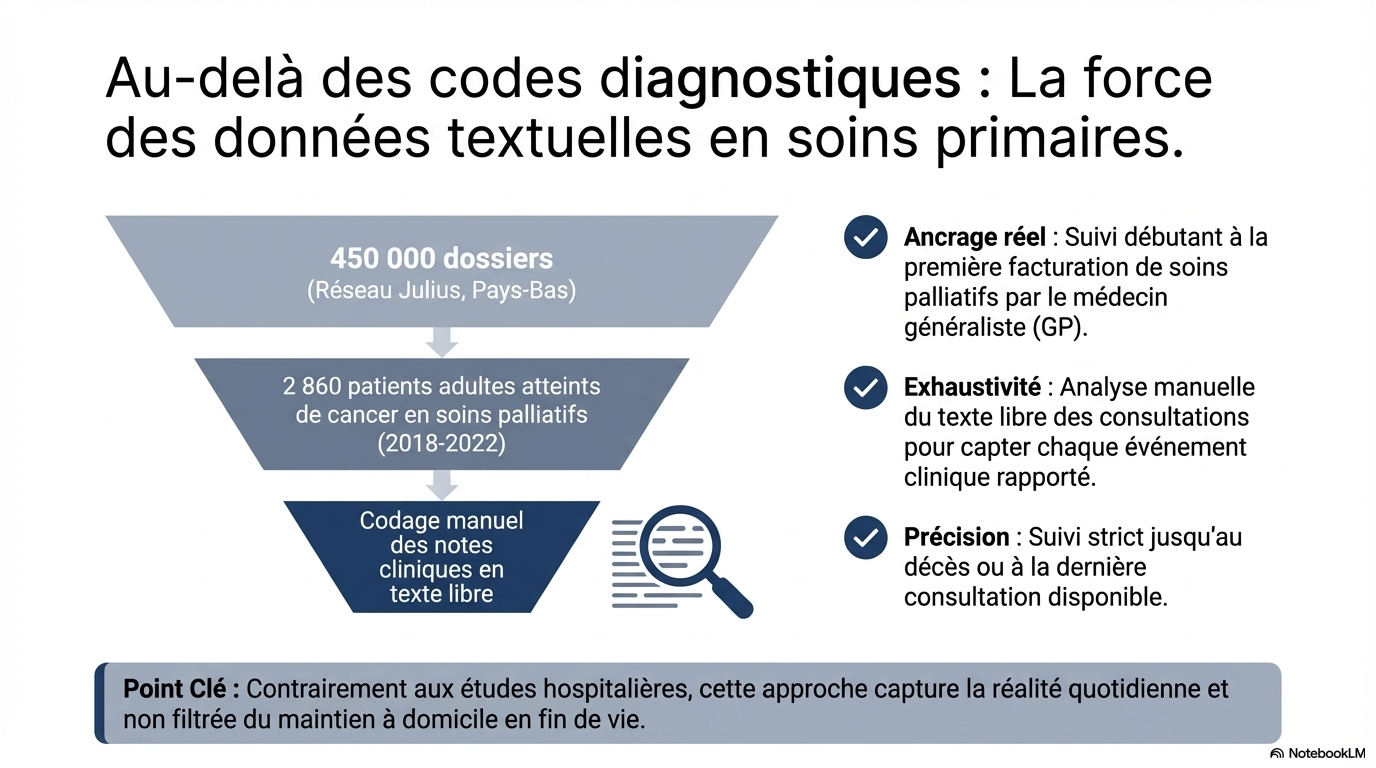
Nous avons inclus les patients âgés de 18 ans et plus atteints de cancer entre 2018 et 2022, au moment où une demande de remboursement pour des soins palliatifs dispensés par un médecin généraliste a été effectuée. Nous avons identifié manuellement l’arrêt du traitement antituberculeux et ses raisons, ainsi que l’incidence des événements hémorragiques, thromboemboliques veineux et thromboemboliques artériels, dans les comptes rendus textuels des consultations de soins primaires de routine, jusqu’au décès.
RÉSULTATS
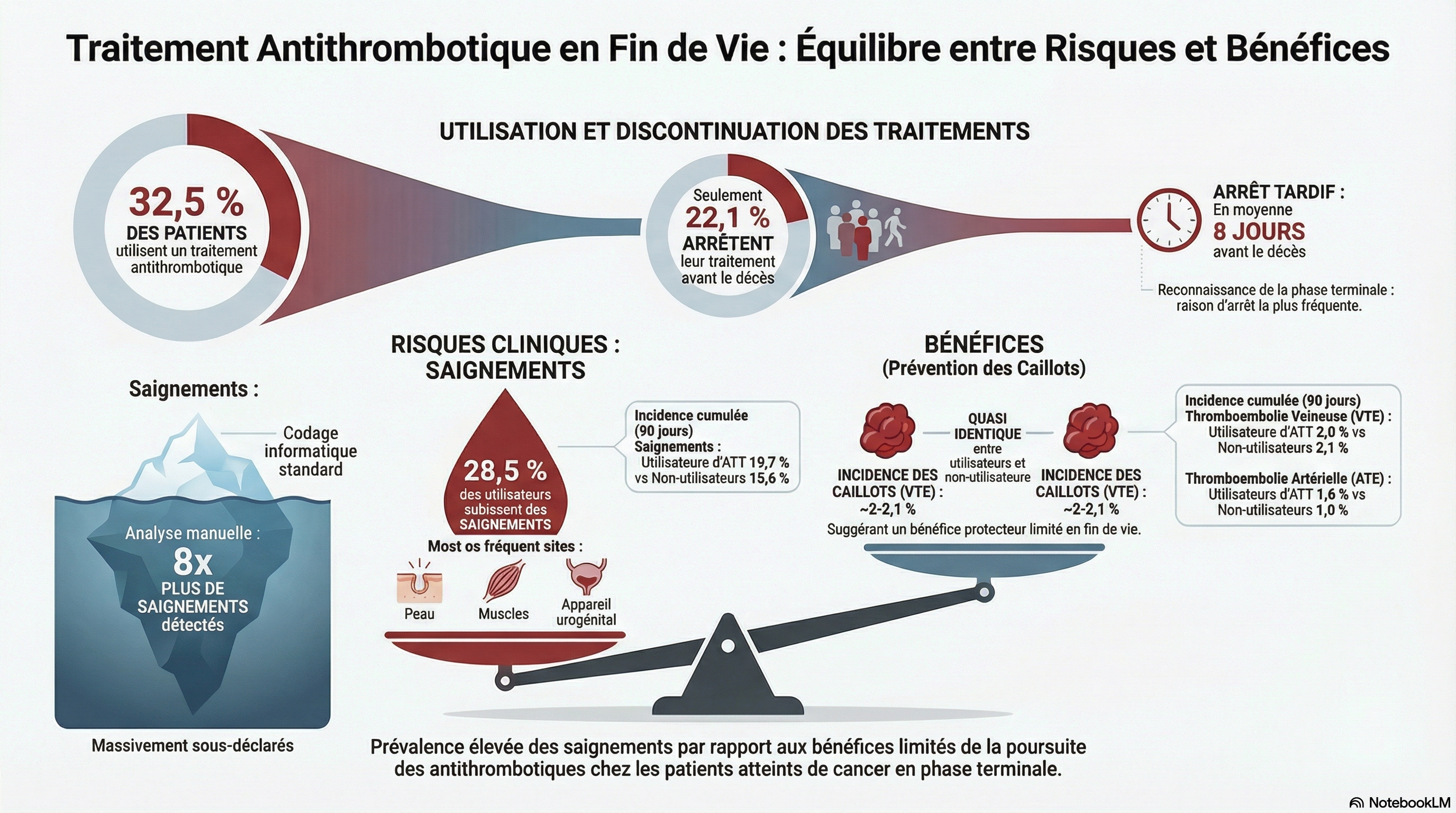
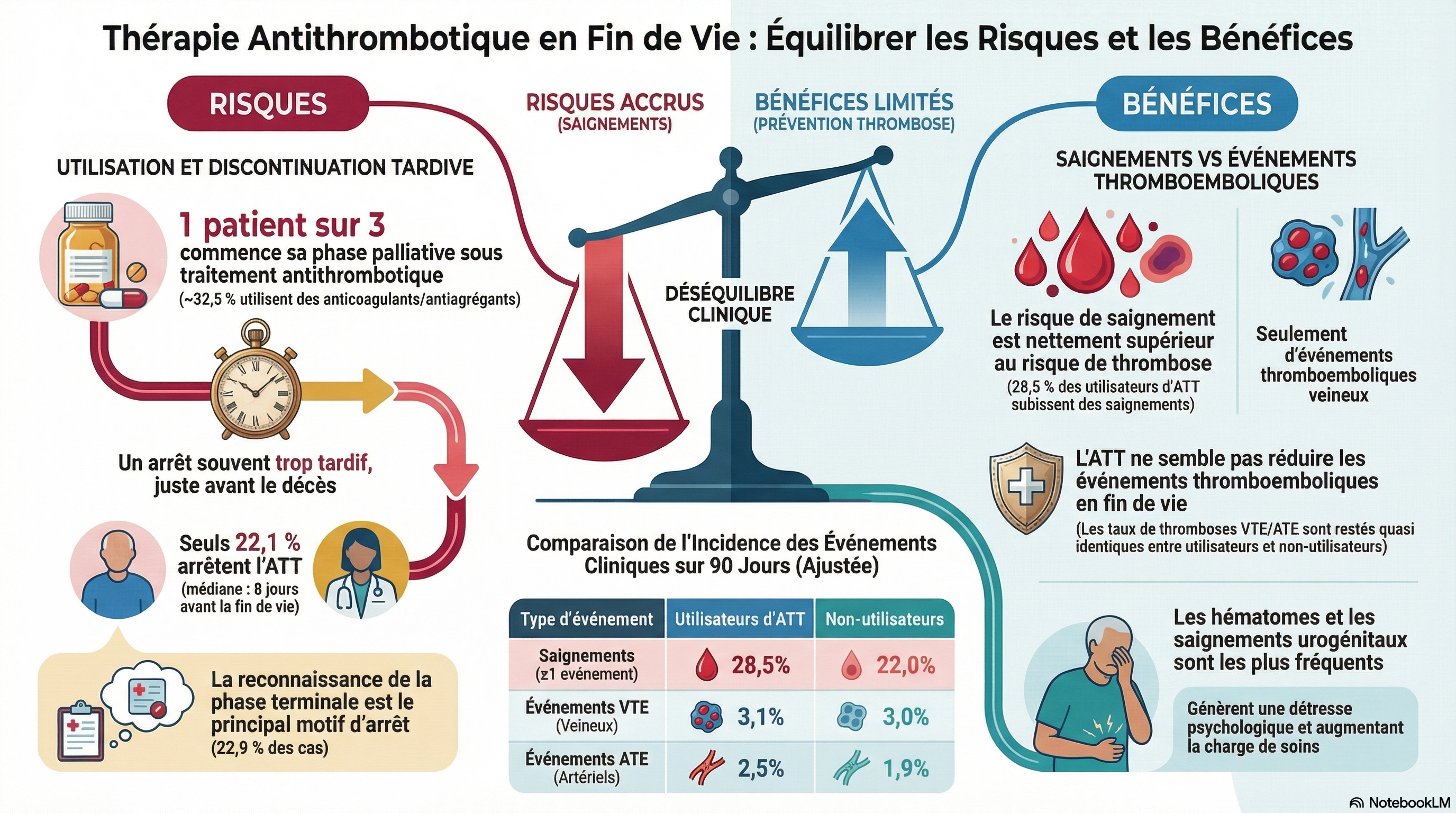
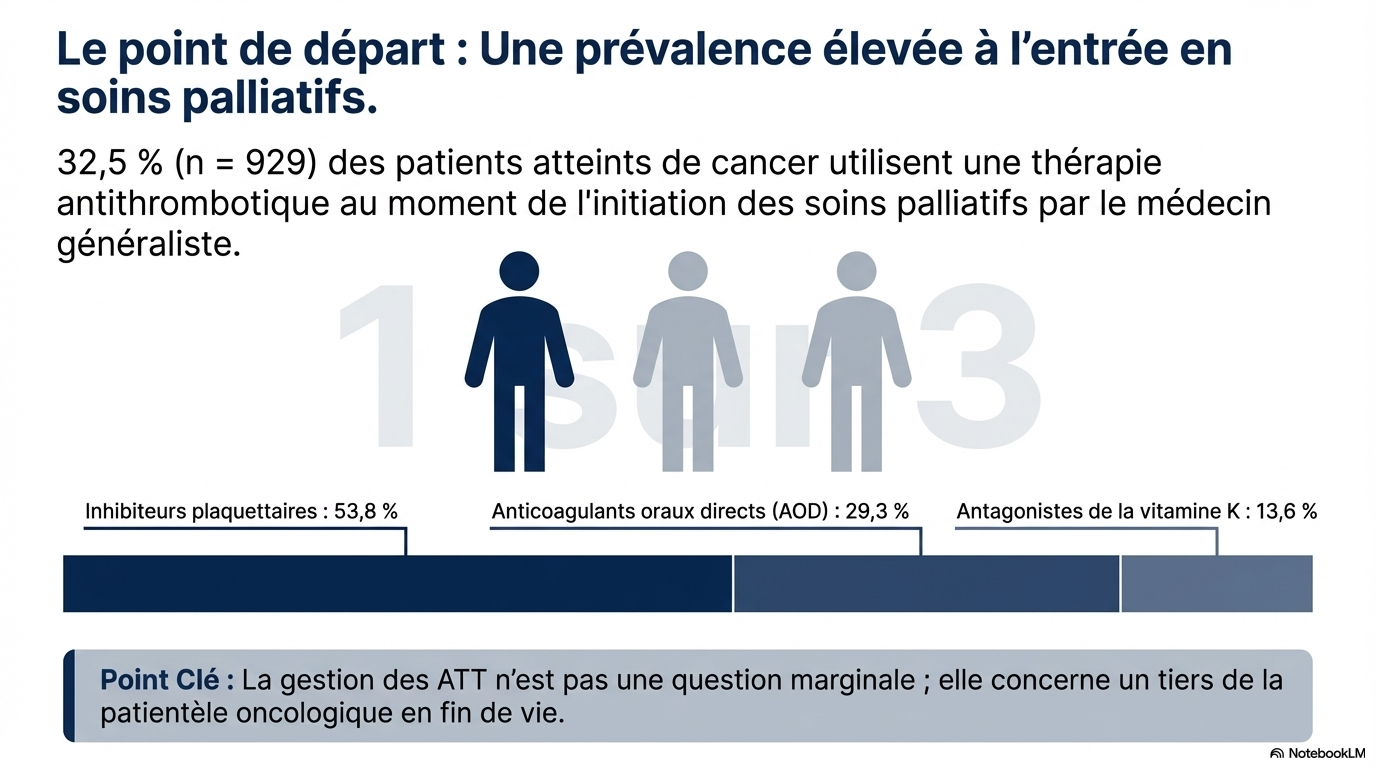
Parmi les 2 860 patients inclus, 32,5 % étaient sous traitement antithrombotique (ATT) à la date d’inclusion. La durée médiane du suivi était de 43 jours (intervalle interquartile [IQR] : 14-190) pour les patients sous ATT et de 42 jours (IQR : 13-149) pour ceux qui n’en étaient pas sous traitement.
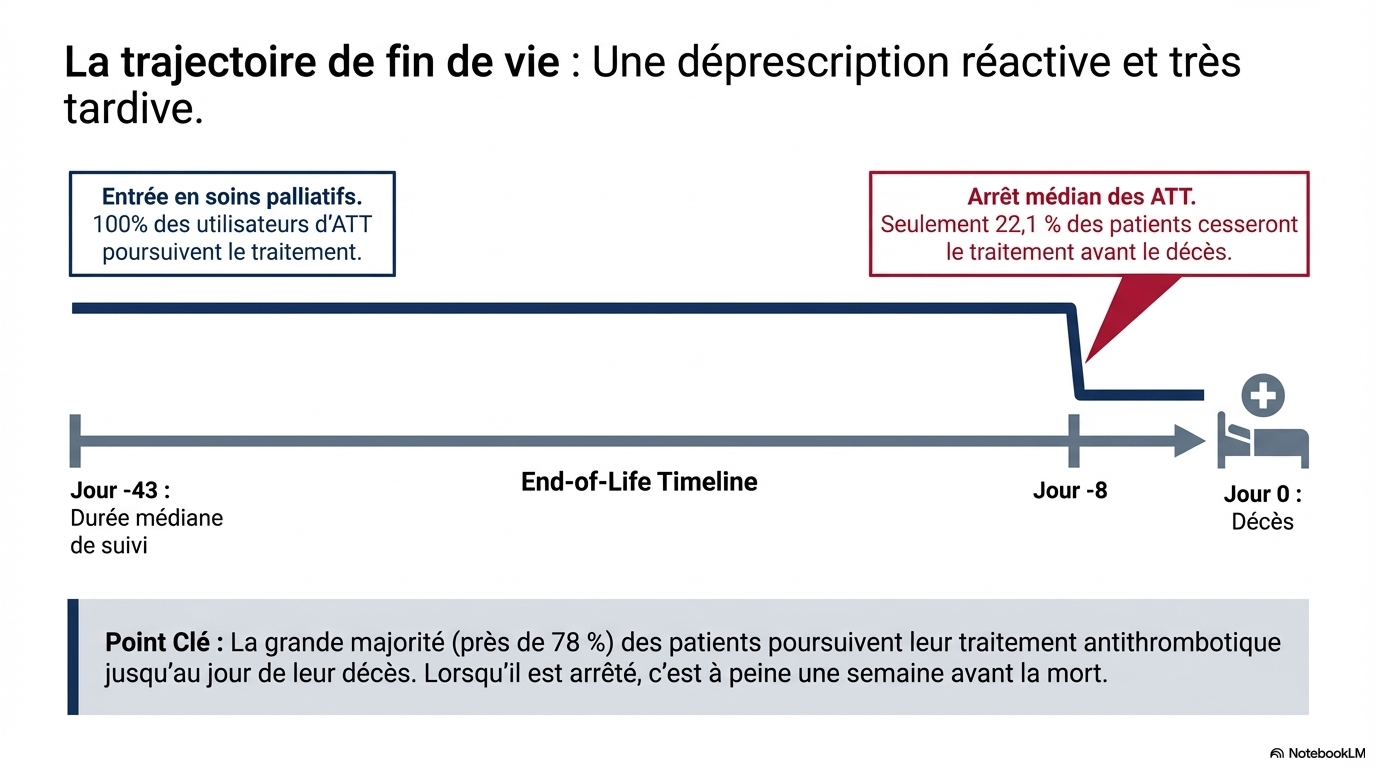
Au cours du suivi, 22,1 % des patients sous ATT ont interrompu leur traitement, en moyenne 8 jours (IQR : 3-26) avant le décès.
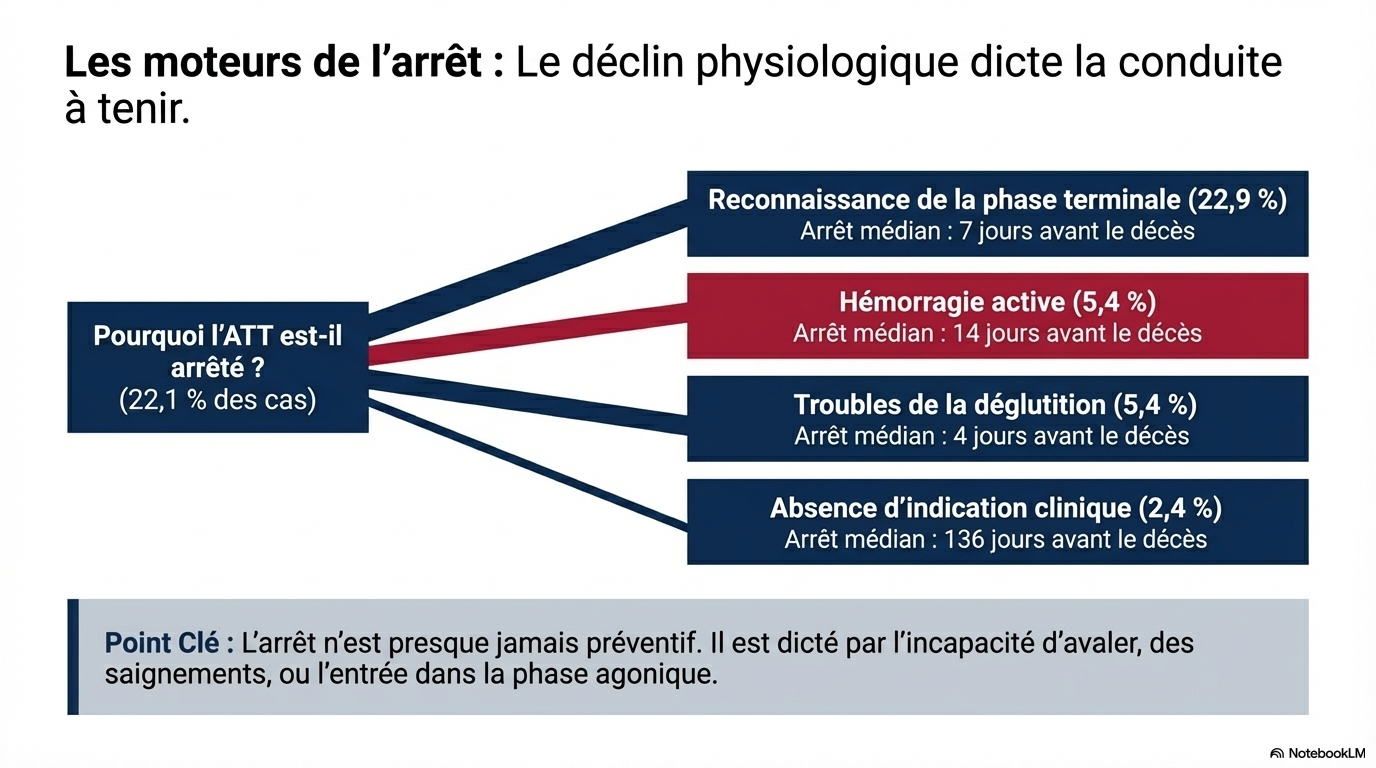
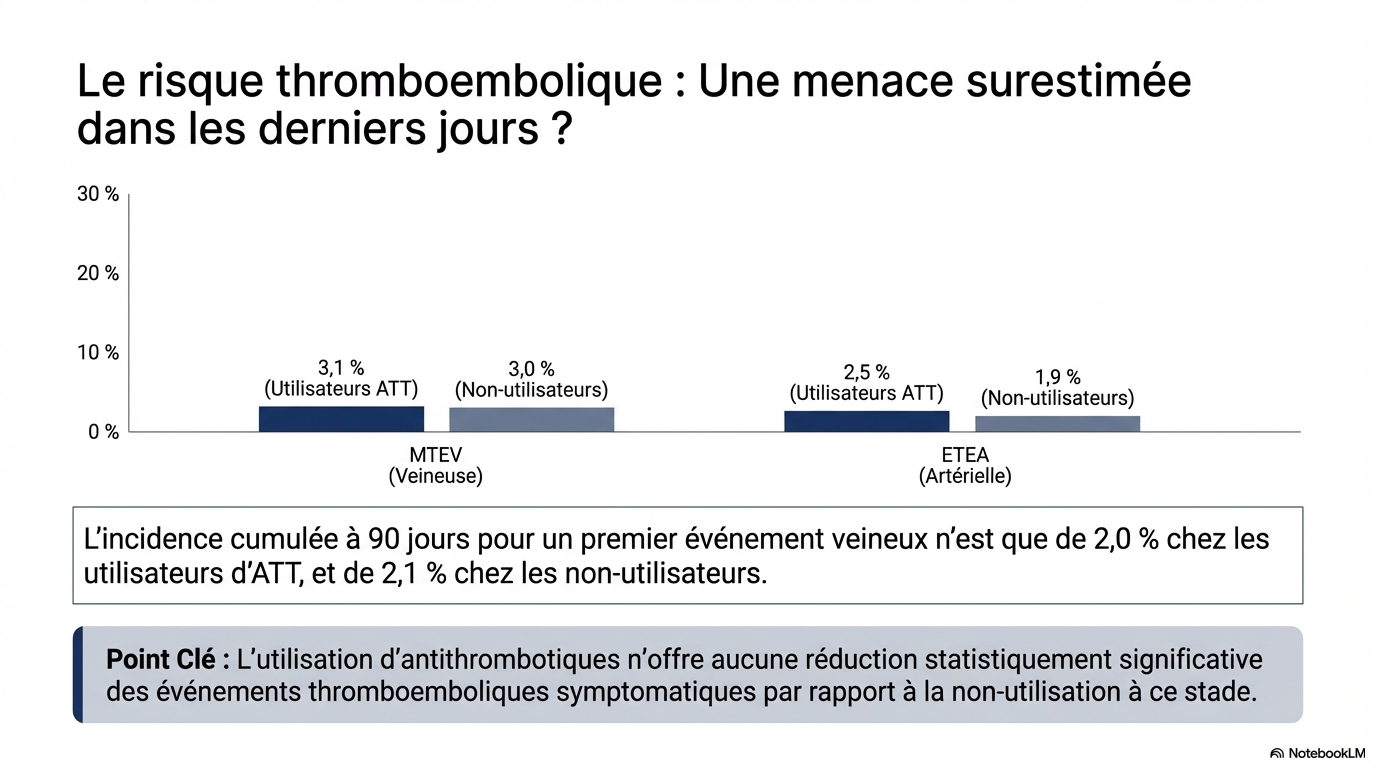
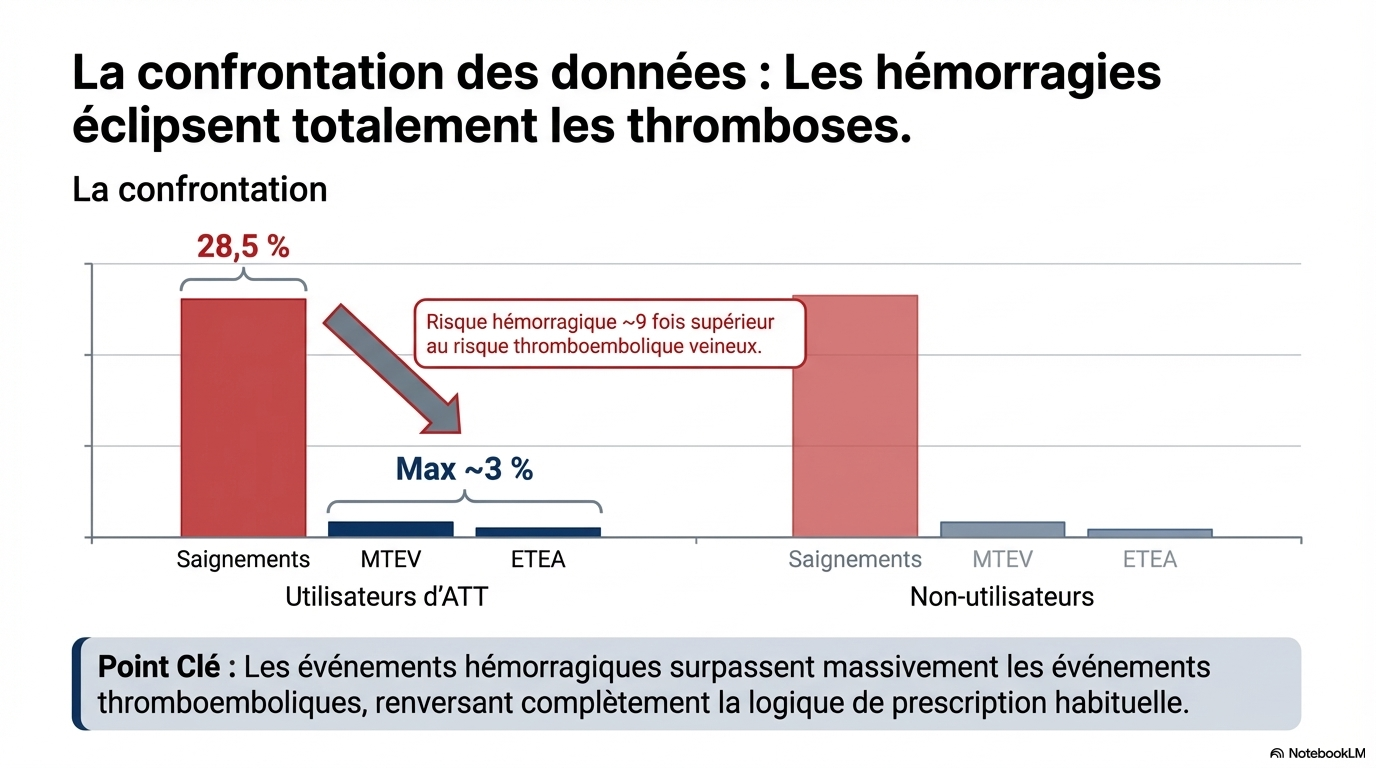
Le motif d’arrêt le plus fréquent était la reconnaissance de la phase terminale (22,9 %). Des saignements sont survenus chez 28,5 % (IC à 95 % : 25,7 %-31,5 %) des patients sous ATT et chez 22,0 % (IC à 95 % : 20,2 %-23,9 %) de ceux qui n’en étaient pas sous traitement. Des événements thromboemboliques veineux sont survenus chez 3,1 % (IC à 95 %, 2,2 %-4,4 %) des utilisateurs d'ATT et chez 3,0 % (IC à 95 %, 2,3 %-3,9 %) des non-utilisateurs, et des événements ATE sont survenus chez 2,5 % (IC à 95 %, 1,7 %-3,7 %) des utilisateurs d'ATT et chez 1,9 % (IC à 95 %, 1,4 %-2,6 %) des non-utilisateurs.
DISCUSSION
Un tiers des patients atteints de cancer ont reçu un traitement antithrombotique (ATT) au début de leur prise en charge palliative par leur médecin généraliste. La plupart ont poursuivi ce traitement jusqu’à leur décès ou l’ont interrompu peu avant. Les événements hémorragiques ont été beaucoup plus fréquents que les événements thromboemboliques artériels (ETA) et veineux (ETEV), tant chez les patients sous ATT que chez ceux qui n’en recevaient pas. Ces résultats apportent un nouvel éclairage sur la gestion de l’ATT par les médecins généralistes et orientent les recherches futures visant à optimiser son utilisation chez les patients atteints de cancer en fin de vie.
- Utilisation persistante : environ un tiers (32,5 %) des patients cancéreux utilisent un traitement antithrombotique au début des soins palliatifs, et la grande majorité le poursuit jusqu'à quelques jours avant le décès.
- Discontinuation tardive : seuls 22,1 % des utilisateurs arrêtent leur traitement, avec une médiane de seulement 8 jours avant la mort. La reconnaissance de la « phase terminale » est la raison la plus fréquente.
- Risque hémorragique prédominant : L'incidence des saignements (28,5 % chez les utilisateurs d'ATT) dépasse largement celle des événements thromboemboliques veineux ou artériels (~3 %), remettant en question la balance bénéfice-risque.
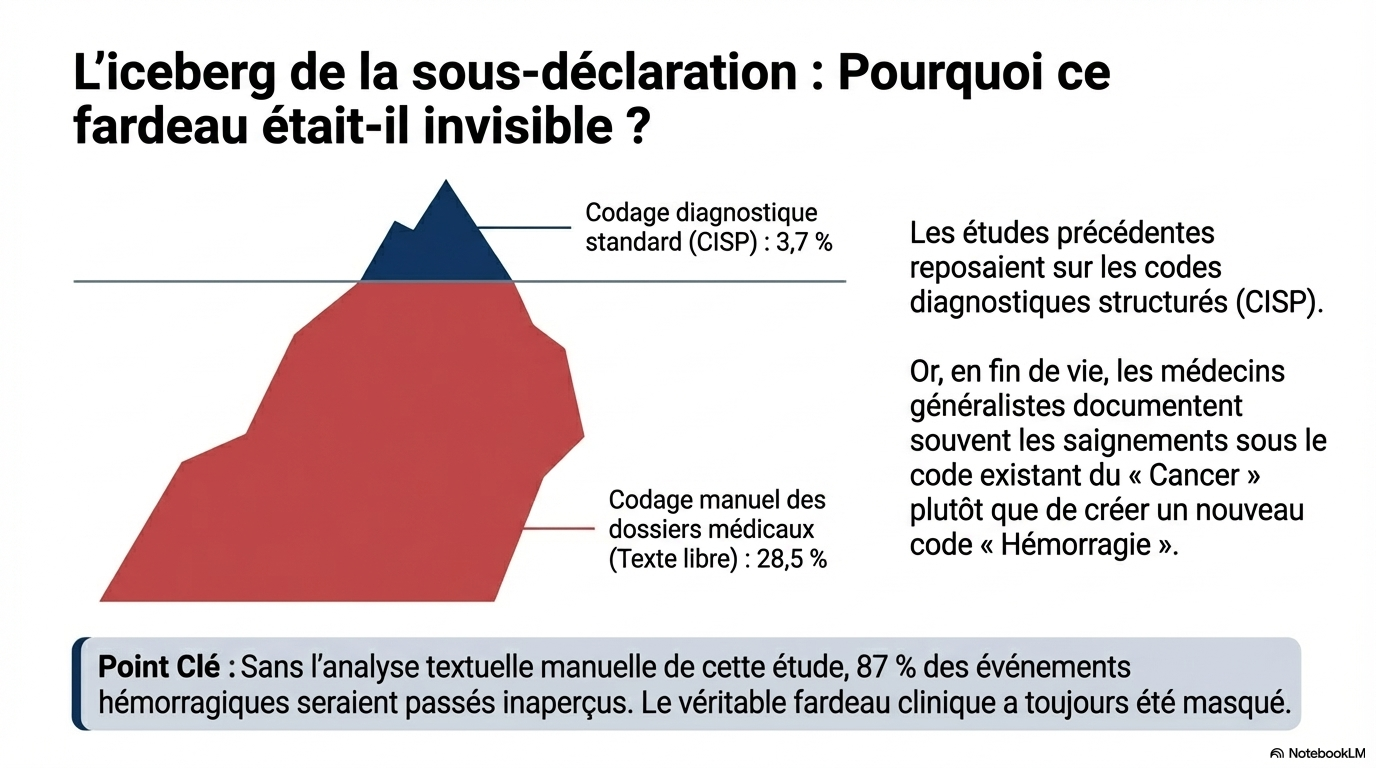
- Sous-déclaration massive : Le recours aux codes de diagnostic standard (CISP) échoue à capturer la réalité clinique, ne rapportant que 3,7 % des hémorragies contre 28,5 % identifiées par analyse manuelle des dossiers.
- Types d'ATT : les inhibiteurs plaquettaires sont les plus fréquents (53,8 %), suivis des anticoagulants oraux directs (29,3 %), des antagonistes de la vitamine K (13,6 %) et de l'héparine (6,9 %).
- Comorbidités : les utilisateurs présentent un profil de risque cardiovasculaire élevé, avec une prévalence notable de syndrome coronarien aigu (35,7 %), d'accident vasculaire cérébral (23,6 %) et de fibrillation auriculaire (24,8 %).
- Polypharmacie : 72,9 % des utilisateurs d'ATT sont en situation de polypharmacie (≥5 médicaments chroniques), contre 39,9 % chez les non-utilisateurs.
|
Raison de l'arrêt
|
Pourcentage des cas
|
Médiane (jours avant décès)
|
|---|---|---|
|
Reconnaissance de la phase terminale
|
22,9 %
|
7 jours
|
|
Saignements
|
5,4 %
|
14 jours
|
|
Problèmes de déglutition
|
5,4 %
|
4 jours
|
|
Absence d'indication persistante
|
2,4 %
|
136 jours
|
|
Inconnue
|
58,6 %
|
7 jours
|
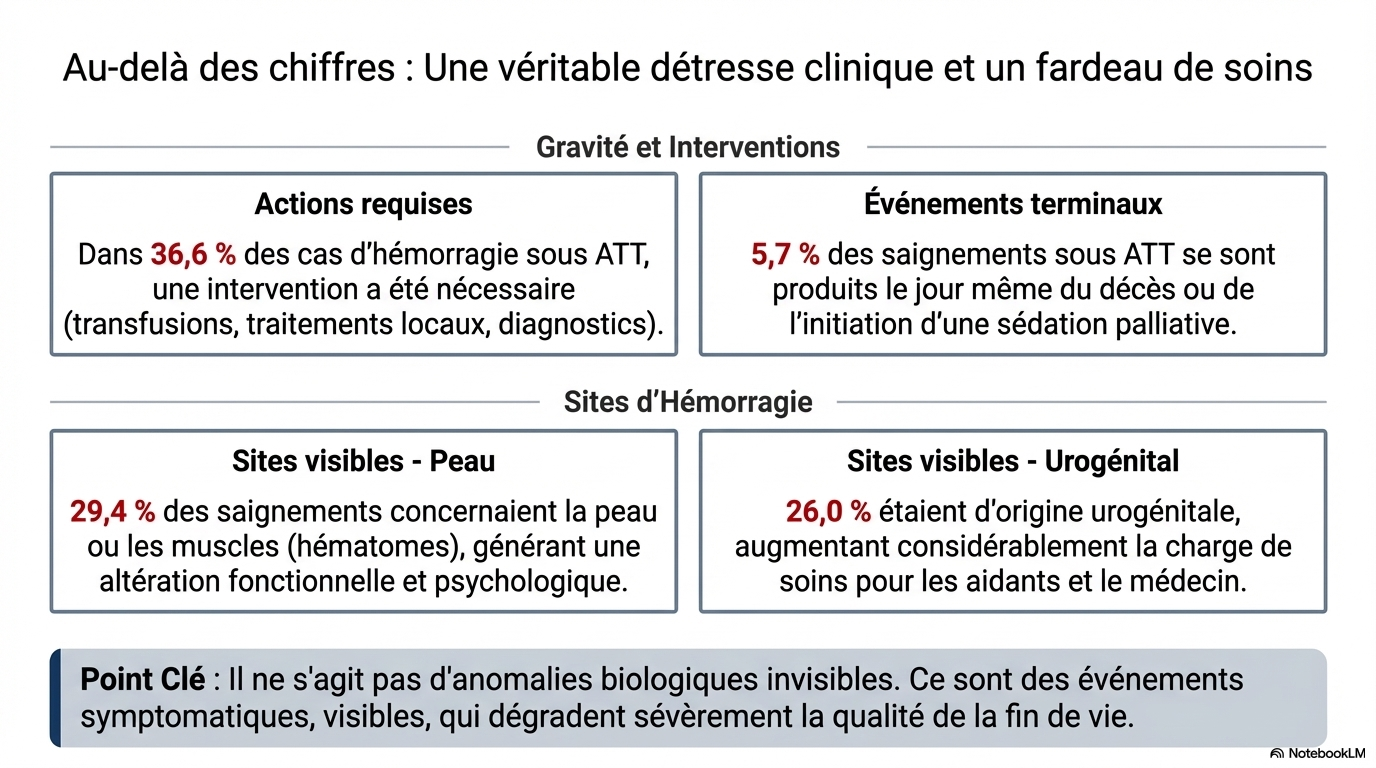
- Incidence : 28,5 % chez les utilisateurs d'ATT contre 22,0 % chez les non-utilisateurs.
- Sites principaux : Hématomes cutanés/musculaires (29,4 %) et voies urogénitales (26,0 %).
- Sévérité : Bien que 57,7 % des saignements n'aient entraîné aucune action, ils contribuent à la détresse psychologique et à la charge thérapeutique. Environ 5,7 % des événements hémorragiques surviennent le jour même du décès ou de la sédation palliative.
- MTEV (veineux) : 3,1 % (utilisateurs) vs 3,0 % (non-utilisateurs).
- ETA (artériels) : 2,5 % (utilisateurs) vs 1,9 % (non-utilisateurs).
|
Événement
|
Identification manuelle
|
Codes CISP (ICPC)
|
|---|---|---|
|
Saignements (utilisateurs ATT)
|
28,5 %
|
3,7 %
|
|
VTE (utilisateurs ATT)
|
3,0 %
|
1,7 %
|
|
Saignements (non-utilisateurs)
|
22,0 %
|
2,1 %
|
- Réévaluation de la balance Bénéfice-risque : Les saignements symptomatiques sont souvent très pénibles pour les patients et leurs familles, tandis que l'impact des événements thromboemboliques en phase terminale est discutable, les symptômes (douleur, dyspnée) étant déjà souvent gérés par les soins palliatifs (ex: opioïdes).
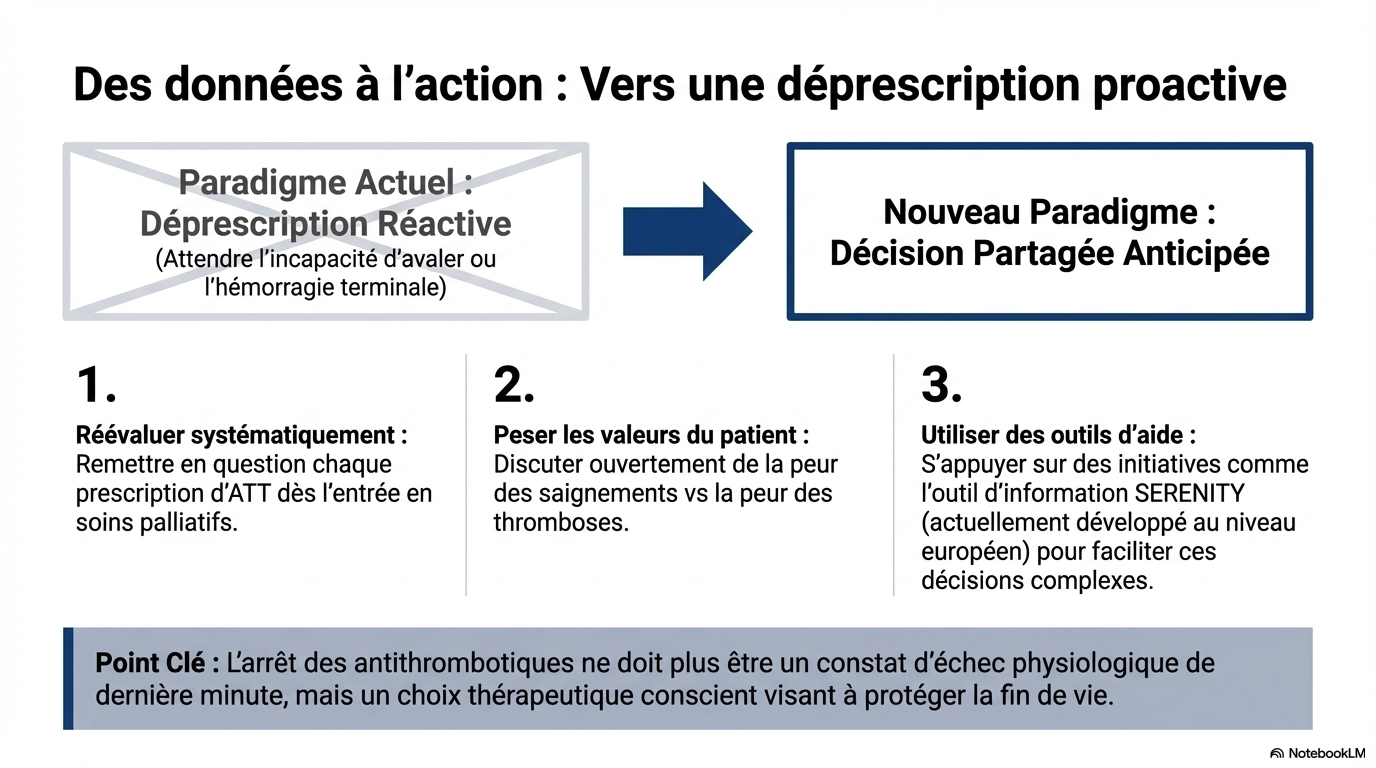
- Vers une décision partagée : La forte incidence de saignements mineurs (hématomes, saignements urogénitaux) ne doit pas être négligée, car elle affecte la qualité de vie et de mort. L'étude préconise l'utilisation d'outils d'aide à la décision (comme ceux développés par le consortium SERENITY) pour faciliter une discussion sur l'arrêt ou la poursuite de l'ATT selon les valeurs du patient.
- Charge thérapeutique : au-delà du risque hémorragique, la poursuite de l'ATT augmente la charge thérapeutique globale dans une phase où la simplification des traitements est souvent recherchée.
Pourquoi l'arrêt des traitements est-il souvent une décision réactive ?
- Le déclenchement par des événements critiques : Les médecins attendent souvent l'apparition de problèmes concrets pour arrêter le traitement. Les raisons les plus fréquentes sont la reconnaissance tardive de la phase terminale (22,9 % des cas d'arrêt), la survenue de saignements (5,4 %) ou l'apparition de problèmes de déglutition (5,4 %) qui rendent la prise du médicament impossible
- La proximité immédiate de la mort : En raison de ce caractère réactif, l'arrêt survient très tardivement. Les données montrent qu'il a lieu en moyenne seulement 8 jours avant le décès
- L'incertitude sur les bénéfices cliniques : Bien que l'utilité des traitements antithrombotiques soit incertaine en toute fin de vie, ils sont souvent maintenus par habitude
- La décision de les arrêter ne devient une priorité que lorsque les risques (comme les saignements symptomatiques et éprouvants) surpassent de manière évidente les bénéfices préventifs
- L'absence de discussion proactive : Les sources soulignent que la réévaluation de ces traitements ne fait pas l'objet d'une réflexion de routine Le changement de paradigme — passer du traitement de la maladie à la gestion des symptômes (soins palliatifs) — ne déclenche pas toujours systématiquement une discussion sur l'arrêt des médicaments préventifs





Question difficile, l'arrêt des antithrombotiques chez les patients présentant un cancer en fin de vie et en soins palliatifs (à la condition que cela soit possible......pas partout)
Les conclusions de cet article sont très recevables.
Cependant dans ces circonstances il y a plusieurs acteurs :
Là où le patient et ses directives anticipées
* Sa famille
* La personne de confiance
* Les médecins
* Les différents intervenants : infirmier(ère)s, cadre de santé ,ASH, psychologues etc
* La ou le patient a-t-il rédigé ses dernières volontés ?
* La ou le patient est-il conscient ?
Donc c'est du cas par cas, mais les risques induits par les antithrombotiques sont les plus dangereux, leur arrêt dans bien des cas est licite, à la condition que cette décision soit expliquée et comprise.
Le manque dramatique de services de soins palliatifs complique singulièrement la fin de vie des patients atteints d'un cancer.
À LIRE
- INNOVTE CAT/Soins palliatifs
https://medvasc.info/archives-blog/innovte-cat-soins-palliatifs
La suite en images
Merci à Philippe DEBOURDEAU d'avoir partagé cet article, antithrombotiques, cancer, fin de vie.


