Qué calor!
"Le changement climatique s'est produit à cause du comportement humain, donc il est naturel que ça soit, aux êtres humains, de résoudre ce problème. Il se peut qu'il ne soit pas trop tard si nous prenons des mesures décisives aujourd'hui."
Ban Ki-moon

Nonoptimal Temperature and Cardiovascular Health: A Scientific Statement From the American Heart Association , Température non optimale et santé cardiovasculaire : une déclaration scientifique de l'American Heart Association
Kate Hanneman, MD, MPH, Chair; Barrak Alahmad, MD, PhD; Arnab Ghosh, MD; Sameed Ahmed M. Khatana, MD, MPH; Mu Huang, PhD, DPT; Jingwen Liu, PhD; Azar Abadi, PhD; Haitham Khraishah, MD; Theresa Beckie, PhD, RN, FAHA; Sanjay Rajagopalan, MBBS, FAHA, Co-Vice Chair; Sonia Angell, MD, MPH, Co-Vice Chair; on behalf of the American Heart Association Council on Cardiovascular Radiology and Intervention, Council on Epidemiology and Prevention, Council on Lifestyle and Cardiometabolic Health; Council on Cardiovascular and Stroke Nursing; Council on Clinical Cardiology, and Council on Lifelong Congenital Heart Disease and Heart Health in the Young, Circulation , 2026
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001419
Article en libre accès
Avec la hausse des températures mondiales et l'augmentation de la fréquence, de l'intensité et de la durée des événements de température extrême, la compréhension des impacts cardiovasculaires d'une température non optimale est plus urgente que jamais.
Les expositions à court terme à la chaleur et au froid augmentent le risque d'événements cardiovasculaires, y compris l'infarctus du myocarde, l'accident vasculaire cérébral, la décompensation de l'insuffisance cardiaque, les arythmies et la mort cardiaque subite.
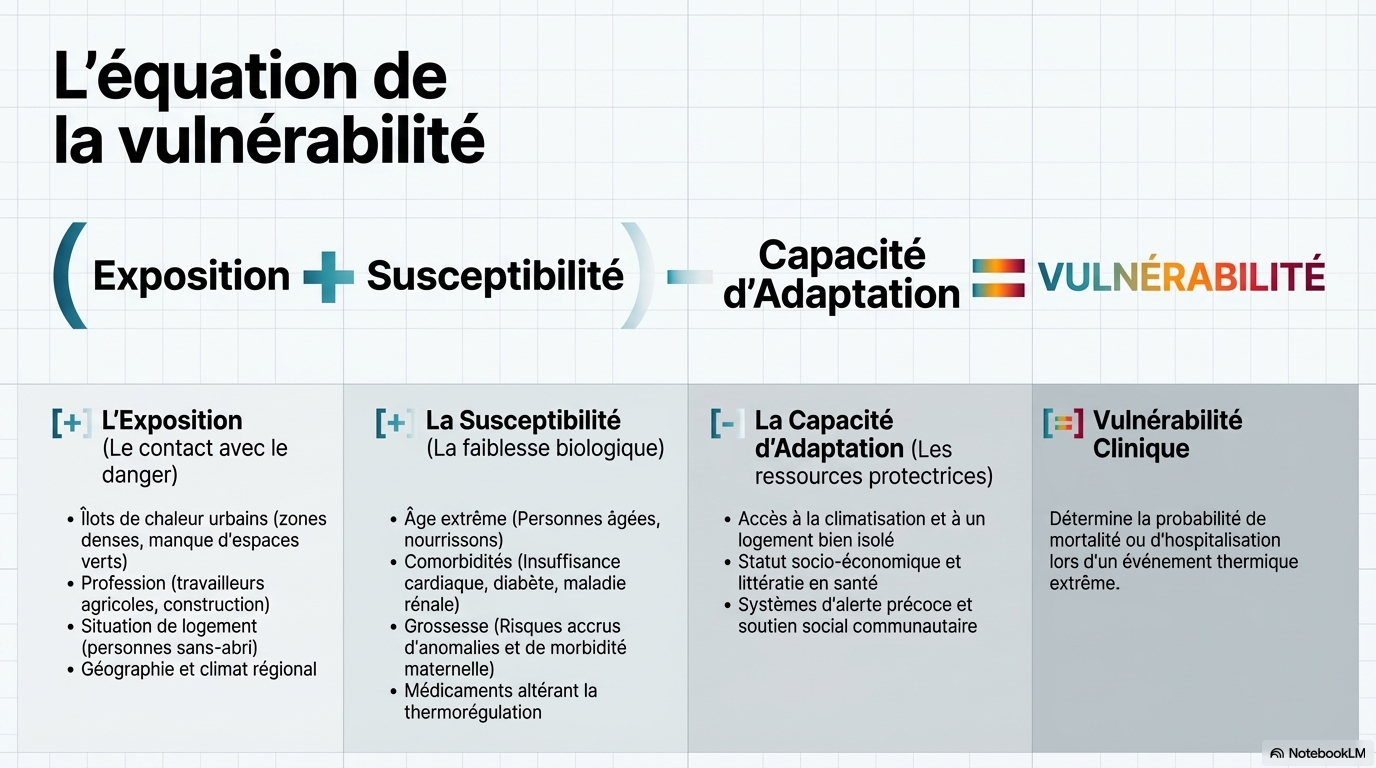
Le climat, l'environnement bâti, les variables socio-économiques, la vulnérabilité physiologique et les inégalités systémiques exacerbent ces risques. Il y a également une appréciation croissante de l'importance des facteurs contextuels tels que l'emplacement géographique, le logement, la profession et l'exposition au niveau individuel.
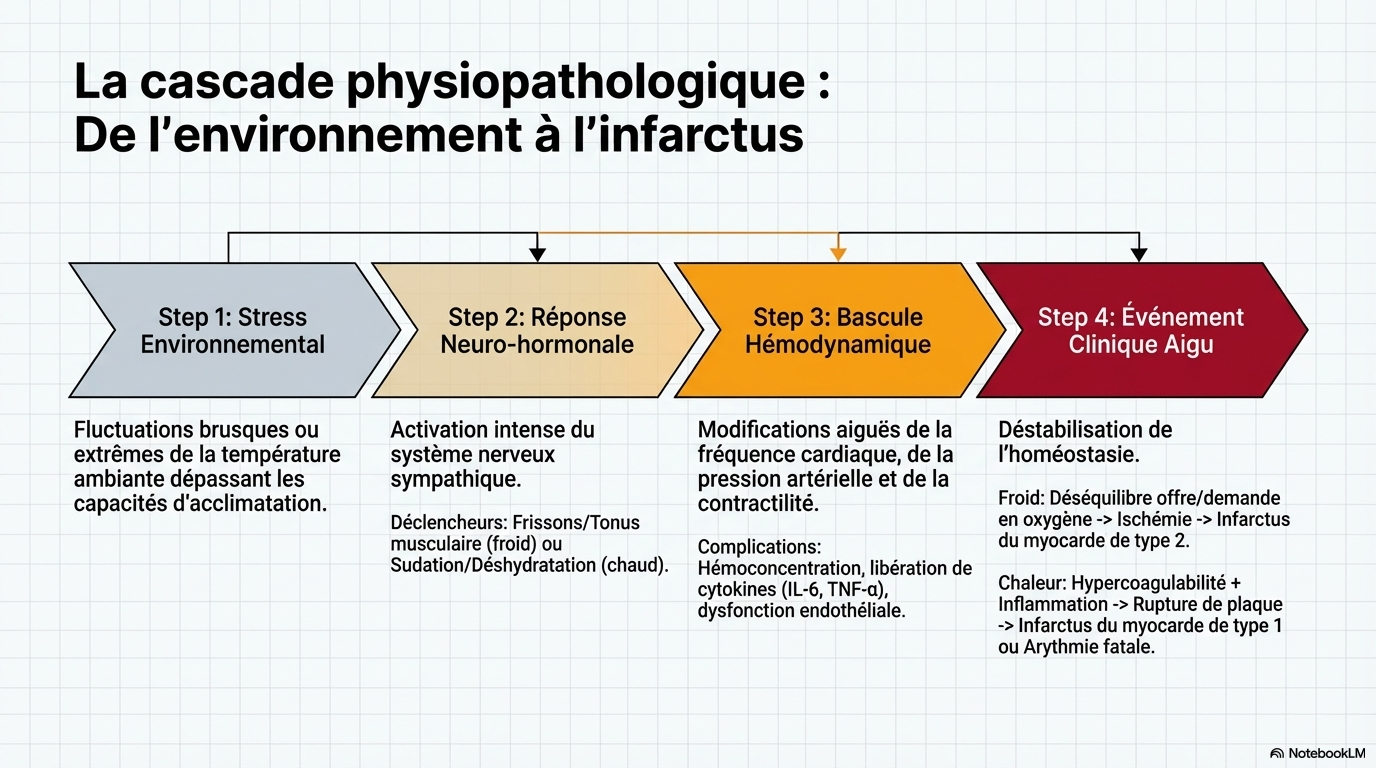
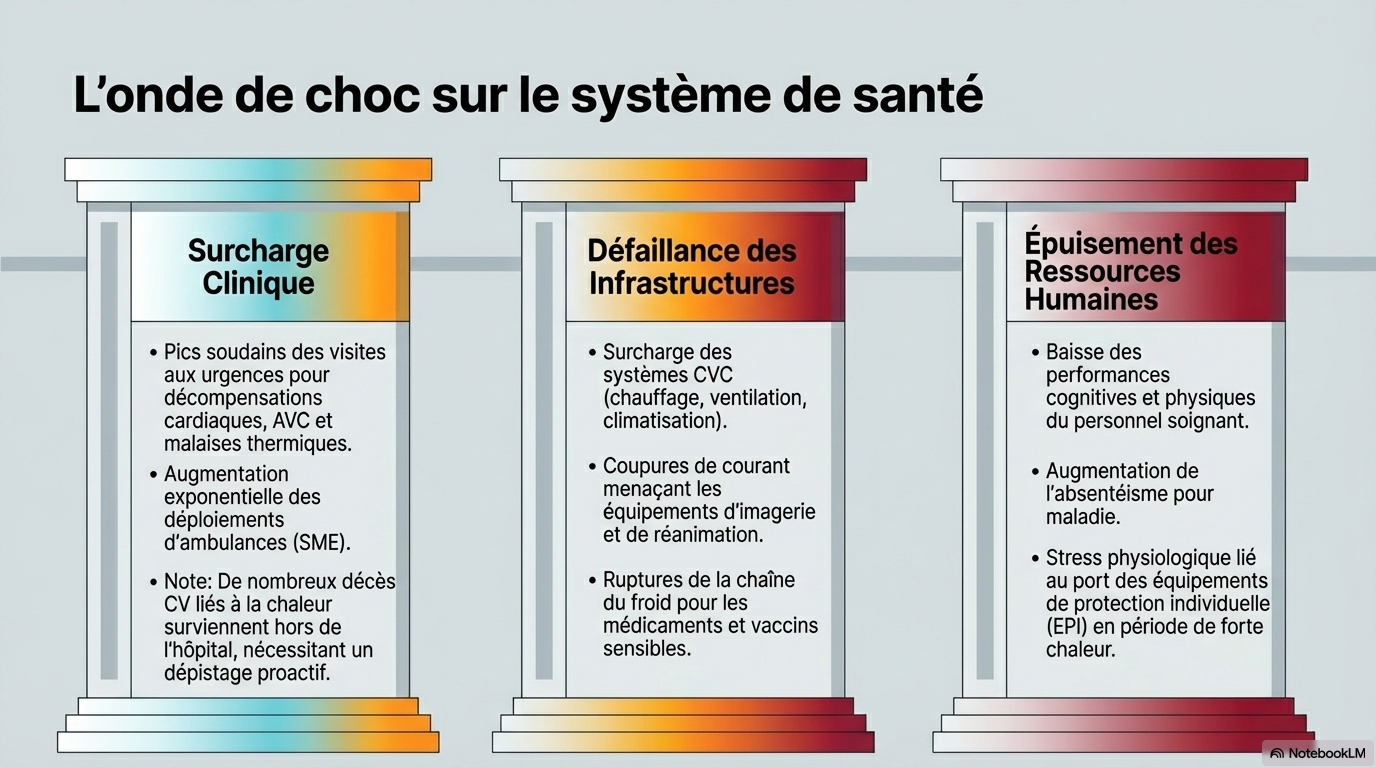
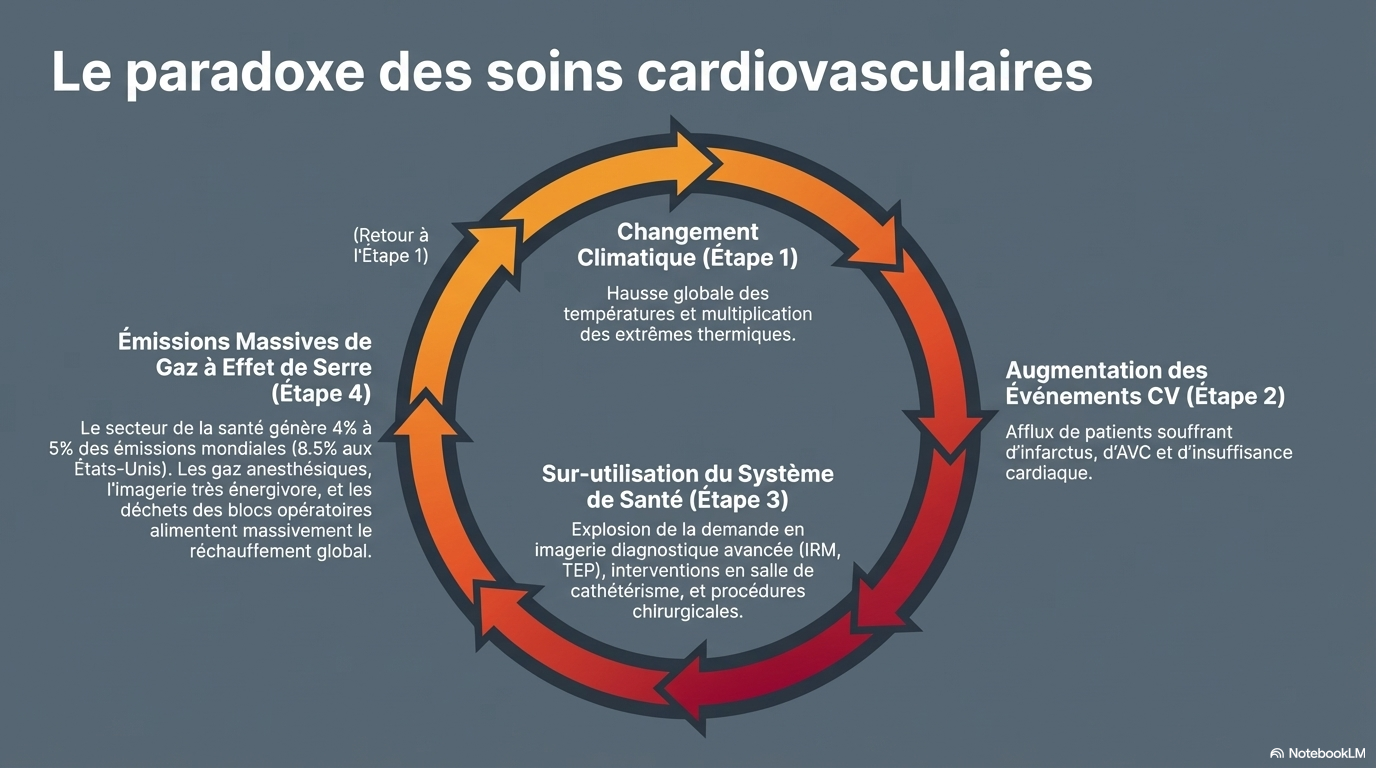
Une gamme de mécanismes biologiques, y compris l'activation autonome et neurohormonale, le dysfonctionnement endothélial, l'inflammation, l'hémoconcentration et l'altération de la thermorégulation, médient le risque cardiovasculaire lié à la température. Les températures non optimales affectent non seulement l'incidence des maladies cardiovasculaires, mais aussi l'accès et la prestation des soins de santé. Ils peuvent augmenter la demande de soins d'urgence, perturber les opérations et poser des défis à la résilience et à la durabilité des systèmes de santé. Pendant ce temps, les soins cardiovasculaires contribuent de manière significative aux émissions de gaz à effet de serre liées aux soins de santé, soulignant un paradoxe dans lequel les efforts de protection de la santé cardiovasculaire peuvent contribuer indirectement aux risques liés au climat. Cette déclaration scientifique synthétise les connaissances actuelles sur la relation entre la température non optimale et la santé cardiovasculaire, met en évidence les inégalités d'exposition et de résultats, et identifie des stratégies exploitables au niveau de l'individu, de la communauté, du système de santé et des politiques publiques.
Enfin, cette déclaration scientifique souligne les lacunes importantes en matière de recherche et les priorités futures, y compris la nécessité d'une meilleure évaluation de l'exposition, d'une meilleure compréhension et mesure de l'impact des expositions à long terme, des interactions avec les médicaments et les co-expositions, et l'identification des modificateurs de risque. Une action coordonnée est nécessaire dans la recherche, la pratique clinique et la politique pour atténuer les risques croissants de températures non optimales sur la santé cardiovasculaire dans un climat changeant.
Le fardeau sanitaire de la température non optimale est amplifié par des facteurs individuels, sociaux et démographiques. Les personnes âgées, les nourrissons, les personnes enceintes, les personnes atteintes de maladies chroniques, les populations sous-ressources et les sans-abri peuvent être à risque accru. Entre 1990 et 2023, le nombre d'années de vie ajustées en fonction de l'incapacité cardiovasculaire attribuables à une température non optimale a augmenté de 20,6 % dans l'étude sur la charge mondiale des maladies, tirée par la croissance démographique et le vieillissement.
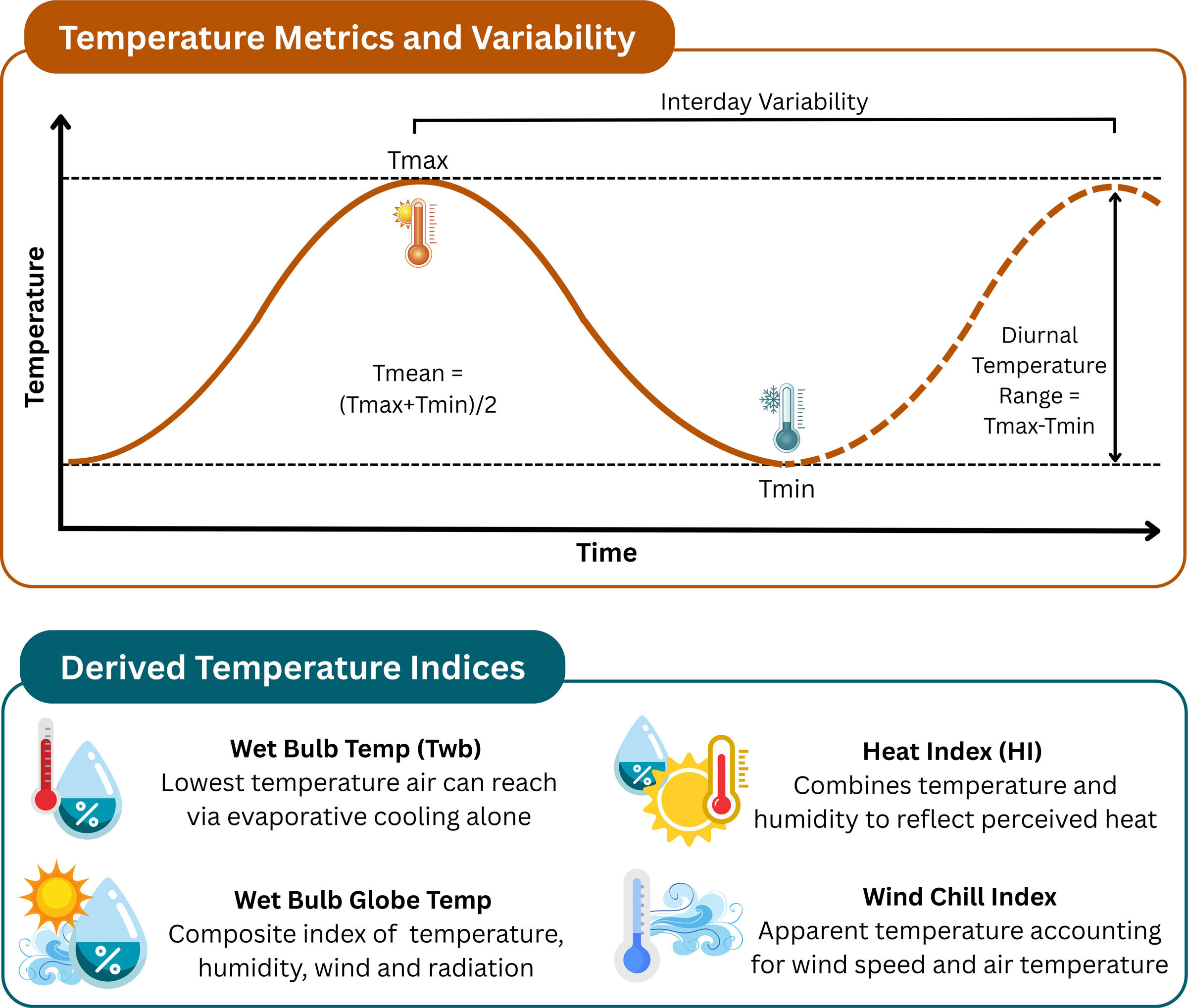
Métriques de température ambiante fréquemment utilisées, variabilité et indices dérivés.
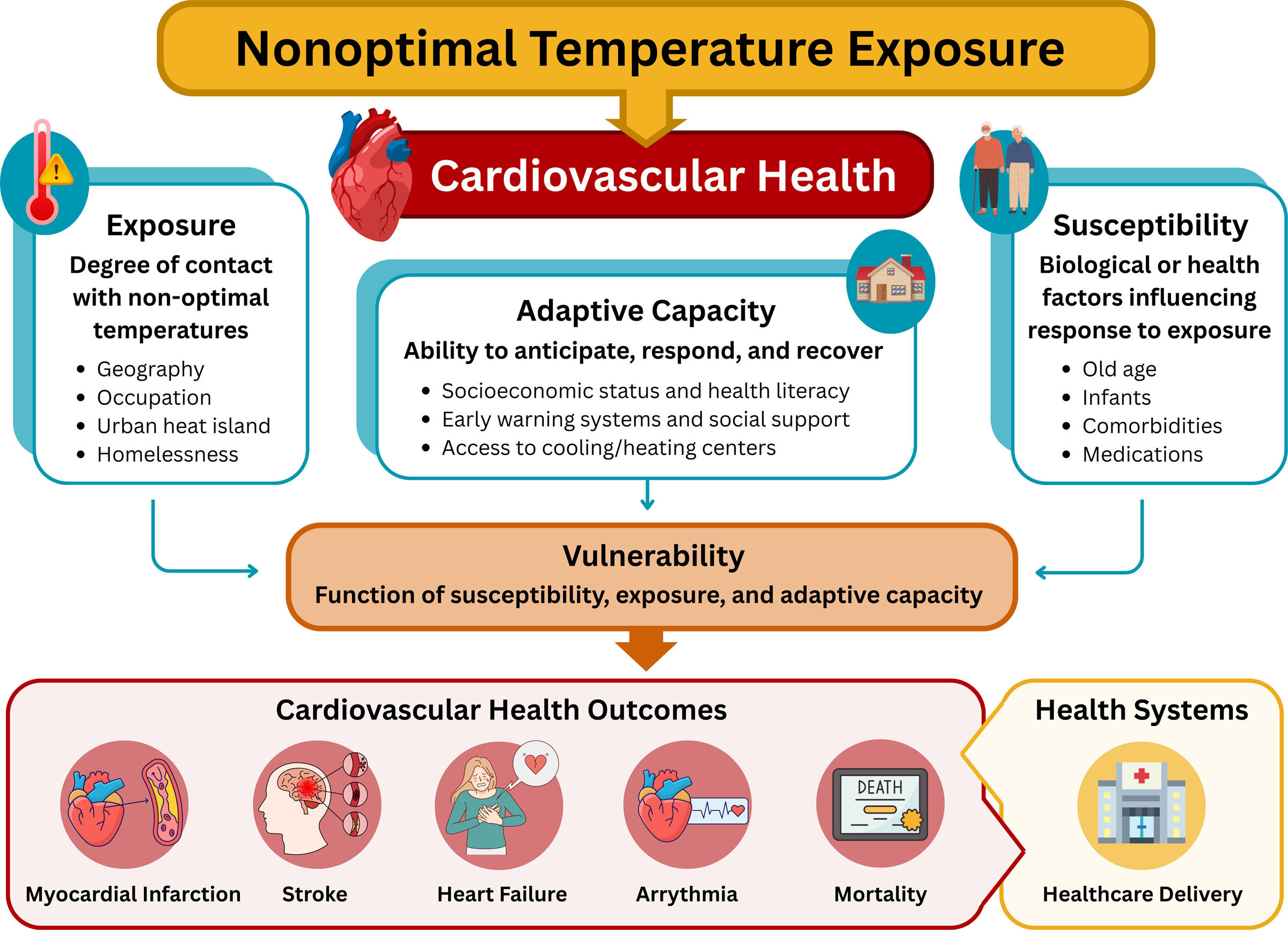
Épidémiologie des effets de la température sur la santé cardiovasculaire et facteurs affectant la vulnérabilité.
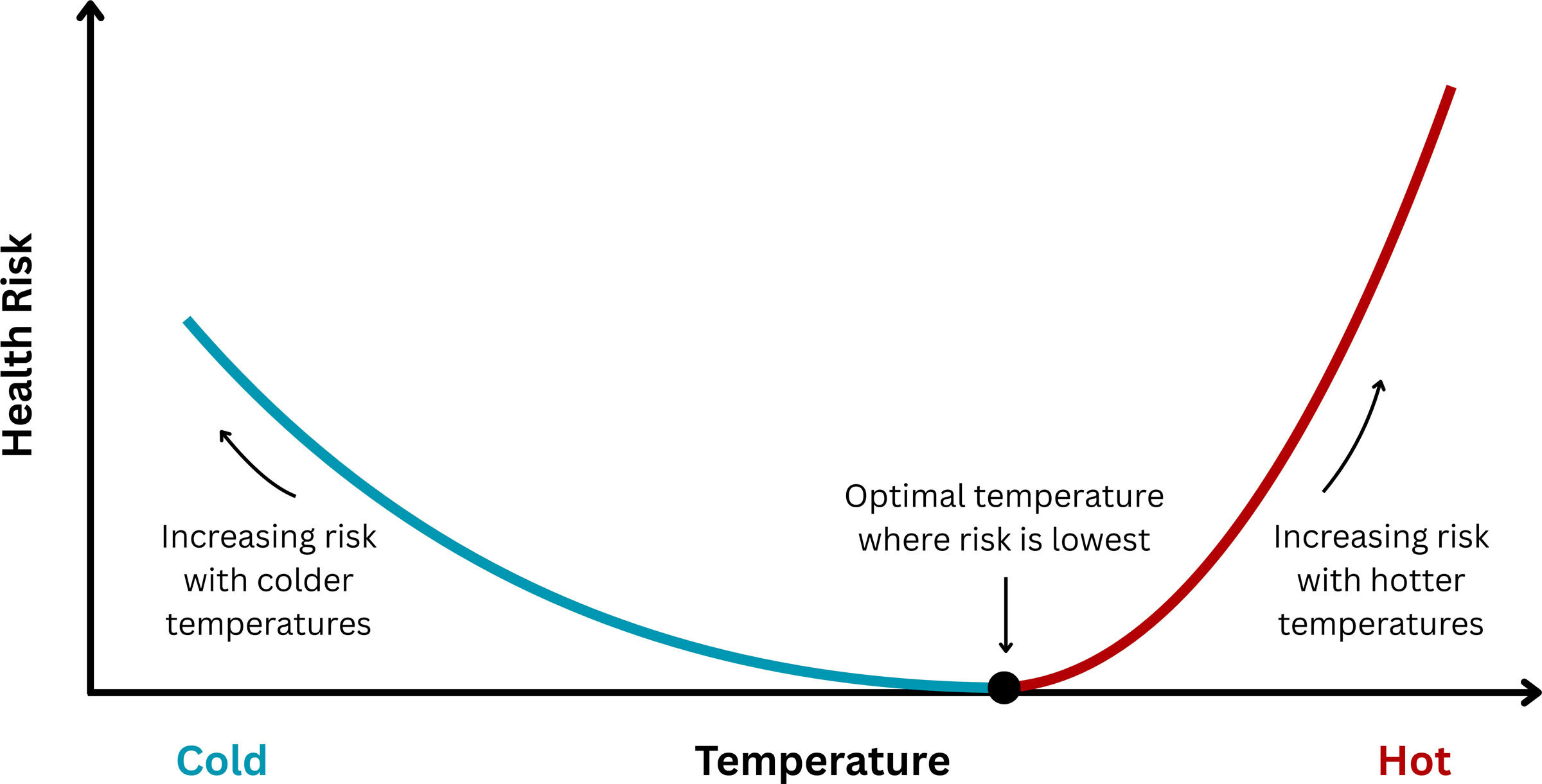
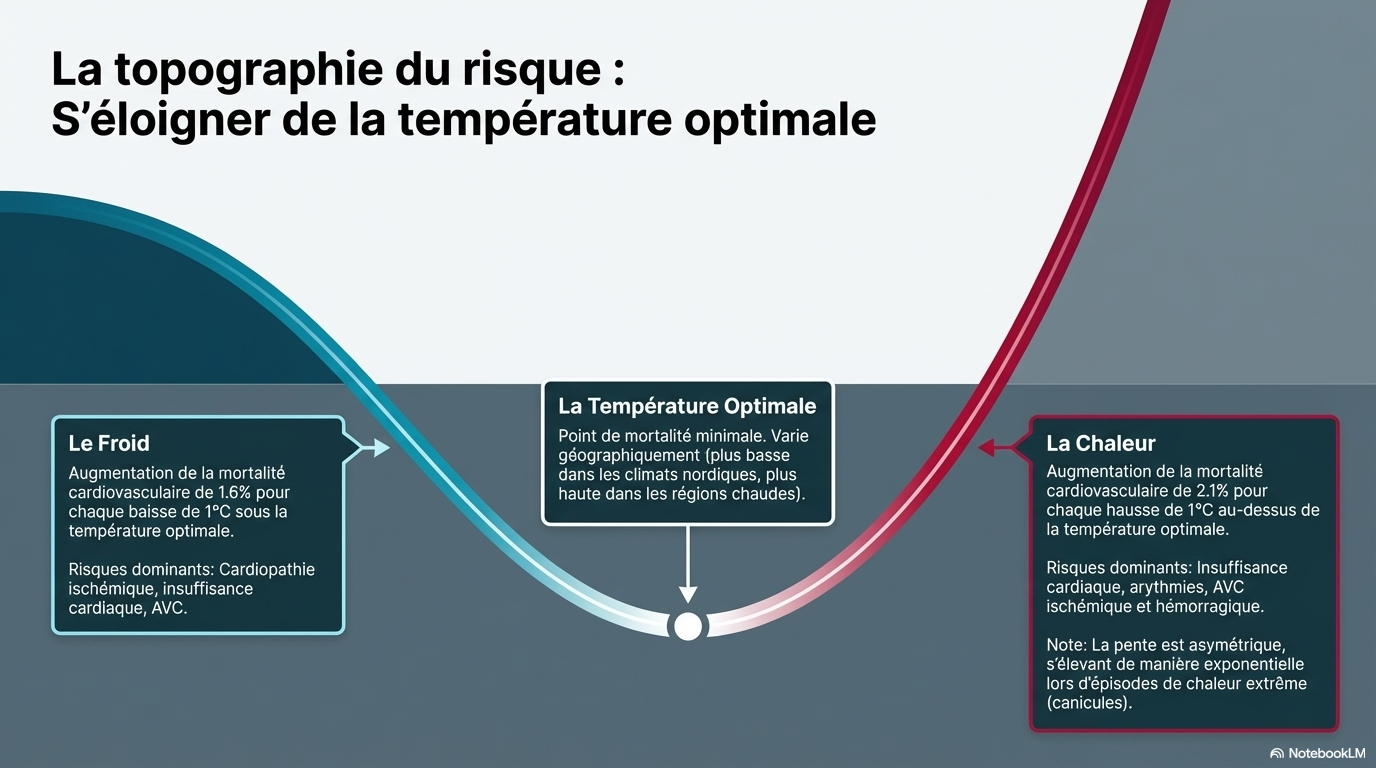
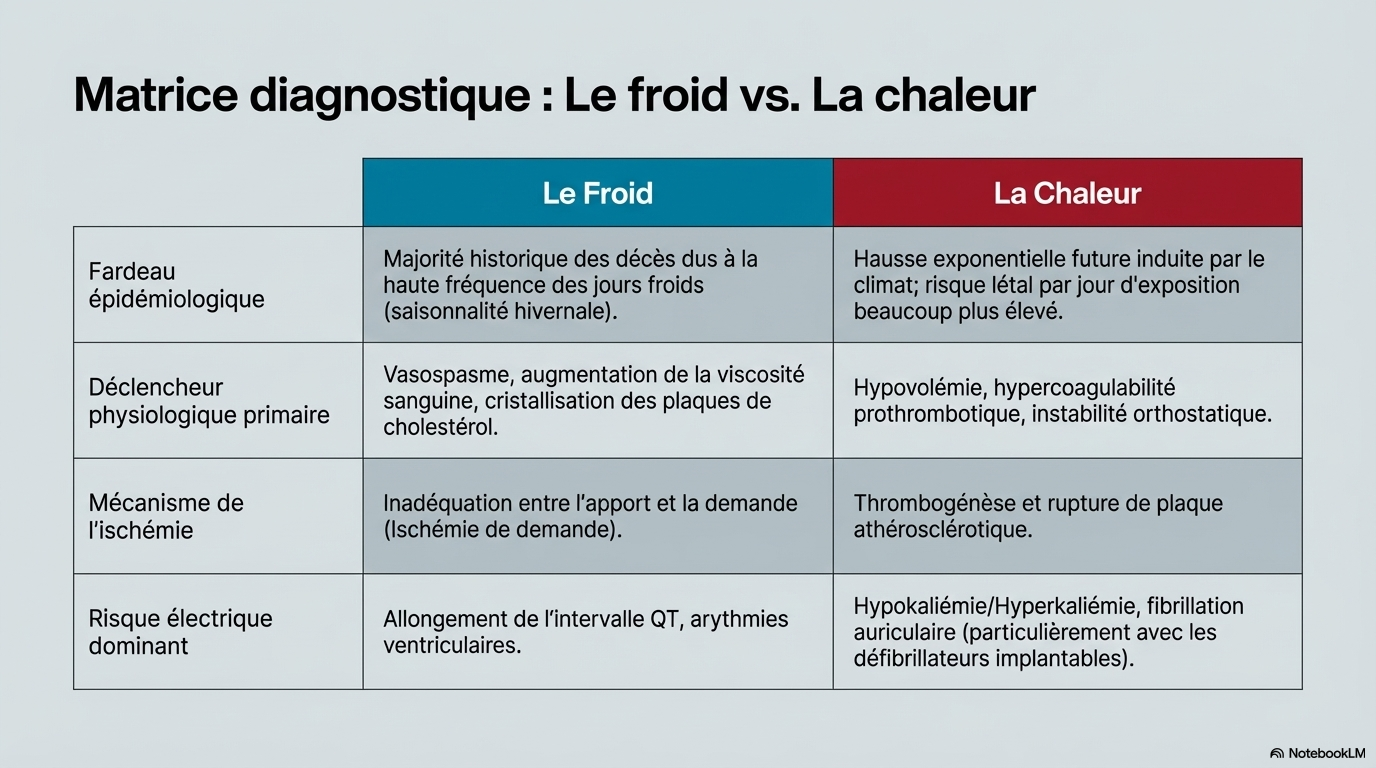
Relation dose-effet sur la santé liée à la température . L'exposition à des températures ambiantes basses et élevées est associée à des effets néfastes sur la santé cardiovasculaire, la relation dose-effet sur la santé liée à la température étant non linéaire et souvent décrite comme ayant une forme en U ou en J.
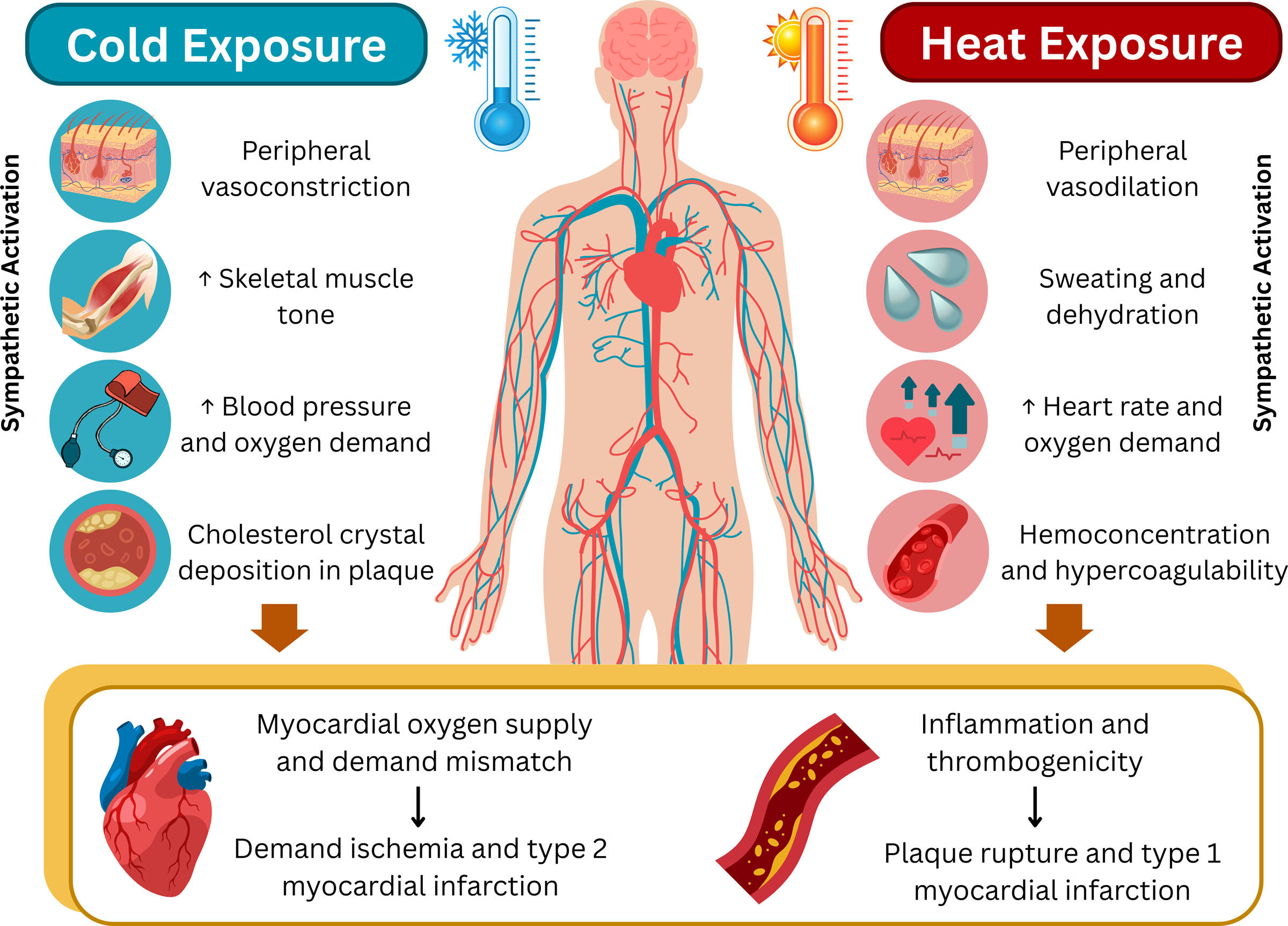
Voies biologiques et physiopathologiques reliant la température ambiante et la santé cardiovasculaire.
SYNTHESE/NOTEBOOKLM
Ce rapport scientifique de l'American Heart Association analyse comment les températures extrêmes, exacerbées par le changement climatique, impactent la santé cardiovasculaire mondiale. Les auteurs expliquent que le froid et la chaleur déclenchent des mécanismes physiologiques délétères, tels que l'inflammation et le stress neurohormonal, augmentant ainsi les risques d'infarctus et d'AVC. Le texte souligne une vulnérabilité inégale face à ces dangers, touchant plus durement les personnes âgées, les populations précaires et les travailleurs en extérieur. Enfin, l'étude appelle à une transformation des systèmes de soins pour qu'ils deviennent plus résilients et durables, tout en comblant les lacunes actuelles de la recherche clinique.

- Mesures de base : Températures maximale (Tmax), minimale (Tmin) et moyenne (Tmean).
- Variabilité thermique : Les fluctuations intradis (amplitude thermique diurne) et inter-jours sollicitent fortement l'homéostasie thermorégulatrice.
- Indices complexes :
- Température au thermomètre mouillé (Twb) : Reflète la limite de refroidissement par évaporation (sueur). Une Twb de 30°C à 32°C peut être critique, même pour des adultes sains.
- Indice de chaleur (Heat Index) et Humidex : Perceptions de l'inconfort thermique basées sur la chaleur et l'humidité.
- Refroidissement éolien (Wind Chill) : Combine la température de l'air et la vitesse du vent pour évaluer le froid ressenti.
|
Issue cardiovasculaire
|
Effets de l'exposition à la chaleur
|
Effets de l'exposition au froid
|
|---|---|---|
|
Infarctus du myocarde
|
↑ 7 % de mortalité lors de chaleur extrême (99e percentile vs température optimale).
|
↑ 33 % de mortalité lors de froid extrême (1er percentile vs température optimale).
|
|
AVC
|
↑ 3,8 % de mortalité par 1°C d'augmentation au-dessus de l'optimum.
|
↑ 1,2 % de risque par 1°C de baisse de température.
|
|
Insuffisance cardiaque
|
↑ 12 % de décès lors de chaleur extrême.
|
↑ 37 % de décès lors de froid extrême.
|
|
Arythmies
|
↑ 1 % des visites aux urgences par 1°C d'augmentation.
|
↑ 19 % de décès lors de froid extrême.
|
|
Mortalité globale
|
↑ 11,7 % due aux vagues de chaleur.
|
↑ 32,4 % due aux vagues de froid.
|
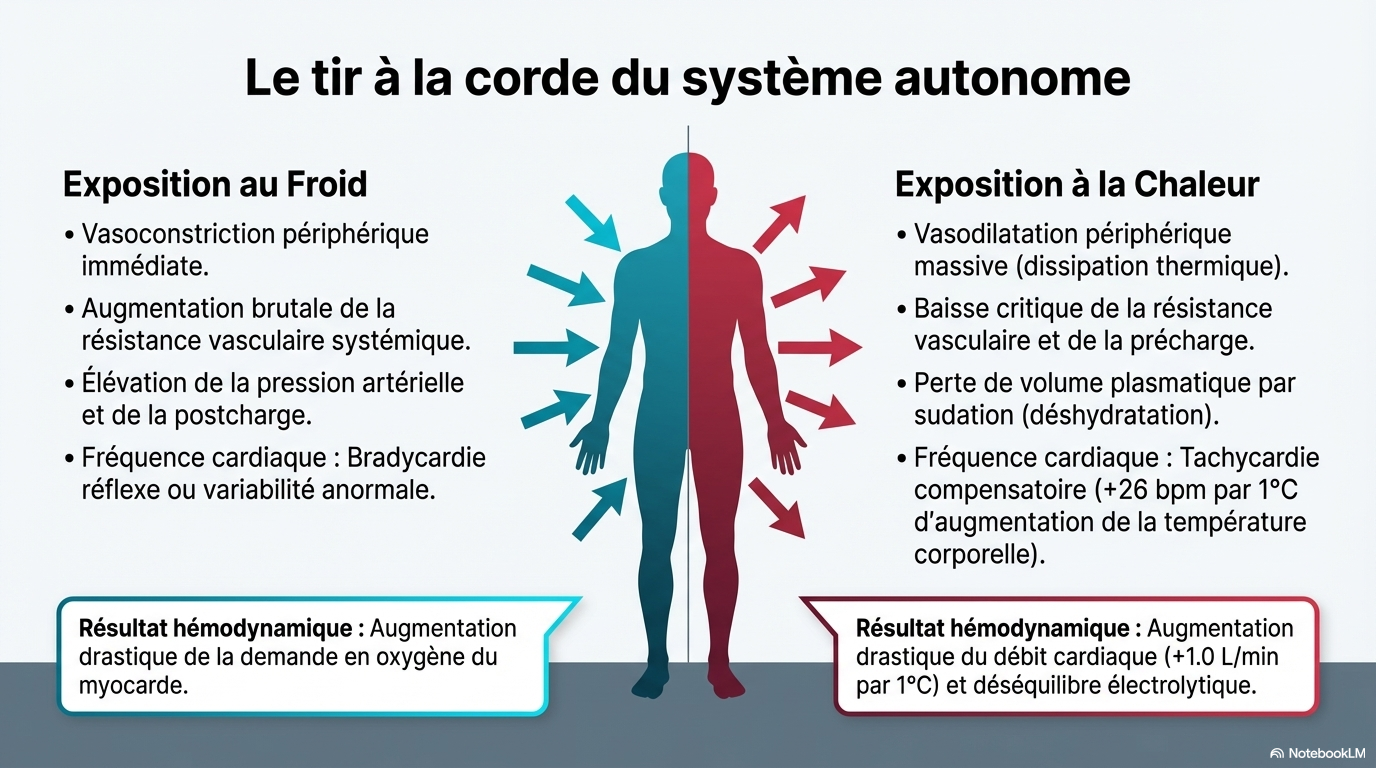
- Vasodilatation périphérique : Augmentation du flux sanguin cutané pour dissiper la chaleur.
- Déshydratation et hémoconcentration : La sudation réduit le volume plasmatique, augmentant la viscosité sanguine et créant un état prothrombotique.
- Stress hémodynamique : Pour chaque augmentation de 1°C de la température centrale, la fréquence cardiaque augmente de 26 bpm et le débit cardiaque de 1,0 L/min.
- Vasoconstriction périphérique : Pour préserver la chaleur, ce qui augmente la résistance vasculaire systémique et la pression artérielle.
- Augmentation de la demande en oxygène : Le frissonnement et l'activation sympathique augmentent la charge de travail du myocarde, pouvant provoquer une ischémie par inadéquation entre l'offre et la demande.
|
Groupe à risque
|
Facteurs de vulnérabilité
|
|---|---|
|
Personnes âgées
|
Thermorégulation affaiblie, réserve cardiovasculaire réduite et prévalence accrue de comorbidités.
|
|
Nourrissons et enfants
|
Vulnérabilité physiologique et dépendance sociale élevée.
|
|
Minorités raciales/ethniques
|
Exposition disproportionnée aux îlots de chaleur urbains en raison d'iniquités structurelles et de moins d'accès à la climatisation.
|
|
Travailleurs en extérieur
|
Exposition environnementale prolongée et effort physique intense.
|
|
Personnes sans abri
|
Exposition non atténuée aux éléments et prévalence élevée de pathologies de base.
|
|
Athlètes
|
Risque de collapsus cardiovasculaire et de coup de chaleur lors d'efforts en conditions extrêmes.
|
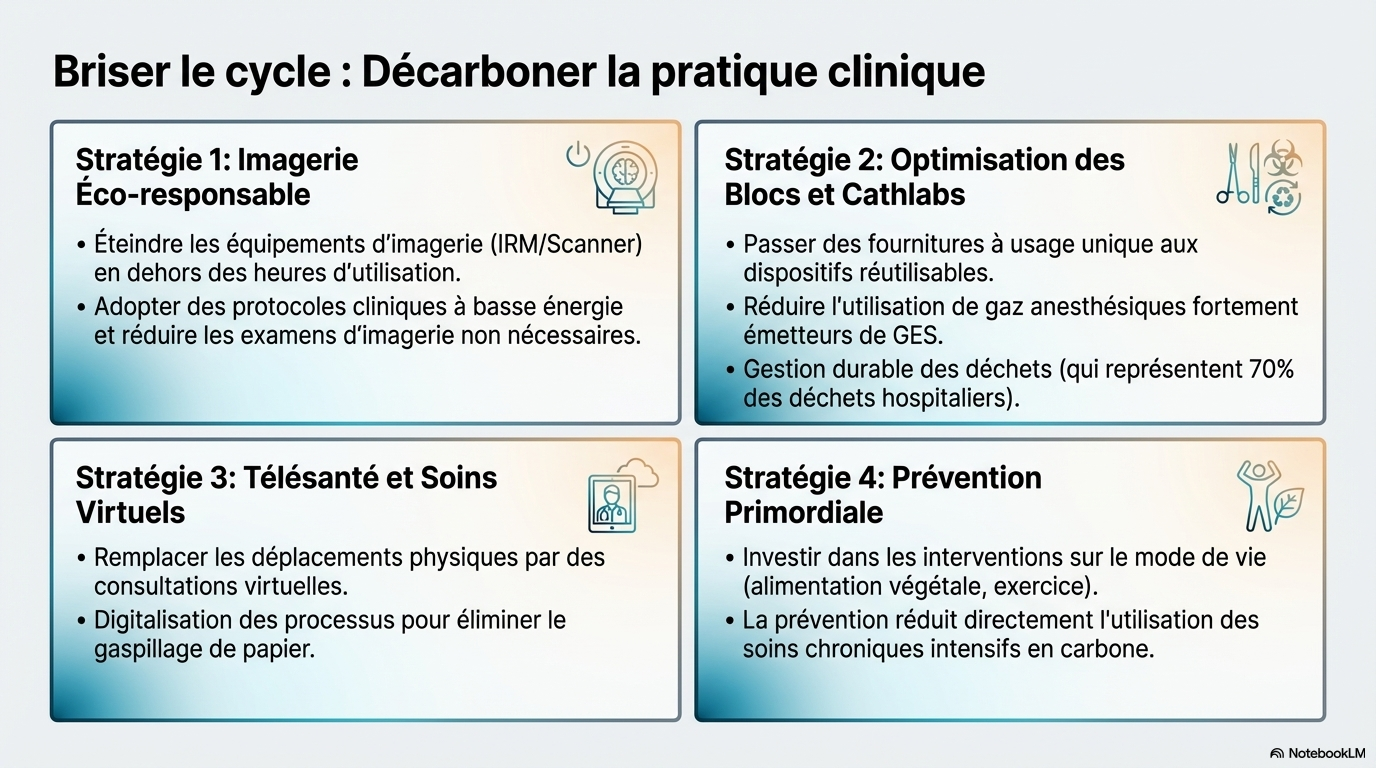
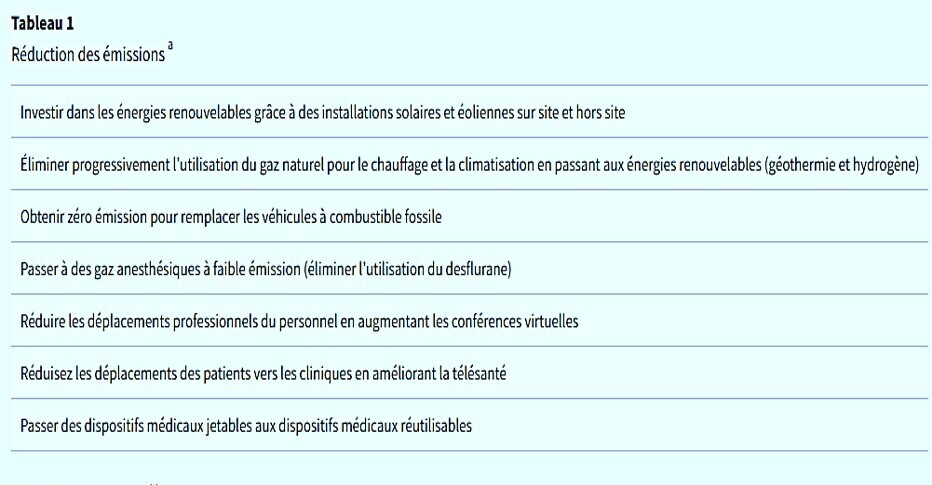
- Imagerie cardiaque : Les modalités avancées (IRM, scanner, PET) sont particulièrement énergivores. L'imagerie médicale contribue à environ 1 % des émissions mondiales.
- Procédures invasives : Les blocs opératoires génèrent jusqu'à 70 % des déchets hospitaliers. Les gaz anesthésiques inhalés sont de puissants GES.
- Saturation des urgences et des services d'ambulance.
- Surcharge des systèmes de ventilation (CVC) et risques de pannes de courant.
- Stress accru sur le personnel soignant (fatigue, stress psychologique).
- Perturbations des chaînes d'approvisionnement et de la conservation des médicaments thermosensibles.
- Conseils cliniques : Les cardiologues doivent informer les patients sur l'utilisation sécurisée de la climatisation/chauffage et la limitation des efforts lors des pics de température.
- Gestion médicamenteuse : Some medications (antihypertensives, diurétiques) can alter thermoregulation or volemia.
- Urbanisme durable : Augmentation des espaces verts, utilisation de toitures réfléchissantes (« cool roofs ») pour réduire les îlots de chaleur.
- Cadres réglementaires : Mise en œuvre de standards fédéraux pour la protection des travailleurs contre la chaleur et législation sur le « droit au refroidissement » pour les locataires.
- Centres de rafraîchissement/chauffage : Bien que prometteurs, ils restent souvent sous-utilisés en raison de la stigmatisation ou d'un manque d'accessibilité physique.
- Expositions à long terme : Manque de données sur l'impact de l'exposition chronique et répétée au stress thermique sur le vieillissement cardiovasculaire.
- Interactions médicamenteuses : Nécessité de recherches sur la titration des médicaments cardiovasculaires pendant les vagues de chaleur.
- Évaluation personnalisée : Utilisation de capteurs portables et de données microclimatiques pour mieux capturer l'exposition réelle (intérieure vs extérieure).
- Co-expositions : Modélisation des effets combinés de la température, de la pollution atmosphérique, des produits chimiques toxiques et du bruit.




INFOGRAPHIES


Le changement climatique a des conséquences multiples et graves sur la santé humaine, affectant pratiquement tous les systèmes organiques et populations à travers le monde. Ces impacts se manifestent par des voies directes, médiées par les écosystèmes, et médiées par les systèmes socio-économiques.

Used under license from The New England Journal of Medicine.
Effets cardiovasculaires et respiratoires
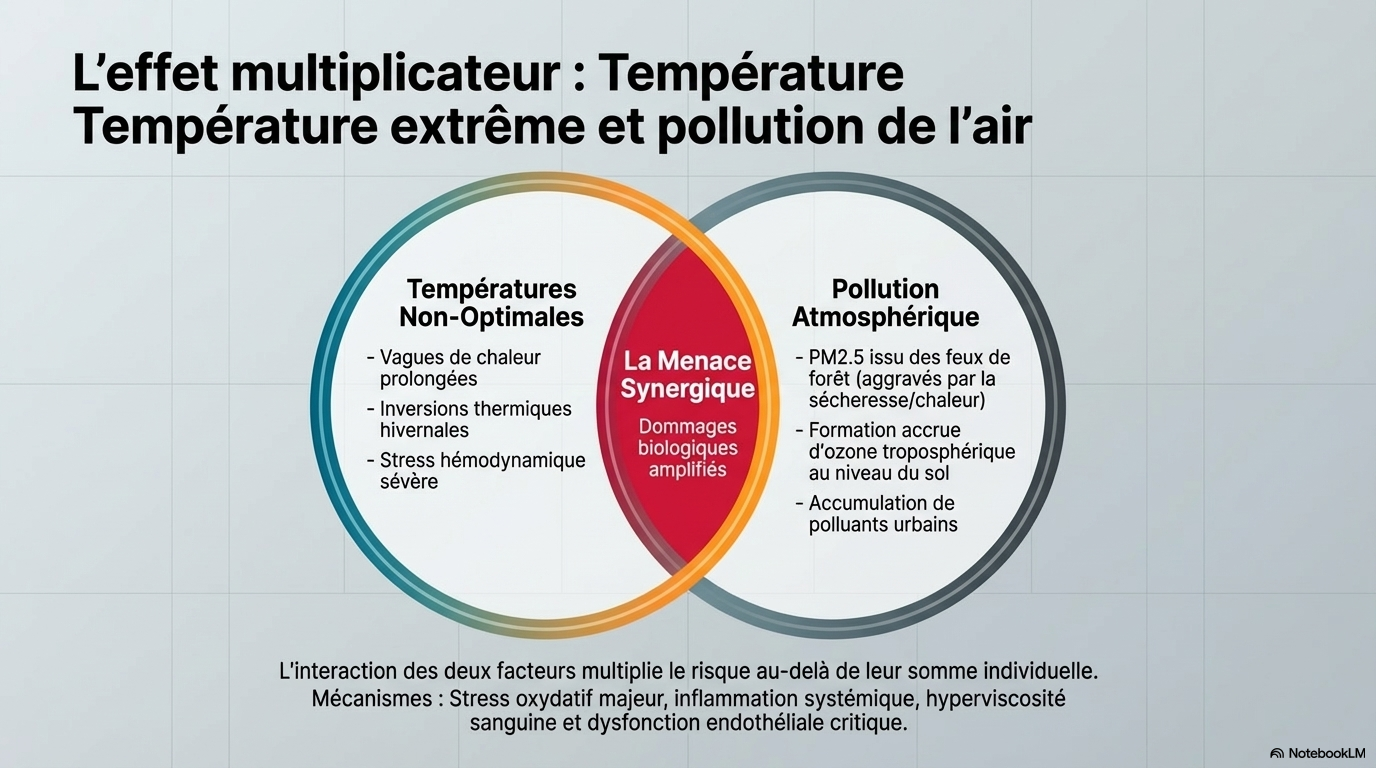
Les températures extrêmes sont associées à une augmentation de la mortalité et morbidité cardiovasculaires. Une revue systématique de 492 études a démontré que l'exposition aux températures extrêmes, à l'ozone troposphérique, et aux événements météorologiques extrêmes (ouragans, tempêtes de poussière) augmente significativement le risque cardiovasculaire. [3] Les mécanismes incluent la déshydratation, les déséquilibres électrolytiques, le stress myocardique, l'inflammation systémique et la dysfonction endothéliale. [4-5]
Les vagues de chaleur augmentent les risques de maladies respiratoires, notamment l'asthme et la bronchopneumopathie chronique obstructive. La pollution atmosphérique, exacerbée par le changement climatique, contribue à 9 millions de décès annuels dans le monde. [6]
Impacts des chaleurs extrêmes
Les vagues de chaleur entraînent une large gamme de problèmes de santé au-delà des maladies classiques liées à la chaleur (épuisement, coup de chaleur). Les températures élevées sont associées à des augmentations significatives des événements cardiovasculaires (infarctus du myocarde, arythmies, insuffisance cardiaque, AVC), des maladies rénales, des complications de grossesse (naissances prématurées, mortinatalité), et des troubles de santé mentale (anxiété, dépression, suicidalité, comportements agressifs). [7]

Used under license from The New England Journal of Medicine.
Une méta-analyse a montré que le risque de décès par maladie cardiovasculaire augmente de 12% pendant les jours de vague de chaleur, et qu'une augmentation de 1°C de la température est associée à une augmentation de 21% du risque de décès cardiovasculaire. [7] En Europe, les températures élevées entre mai et septembre 2022 ont été estimées responsables de 61 672 décès liés à la chaleur. [7]
Maladies infectieuses
Le changement climatique augmente la transmission de nombreuses maladies infectieuses. La capacité vectorielle pour la dengue a augmenté de 8,9% pour Aedes aegypti et de 15% pour Aedes albopictus entre les années 1950 et 2018. [9] Le nombre de mois propices à la transmission du paludisme dans les zones de haute altitude a augmenté de 39% dans les pays à faible indice de développement humain. [1]

Used under license from The New England Journal of Medicine.
L'aptitude environnementale pour la transmission des bactéries Vibrio pathogènes a augmenté de 56% dans les latitudes nordiques depuis les années 1980. [1] Les maladies arbovirales (dengue, chikungunya, Zika) montrent une augmentation de leur potentiel épidémique de 7 à 13% par rapport aux années 1950. [1][11]
Santé mentale
Le changement climatique a des impacts significatifs sur la santé mentale par plusieurs voies. Les événements climatiques extrêmes sont associés à une augmentation de la prévalence des symptômes de stress post-traumatique, de dépression et d'anxiété. [12] Les températures élevées sont liées à une augmentation des visites aux urgences pour troubles mentaux, notamment les troubles anxieux, les troubles de l'humeur, les troubles liés à l'usage de substances, et les comportements suicidaires. [13-14]

Content used under license from the JAMA Network® © American Medical Association
Les groupes de population les plus vulnérables aux effets du changement climatique incluent les enfants, les personnes âgées, les femmes enceintes, les personnes atteintes de maladies chroniques, les communautés à faible revenu, les minorités raciales et ethniques, les populations autochtones, et les habitants des pays à revenu faible et intermédiaire. [1-4]

Used under license from The New England Journal of Medicine.
Enfants
Les enfants sont particulièrement vulnérables en raison de multiples facteurs biologiques et comportementaux. Leurs systèmes organiques en développement, leurs mécanismes de défense immatures (détoxification, réparation de l'ADN, protection immunitaire), et leur thermorégulation compromise les rendent plus sensibles aux impacts climatiques. [6-7] Les enfants respirent plus d'air par rapport à leur poids corporel, augmentant leur exposition aux polluants atmosphériques, et leurs voies respiratoires plus étroites sont vulnérables à la constriction. [7]

Used under license from The New England Journal of Medicine.
Les enfants ont des besoins nutritionnels et hydriques plus importants, les rendant plus vulnérables aux perturbations de l'approvisionnement alimentaire et hydrique. [7] Ils passent plus de temps à l'extérieur en activité physique que les adultes, augmentant leur exposition. [7] En 2020, le changement climatique a entraîné 626 millions de jours-personnes supplémentaires d'exposition aux vagues de chaleur chez les enfants de moins d'un an, comparé à la période de référence 1986-2005. [2] Plus de 90% des enfants dans le monde respirent de l'air pollué, et environ 600 000 enfants sont décédés en 2016 d'infections respiratoires aiguës liées à la pollution. [3]
Personnes âgées
Les personnes de plus de 65 ans sont extrêmement vulnérables aux effets du changement climatique, particulièrement aux températures extrêmes. En 2020, cette population a connu 3,1 milliards de jours-personnes supplémentaires d'exposition aux vagues de chaleur par rapport à la période de référence. [2] L'Europe et la Méditerranée orientale présentent une vulnérabilité particulièrement élevée, avec 42% et 43% respectivement de leurs populations âgées de plus de 65 ans vulnérables à l'exposition à la chaleur. [1]
Plusieurs facteurs augmentent leur vulnérabilité : changements physiologiques liés à l'âge, maladies chroniques sous-jacentes (cardiovasculaires, diabète, maladies respiratoires chroniques), médicaments affectant la transpiration ou la vigilance, restrictions hydriques, isolement social et pauvreté. [3] Aux États-Unis, 40% de tous les décès liés à la chaleur entre 2004 et 2018 concernaient des personnes de 65 ans ou plus. [3] L'exposition à la pollution atmosphérique, notamment aux PM2,5 et à l'ozone, exacerbe les conditions médicales sous-jacentes et augmente la mortalité, même à des niveaux inférieurs aux normes établies. [3]
Communautés à faible revenu et minorités raciales
Les communautés à faible revenu et les minorités raciales et ethniques subissent de manière disproportionnée les impacts du changement climatique. [7-9] Ces disparités sont liées à des systèmes sociaux, économiques et culturels complexes et interconnectés, incluant le racisme structurel. [8]
Le "redlining" (pratique discriminatoire introduite dans les années 1930 limitant les prêts hypothécaires dans certaines zones) a créé des communautés historiquement marginalisées qui continuent d'être caractérisées par des surfaces imperméables plus importantes et moins d'espaces verts, résultant en des températures ambiantes plus élevées (îlots de chaleur urbains). [8] Les communautés urbaines à faible revenu peuvent être jusqu'à 5°C plus chaudes que les communautés plus aisées. [8]
Aux États-Unis, les concentrations de NO₂ et de PM2,5 dans les zones de recensement à prédominance de groupes marginalisés étaient respectivement 110% et 16% plus élevées que dans les zones les plus blanches. [9] Les enfants noirs ont un taux de visites aux urgences pédiatriques pour asthme plus du double de celui des enfants blancs, et le taux de naissances prématurées est plus de 50% plus élevé chez les femmes noires que chez les femmes blanches. [7]
Pays à revenu faible et intermédiaire
Les populations des pays à faible et moyen indice de développement humain (IDH)
« DÉCARBONONS LES INDUSTRIES DE SANTÉ » : CONFÉRENCE ET ATELIERS COLLABORATIFS – MARDI 28 MAI 2024 EN LIGNE
https://theshiftproject.org/article/invitation-decarbonons-les-industries-de-sante/
OMS : CLIMAT et SANTE
https://medvasc.info/archives-blog/oms-climat-et-sant%C3%A9
CHANGEMENT CLIMATIQUE et SANTÉ CARDIOVASCULAIRE
https://medvasc.info/archives-blog/changement-climatique-et-sant%C3%A9-cv
En quoi consistent les changements climatiques ? (ONU)
https://www.un.org/fr/climatechange/what-is-climate-change
Eaux usées et Médecine
https://medvasc.info/archives-blog/eaux-us%C3%A9es-et-m%C3%A9decine


