« Si le problème a une solution, il ne sert à rien de s'inquiéter. Mais s'il n'y a pas de solution, s'inquiéter ne changera rien. », Proverbe tibétain.
La vie est un passage, le monde est une salle de spectacles. On entre, on regarde, on sort.
Démocrite D'Abdère
Héctor Bueno, Christi Deaton, Marta Farrero, Faye Forsyth, Frieder Braunschweig, Sergio Buccheri, Simona Dragan, Sofie Gevaert, Claes Held, Donata Kurpas, Karl-Heinz Ladwig, Christos D Lionis, Angela H E M Maas, Caius Ovidiu Merșa, Richard Mindham, Susanne S Pedersen, Martina Rojnic Kuzman, Sebastian Szmit, Rod S Taylor, Izabella Uchmanowicz, Noa Vilchinsky, ESC Scientific Document Group , 2025 ESC Clinical Consensus Statement on mental health and cardiovascular disease: developed under the auspices of the ESC Clinical Practice Guidelines Committee: Developed by the task force on mental health and cardiovascular disease of the European Society of Cardiology (ESC)Déclaration de consensus clinique 2025 de l'ESC sur la santé mentale et les maladies cardiovasculaires : élaborée sous les auspices du Comité des lignes directrices de pratique clinique de l'ESC : élaborée par le groupe de travail sur la santé mentale et les maladies cardiovasculaires de la Société européenne de cardiologie (ESC)
Approuvée par la Fédération européenne des associations de psychologues AISBL (EFPA), l'Association européenne de psychiatrie (EPA) et la Société internationale de médecine comportementale (ISBM)
Endorsed by the European Federation of Psychologists' Associations AISBL (EFPA), the European Psychiatric Association (EPA), and the International Society of Behavioral Medicine (ISBM), European Heart Journal, 2025;, ehaf191, https://doi.org/10.1093/eurheartj/ehaf191
RESUME GENERATIF
Proposé par l'article
Ce document est une déclaration de consensus clinique de la Société européenne de cardiologie sur la santé mentale et les maladies cardiovasculaires.
Déclaration de consensus sur la santé mentale et les maladies cardiovasculaires
Cette déclaration de consensus de l'ESC examine l'impact réciproque entre la santé mentale et les maladies cardiovasculaires (MCV) et propose des recommandations pour une approche intégrée des soins.
Importance de la santé mentale dans les soins cardiovasculaires
La santé mentale est essentielle pour le bien-être général et influence la santé cardiovasculaire.
- La santé mentale est définie par l'OMS comme un état de bien-être mental permettant de faire face aux stress de la vie.
- Les troubles de la santé mentale augmentent le risque de MCV.
- Les événements cardiovasculaires peuvent aggraver les conditions de santé mentale existantes.
Problèmes persistants dans la prise en charge
Il existe plusieurs défis dans l'intégration de la santé mentale dans les soins cardiovasculaires.
- Manque de sensibilisation des professionnels de santé à la prévalence des troubles mentaux.
- Insuffisance de dépistage et de gestion des problèmes de santé mentale dans la pratique clinique.
- Stigmatisation des troubles mentaux, en particulier des maladies mentales sévères (SMS).
Équipe Psycho-Cardio pour des soins intégrés
Une approche multidisciplinaire est nécessaire pour améliorer les soins aux patients atteints de MCV et de troubles mentaux.
- L'équipe Psycho-Cardio doit inclure des cardiologues, des psychologues et d'autres professionnels de la santé.
- La continuité des soins doit être assurée par la coordination avec l'équipe de soins primaires.
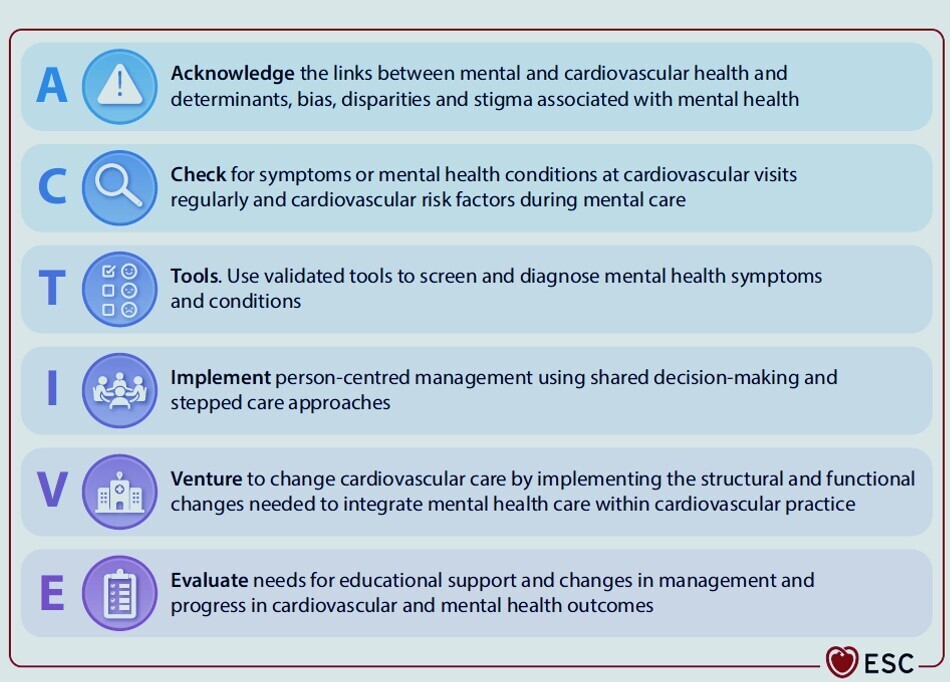
- Les principes ACTIVE (Reconnaître, Vérifier, Utiliser, Implémenter, Convaincre) doivent guider les pratiques de soins.
Recommandations pour l'amélioration des soins
Des changements systémiques et organisationnels sont nécessaires pour intégrer la santé mentale dans les soins cardiovasculaires.
- Augmenter le dépistage et la gestion des troubles mentaux chez les patients atteints de MCV.
- Promouvoir une approche centrée sur la personne qui reconnaît l'importance de la santé mentale des soignants.
- Identifier les lacunes dans les recherches et les preuves pour améliorer les soins.
Interaction entre la santé mentale et les maladies cardiovasculaires
La santé mentale et les maladies cardiovasculaires (CVD) interagissent de manière complexe, affectant mutuellement leur évolution.
- La coexistence de CVD et de troubles mentaux aggrave les résultats de santé mentale et cardiovasculaire.
- Les pratiques cliniques actuelles manquent d'une approche intégrée pour le dépistage et la gestion des problèmes de santé mentale.
- Il existe peu de preuves sur les meilleures méthodes de communication et de promotion de la santé mentale chez les patients atteints de CVD.
Importance d'une approche centrée sur la personne
Une approche centrée sur la personne est essentielle pour améliorer la santé globale des patients atteints de CVD.
- Les soins cardiovasculaires doivent inclure une équipe multidisciplinaire, y compris des professionnels de la santé mentale.
- L'intégration des principes ACTIFS dans les soins cardiovasculaires peut transformer la pratique clinique vers une approche plus centrée sur le patient.
Impact de la santé mentale sur le risque de CVD
Les facteurs psychosociaux jouent un rôle crucial dans le développement des maladies cardiovasculaires.
- Le bien-être subjectif est associé à un risque réduit de CVD, tandis que le stress psychosocial augmente le risque.
- Les troubles mentaux comme la dépression et l'anxiété sont des facteurs de risque indépendants pour le développement de CVD.
Prévalence des troubles mentaux chez les patients CVD
Les patients atteints de CVD présentent une prévalence élevée de troubles mentaux, affectant leur qualité de vie.
- Environ 18 % des patients atteints de CVD souffrent de dépression.
- Les symptômes dépressifs sont fréquents après un infarctus du myocarde, touchant jusqu'à 31% des patients.
Conséquences des troubles mentaux sur la gestion des CVD
Les troubles mentaux affectent négativement l'adhésion au traitement et la gestion des maladies cardiovasculaires.
- La dépression est associée à une diminution de l'adhésion aux médicaments et à des comportements de santé moins favorables.
- Les patients dépressifs sont 10% à 20% moins susceptibles de suivre les recommandations de traitement.
Nécessité d'évaluation et de dépistage des troubles mentaux
Il est crucial d'intégrer le dépistage des troubles mentaux dans les soins cardiovasculaires.
- Le dépistage doit être effectué après un diagnostic de CVD ou un événement cardiovasculaire, puis périodiquement.
- Des outils de dépistage élémentaires, comme les questions de Whooley, peuvent être utilisés pour identifier les symptômes de dépression et d'anxiété.
Soutien aux soignants des patients CVD
Les soignants jouent un rôle essentiel dans le soutien des patients atteints de CVD, mais leur bien-être est souvent négligé.
- Les soignants peuvent éprouver des niveaux élevés d'anxiété et de dépression en raison de leur rôle.
- Il est important d'évaluer et de soutenir le bien-être des soignants pour améliorer les résultats des patients.
Évaluation psychosociale et qualité de vie
Les outils d'évaluation psychosociale sont essentiels pour identifier les risques de non-adhésion et de complications psychosociales chez les patients en attente de transplantation cardiaque.
- Les scores PACT et SIPAT montrent une remarquable capacité prédictive pour identifier les risques de non-adhérence post-transplantation.
- La qualité de vie et l'évaluation de la santé mentale sont cruciales pour les personnes atteintes d'hypertension pulmonaire, en raison de la prévalence élevée de la dépression et de l'anxiété.
- Le questionnaire HADS a un pouvoir prédictif efficace pour exclure les troubles anxieux et dépressifs dans la population PH.
Gestion des conditions de santé mentale
La gestion des problèmes de santé mentale est essentielle pour améliorer l'adhérence au traitement et les résultats cliniques chez les patients atteints de maladies cardiovasculaires.
- Les patients présentant des scores élevés d'anxiété ou de dépression devraient être considérés pour un traitement.
- Une approche de soins échelonnés est recommandée pour adapter le traitement aux préférences et à la gravité des symptômes.
- La communication efficace et le soutien psychosocial sont cruciaux pour améliorer les résultats cliniques.
Interventions psychologiques et psychoéducation
Les interventions psychologiques et la psychoéducation sont des éléments clés pour améliorer la santé mentale des patients atteints de maladies cardiovasculaires.
- La psychoéducation aide à améliorer l'adhésion au traitement et à réduire les symptômes de dépression et d'anxiété.
- Les programmes de réhabilitation cardiaque doivent inclure des évaluations de santé mentale pour identifier et gérer les conditions psychologiques.
- Les interventions établies sur la communauté, comme la prescription sociale, montrent des résultats prometteurs pour améliorer le bien-être mental.
Approches de style de vie et nutrition
Les changements de mode de vie et les interventions nutritionnelles peuvent avoir un impact positif sur la santé mentale et cardiovasculaire.
- L'exercice régulier et une alimentation équilibrée sont essentiels pour améliorer la santé physique et mentale.
- Les régimes alimentaires comme le régime méditerranéen sont associés à des taux plus faibles de dépression.
- L'arrêt du tabac est crucial pour réduire le risque cardiovasculaire, en particulier chez les personnes atteintes de troubles mentaux.
Interventions médicales et pharmacologiques
Les interventions médicales, y compris la pharmacothérapie, peuvent être nécessaires pour les patients atteints de maladies cardiovasculaires et de troubles mentaux.
- Les antidépresseurs sont souvent utilisés pour traiter la dépression et l'anxiété, mais leur utilisation doit soigneusement être surveillée en raison des interactions médicamenteuses potentielles.
- Les antipsychotiques peuvent avoir des effets variés sur les facteurs de risque cardiovasculaire, certains étant associés à un risque accru de prise de poids et de syndrome métabolique.
- Une surveillance thérapeutique des médicaments est recommandée pour optimiser le traitement et minimiser les effets secondaires.
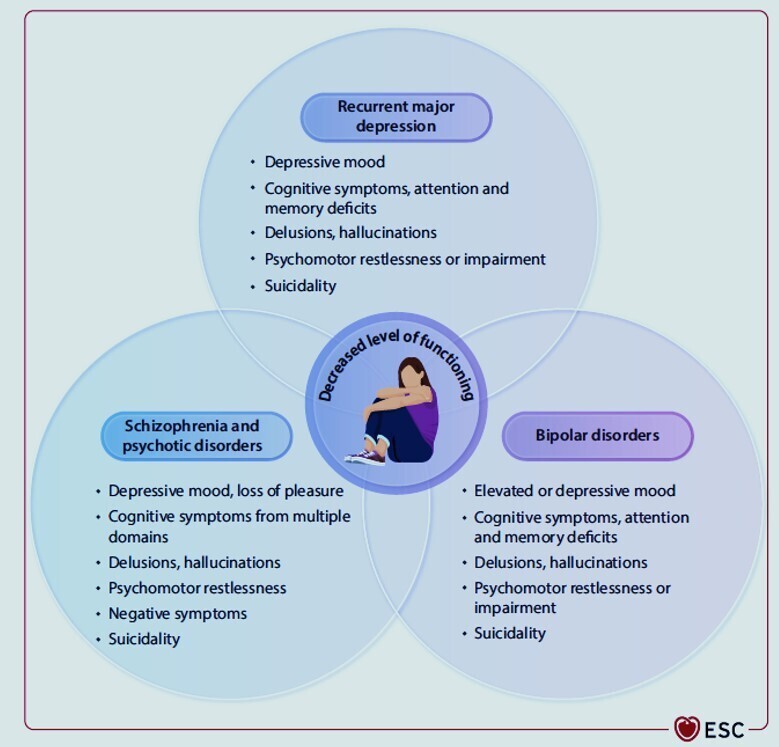
Risques cardiovasculaires chez les personnes atteintes de maladies mentales sévères
Les personnes atteintes de maladies mentales sévères présentent un risque accru de maladies cardiovasculaires et une mortalité plus élevée.
- Les personnes atteintes de schizophrénie et de troubles bipolaires ont une espérance de vie réduite de 8 à 14,5 ans par rapport à la population générale.
- La prévalence des maladies cardiovasculaires chez les personnes atteintes de SMI est de 9,9 %.
- Les facteurs de risque incluent l'obésité, le tabagisme et les effets indésirables des médicaments antipsychotiques.
Risques cardiovasculaires chez les personnes atteintes de maladies mentales sévères
Les personnes atteintes de maladies mentales sévères (SMS) présentent un risque accru de maladies cardiovasculaires (CVD).
- Les antipsychotiques comme l'ilopéridone et la quétiapine sont associés à des profils métaboliques défavorables, entraînant un gain de poids et une augmentation des lipides.
- Les antipsychotiques tels que l'olanzapine et le clozapine sont liés à un gain de poids significatif, jusqu'à 3 kg.
- Les outils d'évaluation du risque cardiovasculaire sous-estiment souvent le risque chez les personnes avec SMI, en particulier chez les adolescents.
- Il n'existe pas de consensus sur les professionnels de santé responsables du dépistage et du suivi des CVD chez les personnes avec SMI.
Évaluation et dépistage des risques cardiovasculaires
Une évaluation régulière des risques cardiovasculaires est essentielle pour les personnes atteintes de SMI.
- Le dépistage doit être effectué par des psychiatres et des médecins généralistes à tous les stades de la maladie.
- Les facteurs de risque à évaluer incluent l'historique personnel et familial, les habitudes de vie, l'indice de masse corporelle, la glycémie à jeun et les lipides.
- Un suivi actif des facteurs de risque modifiables est recommandé tous les 12 semaines et au moins une fois par an.
Disparités dans la gestion des maladies cardiovasculaires
Les inégalités dans la gestion des CVD chez les personnes avec SMI sont significatives.
- Les barrières systémiques, telles que la stigmatisation et le préjugé, contribuent à ces disparités.
- Les professionnels de santé doivent être conscients de ces problèmes et travailler à les surmonter.
- Une approche centrée sur la personne et le respect des préférences des patients sont essentiels pour améliorer les résultats.
Gestion des facteurs de risque modifiables
La gestion des facteurs de risque modifiables suit des principes similaires à ceux des personnes sans SMI.
- Les interventions doivent inclure des conseils comportementaux, des modifications du mode de vie et un soutien familial.
- Les personnes avec SMI doivent être encouragées à adopter une alimentation saine et à augmenter leur activité physique.
- La perte de poids est conseillée pour ceux ayant un IMC ≥25 kg/m².
Cessation du tabagisme et santé cardiovasculaire
Les stratégies de cessation du tabagisme pour les personnes avec SMI sont semblables à celles de la population générale.
- Les interventions comportementales et pharmacologiques sont efficaces pour aider à l'arrêt du tabac.
- La cessation du tabac peut également réduire la nécessité de doses plus élevées de médicaments antipsychotiques.
Gestion pharmacologique des maladies cardiovasculaires
La gestion pharmacologique chez les personnes avec SMI nécessite une attention particulière.
- Les médicaments doivent être choisis en fonction de leur propension à induire des risques cardiovasculaires.
- Une approche rationnelle de la pharmacothérapie est nécessaire pour minimiser les effets indésirables.$
Arrhythmies et maladies cardiovasculaires
Les personnes avec SMI présentent un risque accru d'arythmies cardiaques.
- Les médicaments antipsychotiques peuvent exacerber ce risque, nécessitant une surveillance attentive.
- Un ECG doit être réalisé avant et après l'initiation de médicaments antipsychotiques.
Interventions pour améliorer la gestion des CVD
Les programmes de prévention et de traitement des CVD doivent être adaptés aux personnes avec SMI.
- Une approche intégrée impliquant des experts en santé mentale est nécessaire pour améliorer les résultats.
- Les interventions doivent être accessibles et appropriées pour cette population vulnérable.
Différences de sexe et de genre en santé mentale
Les différences biologiques et socioculturelles influencent la santé mentale et cardiovasculaire.
- Les femmes présentent des taux plus élevés de dépression et d'anxiété, qui sont des facteurs de risque pour les CVD.
- Les événements de vie, comme la grossesse et la ménopause, affectent différemment la santé mentale des femmes.
Santé mentale et maladies cardiovasculaires chez les personnes âgées
Les personnes âgées sont particulièrement vulnérables aux troubles mentaux et aux CVD.
- La dépression est fréquente chez les personnes âgées, avec une prévalence de 41,9% chez celles atteintes d'insuffisance cardiaque.
- Les interventions non pharmacologiques doivent être développées pour améliorer les résultats en santé mentale et cardiovasculaire.
Impact de la pauvreté sur la santé mentale
La pauvreté augmente le risque de troubles mentaux et de maladies cardiovasculaires.
- Les personnes défavorisées ont souvent un accès limité aux soins de santé et adoptent des comportements de vie malsains.
- Les inégalités de santé sont plus prononcées dans les communautés marginalisées, nécessitant des interventions ciblées.
Interpersonal and Intrapersonal Stigma in Mental Health
La stigmatisation affecte la recherche d'aide et contribue aux disparités en santé mentale.
- La stigmatisation interpersonnelle comprend l'ignorance, les préjugés et la discrimination.
- La stigmatisation intrapersonnelle, ou auto-stigmatisation, réduit le comportement de recherche d'aide.
- Les interventions efficaces incluent le contact social avec des personnes ayant des troubles mentaux et des programmes éducatifs pour les professionnels de la santé.
- Il existe un manque de recherche sur les interventions efficaces pour combattre la stigmatisation structurelle et interpersonnelle.
Interventions communautaires et politiques
Les interventions à l'échelle communautaire et politique sont essentielles pour réduire l'impact de la privation socio-économique sur la santé mentale.
- Assurer l'accès à une éducation de qualité pour les personnes défavorisées améliore les résultats en santé mentale et cardiovasculaire.
- Créer des opportunités d'emploi et des initiatives de logement abordable est crucial.
- Améliorer l'accès à des aliments sains et à des espaces sûrs pour l'activité physique réduit le risque de maladies cardiovasculaires.
- Intégrer des interventions réussies dans des systèmes de santé plus larges est nécessaire.
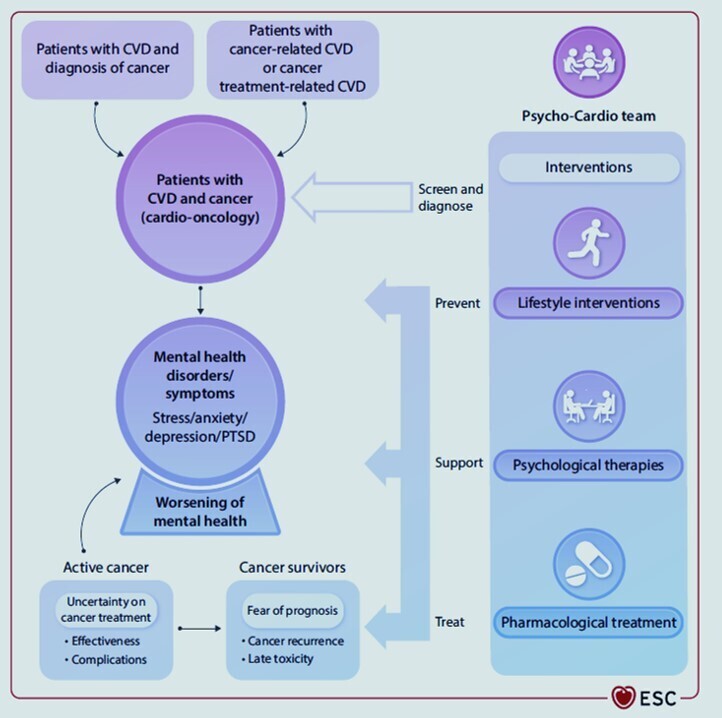
Santé mentale et maladies cardiovasculaires chez les Patients Cancéreux
Le stress chronique peut contribuer au développement du cancer et à des événements cardiovasculaires majeurs.
- Le diagnostic et le traitement du cancer peuvent intensifier la détresse psychologique, augmentant le risque d'événements cardiovasculaires dans les 6 à 12 mois suivant le diagnostic.
- Les symptômes cardiovasculaires peuvent apparaître avec le cancer, suggérant des facteurs sous-jacents communs comme l'inflammation chronique.
- Les programmes de cardio-oncologie visent à gérer les problèmes cardiovasculaires pour permettre un traitement oncologique optimal.
Survivants du cancer et santé mentale
Les survivants du cancer peuvent éprouver une détresse psychologique liée à la peur de la récidive.
- Le stress et la détresse psychologique sont associés à des problèmes cardiovasculaires chez les survivants, en particulier chez les jeunes femmes.
- Les complications du cancer et de son traitement peuvent exacerber la dépression et l'anxiété.
Cancer Avancé et Santé Mentale
La progression du cancer peut entraîner une dépression et d'autres problèmes de santé mentale.
- Un quart des personnes atteintes de cancer avancé peuvent souffrir de problèmes de santé mentale, y compris la dépression et le PTSD.
- La fatigue et la toxicité liée au traitement contribuent à des sentiments de découragement.
Toxicité cardiovasculaire liée aux thérapies cancéreuses
Les patients ayant des antécédents de maladies cardiovasculaires sont plus sensibles à la toxicité cardiovasculaire des traitements du cancer.
- Les survivants du cancer du sein ayant des dysfonctionnements cardiovasculaires liés au traitement rapportent une détérioration significative de leur bien-être physique et mental.
- La nécessité de modèles de soins cardio-oncologiques multidisciplinaires est soulignée.
Interventions psychologiques en cardio-oncologie
Les soins simultanés en cardiologie peuvent améliorer le bien-être psychologique des patients atteints de cancer.
- Les équipes de cardio-oncologie doivent identifier la détresse psychosociale et référer les patients à des spécialistes de la santé mentale si nécessaire.
Interventions de mode de vie en cardio-oncologie
Une approche globale est nécessaire pour surveiller la santé cardiovasculaire et mentale pendant et après le traitement du cancer.
- Les programmes d'exercice peuvent améliorer la condition physique et la survie des survivants du cancer avec des maladies cardiovasculaires.
Interventions médicales et pharmacologiques
Il n'existe pas de recommandations spécifiques pour les médicaments psychiatriques en cardio-oncologie.
- Les interactions médicamenteuses doivent être soigneusement évaluées pour minimiser les effets secondaires et optimiser l'efficacité des traitements.
Résumé des points clés et consensus de gestion
L'interaction entre la santé mentale et cardiovasculaire nécessite une approche intégrée.
- Les équipes Psycho-Cardio doivent adapter leurs interventions aux spécificités de la population cible.
- L'évaluation des médicaments antidépresseurs et des interactions médicamenteuses est cruciale pour les patients âgés et multimorbides.
Lacunes dans les connaissances
Il existe des lacunes significatives dans la compréhension des relations entre la santé mentale et cardiovasculaire.
- Des recherches supplémentaires sont nécessaires pour identifier, prévenir et gérer les conditions de santé mentale chez les personnes atteintes de maladies cardiovasculaires.
Risques psychologiques chez les patients cardiaques
Les études montrent que les patients atteints de maladies cardiaques présentent un risque accru de troubles psychologiques tels que la dépression et l'anxiété.
- Les patients ayant subi un infarctus du myocarde présentent des taux de dépression et d'anxiété significativement plus élevés.
- La dépression est associée à une mortalité accrue et à des événements cardiovasculaires chez les patients après un infarctus.
- Les symptômes d'anxiété et de dépression peuvent prédire des résultats cliniques défavorables, y compris la mortalité à long terme.
Impact de la dépression sur la qualité de vie
La dépression a un impact négatif sur la qualité de vie des patients cardiaques, affectant leur capacité à suivre les traitements.
- Les patients souffrant de dépression ont des taux d'adhérence au traitement plus faibles, ce qui peut aggraver leur état de santé.
- Une étude a révélé que 50% des patients cardiaques souffrant de dépression ne respectent pas les recommandations de traitement.
- La qualité de vie des patients déprimés est souvent inférieure à celle de leurs pairs non déprimés.
Importance de l'évaluation psychosociale
L'évaluation psychosociale est cruciale pour identifier les patients à risque et améliorer les résultats cliniques.
- Les évaluations psychologiques peuvent prédire les hospitalisations et les épisodes de rejet chez les candidats à la transplantation cardiaque.
- Une évaluation précoce des risques psychosociaux peut améliorer la conformité au traitement et réduire la morbidité.
- Les recommandations actuelles soulignent l'importance d'intégrer des évaluations psychosociales dans les soins cardiaques.
Interventions psychologiques et réhabilitation cardiaque
Les interventions psychologiques peuvent améliorer les résultats cliniques chez les patients cardiaques.
- Les thérapies cognitivo-comportementales ont montré une efficacité dans la réduction des symptômes dépressifs chez les patients cardiaques.
- Les programmes de réhabilitation cardiaque qui incluent un soutien psychologique sont associés à de meilleurs résultats de santé.
- Une méta-analyse a révélé que les interventions psychologiques peuvent réduire les symptômes d'anxiété et de dépression de 30 à 50%.
Rôle des facteurs psychosociaux dans la santé cardiaque
Les facteurs psychosociaux jouent un rôle significatif dans la santé cardiaque et les résultats cliniques.
- Le soutien social est un prédicteur important de la santé mentale et physique chez les patients cardiaques.
- Les patients se sentant isolés socialement présentent un risque accru de mortalité.
- Les interventions visant à améliorer le soutien social peuvent avoir des effets bénéfiques sur la santé cardiaque.
Prévalence des troubles mentaux chez les patients cardiaques
Les troubles mentaux, y compris la dépression et l'anxiété, sont courants chez les patients atteints de maladies cardiaques.
- Environ 20 à 30% des patients cardiaques souffrent de dépression clinique.
- Les taux d'anxiété peuvent atteindre jusqu'à 40% chez les patients cardiaques.
- La prévalence des troubles mentaux est souvent sous-estimée dans cette population.
Changements dans les résultats de traitement
Une étude de cohorte a examiné les résultats du traitement chez les patients ayant reçu un traitement psychosomatique intégré.
- L'étude a été menée par Sadlonova et al. en 2022.
- Les résultats montrent des changements significatifs dans les résultats de traitement des patients.
- L'intégration des soins psychosomatiques a été bénéfique pour les patients.
Soins collaboratifs pour le trouble bipolaire
Une étude randomisée a évalué l'efficacité des soins collaboratifs pour les patients atteints de trouble bipolaire.
- L'étude de van der Voort et al. en 2011 a démontré des améliorations dans le fonctionnement des patients.
- Les soins collaboratifs ont également amélioré la qualité de vie des patients, selon une étude ultérieure en 2015.
- Ces approches intégrées sont essentielles pour la gestion du trouble bipolaire.
Espérance de vie et troubles mentaux
Une revue systématique a analysé l'espérance de vie des patients atteints de schizophrénie et de trouble bipolaire.
- Hjorthøj et al. (2017) ont trouvé que les patients atteints de schizophrénie perdent des années de vie potentielles.
- Kessing et al. (2015) ont rapporté une espérance de vie réduite chez les patients bipolaires.
- Walker et al. (2015) ont souligné l'impact des troubles mentaux sur la mortalité globale.
Risques cardiovasculaires chez les patients psychiatriques
Les patients atteints de troubles mentaux présentent un risque accru de maladies cardiovasculaires.
- Paratz et al. (2023) ont observé un risque accru de mort subite cardiaque chez les patients schizophrènes.
- Park et al. (2023) ont révélé une augmentation des événements cardiovasculaires chez les jeunes patients avec des troubles mentaux.
- Rossom et al. (2022) ont comparé les risques cardiovasculaires entre patients psychiatriques et non psychiatriques.
Comportement sédentaire et activité physique
Une revue systématique a examiné les niveaux d'activité physique chez les personnes atteintes de troubles mentaux.
- Vancampfort et al. (2017) ont trouvé que le comportement sédentaire est courant chez les patients atteints de schizophrénie et de trouble bipolaire.
- L'activité physique est associée à une meilleure qualité de vie physique et mentale.
- Les interventions visant à augmenter l'activité physique sont cruciales pour cette population.
Obésité et diabète chez les patients schizophrènes
L'obésité et le diabète sont des problèmes de santé fréquents chez les patients atteints de schizophrénie.
- Annamalai et al. (2017) ont rapporté une prévalence élevée de l'obésité et du diabète dans cette population.
- Vancampfort et al. (2015) ont effectué une méta-analyse sur le syndrome métabolique chez les patients psychiatriques.
- Les médicaments antipsychotiques contribuent à ces problèmes métaboliques.
Risques de tabagisme et troubles mentaux
Le tabagisme est plus fréquent chez les personnes atteintes de troubles mentaux.
- De Leon et Diaz (2005) ont trouvé une association entre la schizophrénie et le tabagisme
- .
- Fornaro et al. (2022) ont examiné la dépendance à la nicotine chez les personnes avec des troubles mentaux graves.
- Ohi et al. (2019) ont rapporté des taux de tabagisme élevés dans une population japonaise de patients schizophrènes.
Gestion des risques cardiovasculaires
Des recommandations ont été formulées pour la gestion des risques cardiovasculaires chez les patients atteints de troubles mentaux.
- De Hert et al. (2009) ont publié une déclaration de position sur les maladies cardiovasculaires et le diabète chez ces patients.
- Polcwiartek et al. (2024) ont discuté de l'évaluation et de la gestion des risques cardiovasculaires.
- Les interventions doivent être adaptées aux besoins spécifiques de cette population vulnérable.
Activité physique comme traitement
L'activité physique est recommandée comme traitement pour les troubles mentaux.
- Stubbs et al. (2018) ont fourni des directives sur l'activité physique pour les patients atteints de troubles mentaux graves.
- Jakobsen et al. (2017) ont comparé l'efficacité du coaching de style de vie et des soins habituels.
- Les programmes d'exercice peuvent améliorer la santé physique et mentale des patients.
Impact des médicaments antipsychotiques
Les médicaments antipsychotiques ont des effets métaboliques et cardiovasculaires significatifs.
- Pillinger et al. (2020) ont effectué une méta-analyse sur les effets des antipsychotiques sur la fonction métabolique.
- De Hert et al. (2011) ont discuté des effets indésirables associés aux antipsychotiques.
- Les patients traités avec des antipsychotiques doivent être surveillés pour les risques cardiovasculaires.
Disparités dans les soins de santé
Il existe des disparités dans le dépistage et le traitement des maladies cardiovasculaires chez les patients ayant des troubles mentaux.
- Solmi et al. (2021) ont examiné les inégalités dans le traitement des maladies cardiovasculaires.
- Ayerbe et al. (2018) ont discuté des disparités dans la gestion des facteurs de risque cardiovasculaire.
- Les interventions doivent être ciblées pour réduire ces inégalités dans les soins de santé.
Cours de la fonction cognitive chez les patients
L'étude examine l'évolution de la perception de la fonction cognitive chez les patients atteints de lymphome, en lien avec la fatigue et la détresse psychologique.
- Les patients atteints de lymphome rapportent des changements dans leur fonction cognitive.
- La fatigue et la détresse psychologique coexistent souvent avec des problèmes cognitifs.
- L'impact de ces facteurs sur la qualité de vie des survivants du cancer est significatif.
Impairment cognitif lié au cancer
Cette recherche actualise les stratégies de détection et de gestion des troubles cognitifs chez les survivants du cancer.
- Les troubles cognitifs sont fréquents chez les survivants du cancer.
- Des stratégies de détection et de gestion sont nécessaires pour améliorer la qualité de vie.
- La recherche continue d'évaluer l'impact des traitements sur la cognition.
Dépression et thérapie de privation androgénique
L'étude explore la relation entre la thérapie de privation androgénique et la dépression chez les hommes atteints de cancer de la prostate.
- La thérapie de privation androgénique est associée à des taux accrus de dépression.
- Les hommes recevant une radiothérapie définitive présentent des symptômes dépressifs significatifs.
Profils de sécurité des traitements hormones
L'article évalue les profils de sécurité du tamoxifène et des inhibiteurs de l'aromatase dans le traitement du cancer du sein.
- Le tamoxifène et les inhibiteurs de l'aromatase sont utilisés en thérapie adjuvante.
- Les effets secondaires doivent être surveillés pour assurer la sécurité des patientes.
Effets du tamoxifène sur la qualité de vie
Cette étude examine les effets du tamoxifène sur la qualité de vie des survivantes du cancer du sein.
- Les survivantes rapportent des symptômes tels que des bouffées de chaleur et des problèmes de sommeil.
- L'épuisement physique et mental est courant pendant les 24 premiers mois de traitement.
Peur de la récurrence du cancer
L'étude analyse la peur de la récidive chez les survivants du cancer du sein ayant reçu une thérapie endocrine adjuvante.
- La peur de la récidive est un problème persistant chez les survivants.
- Cette peur est liée à la qualité de vie et à la détresse psychologique.
Préoccupations Émotionnelles et Thérapie Endocrine
L'article discute des préoccupations physiques et émotionnelles associées à la thérapie endocrine chez les survivants du cancer du sein.
- Les préoccupations émotionnelles augmentent avec le traitement.
- Les survivants doivent être soutenus pour gérer ces préoccupations.
Impact de la réhabilitation cardiaque
Cette recherche met en lumière l'importance de la réhabilitation cardiaque pour les survivants du cancer.
- La réhabilitation cardiaque améliore la condition physique et la qualité de vie.
- Les programmes de réhabilitation sont essentiels pour les survivants recevant des traitements cardiotoxiques.
Dysfonction autonome et cancer
L'article explore la dysfonction autonome chez les patients atteints de cancer.
- La dysfonction autonome est fréquente et peut affecter la qualité de vie.
- Des études sont nécessaires pour comprendre les mécanismes sous-jacents.
Incidence des maladies cardiaques
Cette étude examine l'incidence des maladies cardiaques chez les patients atteints de cancer.
- Les patients atteints de cancer présentent un risque accru de maladies cardiaques.
- La gestion des risques cardiovasculaires est cruciale pour cette population.
Messages clés
-
(i) L’interaction entre la santé mentale et la santé cardiovasculaire doit être reconnue et prise en compte afin d’assurer une prise en charge holistique et intégrée.
(ii) Les professionnels de santé devraient viser à mettre en œuvre une approche d’équipe Psycho-Cardio intégrée, adaptée aux besoins locaux.
(iii) Les principes ACTIVE (Reconnaître, Vérifier, Outils, Mettre en œuvre, S’aventurer, Évaluer) peuvent être utilisés comme approche pratique pour intégrer les soins de santé mentale dans la pratique cardiovasculaire.
(iv) Le dépistage des troubles mentaux (surtout anxiété, dépression et ESPT) et des facteurs de risque psychosociaux pourrait contribuer à améliorer l’évaluation du risque cardiovasculaire chez les personnes en bonne santé.
(v) Le dépistage des troubles mentaux chez les personnes atteintes de maladies cardiovasculaires est important car ces troubles sont très fréquents et associés à de moins bons résultats.
(vi) Un dépistage initial peut être effectué à l’aide d’une mesure comportant deux questions, suivie d’instruments validés plus longs si des préoccupations en matière de santé mentale sont soulevées.
(vii) Une approche de soins gradués pour la santé mentale en cas de maladie cardiovasculaire est préconisée : l’intensité des soins psychologiques doit être adaptée aux besoins individuels.
(viii) Il existe des preuves de faible à moyenne certitude selon lesquelles les interventions psychologiques ont un effet sur la dépression, l’anxiété et la qualité de vie chez les personnes souffrant de maladies cardiovasculaires. Les preuves sont plus faibles, voire inexistantes, quant à la réduction des événements cardiovasculaires majeurs (MACE) et de la mortalité.
(ix) Le traitement pharmacologique par anxiolytiques ou antidépresseurs chez les personnes atteintes de maladies cardiovasculaires et souffrant de troubles mentaux doit être équilibré avec les risques, en tenant compte des interactions médicamenteuses et des effets secondaires.
(x) Les aidants des personnes atteintes de maladies cardiovasculaires, qui jouent un rôle clé dans le bien-être et l’observance du traitement, font eux-mêmes souvent face à des difficultés en matière de santé mentale, ce qui souligne la nécessité de stratégies pour évaluer et soutenir leur santé mentale.
(xi) Les personnes atteintes de troubles mentaux sévères (TSM) présentent des résultats cardiovasculaires plus défavorables. Des efforts doivent être faits pour réduire la stigmatisation et fournir des soins cardiovasculaires optimaux selon les recommandations, en accordant une attention particulière à l’observance du traitement et aux interactions médicamenteuses cliniquement pertinentes.
(xii) Les caractéristiques spécifiques (sexe, genre, âge, fragilité, niveau socio-économique, comorbidités, co-médications) doivent être soigneusement évaluées, car elles modifient l’interaction entre la maladie cardiovasculaire et la santé mentale et peuvent nécessiter des approches individualisées.
-
INFOGRAPHIES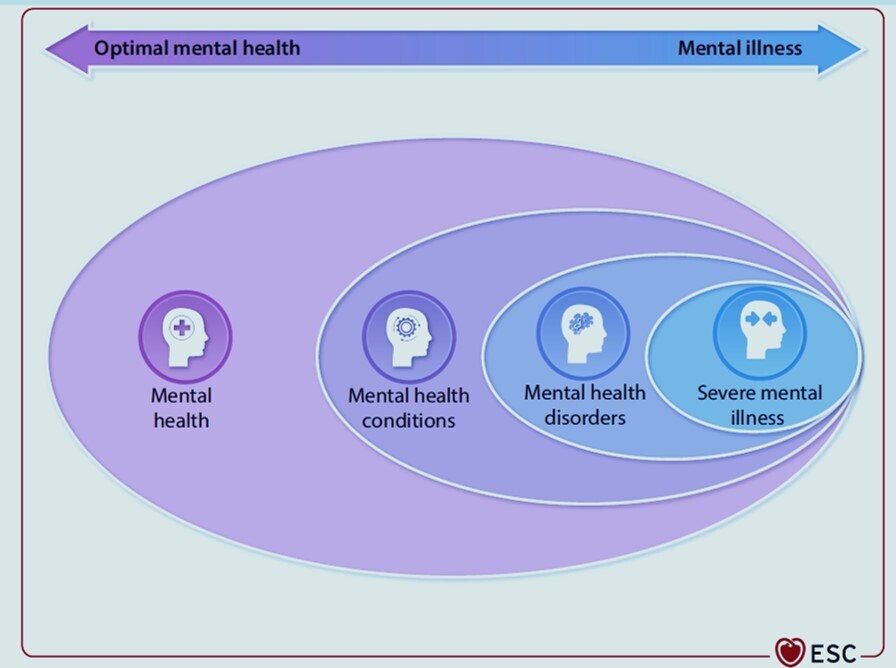
Concept de santé mentale dans cette déclaration de consensus. 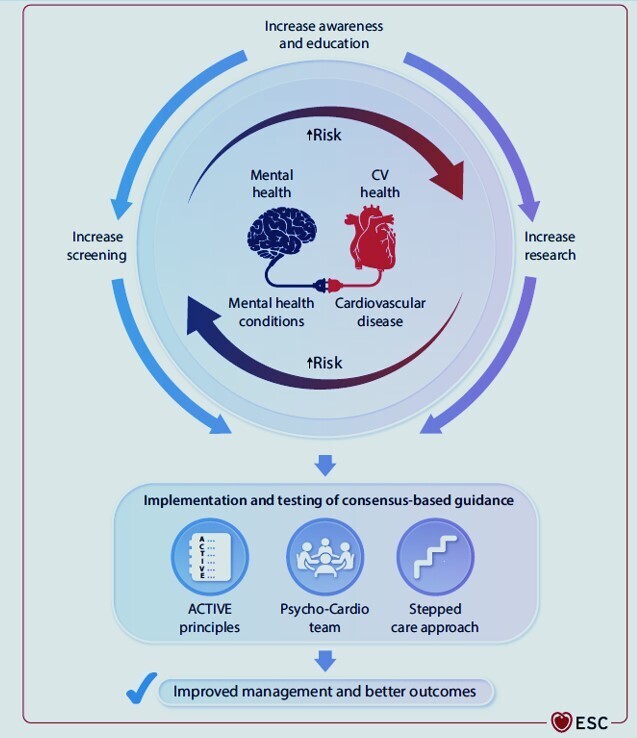
-
Santé mentale/cardiovasculaire, interaction avec les maladies et orientations futures.
CV, cardiovasculaire. ACTIF, Reconnaître , Vérifier , (utiliser des outils validés) , Mettre en œuvre , S'engager , Évaluer
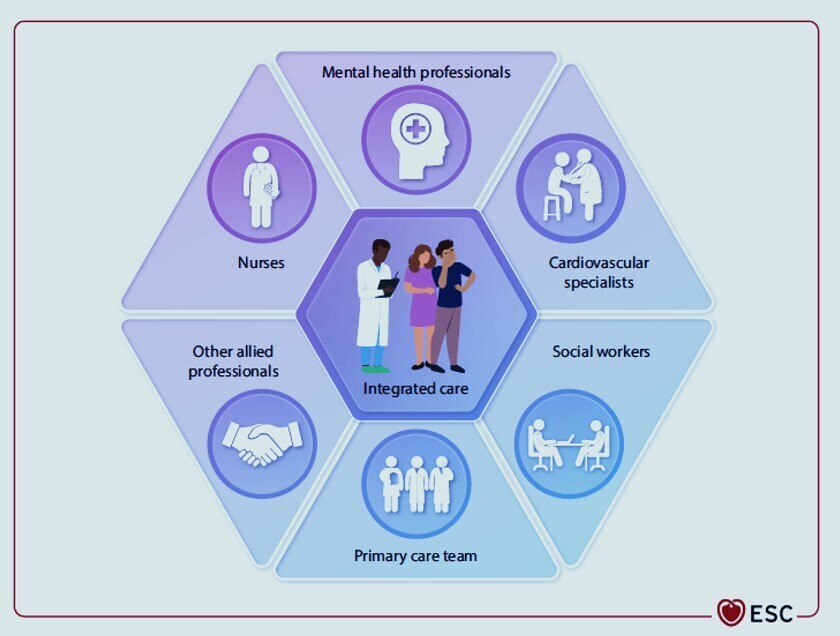
- L'équipe Psycho-Cardio
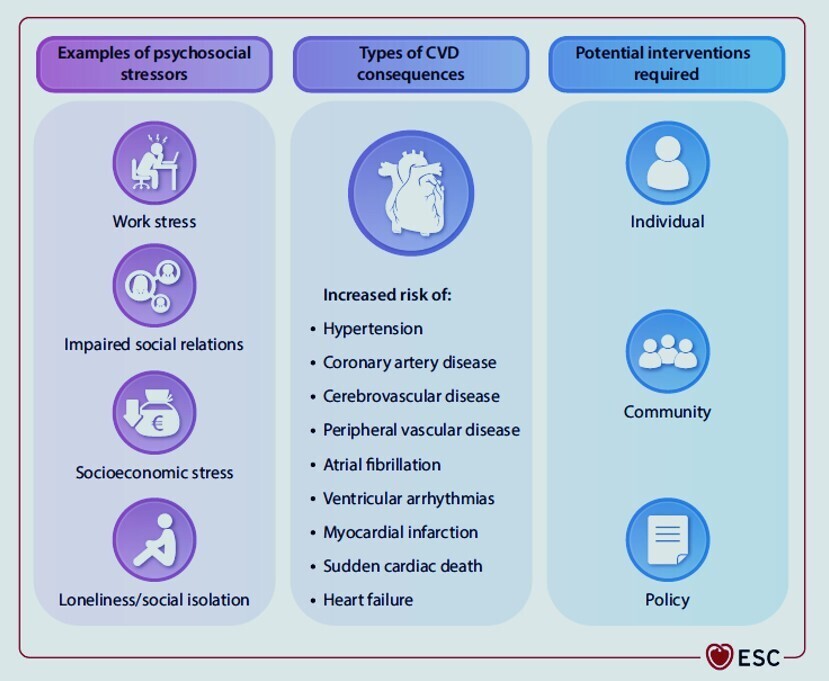
Sources de stress psychosocial comme facteurs de risque de maladies cardiovasculaires.
MCV, maladie cardiovasculaire.
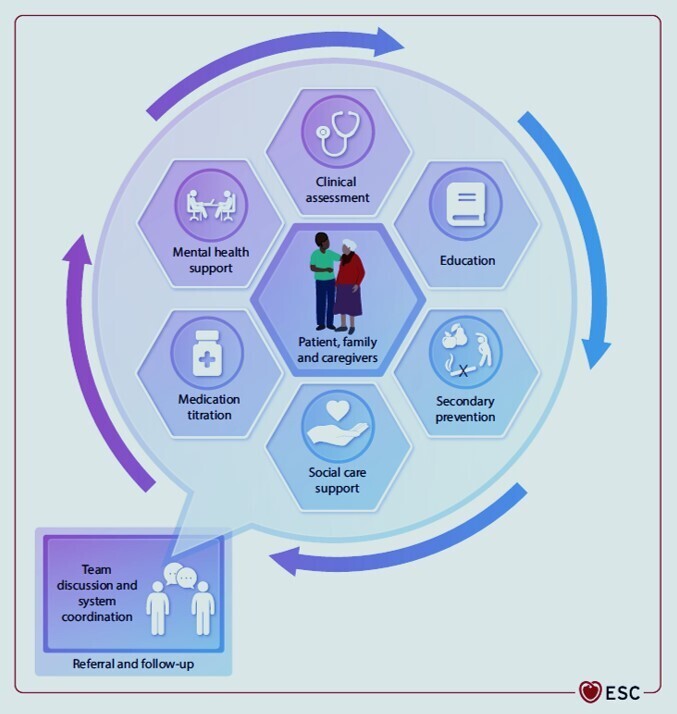
Visualisation d'un système de soutien « à la demande » pour les personnes atteintes de maladies cardiovasculaires afin d'améliorer leur santé mentale.
Équipe de soutien aux maladies cardiovasculaires en disponibilité. Les personnes atteintes de maladies cardiovasculaires, leurs familles et leurs aidants peuvent accéder aux professionnels de santé ou paramédicaux compétents, ou à d'autres ressources adaptées à leurs besoins immédiats. Le processus est cyclique, permettant un accès répété selon les besoins. Adapté de Mindham et al. avec autorisation
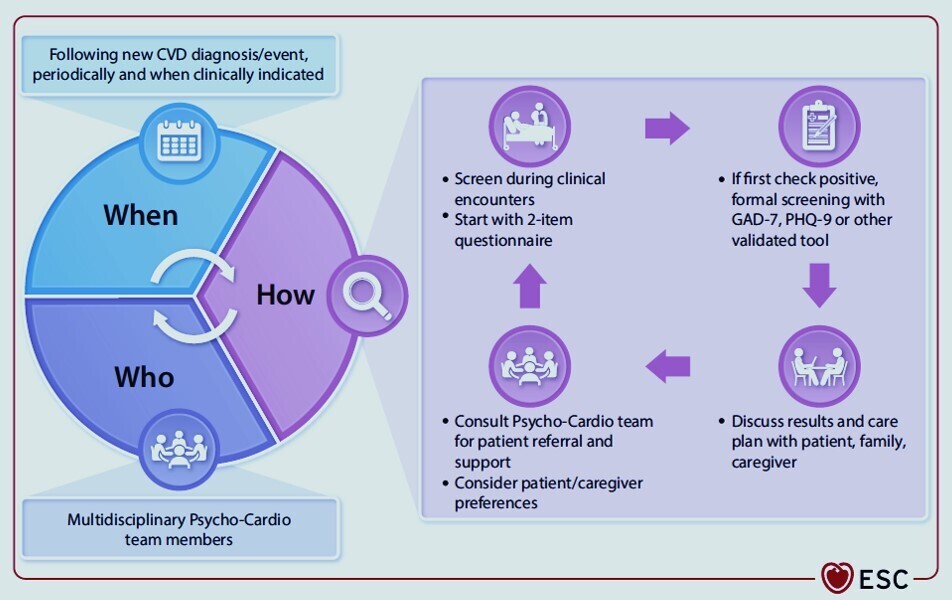
Dépistage des troubles de santé mentale chez les personnes atteintes de maladies cardiovasculaires.
MCV, maladie cardiovasculaire; TAG, trouble d'anxiété généralisée; PHQ, questionnaire de santé du patient.
-
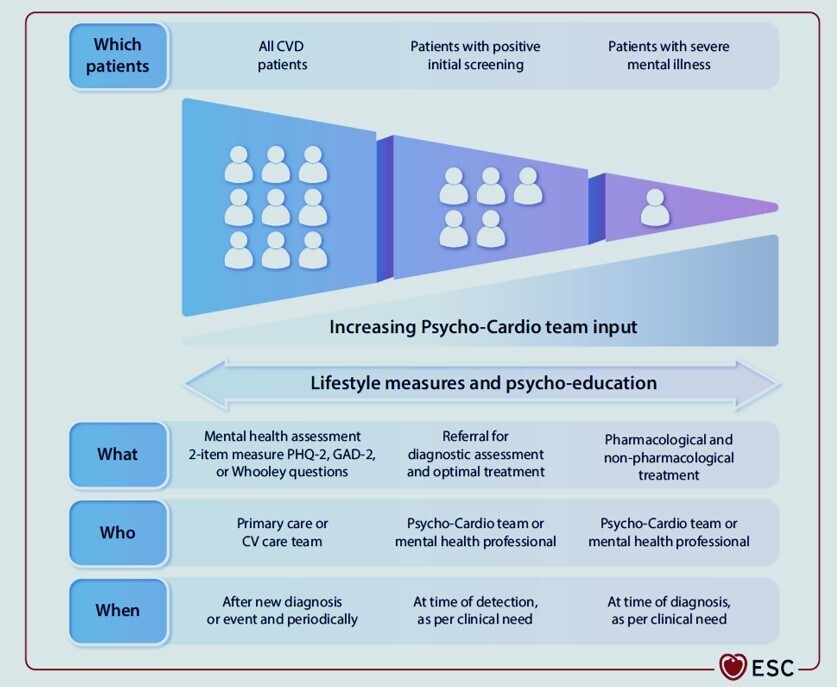
Prise en charge de la santé mentale chez les personnes atteintes de maladies cardiovasculaires et de cancer.
MCV, maladie cardiovasculaire; ESPT, trouble de stress post-traumatique.
- SYNTHÈSE
Ce document complet des Directives de la Société européenne de cardiologie (ESC) de 2025 examine l'interaction complexe entre la santé mentale et les maladies cardiovasculaires. Il explore la prévalence et l'impact des conditions de santé mentale comme la dépression, l'anxiété et le trouble de stress post-traumatique (TSPT) sur les patients atteints de maladies cardiovasculaires. Il s'intéresse également à la manière dont ces dernières peuvent affecter leur santé mentale et celle de leurs aidants. Le texte propose également des stratégies d'identification, de prévention et de gestion des problèmes de santé mentale dans ce contexte, y compris des interventions non pharmacologiques et pharmacologiques. Enfin, il aborde les considérations spécifiques à certaines populations, telles que les différences selon le sexe et le genre, les personnes âgées, les populations défavorisées et les patients atteints de cancer, soulignant l'importance d'une approche holistique et multidisciplinaire des soins. - Copyright : Dr Jean-Pierre Laroche / 2025