ARTICLE 1
Soria-Contreras DC, Wang S, Liu J, Lawn RB, Mitsunami M, Purdue-Smithe AC, Zhang C, Oken E, Chavarro JE. Lifetime history of gestational diabetes and cognitive function in parous women in midlife.
Antécédents de diabète gestationnel et fonction cognitive chez les femmes multipares d'âge moyen
Diabetologia. 2024 Sep 6. doi: 10.1007/s00125-024-06270-w. Epub ahead of print. PMID: 39240352https://link.springer.com/article/10.1007/s00125-024-06270-w
Objectifs/hypothèse : Nous avons cherché à déterminer si des antécédents de diabète sucré gestationnel (GDM) sont associés à la fonction cognitive dans l'âge de la quarantaine.
Méthodes : Nous avons effectué une analyse secondaire des données de l'étude prospective sur la santé des infirmières II. De 1989 à 2001, puis en 2009, les participants ont rapporté leur histoire de GDM. Un sous-ensemble a participé à une sous-étude de cognition en 2014-2019 (vague 1) ou 2018-2022 (vague 2). Nous avons inclus 15 906 participants à la parous (≥1 naissance à ≥18 ans) qui ont terminé une évaluation cognitive et n'étaient pas exempts de CVC, de cancer et de diabète avant leur première naissance. L'exposition principale était une histoire de GDM. De plus, nous avons étudié l'exposition au GDM et au diabète sucré de type 2 subséquent (ni GDM ni diabète de type 2, GDM seulement, diabète de type 2 uniquement ou GDM suivi du diabète de type 2) et effectué une analyse de médiation par le diabète de type 2. Les résultats étaient des scores z composites mesurant la vitesse/l'attention psychomotrice, la mémoire d'apprentissage/de travail et la cognition globale obtenues avec la batterie de bref Cogstate. Les différences moyennes (IC β et 95 %) dans la fonction cognitive par GDM ont été estimées à l'aide de la régression linéaire.
Résultats : Les 15 906 participants avaient une moyenne de 62,0 ans (SD 4,9) à l'évaluation cognitive, et 4,7 % (n=749) avaient des antécédents de GDM. Dans les modèles ajustés en fonction de l'âge à l'évaluation cognitive, de la race et de l'ethnicité, de l'éducation, de la vague d'inscription à la sous-étude cognitive, du statut socio-économique et des caractéristiques pré-grossesse, les femmes ayant des antécédents de GDM avaient des performances plus faibles en matière de vitesse/attention psychomotrice (β -0,08 ; IC à 95 % -0,14, -0,01) et de cognition globale (β -0,06 ; IC à 95 % -0,11, -0,01) que celles qui n'avaient pas d'antécédents de GDM. La baisse de la performance cognitive chez les femmes atteintes de GDM n'a été que partiellement expliquée par le développement du diabète de type 2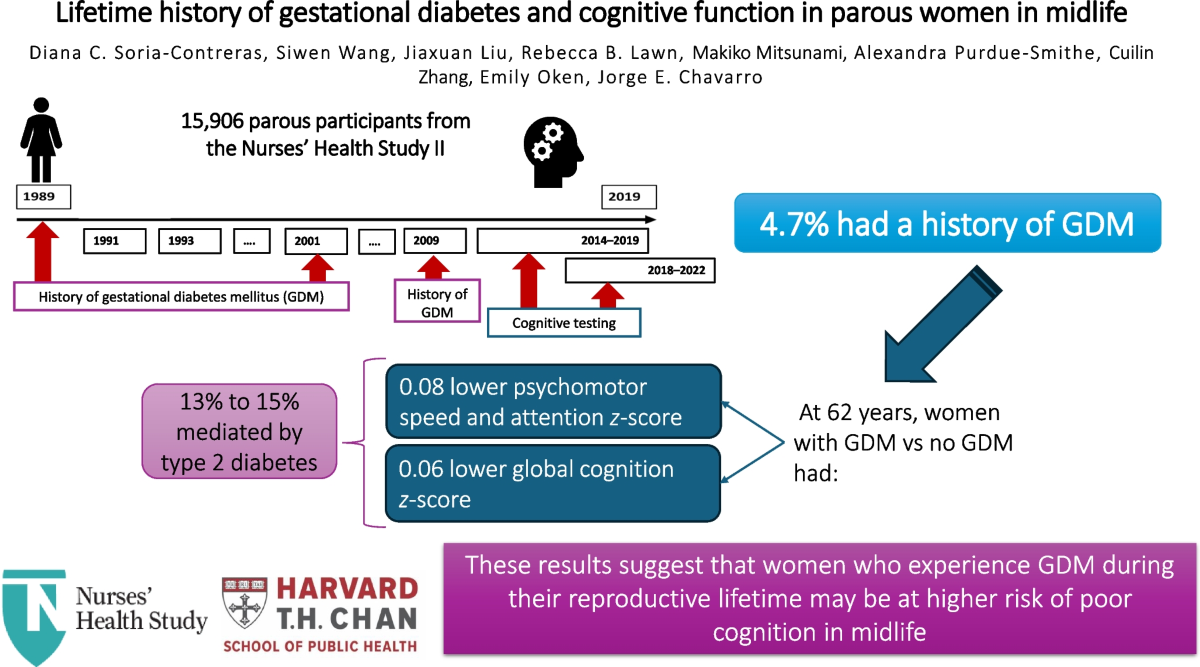
Conclusions/interprétation : Les femmes ayant des antécédents de GDM (diabète sucré gestationnel= avaient une cognition plus mauvaise que celles sans GDM. S'ils sont reproduits, nos résultats soutiennent les recherches futures sur les stratégies de modification du risque précoce pour les femmes ayant des antécédents de GDM comme moyen potentiel de réduire leur risque de déficience cognitive.
Une donnée intéressante, le diabète gestationel est loin d'être anodin !
ARTICLE 2
Girardi L, Di Nisio M, Candeloro M, Valeriani E, Ageno W. Catheter-related deep vein thrombosis: Where are we at and where are we going? Updates and ongoing unmet clinical needs. Thrombose veineuse profonde liée au cathéter : où en sommes-nous et où allons-nous ? Mises à jour et besoins cliniques non satisfaits
Eur J Clin Invest. 2024 Sep 12:e14311. doi: 10.1111/eci.14311. Epub ahead of print. PMID: 39262322.
https://onlinelibrary.wiley.com/doi/10.1111/eci.14311
Article libre d'accès
Contexte
La thrombose liée au cathéter (TRC) est l'une des complications majeures qui touchent les patients porteurs de cathéters veineux à demeure, impliquant généralement le système veineux profond des membres supérieurs. Cette pathologie peut entraîner des complications potentiellement mortelles telles qu'une embolie pulmonaire et une septicémie. Le risque de développer une TRC varie en fonction du type de cathéter et des caractéristiques du patient. Malgré les progrès des matériaux et des technologies, l'incidence réelle de la TRC reste considérable. Les données disponibles sur la prise en charge de la TRC restent controversées et les directives cliniques fondent leurs recommandations sur des données issues de thromboses veineuses profondes des membres supérieurs ou inférieurs non liées au cathéter.
Objectifs
Cette revue narrative vise à décrire l’épidémiologie de la TRC, à examiner les preuves disponibles sur sa prise en charge et à mettre en évidence les besoins actuels non satisfaits.
Méthodes
Aucune stratégie de recherche formelle n'a été appliquée pour la révision de la littérature. Les principales sources d'information utilisées étaient Medline et les lignes directrices des sociétés internationales.
Contenu
La prise en charge de la CRT nécessite un équilibre délicat entre le risque de progression du thrombus, d'événements récurrents et d'embolisation systémique et le risque accru de saignement chez les patients souvent fragiles. Les questions ouvertes comprennent la gestion optimale du cathéter ainsi que le type et la durée du traitement anticoagulant. Les anticoagulants oraux directs sont de plus en plus prescrits, représentant une alternative importante aux héparines de bas poids moléculaire de référence dans certains cas. Le développement de nouveaux médicaments anticoagulants tels que les inhibiteurs des facteurs XI et XII pourrait offrir d'autres avantages dans ce contexte.
Conclusions
La gestion de la CRT reste un défi avec un besoin constant de données probantes actualisées pour soutenir des approches personnalisées.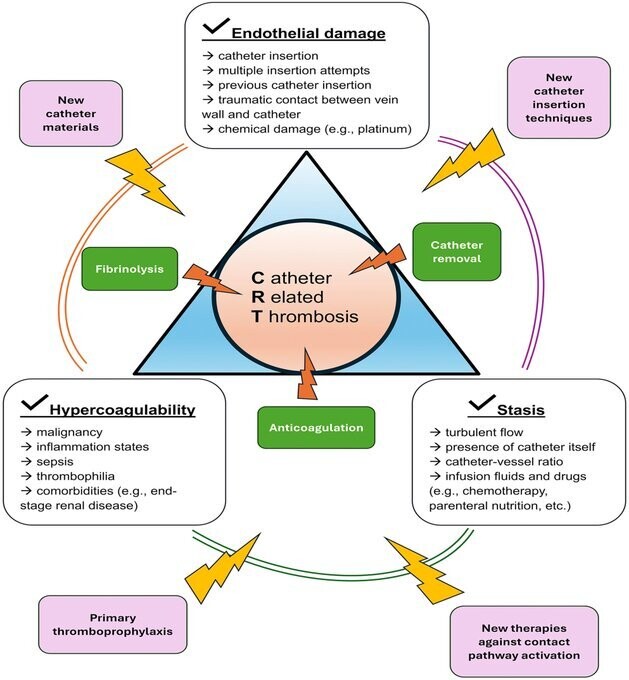
Points forts
- La thrombose veineuse profonde (TVC) liée au cathéter est une complication fréquente chez les patients nécessitant des accès intraveineux à long terme.
- La prise en charge de la TRC reste controversée et les complications locales et systémiques liées à la maladie ou à ses traitements ne sont pas négligeables.
- Les nouveaux anticoagulants contre les facteurs XI et XII sont des agents prometteurs dans la prise en charge de la CRT.
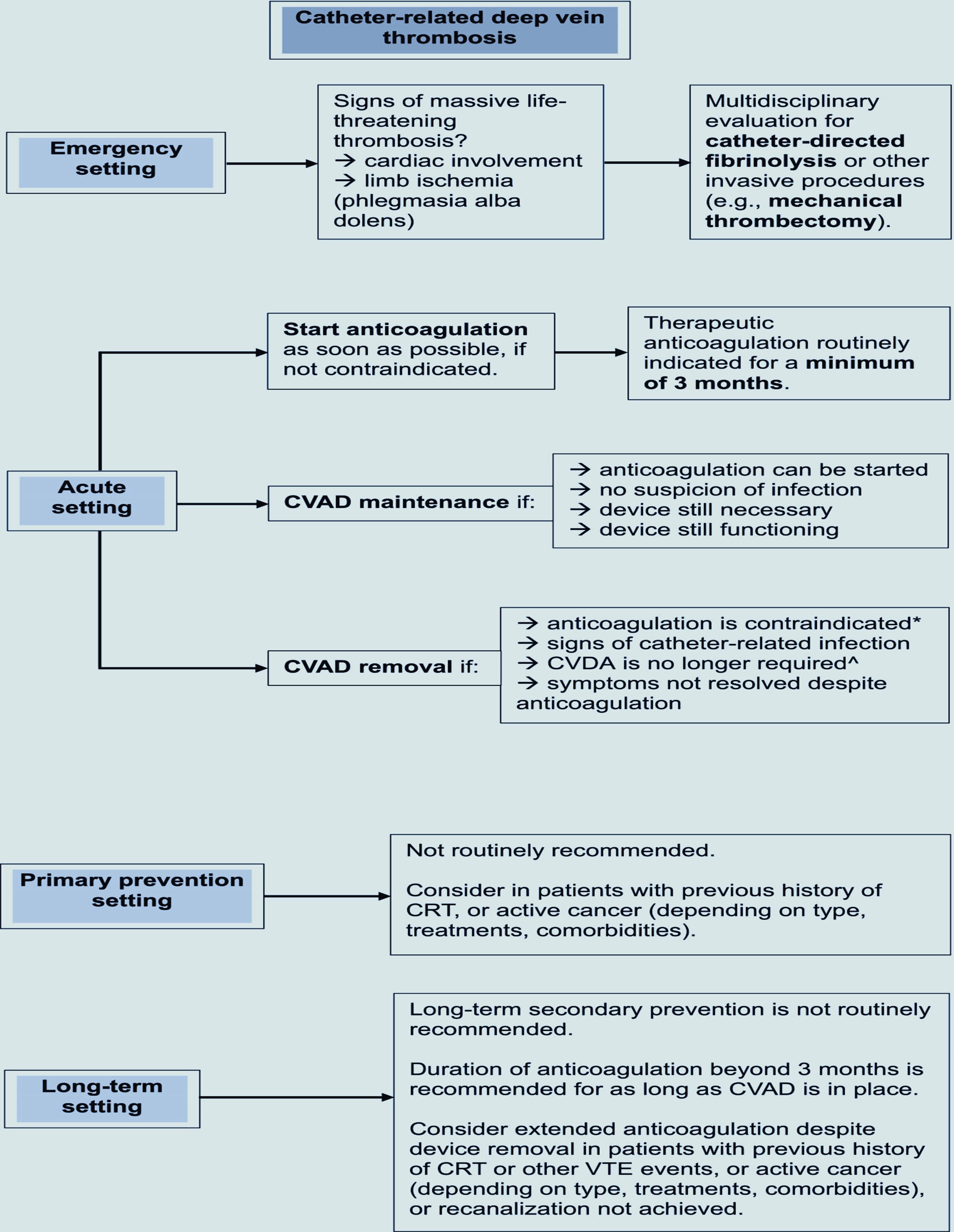
Algorithme de prise en charge de la CRT. *L'alternative au retrait du cathéter, dans ce cas, consiste à suivre une imagerie en série et à commencer l'anticoagulation dès que la contre-indication est résolue. ^Dans ce cas, une anticoagulation pendant 3 à 7 jours est recommandée avant le retrait du CVDA. CRT, thrombose veineuse profonde liée au cathéter ; CVAD, dispositif d'accès veineux central ; TEV, thromboembolie veineuse.
INFO COMPLEMENTAIRE
INNOVTE CAT : PAC
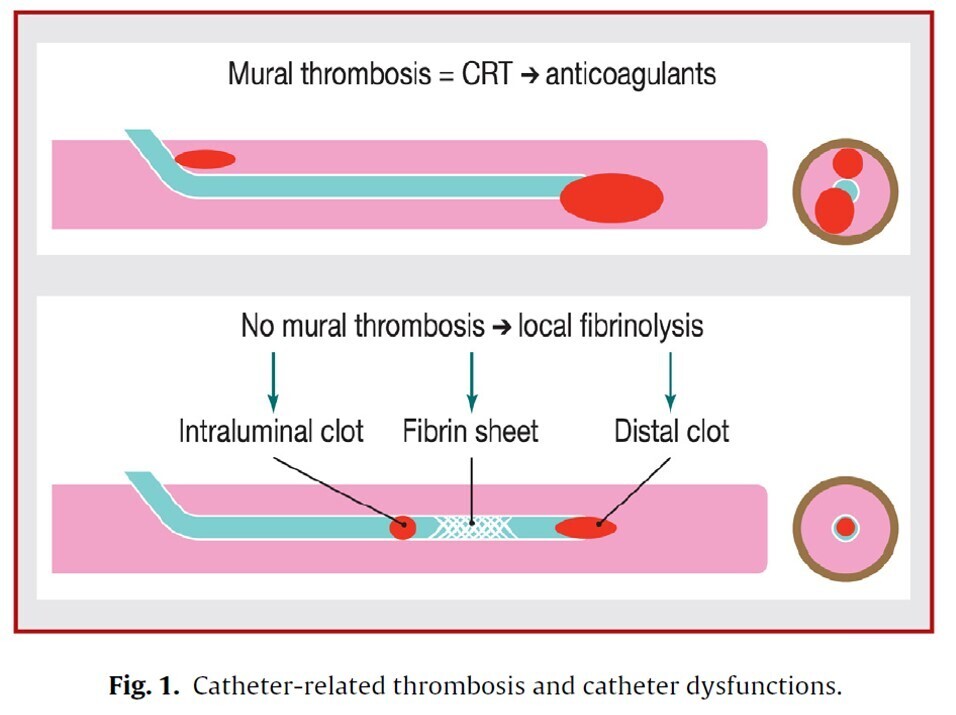
https://medvasc.info/archives-blog/innovte-cat-pac
De plus en plus dans la VRAIE VIE les thromboses sur PAC sont traitées par AOD en dehors de toute contre indication . Durée 3 mois , le PAC est considéré comme un fcateur déclenchant transitoire le plus souvent . En oncologie prendre l'avis d'une RCP ONCO THROMBOSE si nécessaire
ARTICLE 3
Mulder MJ, Cras TY, Shay J, Dippel DW, Burke JF.Citation:Comparison of American and European Guideline Recommendations for Diagnostic Workup and Secondary Prevention of Ischemic Stroke and Transient Ischemic Attack.
Comparaison des recommandations américaines et européennes pour l'accident vasculaire cérébral ischémique et l'AIT : points clés
Circulation 2024;150:806-815.Analyse Mollie McDermott, MD, MS
https://www.acc.org/latest-in-cardiology/ten-points-to-remember/2024/09/18/13/32/comparison-of-american
Voici les points clés à retenir d’un article de synthèse comparant les recommandations américaines et européennes pour le bilan diagnostique et la prévention secondaire de l’accident vasculaire cérébral ischémique et de l’accident ischémique transitoire (AIT) :
- Les domaines d’incertitude résiduelle comprennent le moment de l’anticoagulation pour la FA après un AVC ; si la fermeture du foramen ovale perméable (FOP) est supérieure à l’anticoagulation à long terme pour la prévention secondaire de l’AVC ; et si la fermeture du FOP est indiquée chez les patients ≥ 60 ans.
Les auteurs suggèrent que les lignes directrices de l’AHA/ASA sont plus conviviales que celles de l’ESO, car elles tentent de fournir des conseils pratiques dans les domaines d’incertitude.
A méditer
ARTICLE 4
Potere N, Yamashita Y, Ageno W. Anticoagulation in Patients with Isolated Distal Deep Vein Thrombosis: Bringing the Puzzle Together.
Anticoagulation chez les patients atteints de thrombose veineuse profonde distale isolée : rassembler les pièces du puzzle
Thromb Haemost. 2024 Sep;124(9):811-814. doi: 10.1055/a-2250-3298. Epub 2024 Jan 19. PMID: 38242170
https://pubmed.ncbi.nlm.nih.gov/38242170/
La prescription d'un traitement anticoagulant chez les patients atteints de thrombose veineuse profonde distale (TVDDI) aiguë isolée et ses modalités constituent un problème récurrent, de longue date et débattu.
La TVDDI affecte les veines infrapoplitées, comprenant les veines axiales (péronières, tibiales antérieures et postérieures) et musculaires (muscles soléaire et gastrocnémien), qui forment de manière proximale la zone de trifurcation avant de fusionner avec la veine poplitée.
Bien que la trifurcation appartienne anatomiquement au district veineux distal, la thrombose impliquant cette zone est souvent considérée comme une thrombose veineuse profonde (TVP) proximale.
La TVDID est une manifestation fréquente de la maladie thromboembolique veineuse (TEV), représentant jusqu'à 50 % de toutes les TVP.
Traditionnellement perçue comme beaucoup plus bénigne que la TVP proximale, la TVDID peut également entraîner une extension de caillot, des embolies pulmonaires et une TVP récurrente si elle n'est pas traitée
Comme pour la TVP proximale, le risque de récidive a tendance à être plus élevé chez les patients atteints de TVDID associée au cancer ou non provoquée que chez ceux présentant des facteurs de risque transitoires.
Dans les sous-groupes à haut risque, les taux de récidive à long terme peuvent atteindre ceux observés chez les patients atteints de TVP proximale.
Malgré cela, la prise en charge de la TVDID reste incertaine et largement hétérogènes selon les centres du monde entier.
La TVDID a longtemps été peu étudiée jusqu'à récemment. Cet éditorial présente les derniers résultats de recherche pertinents en accordant une attention particulière à deux études contrôlées randomisées récentes, à savoir les essais RIDTS et ONCO DVT, et discute de la manière dont celles-ci peuvent faire progresser la prise en charge personnalisée des patients atteints de TVDID
RIDTS : Le rivaroxaban administré pendant six semaines supplémentaires chez les patients atteints de TVP distale isolée ayant suivi un traitement de six semaines sans incident réduit le risque de thromboembolie veineuse récurrente, principalement de TVP distale isolée récurrente, sur un suivi de deux ans sans augmenter le risque d'hémorragie.
https://pubmed.ncbi.nlm.nih.gov/36520715/
ONCO DVT chez les patients atteints d’un cancer avec thrombose veineuse profonde distale isolée, une durée de traitement de 12 mois était supérieure à 3 mois pour l’édoxaban en ce qui concerne le résultat composite d’une thrombose veineuse profonde symptomatique ou d’un décès lié à une thrombose veineuse profonde.
https://pubmed.ncbi.nlm.nih.gov/37638968/
RECOMMANDATION "made in France" https://www.portailvasculaire.fr/sites/default/files/docs/2019_rbp_tvp_sous_poplitees.pdf
En cas de 1re épisode de TVP distale non provoquée
• R21.1 - Il est suggéré de traiter par anticoagulants à dose curative pour une durée de 6 semaines à 3 mois en l’absence de risque hémorragique élevé (Grade 2+).
• R21.2 - En cas d’hémorragie active ou de risque hémorragique élevé, il est recommandé de surveiller cliniquement et par écho-Doppler à J7 et de ne proposer un traitement anticoagulant qu’en cas d’extension proximale documentée sur l’écho- Doppler de contrôle à J7 (Grade 1+).
• R21.3 - Il est recommandé de ne pas traiter par anticoagulants au-delà de 3 mois (Grade 1−).
TVP distales récidivantes
• R21.4 - En cas de première récidive de TVP distale non provoquée, il est suggéré une prise en charge identique à celle d’un premier épisode (Grade 2+).
• R21.5 - En cas de TVP distale non provoquée multirécidivante, il est suggéré de tenir compte du risque hémorragique et de la préférence des patients pour prolonger le traitement au-delà de 3 mois (Grade
2+).
TVP distales et cancer
• R21.6 - En cas de TVP distale symptomatique dans un contexte de cancer actif, et en l’absence d’EP, il est recommandé un traitement anticoagulant curatif pour au moins 3 mois (Grade 1+).
• R21.7 - Pendant cette période de 3 mois, par analogie aux TVP proximales et aux EP, il est recommandé un traitement par HBPM à dose curative sans relais par AVK (Grade 1+).
• R21.8 - En l’absence de facteur déclenchant majeur transitoire (chirurgie) et de risque hémorragique élevé, il est suggéré un traitement anticoagulant curatif prolongé tant que le cancer est actif (maladie tumorale détectable, poursuite d’un traitement anti-tumoral (y compris hormonothérapie) (Grade 2+).

Toute TVP distale doit être anticoagulée au moins 3 mois
ARTICLE 5
Campbell R, Nelson MR, McNeill JJ, McEvoy JW. Outcomes After Aspirin Discontinuation Among Baseline Users in Contemporary Primary Prevention Aspirin Trials: A Meta-Analysis. Résultats après l'arrêt de l'aspirine chez les utilisateurs de base dans les essais contemporains de prévention primaire de l'aspirine : une méta-analyse
Circulation. 2024 Feb 27;149(9):722-724. doi: 10.1161/CIRCULATIONAHA.123.065420. Epub 2024 Feb 26. PMID: 38408145; PMCID: PMC10901451.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.123.065420?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
"Sur la base des données disponibles, notamment les résultats de 3 essais publiés en 2018 (ASPREE [Aspirin in Reducing Events in the Elderly], ASCEND [A Study of Cardiovascular Events in Diabetes] et ARRIVE [Aspirin to Reduce Risk of Initial Vascular Events]), 1 à 3 lignes directrices ne recommandent plus l’aspirine à faible dose pour la prévention primaire des maladies cardiovasculaires athéroscléreuses (MCVA) chez la plupart des adultes. En effet, les lignes directrices américaines déconseillent désormais l’utilisation systématique de l’aspirine en prévention primaire chez les adultes de plus de 70 ans. Cependant, la majorité des participants à ces 3 essais ne prenaient pas d’aspirine auparavant. Par conséquent, ces essais ont principalement testé l’effet sur les résultats des MCVA de la randomisation pour initier l’aspirine par rapport au placebo chez les adultes naïfs à l’aspirine. Cela soulève une question clinique essentielle : l’aspirine doit-elle être interrompue chez les personnes déjà traitées ?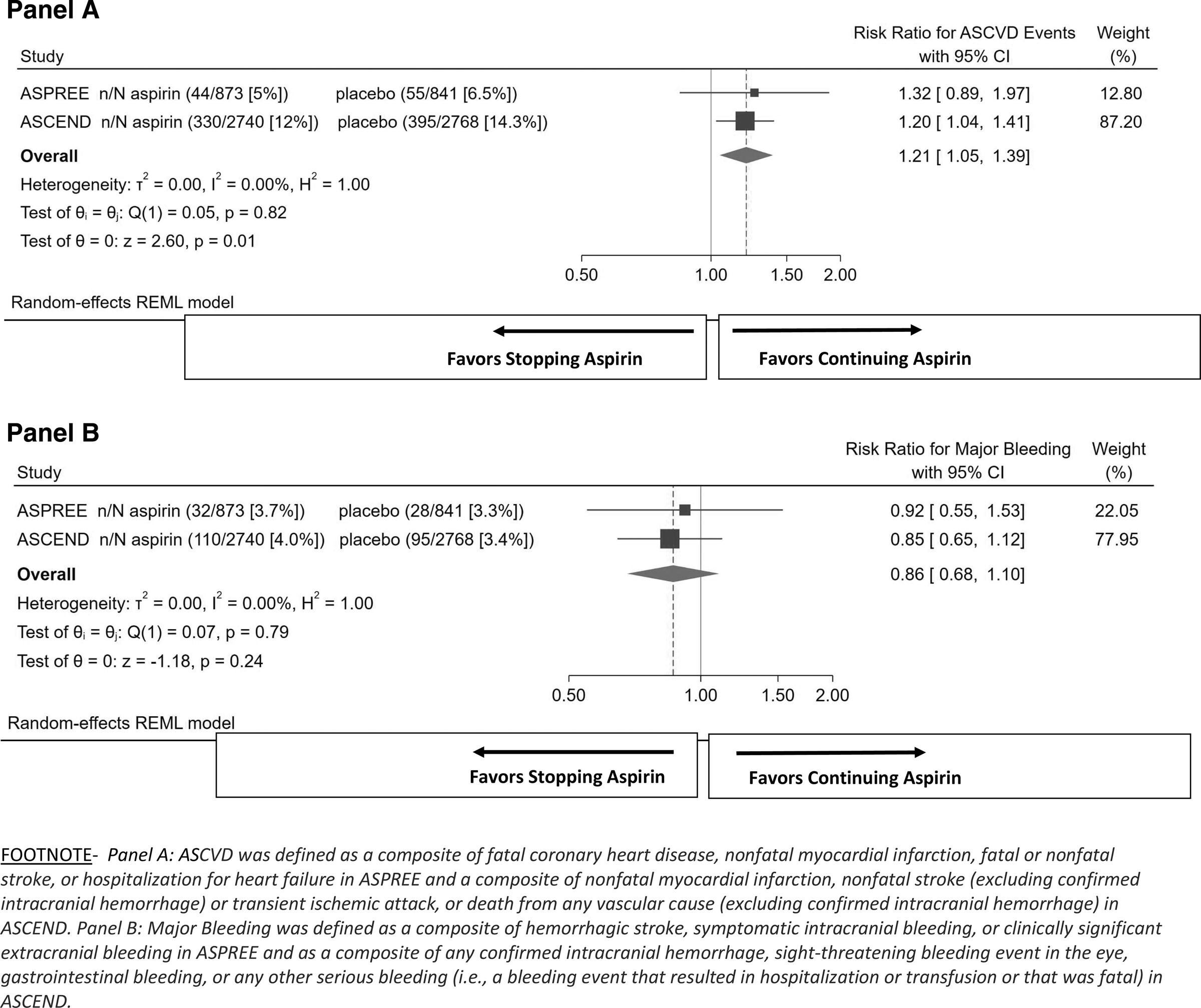
Les résultats de cette méta-analyse au niveau de l’essai suggèrent que les personnes déjà traitées par l’aspirine en prévention primaire qui arrêtent l’aspirine peuvent être exposées à un risque ultérieur plus élevé d’événements de MCVA, mais sans risque significativement plus faible d’hémorragie majeure. Le risque relatif excédentaire de 21 % d’événements de MCVA incidents observé parmi les utilisateurs d’aspirine de base randomisés pour arrêter l’aspirine dans cette méta-analyse est similaire aux données observationnelles rapportées précédemment. 4 De plus, l’absence de risque significativement plus faible d’hémorragie majeure chez les personnes qui prenaient puis arrêtaient l’aspirine semble cohérente avec un biais de survie cliniquement pertinent en ce qui concerne les hémorragies majeures liées à l’aspirine, puisque ces adultes en prévention primaire ont presque certainement participé aux essais en ayant évité les complications hémorragiques majeures associées à l’aspirine. Les présents résultats suggèrent que les données des essais de prévention primaire testant l’hypothèse de l’initiation de l’aspirine par rapport au placebo chez les adultes naïfs à l’aspirine peuvent ne pas s’appliquer au scénario clinique d’arrêt de l’aspirine chez les personnes prenant déjà de l’aspirine en toute sécurité. Il est intéressant de noter que seul 1 des 3 essais rapportés en 2018 a démontré un bénéfice de l’aspirine sur les résultats de l’ASCVD, 3 et cet essai incluait beaucoup plus de participants qui prenaient de l’aspirine avant leur entrée dans l’essai que les 2 autres essais nuls.
Ces résultats sont fondés sur des hypothèses mais constituent les meilleures données disponibles. En attendant d’autres preuves, il semble raisonnable de poursuivre le traitement par aspirine à faible dose chez les adultes (y compris ceux de plus de 70 ans) qui présentent un risque élevé de MCVA et qui sont déjà traités en toute sécurité, à moins que des facteurs de risque importants d’hémorragie liée à l’aspirine ne se développent, auquel cas une discussion sur le rapport bénéfice/risque de la poursuite du traitement par aspirine doit avoir lieu.
STV, vol. 36, n° 4, juillet-août 2024, analyse de Jean Michel Juliard
"En pratique, chez les sujets adultes (même ceux > 70 ans) recevant de l’aspirine en prévention primaire en raison d’un risque cardiovasculaire élevé (à définir), avec une bonne tolérance (notamment sur le risque hémorragique), il semble raisonnable de poursuivre ce traitement et de suivre au long cours ces patients pour remettre en cause ce rapport risque/bénéfice en fonction de la survenue, ou non, d’un accident ou d’un risque hémorragique accru."
Le couteau suisse de la Médecine Vascualaire et de la cardiologie tient bon !
ARTICLE 6
Li C, Böckler D, Rastogi V, Verhagen HJM, Loftus IM, Reijnen MMPJ, Arko FR, Guo J, Schermerhorn ML; ENGAGE Investigators. The Effect of One Year Aneurysm Sac Dynamics on Five Year Mortality and Continued Aneurysm Sac Evolution. Effet de la dynamique du sac anévrismal sur la mortalité à cinq ans et l'évolution continue du sac anévrismal
Eur J Vasc Endovasc Surg. 2024 Oct;68(4):469-477. doi: 10.1016/j.ejvs.2024.06.003. Epub 2024 Jun 11. PMID: 38871213.
Objectif
La dynamique du sac anévrismal à un an après réparation endovasculaire d'un anévrisme de l'aorte abdominale (EVAR) était associée de manière indépendante à un risque plus élevé de mortalité toutes causes confondues dans les études de registre antérieures, mais était limitée en termes d'exhaustivité et de granularité. Cette analyse rétrospective visait à étudier l'impact de la dynamique du sac sur la survie dans le registre mondial des endoprothèses endovasculaires Endurant Stent Graft (ENGAGE) avec un suivi de cinq ans.
Méthodes
Au total, 1 263 sujets ont été inscrits au registre ENGAGE entre mars 2009 et avril 2011. Les modifications du sac anévrismal sur un an ont été calculées entre les examens d'imagerie postopératoires d'un mois et l'examen le plus proche du suivi d'un an. La régression du sac a été définie comme une diminution du sac ≥ 5 mm et l'expansion du sac comme une croissance du sac anévrismal ≥ 5 mm. Le critère d'évaluation principal était le taux de mortalité toutes causes confondues sur cinq ans. Des estimations de Kaplan-Meier pour l'absence de décès toutes causes confondues ont été calculées. Une régression multivariée de Cox a été utilisée pour déterminer l'association entre la dynamique du sac et le décès toutes causes confondues.
Résultats
À un an, 441 des 949 participants à l'étude avec une imagerie appropriée (46 %) ont présenté une régression du sac anévrismal de l'aorte abdominale, 462 (49 %) sont restés stables et 46 (4,8 %) ont présenté une expansion du sac. Pour les patients avec régression du sac, le taux de mortalité toutes causes confondues à cinq ans était de 20 %, contre 28 % pour les cohortes avec sac stable ( p = 0,007) et 37 % pour les cohortes avec expansion du sac ( p = 0,010). Après ajustement, les cohortes avec expansion du sac et avec sac stable étaient associées à un taux de mortalité toutes causes confondues plus élevé (expansion : rapport de risque [HR] 1,8 ; IC à 95 % 1,1 – 3,2 ; p = 0,032 ; stable : HR 1,4 ; IC à 95 % 1,1 – 1,9 ; p = 0,019).
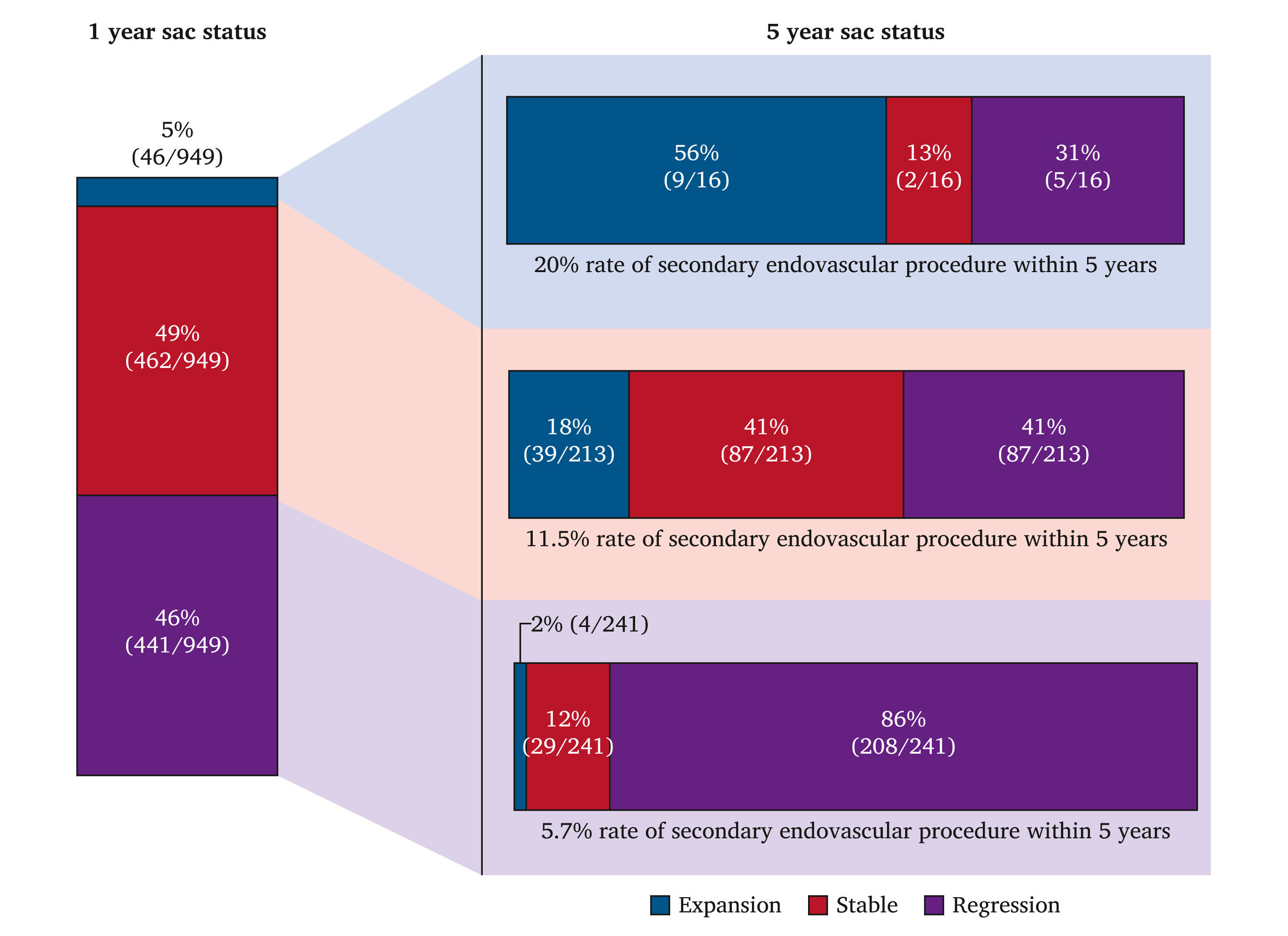
Évolution de la dynamique du sac au fil du temps.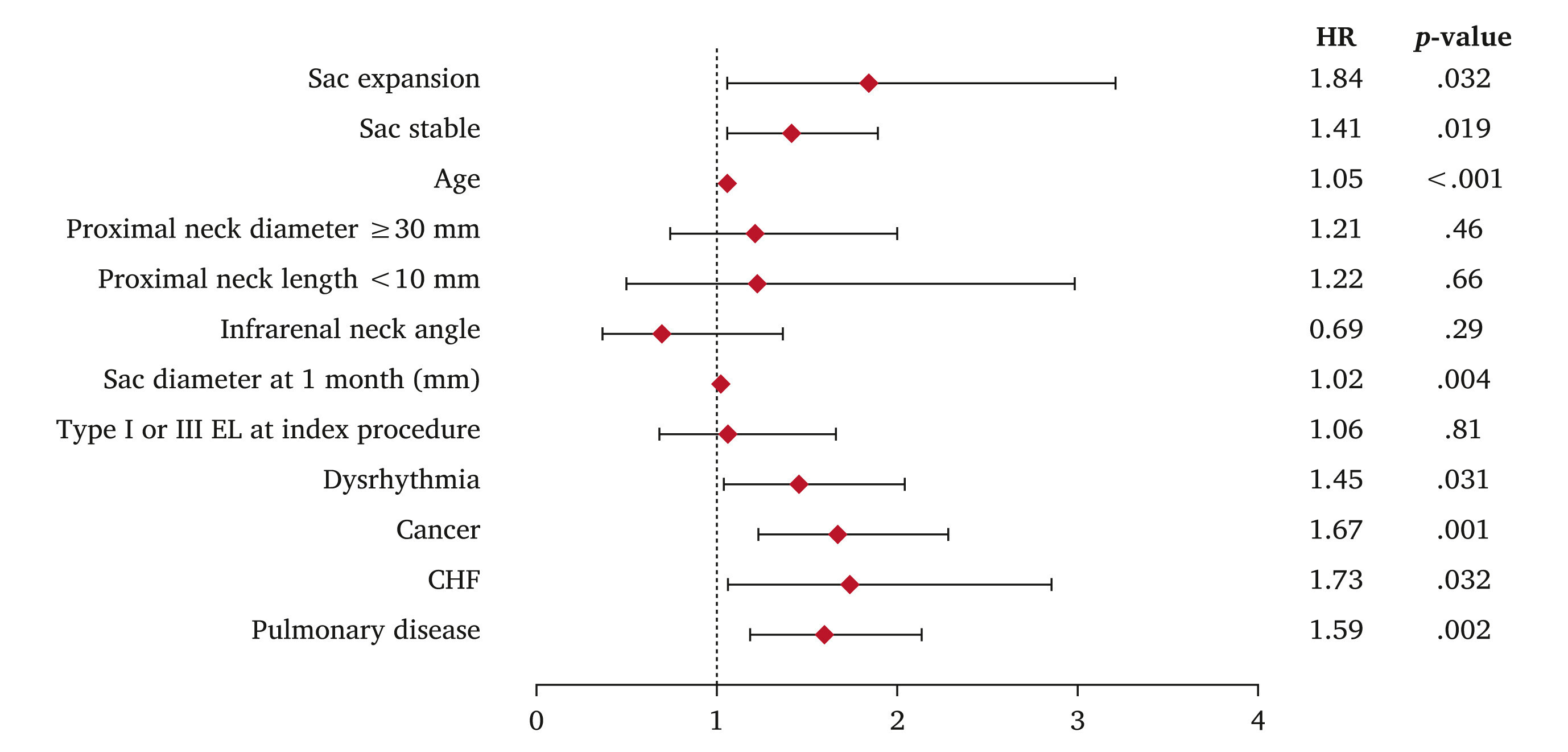
Graphique en forêt des rapports de risque après régression multivariée de Cox pour les décès toutes causes confondues sur cinq ans, identifiant les facteurs indépendamment associés au décès. ∗ Un rapport de risque (HR) > 1 indique un risque accru de décès toutes causes confondues. Une sélection rétrograde avec un critère de séjour de 0,1 a été utilisée, avec des caractéristiques anatomiques forcées dans le modèle.
Cette analyse rétrospective a été réalisée à partir de données collectées de manière prospective à partir du registre ENGAGE et a démontré une survie à cinq ans supérieure pour les personnes présentant une régression du sac à un an par rapport aux sacs anévrismaux stables ou en expansion, corroborant les résultats antérieurs utilisant des données provenant de registres vasculaires. L'expansion du sac anévrismal à un an était également associée à un taux de mortalité cardiovasculaire plus élevé, mais pas à un taux de décès non cardiovasculaire. Après ajustement multivarié, les caractéristiques anatomiques préopératoires étaient associées à la non-régression à un an. Enfin, ces données suggèrent que les changements du sac sont dynamiques au-delà du point temporel d'un an.
Conclusion
Dans le registre mondial ENGAGE, le taux de régression du sac à un an était de 46 %, et il a été observé que la régression du sac à un an était associée à une survie plus longue à cinq ans, corroborant les résultats antérieurs utilisant des données provenant de registres vasculaires. La régression du sac pourrait devenir la nouvelle norme de réussite après EVAR.
Un "truc" en plus pour prédire l'évolution des endoprothèse aortique. La médecine prédictive est très importante
En matière d'endoprothèse l'IA va nous apporter beaucoup de nouveaux paramétres évolutifs et surtout prédictifs de complication
ARTICLE 7
Bonekamp NE, Visseren FLJ, van der Schouw YT, van der Meer MG, Teraa M, Ruigrok YM, Geleijnse JM, Koopal C; UCC-SMART study group. Cost-effectiveness of Mediterranean diet and physical activity in secondary cardiovascular disease prevention: results from the UCC-SMART cohort study. Rapport coût-efficacité du régime méditerranéen et de l'activité physique dans la prévention secondaire des maladies cardiovasculaires : résultats de l'étude de cohorte UCC-SMART
Eur J Prev Cardiol. 2024 Sep 6;31(12):1460-1468. doi: 10.1093/eurjpc/zwae123. PMID: 38547043.
https://academic.oup.com/eurjpc/article/31/12/1460/7636560?login=false
Article libre d'accès
Objectifs
L’efficacité d’un mode de vie sain dans la prévention secondaire des maladies cardiovasculaires (MCV) est bien établie et constitue une recommandation de première intention dans les directives de prévention des MCV. L’objectif de cette étude était d’évaluer si le régime méditerranéen et l’activité physique sont également rentables chez les patients atteints de MCV établie.
Méthodes et résultats
Une analyse coût-utilité (ACU) a été réalisée en comparant une intervention combinant régime méditerranéen et activité physique aux soins habituels chez les patients atteints de maladies cardiovasculaires. L'ACU avait une perspective de soins de santé et un horizon de vie. Les coûts et les utilités ont été estimés à l'aide d'une microsimulation sur une cohorte de 100 000 patients atteints de maladies cardiovasculaires échantillonnés dans l'étude Utrecht Cardiovascular Cohort-Secondary Manifestations of ARTerial disease (n = 8947, âge moyen 62 ± 8,7 ans et 74 % d'hommes). Le rapport coût-efficacité a été exprimé sous la forme d'un rapport coût-efficacité différentiel (RCED), d'un bénéfice net différentiel pour la santé (BND) et d'un bénéfice monétaire net différentiel (BMN). Français Le régime méditerranéen et l'activité physique ont permis d'obtenir 2,0 années de vie ajustées en fonction de la qualité de vie (QALY) supplémentaires et des réductions de coûts de 1 236 € par personne par rapport aux soins habituels, ce qui se traduit par un ICER de -626 €/QALY [intervalle de confiance (IC) à 95 % -1 929 à 2 673]. Avec une volonté de payer de 20 000 €/QALY, l'INHB était de 2,04 (IC à 95 % 0,99-3,58) QALY et l'INMB de 40 757 € (IC à 95 % 19 819-71 605). Les interventions sont restées rentables dans un large éventail d'analyses de sensibilité, y compris les scénarios du pire et les scénarios avec remboursement des coûts de nourriture et d'activité physique.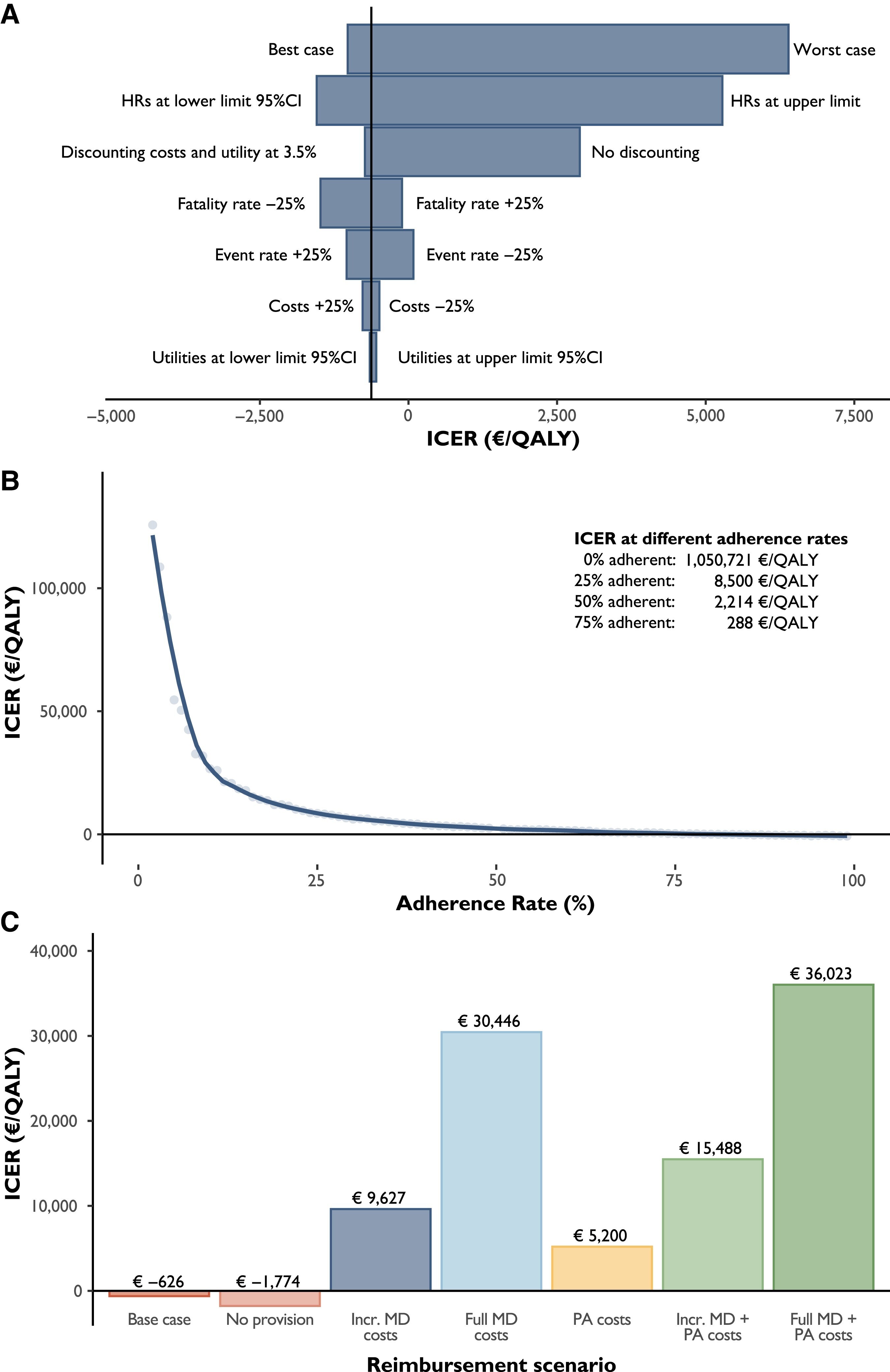
Analyses de scénarios et de sensibilité. Le panneau A présente les résultats d'une analyse de sensibilité univariée. Le panneau B présente le rapport coût-efficacité différentiel attendu pour différents taux d'adhésion. Le panneau C montre l'impact du remboursement des coûts de nourriture et des coûts d'exercice sur le rapport coût-efficacité différentiel. Dans l'analyse du cas de base, l'intervention du régime méditerranéen comprend la fourniture d'huile d'olive extra vierge. Ce graphique présente le rapport coût-efficacité différentiel pour des scénarios dans lesquels les coûts d'un régime méditerranéen et de l'activité physique sont remboursés à différents degrés : aucun coût remboursé, coûts supplémentaires du régime méditerranéen par rapport au régime de style occidental (3,82 €/jour) remboursés, coûts complets du régime méditerranéen (10,89 €/jour) remboursés et frais d'adhésion à un club de sport (47 €/mois) remboursés. Les deux derniers scénarios montrent des combinaisons de remboursement pour les coûts du régime méditerranéen et de l'activité physique. ICER, rapport coût-efficacité différentiel ; QALY, année de vie ajustée en fonction de la qualité ; DM, régime méditerranéen ; AP, activité physique.
Conclusion
Chez les patients atteints de maladies cardiovasculaires avérées, une intervention combinant régime méditerranéen et activité physique s’est révélée économique et très rentable par rapport aux soins habituels. Ces résultats plaident fortement en faveur de l’intégration d’interventions sur le mode de vie comme composantes intégrales des soins pour tous les patients atteints de maladies cardiovasculaires.
Activité physique, régime méditerranéen, efficacité et baisse drastique des coûts
Il faut rajouter un contrôle strict des facteurs de risque CV.
Ces trois recommandations sont majeurs mais sont elles suivies ???????????
A quand une prise en charge de tout cela par la CPAM !!!!!!!!!

