Les artères des femmes aussi
" Le coeur d'une femme est un océan de secret." James Cameron
" L’admission des demmes à l’égalité parfaite serait la marque la plus sûre de la civilisation, et elle doublerait les forces intellectuelles du genre humain" Stendhal.
Les femmes atteintes de DPV sont souvent sous-diagnostiquées et sous-traitées, ce qui souligne la nécessité de recherches supplémentaires
https://newsroom.heart.org/news/women-with-pvd-often-underdiagnosed-undertreated-highlighting-need-for-more-research Mars 2025
L'ARTICLE
Sex Differences in Peripheral Vascular Disease: A Scientific Statement From the American Heart Association
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001310
Article libre d'accès
Les différences entre les sexes en ce qui concerne les facteurs de risque, le diagnostic, le traitement et les résultats des patients atteints de maladies cardiovasculaires ont été bien décrites ; Cependant, la majeure partie de la littérature s’est concentrée sur les maladies cardiaques chez les femmes. Les données sur les différences entre les sexes en matière de maladies vasculaires périphériques sont mal définies, et il est nécessaire de signaler et de comprendre ces différences liées au sexe afin d’atténuer les effets indésirables liés à ces disparités. Bien que les maladies vasculaires périphériques soient un groupe très diversifié de troubles affectant les artères, les veines et les lymphatiques, cette déclaration scientifique se concentre sur les troubles affectant les artères périphériques, y compris l’aorte et ses vaisseaux ramifiés. L’objectif de cette déclaration scientifique est de rendre compte de l’état actuel des différences et des disparités fondées sur le sexe en ce qui concerne les maladies vasculaires périphériques et de fournir des priorités de recherche pour atteindre l’équité en matière de santé pour les femmes atteintes de maladies vasculaires périphériques.
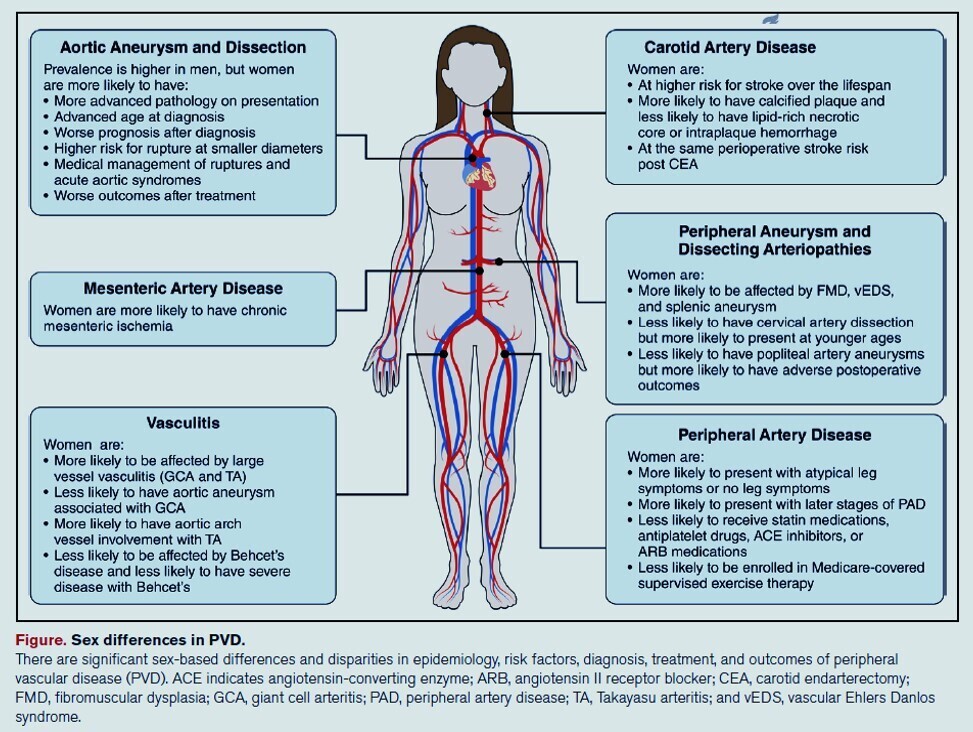
MALADIE ARTÉRIELLE PÉRIPHÉRIQUE
Épidémiologie
Prévalence de la maladie artérielle périphérique chez les femmes
Race, sexe féminin et AOMI
Dans une analyse de Monte Carlo par chaîne de Markov, le risque estimé à vie d’AOMI était de 27,6 % chez les femmes noires et de 19 % chez les femmes blanches. Dans une étude de la fin du XXe siècle qui combinait les données de 7 études communautaires, la prévalence de l’AOMI était environ deux fois plus élevée chez les femmes noires et les femmes amérindiennes que chez les femmes blanches. Cependant, les données sur la prévalence de l’AOMI chez les femmes amérindiennes sont limitées.
Facteurs de risque de l’AOMI
Cependant, il n’est pas clair si ces associations s’appliquent à des populations plus diversifiées ou à d’autres résultats chez les personnes atteintes d’AOMI qui ne sont pas hospitalisées pour une AOMI. Dans une étude basée sur la population menée en Suède, les hommes atteints d’AOMI étaient significativement plus susceptibles d’avoir des antécédents de tabagisme que les femmes atteintes d’AOMI. Deux études épidémiologiques ont révélé qu’une faible consommation d’alcool était associée à une prévalence plus faible de l’AOMI chez les hommes, mais pas chez les femmes. Cependant, dans une étude menée à Edimbourg, cette différence entre les sexes n’était plus observée après ajustement en fonction de la classe sociale. Dans l’ensemble, les données sur les différences entre les sexes dans les associations entre l’alcool et l’AOMI sont mitigées.

La DECLARATION AHA
Points saillants de la déclaration :
- Les maladies vasculaires périphériques (MVP), une affection qui touche les artères, les veines et le système lymphatique dans tout le corps, présentent des différences significatives en termes d’incidence, de facteurs de risque, de diagnostic, de traitement et de résultats chez les femmes et les hommes.
- Les femmes atteintes de DPV présentent souvent des symptômes subtils ou atypiques, ce qui peut conduire à un sous-diagnostic ou à un retard de diagnostic, et elles sont moins susceptibles de recevoir les traitements recommandés par les directives.
- Un dépistage ciblé, des stratégies de traitement adaptées et une représentation accrue des femmes dans les essais cliniques sont des priorités essentielles pour combler ces lacunes et améliorer le pronostic à long terme des personnes atteintes de DPV.
DALLAS, 11 mars 2025 — Les disparités entre les hommes et les femmes en termes de prévalence, de facteurs de risque et de symptômes des maladies vasculaires périphériques (MVP) ont un impact profond sur la prévention, le diagnostic, le traitement et les résultats pour les femmes, selon une nouvelle déclaration scientifique de l'American Heart Association publiée aujourd'hui dans la revue phare de l'Association : Circulation .
« Les maladies vasculaires périphériques sont souvent méconnues et peu étudiées chez les femmes », a déclaré Esther SH Kim, MD, MPH, FAHA, présidente du groupe de rédaction de la nouvelle déclaration scientifique.
Le Dr Kim est titulaire de la chaire Izard Family Distinguished en médecine cardiovasculaire, professeure de médecine à la faculté de médecine de l'université Wake Forest et directrice du Centre pour la santé cardiovasculaire des femmes à Atrium Health à Charlotte, en Caroline du Nord. "Si les différences entre les maladies cardiaques chez les hommes et les femmes sont de plus en plus reconnues, une attention équivalente est encore insuffisante pour les maladies vasculaires touchant les vaisseaux sanguins extra-cœur."
Afin d'améliorer la qualité de vie et de prolonger la vie des femmes atteintes de maladies vasculaires périphériques, des recherches supplémentaires sont nécessaires pour identifier et traiter ces disparités. »
La déclaration scientifique, « Différences entre les sexes dans les maladies vasculaires périphériques », résume les connaissances actuelles sur les différences entre les hommes et les femmes atteints de maladies vasculaires périphériques ; met en évidence les disparités dans les facteurs de risque, le dépistage, le traitement et les résultats ; et décrit les principales priorités de recherche pour atténuer ces disparités et promouvoir l’équité en santé.
Résumé des disparités
La déclaration met en évidence de nombreuses disparités dans les facteurs de risque, les symptômes, le dépistage, le traitement et les résultats pour divers types de PVD.
- Maladie artérielle périphérique (MAP) : La MAP, une affection qui restreint le flux sanguin vers les membres, est la forme la plus courante de maladie vasculaire périphérique (MVP) et touche globalement les hommes et les femmes à des taux similaires. Cependant, les femmes sont plus susceptibles de ne présenter aucun symptôme ou des signes atypiques de MAP et un déclin fonctionnel plus important que les hommes. Les femmes atteintes de MAP ont tendance à marcher plus lentement et à parcourir des distances plus courtes, ce qui souligne les limitations fonctionnelles auxquelles elles sont souvent confrontées. Les femmes atteintes de MAP peuvent également être moins susceptibles de recevoir le traitement recommandé par les lignes directrices ou de participer à des programmes d'exercices supervisés. La MAP est également plus fréquente chez les femmes noires, et elles présentent un risque plus élevé de développer une MAP au cours de leur vie (27,6 %) que les femmes blanches (19 %), mais elles sont souvent moins susceptibles de recevoir les traitements recommandés fondés sur des données probantes, selon les lignes directrices 2024 de l'Association pour la prise en charge de la MAP des membres inférieurs .
- Maladie aortique : Les femmes atteintes d’aortopathie (affections affectant l’ aorte ) ont tendance à être diagnostiquées plus tard et à présenter une maladie plus grave que les hommes. Bien que l’incidence de certaines affections aortiques (comme les anévrismes) soit plus faible chez les femmes grâce à l’effet protecteur des œstrogènes, elles sont confrontées à un risque disproportionné de complications graves, notamment de rupture d’anévrisme et de mortalité. Dans l’essai britannique Small Aneurysm Trial, les femmes étaient trois fois plus susceptibles que les hommes de subir une rupture d’anévrisme de même taille. De plus, 30 % des ruptures d’anévrisme chez les femmes sont survenues avec des anévrismes de plus petite taille, contre 8 % chez les hommes. Ces disparités persistent même avec le traitement. Les femmes subissant des interventions mini-invasives telles que la réparation endovasculaire de l’aorte thoracique (TEVAR) sont confrontées à des taux de mortalité à court et à long terme plus élevés et à un risque accru d’accident vasculaire cérébral après la chirurgie. Dans les syndromes aortiques aigus (qui incluent la dissection, l'hématome intra-mural (accumulation de sang dans la paroi aortique) et l'ulcère aortique pénétrant), la mortalité hospitalière est de 30 % chez les femmes contre 21 % chez les hommes. Les recommandations de dépistage des anévrismes aortiques recommandent des seuils de réparation plus bas pour les femmes (5,0 cm) que pour les hommes (5,5 cm). Cependant, ces seuils peuvent ne pas refléter pleinement les facteurs de risque spécifiques aux femmes.
- Anévrismes périphériques et troubles artériels : Ces affections, dont la dysplasie fibromusculaire et le syndrome d'Ehlers-Danlos vasculaire (SEDv), varient en fréquence et en évolution entre les hommes et les femmes. Par exemple, la dysplasie fibromusculaire est 5 à 9 fois plus fréquente chez les femmes que chez les hommes, tandis que les anévrismes de l'artère poplitée (derrière le genou) sont environ 20 fois plus fréquents chez les hommes.
- Maladie carotidienne extra crânienne athéroscléreuse : La composition des plaques carotides dans le cou et le cerveau et leur impact sur le risque d’AVC, ainsi que les options thérapeutiques et les résultats, diffèrent également chez les femmes. Les facteurs de risque d’AVC spécifiques au sexe féminin incluent la prééclampsie (hypertension artérielle pendant la grossesse), un âge avancé à la ménopause et le recours à une œstrogénothérapie. Bien que les femmes puissent avoir des plaques plus petites que les hommes, des études indiquent que les hommes présentent des taux plus élevés d’hémorragies intraplaques (saignements avec plaque artérielle), ce qui peut augmenter le risque d’AVC.
- Maladie athéroscléreuse des artères rénales et mésentériques : Les recherches sur les différences entre les maladies des artères rénales et mésentériques (vaisseaux sanguins qui transportent le sang de l'aorte vers le tube digestif) restent limitées. Des études ont montré que les femmes sont trois fois plus susceptibles de souffrir d'ischémie mésentérique chronique (diminution du débit sanguin) que les hommes. Des études suggèrent également que les adultes noirs atteints de sténose de l'artère rénale (rétrécissement des vaisseaux sanguins irriguant les reins) présentent des taux plus élevés d'hypertension artérielle sévère ou résistante.
- Vascularite : Le développement de la vascularite, une maladie auto-immune qui provoque une inflammation des vaisseaux sanguins, et ses manifestations cliniques varient fortement selon le type. L’artérite de Takayasu est cinq fois plus fréquente chez les femmes, et ces dernières sont deux à trois fois plus susceptibles de développer une artérite à cellules géantes. La maladie de Takayasu est plus fréquente chez les femmes jeunes, âgées de 15 à 30 ans, tandis que l’incidence de l’artérite à cellules géantes est plus élevée chez les personnes âgées de 70 à 80 ans. De plus, le taux de mortalité de l’artérite de Takayasu est deux fois plus élevé chez les femmes, et les femmes atteintes d’artérite à cellules géantes qui reçoivent uniquement des traitements à base de prednisone sont cinq fois plus susceptibles de rencontrer des difficultés thérapeutiques que les hommes.
« Les PVD entraînent des maladies et des complications de santé importantes. Cependant, les disparités entre les femmes et les hommes entravent l'égalité des chances. Les disparités identifiées en matière de prévention, de diagnostic, de traitement et de soins soulignent l'importance de stratégies de prévention et de traitement adaptées », a déclaré Kim.
Lacunes dans les connaissances et besoins futurs en matière de recherche
Selon la déclaration, il est nécessaire de prioriser la recherche afin de mieux définir les différences de DPV entre les hommes et les femmes. Les recherches futures, de la recherche au niveau cellulaire aux essais cliniques, devraient inclure le sexe dans leur conception et leur compte-rendu. Voici quelques suggestions :
- Assurer une représentation adéquate des femmes dans les essais cliniques : Les essais devraient inclure davantage de femmes afin de permettre une analyse pertinente des différences entre les sexes en matière d'efficacité, de sécurité et de résultats des traitements. Le recrutement devrait refléter la prévalence de la maladie chez les femmes, garantissant ainsi une représentation équilibrée.
- Analyser les données par sexe : La recherche et les essais cliniques devraient inclure des analyses pour mieux comprendre les différences selon le sexe en réponse aux traitements et aux interventions.
- Établir des stratégies de traitement optimales pour les femmes : de nouvelles recherches sont nécessaires pour déterminer les seuils optimaux d’intervention chez les femmes, en tenant compte de leur physiologie unique et des différences de présentation de la maladie.
En outre, la déclaration comprend également des suggestions qui peuvent aider à améliorer le diagnostic et le pronostic à long terme des femmes atteintes de DPV :
- Améliorer la formation des cliniciens : les professionnels de la santé bénéficieraient d’une formation sur la reconnaissance et la prise en compte des différences sexospécifiques en matière de DPV afin d’améliorer les résultats.
- Améliorer les stratégies de dépistage : les méthodes et les lignes directrices actuelles en matière de dépistage sont souvent inadéquates pour les femmes et doivent être affinées pour tenir compte des facteurs de risque spécifiques au sexe, des présentations atypiques et des différences dans la progression de la maladie.
- Améliorer l’accès des femmes aux thérapies recommandées par les lignes directrices : éliminer les obstacles pour garantir aux femmes l’accès aux thérapies recommandées par les lignes directrices peut contribuer à améliorer les résultats pour les femmes.
Cette déclaration scientifique a été préparée par le groupe de rédaction bénévole pour le compte du Conseil des maladies vasculaires périphériques ; du Conseil des soins infirmiers cardiovasculaires et des accidents vasculaires cérébraux ; du Conseil de cardiologie clinique ; du Conseil de médecine génomique et de précision ; du Conseil de recherche sur la qualité des soins et les résultats ; et du Conseil des accidents vasculaires cérébraux de l'American Heart Association. Les déclarations scientifiques de l'American Heart Association sensibilisent davantage aux maladies cardiovasculaires et aux accidents vasculaires cérébraux et contribuent à la prise de décisions éclairées en matière de soins de santé. Elles présentent les connaissances actuelles sur un sujet et les domaines nécessitant des recherches supplémentaires. Si les déclarations scientifiques éclairent l'élaboration des recommandations, elles ne formulent pas de recommandations thérapeutiques. Les recommandations de l'American Heart Association constituent les recommandations officielles de l'Association en matière de pratique clinique
Les co-auteurs sont la vice-présidente Shipra Arya, MD, SM ; Yolanda Bryce, MD ; Heather L. Gornik, MD, MHS, FAHA ; Chandler A. Long, MD ; Mary M. McDermott, MD, FAHA ; Amy West Pollak, MD, M.Sc., FAHA ; Vincent Lopez Rowe, MD ; Alexander E. Sullivan, MD, MSCI ; et Mary O. Whipple, Ph.D., RN, PHN. Les informations des auteurs sont répertoriées dans le manuscrit.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001310
Commentaire: le coeur et les artères périhériques des femmes sous évalués, sous estimés, sous diagnostiqués et sous traités. Le coeur et les artères périphériques, pour beaucoup , sont des affections des hommes, à tord ! Si vous pensez que seuls les hommes sont concernés, courrez vite sur le site : AGIR POUR LE COEUR des FEMMES.
Un autre point important : les cardiologues, les médecins vasculaires et les gynécologues ont un délai d'attente pour avoir un rdv de plus en plus long.........le renoncement est aussi de plus en plus important. Le dépistage CV est en panne en France , là encore ce sont les femmes qui vont en payer le prix le plus lourd.......
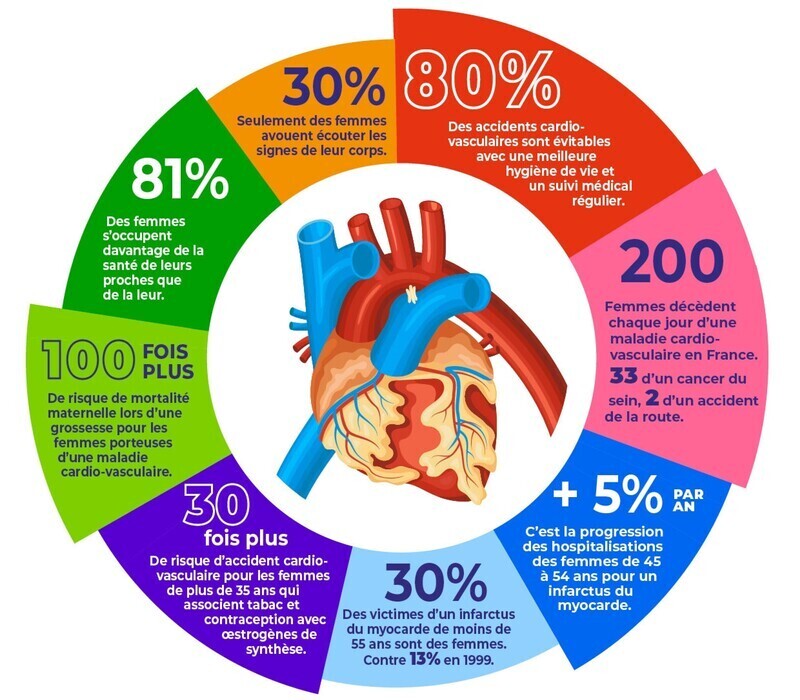


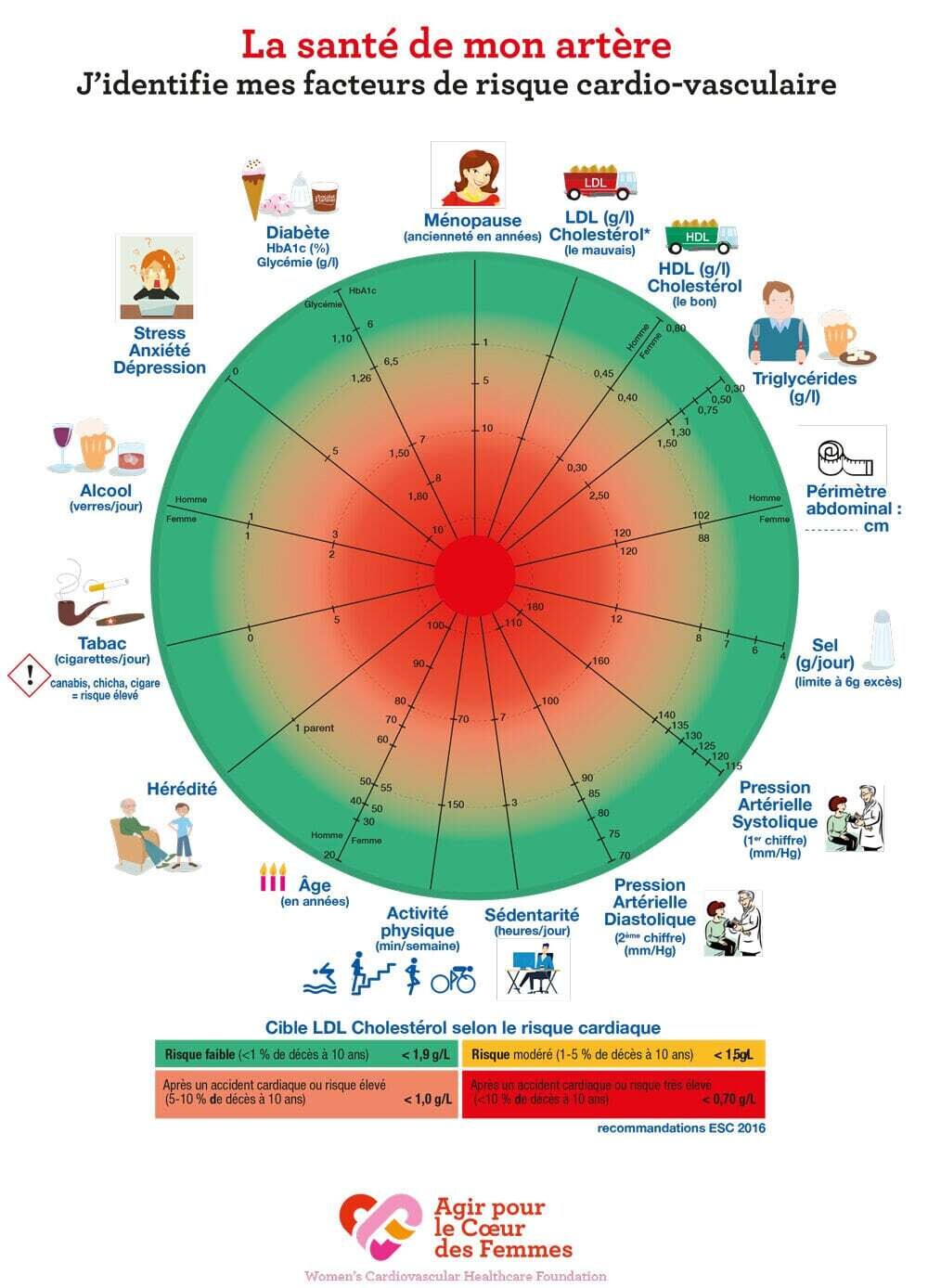
https://www.agirpourlecoeurdesfemmes.com/
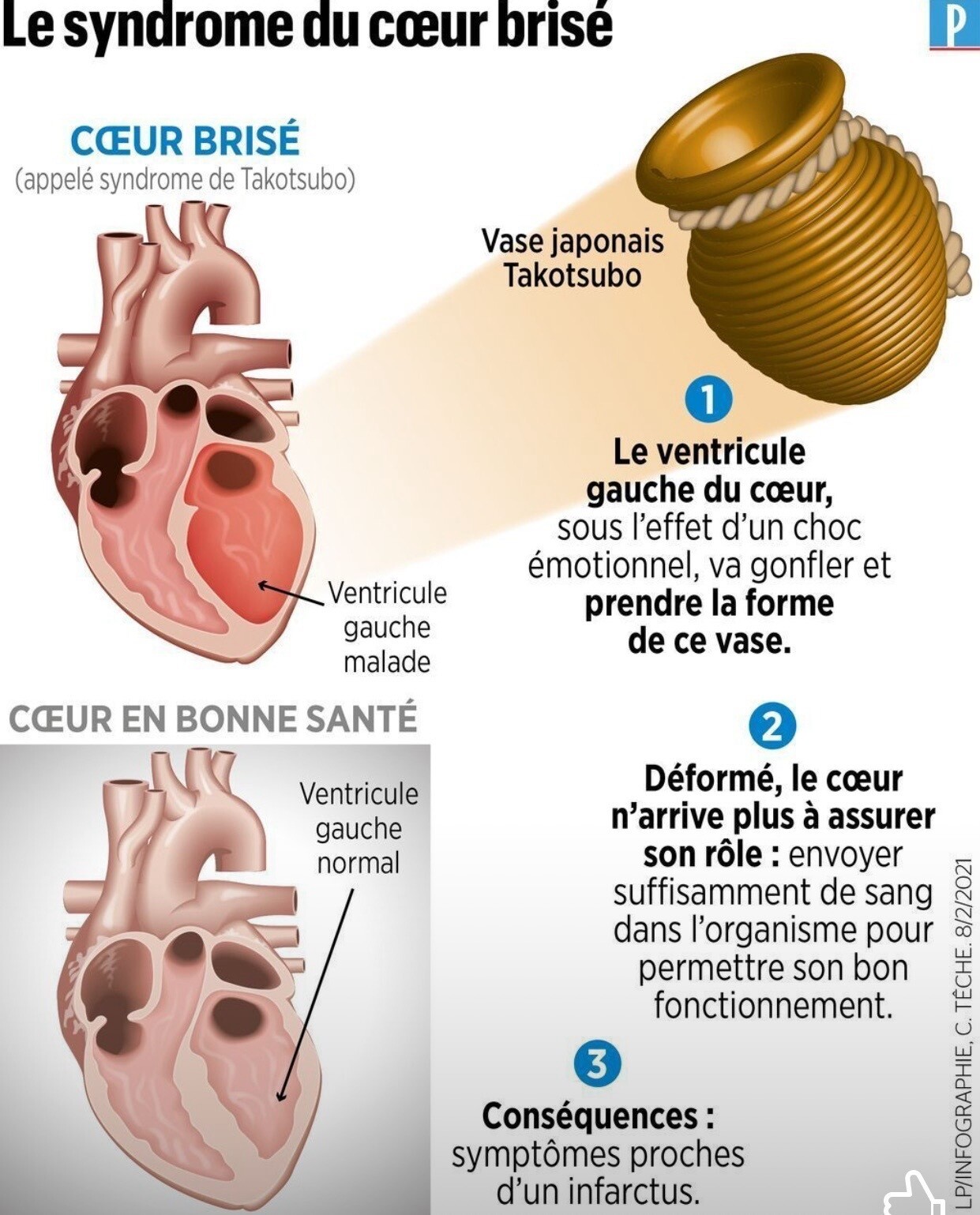
RAPPEL de 2003 !!!!!!!

Copyright : Dr Jean Pierre Laroche / 2025

