"Votre obésité a quelque chose de si délicieusement rétro, et même disons kitsch ! "La Conjuration des imbéciles (2002) de
John Kennedy Toole
"Crème contre les rides, contre les cernes, contre le vieillissement, contre le temps… Thé contre le cancer , contre l'obésité, contre les journées tristes, contre l'amour, contre la mort. Je cherche encore le thé contre le dépaysement. " Buvez du cacao Van Houten! (2005) de
Anthelme Brillat-Savarin
Definition and diagnostic criteria of clinical obesity
Rubino, Francesco et al.
The Lancet Diabetes & Endocrinology, Volume 0, Issue 0
The Lancet Diabetes & Endocrinology CommissionOnline first January 14, 2025
https://www.thelancet.com/journals/landia/article/PIIS2213-8587(24)00316-4/abstract
Article libre d'accès après inscription gratuite

Critères diagnostiques de l’obésité clinique chez l’adulte
Critères diagnostiques de l’obésité clinique chez les enfants et les adolescents

Évaluation clinique de l'obésité
Objectifs du traitement de l'obésité préclinique et clinique
Conclusion
A LIRE
À partir de quand est-on considéré obèse? Des spécialistes appellent à redéfinir les critères
The Lancet Diabetes & Endocrinology CommissionOnline first January 14, 2025
https://www.thelancet.com/journals/landia/article/PIIS2213-8587(24)00316-4/abstract
Article libre d'accès après inscription gratuite
Résumé exécutif
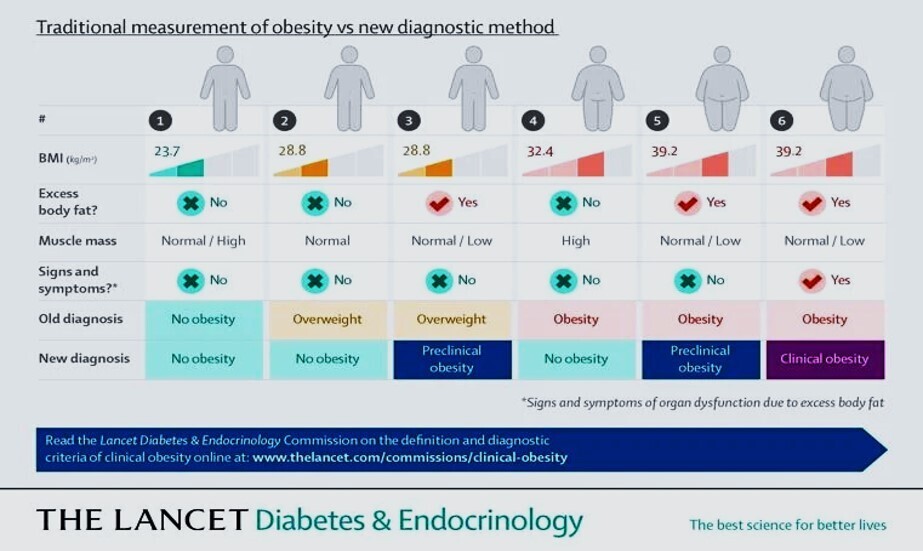
Les mesures actuelles de l’obésité fondées sur l’IMC peuvent à la fois sous-estimer et surestimer l’adiposité et fournir des informations inadéquates sur la santé au niveau individuel, ce qui compromet les approches médicales rationnelles des soins et des politiques de santé.
Cette commission a cherché à définir l’obésité clinique comme un état de maladie qui, à l’instar de la notion de maladie chronique dans d’autres spécialités médicales, résulte directement de l’effet d’un excès d’adiposité sur la fonction des organes et des tissus.
L’objectif spécifique de la commission était d’établir des critères objectifs pour le diagnostic de la maladie, facilitant la prise de décision clinique et la priorisation des interventions thérapeutiques et des stratégies de santé publique.
À cette fin, un groupe de 58 experts – représentant plusieurs spécialités médicales et pays – ont discuté des preuves disponibles et participé à un processus d’élaboration d’un consensus. Parmi ces commissaires se trouvaient des personnes ayant vécu l’expérience de l’obésité afin de garantir la prise en compte des points de vue des patients.
La commission définit l’obésité comme un état caractérisé par un excès d’adiposité, avec ou sans distribution ou fonction anormale du tissu adipeux, et dont les causes sont multifactorielles et encore incomplètement comprises.
Nous définissons l'obésité clinique comme une maladie chronique et systémique caractérisée par des altérations de la fonction des tissus, des organes, de l'individu dans son ensemble ou d'une combinaison de ces éléments, en raison d'une adiposité excessive.
L'obésité clinique peut entraîner de graves lésions des organes cibles, entraînant des complications altérant la vie et potentiellement mortelles (par exemple, crise cardiaque, accident vasculaire cérébral et insuffisance rénale).
Nous définissons l'obésité préclinique comme un état d'adiposité excessive avec préservation de la fonction d'autres tissus et organes et un risque variable, mais généralement accru, de développer une obésité clinique et plusieurs autres maladies non transmissibles (par exemple, diabète de type 2, maladies cardiovasculaires, certains types de cancer et troubles mentaux).
Bien que le risque de mortalité et de maladies associées à l'obésité puisse augmenter de manière continue à mesure que les niveaux de masse grasse augmentent, nous faisons une distinction entre l'obésité préclinique et clinique (c'est-à-dire la santé par rapport à la maladie) à des fins cliniques et politiques.
Nous recommandons que l'IMC ne soit utilisé que comme mesure de substitution du risque pour la santé au niveau de la population, pour des études épidémiologiques ou à des fins de dépistage, plutôt que comme mesure individuelle de la santé.
L'excès d'adiposité doit être confirmé soit par une mesure directe de la masse grasse, si disponible, soit par au moins un critère anthropométrique (par exemple, le tour de taille, le rapport taille-hanches ou le rapport taille-taille) en plus de l'IMC, en utilisant des méthodes validées et des points limites adaptés à l'âge, au sexe et à l'origine ethnique.
Chez les personnes ayant un IMC très élevé (c'est-à-dire > 40 kg/m 2), cependant, on peut supposer de manière pragmatique qu'il existe un excès d'adiposité et aucune confirmation supplémentaire n'est requise.
Nous recommandons également que les personnes ayant un statut d'obésité confirmé (c'est-à-dire un excès d'adiposité avec ou sans fonction anormale d'organe ou de tissu) soient évaluées pour une obésité clinique.
Le diagnostic d'obésité clinique nécessite l'un ou les deux critères principaux suivants : preuve d'une fonction réduite d'organe ou de tissu due à l'obésité (c'est-à-dire des signes, des symptômes ou des tests diagnostiques montrant des anomalies dans la fonction d'un ou plusieurs tissus ou systèmes d'organes) ; ou des limitations substantielles, ajustées en fonction de l'âge, des activités quotidiennes reflétant l'effet spécifique de l'obésité sur la mobilité, d'autres activités de base de la vie quotidienne (par exemple, se baigner, s'habiller, aller aux toilettes, continence et manger), ou les deux. Les personnes atteintes d'obésité clinique doivent recevoir un traitement opportun et fondé sur des données probantes, dans le but d'induire une amélioration (ou une rémission, lorsque cela est possible) des manifestations cliniques de l'obésité et de prévenir la progression vers des lésions des organes cibles. Les personnes atteintes d’obésité préclinique doivent bénéficier de conseils de santé fondés sur des données probantes, d’un suivi de leur état de santé au fil du temps et, le cas échéant, d’une intervention appropriée pour réduire le risque de développer une obésité clinique et d’autres maladies liées à l’obésité, en fonction du niveau de risque individuel pour la santé. Les décideurs politiques et les autorités sanitaires doivent garantir un accès adéquat et équitable aux traitements fondés sur des données probantes disponibles pour les personnes atteintes d’obésité clinique, comme il convient pour les personnes atteintes d’une maladie chronique et potentiellement mortelle. Les stratégies de santé publique visant à réduire l’incidence et la prévalence de l’obésité au niveau de la population doivent être fondées sur des données scientifiques actuelles, plutôt que sur des hypothèses non prouvées qui imputent la responsabilité individuelle au développement de l’obésité.
Les préjugés et la stigmatisation liés au poids constituent des obstacles majeurs aux efforts visant à prévenir et à traiter efficacement l’obésité ; les professionnels de la santé et les décideurs politiques doivent recevoir une formation appropriée pour aborder cette importante question de l’obésité.
Toutes les recommandations présentées dans cette Commission ont été approuvées avec le plus haut niveau de consensus parmi les commissaires (degré d’accord de 90 à 100 %) et ont été approuvées par 76 organisations du monde entier, y compris des sociétés scientifiques et des groupes de défense des patients
Physiopathologie de l'obésité clinique
 Obésité clinique et préclinique
Obésité clinique et préclinique
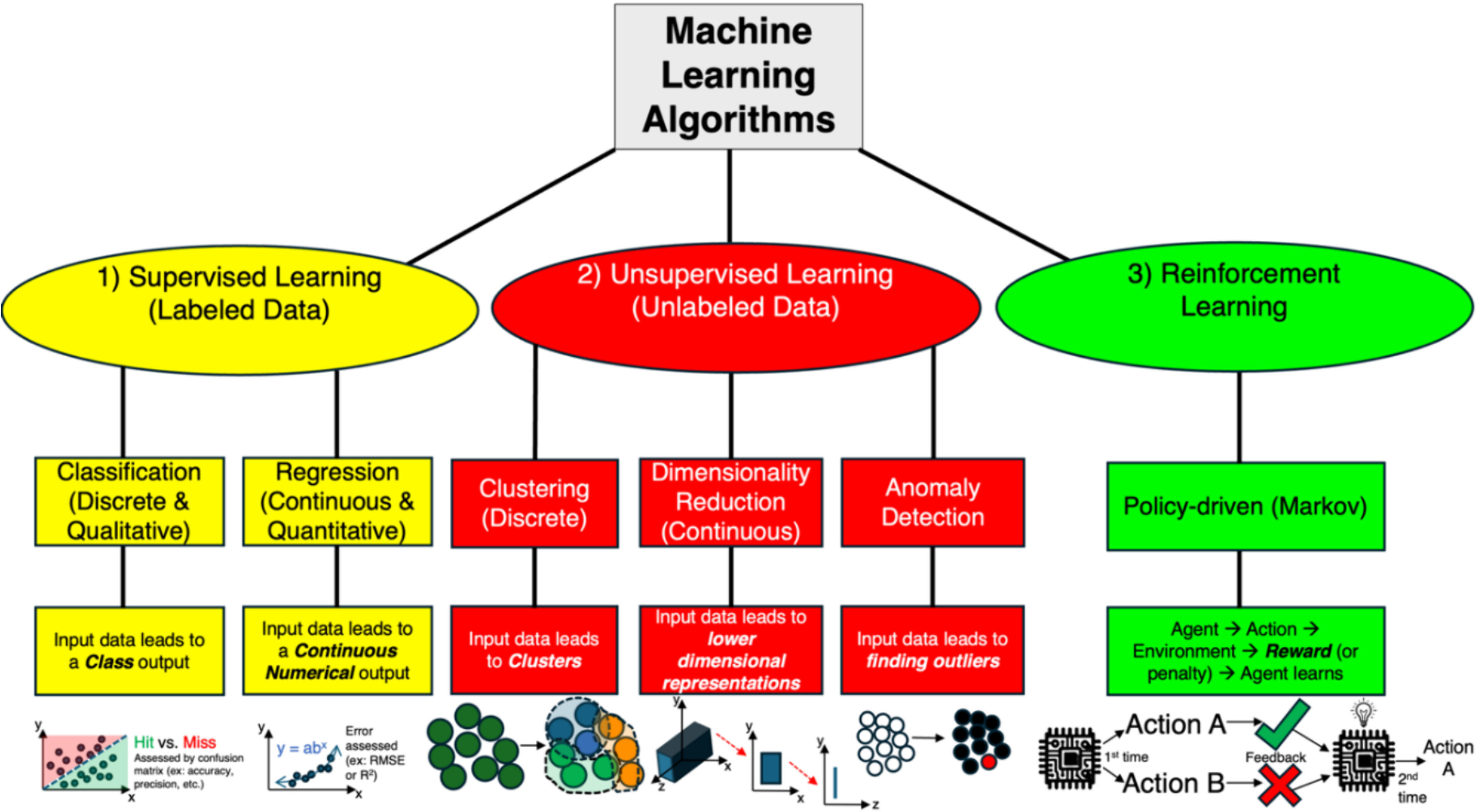
Modèle diagnostique de l'obésité clinique
Cette commission a cherché à définir l’obésité clinique comme un état de maladie qui, à l’instar de la notion de maladie chronique dans d’autres spécialités médicales, résulte directement de l’effet d’un excès d’adiposité sur la fonction des organes et des tissus.
L’objectif spécifique de la commission était d’établir des critères objectifs pour le diagnostic de la maladie, facilitant la prise de décision clinique et la priorisation des interventions thérapeutiques et des stratégies de santé publique.
À cette fin, un groupe de 58 experts – représentant plusieurs spécialités médicales et pays – ont discuté des preuves disponibles et participé à un processus d’élaboration d’un consensus. Parmi ces commissaires se trouvaient des personnes ayant vécu l’expérience de l’obésité afin de garantir la prise en compte des points de vue des patients.
La commission définit l’obésité comme un état caractérisé par un excès d’adiposité, avec ou sans distribution ou fonction anormale du tissu adipeux, et dont les causes sont multifactorielles et encore incomplètement comprises.
Nous définissons l'obésité clinique comme une maladie chronique et systémique caractérisée par des altérations de la fonction des tissus, des organes, de l'individu dans son ensemble ou d'une combinaison de ces éléments, en raison d'une adiposité excessive.
L'obésité clinique peut entraîner de graves lésions des organes cibles, entraînant des complications altérant la vie et potentiellement mortelles (par exemple, crise cardiaque, accident vasculaire cérébral et insuffisance rénale).
Nous définissons l'obésité préclinique comme un état d'adiposité excessive avec préservation de la fonction d'autres tissus et organes et un risque variable, mais généralement accru, de développer une obésité clinique et plusieurs autres maladies non transmissibles (par exemple, diabète de type 2, maladies cardiovasculaires, certains types de cancer et troubles mentaux).
Bien que le risque de mortalité et de maladies associées à l'obésité puisse augmenter de manière continue à mesure que les niveaux de masse grasse augmentent, nous faisons une distinction entre l'obésité préclinique et clinique (c'est-à-dire la santé par rapport à la maladie) à des fins cliniques et politiques.
Nous recommandons que l'IMC ne soit utilisé que comme mesure de substitution du risque pour la santé au niveau de la population, pour des études épidémiologiques ou à des fins de dépistage, plutôt que comme mesure individuelle de la santé.
L'excès d'adiposité doit être confirmé soit par une mesure directe de la masse grasse, si disponible, soit par au moins un critère anthropométrique (par exemple, le tour de taille, le rapport taille-hanches ou le rapport taille-taille) en plus de l'IMC, en utilisant des méthodes validées et des points limites adaptés à l'âge, au sexe et à l'origine ethnique.
Chez les personnes ayant un IMC très élevé (c'est-à-dire > 40 kg/m 2), cependant, on peut supposer de manière pragmatique qu'il existe un excès d'adiposité et aucune confirmation supplémentaire n'est requise.
Nous recommandons également que les personnes ayant un statut d'obésité confirmé (c'est-à-dire un excès d'adiposité avec ou sans fonction anormale d'organe ou de tissu) soient évaluées pour une obésité clinique.
Le diagnostic d'obésité clinique nécessite l'un ou les deux critères principaux suivants : preuve d'une fonction réduite d'organe ou de tissu due à l'obésité (c'est-à-dire des signes, des symptômes ou des tests diagnostiques montrant des anomalies dans la fonction d'un ou plusieurs tissus ou systèmes d'organes) ; ou des limitations substantielles, ajustées en fonction de l'âge, des activités quotidiennes reflétant l'effet spécifique de l'obésité sur la mobilité, d'autres activités de base de la vie quotidienne (par exemple, se baigner, s'habiller, aller aux toilettes, continence et manger), ou les deux. Les personnes atteintes d'obésité clinique doivent recevoir un traitement opportun et fondé sur des données probantes, dans le but d'induire une amélioration (ou une rémission, lorsque cela est possible) des manifestations cliniques de l'obésité et de prévenir la progression vers des lésions des organes cibles. Les personnes atteintes d’obésité préclinique doivent bénéficier de conseils de santé fondés sur des données probantes, d’un suivi de leur état de santé au fil du temps et, le cas échéant, d’une intervention appropriée pour réduire le risque de développer une obésité clinique et d’autres maladies liées à l’obésité, en fonction du niveau de risque individuel pour la santé. Les décideurs politiques et les autorités sanitaires doivent garantir un accès adéquat et équitable aux traitements fondés sur des données probantes disponibles pour les personnes atteintes d’obésité clinique, comme il convient pour les personnes atteintes d’une maladie chronique et potentiellement mortelle. Les stratégies de santé publique visant à réduire l’incidence et la prévalence de l’obésité au niveau de la population doivent être fondées sur des données scientifiques actuelles, plutôt que sur des hypothèses non prouvées qui imputent la responsabilité individuelle au développement de l’obésité.
Les préjugés et la stigmatisation liés au poids constituent des obstacles majeurs aux efforts visant à prévenir et à traiter efficacement l’obésité ; les professionnels de la santé et les décideurs politiques doivent recevoir une formation appropriée pour aborder cette importante question de l’obésité.
Toutes les recommandations présentées dans cette Commission ont été approuvées avec le plus haut niveau de consensus parmi les commissaires (degré d’accord de 90 à 100 %) et ont été approuvées par 76 organisations du monde entier, y compris des sociétés scientifiques et des groupes de défense des patients
Le problème que la Commission a cherché à résoudre
Arrière-plan
Malgré les preuves montrant que certaines personnes souffrant d’adiposité excessive ont objectivement une mauvaise santé en raison de l’obésité seule, l’obésité est généralement considérée comme un signe avant-coureur d’autres maladies, et non comme une maladie en soi.
L’idée que l’obésité est une maladie reste très controversée. Le phénotype clinique de l’obésité est toujours défini uniquement par l’IMC, qui ne fournit aucune information sur la santé au niveau individuel. Dans ce contexte, une attribution générale du statut de maladie à l’obésité (telle que définie et mesurée actuellement) présente un risque objectif de surdiagnostic, avec des ramifications potentiellement négatives aux niveaux clinique, économique et politique.
Objectif de la Commission
Nous avons cherché à définir l'obésité clinique et à identifier des critères objectifs et pragmatiques pour son diagnostic. Comme pour la notion de maladie dans d'autres spécialités médicales, l'obésité clinique est entendue comme une déviation substantielle du fonctionnement normal des tissus, des organes, de l'organisme dans son ensemble ou de toute combinaison de ceux-ci.
L’objectif de cette Commission est d’éclairer la prise de décision des cliniciens et des décideurs politiques et de faciliter l’identification des priorités en matière d’interventions cliniques et de stratégies de santé publique.
La maladie est la pièce manquante dans la définition traditionnelle de l'obésité
Les recommandations de la Commission dans leur contexte
Notre nouveau modèle de diagnostic de l'obésité
Bien que l'obésité doive être conçue biologiquement comme un continuum, la santé et la maladie sont généralement (et nécessairement) définies comme des conditions distinctes et dichotomiques au niveau clinique. Nous distinguons donc pragmatiquement l'obésité clinique de l'obésité préclinique, sur la base de la présence ou de l'absence, respectivement, de manifestations cliniques objectives (c'est-à-dire de signes et de symptômes) d'une altération de la fonction organique ou d'une altération de la capacité d'un individu à mener des activités quotidiennes.
La définition de l’obésité clinique comble une lacune conceptuelle importante dans la notion d’obésité car elle donne une identité clinique aux altérations caractéristiques de la fonction organique directement causées par l’excès d’adiposité, indépendamment d’autres maladies liées à l’obésité. Ce recadrage fournit un mécanisme médicalement significatif pour éclairer le diagnostic, la prise de décision clinique et les politiques de santé.
Implications conceptuelles pour les soins et les politiques
L'obésité préclinique et l'obésité clinique permettent de distinguer de manière pragmatique les situations dans lesquelles l'effet négatif sur la santé pourrait survenir (comme dans l'obésité préclinique) ou s'est produit (c'est-à-dire l'obésité clinique). En conséquence, les stratégies de prise en charge de l'obésité préclinique doivent viser à réduire les risques (c'est-à-dire à avoir une visée préventive ou prophylactique), tandis que les interventions pour l'obésité clinique doivent avoir une visée corrective (c'est-à-dire thérapeutique).
Recommandations pratiques pour les cliniciens
Pour atténuer le risque de surdiagnostic et de sous-diagnostic de l'obésité, l'excès d'adiposité doit être confirmé par au moins un autre critère anthropométrique (par exemple, le tour de taille) ou par une mesure directe de la graisse, lorsque cela est possible. Cependant, chez les personnes ayant un IMC considérablement élevé (c'est-à-dire > 40 kg/m2 ) , on peut supposer de manière pragmatique qu'il y a un excès d'adiposité. La confirmation du statut d'obésité définit un phénotype physique, mais ne représente pas un diagnostic de maladie en soi. Les personnes dont l'obésité est confirmée (c'est-à-dire dont l'excès d'adiposité est cliniquement documenté) doivent ensuite être évaluées pour une éventuelle obésité clinique sur la base des résultats des antécédents médicaux, de l'examen physique et des tests de laboratoire standard ou d'autres tests diagnostiques appropriés. Comme pour d'autres maladies chroniques, un traitement fondé sur des données probantes de l'obésité clinique doit être instauré en temps opportun dans le but d'améliorer (ou de rémettre, si possible) les manifestations cliniques.
L'obésité préclinique ne nécessite généralement pas de traitement médicamenteux ou chirurgical. Elle peut ne nécessiter qu'une surveillance de la santé au fil du temps et des conseils de santé si le risque de progression vers l'obésité clinique ou d'autres maladies est jugé suffisamment faible. Des interventions prophylactiques (par exemple, une modification du mode de vie uniquement, des médicaments ou une intervention chirurgicale dans des circonstances particulières) peuvent toutefois être nécessaires chez certaines personnes atteintes d'obésité préclinique lorsque le risque d'effets indésirables sur la santé est plus élevé ou lorsque le contrôle de l'obésité est justifié pour faciliter le traitement d'autres maladies (par exemple, une transplantation, une chirurgie orthopédique ou un traitement contre le cancer).
Conséquences pour la politique de santé
Notre caractérisation de l'obésité préclinique et clinique facilite la prise de décision politique et la priorisation, en particulier lorsque les ressources de santé sont limitées. Le modèle d'obésité préclinique et clinique distingue également objectivement les scénarios associés à différents délais d'évaluation des résultats et de la rentabilité des interventions anti-obésité (par exemple, à plus long terme pour l'obésité préclinique et à plus court terme pour l'obésité clinique). En tant que maladie chronique en soi, l'obésité clinique ne devrait pas nécessiter la présence d'autres maladies pour définir l'indication ou la couverture du traitement (comme dans l'obésité actuelle plus les critères de couverture de l'assurance maladie).
L'obésité comme maladie
Une définition générale de l’obésité comme maladie entraînerait un risque inacceptable de surdiagnostic. Notre définition de l’obésité clinique comme maladie chronique systémique directement et spécifiquement causée par un excès d’adiposité fournit une explication plus cohérente de la raison pour laquelle l’obésité peut répondre aux critères généralement acceptés d’un état pathologique dans certaines circonstances, mais pas toujours. En définissant l’obésité préclinique, nous reconnaissons également les preuves selon lesquelles un excès d’adiposité peut effectivement coexister avec une santé préservée.
Obésité clinique ou préclinique versus obésité métaboliquement saine ou malsaine
Alors que l’obésité métaboliquement malsaine représente une condition avec un risque cardiométabolique plus élevé, l’obésité clinique définit une maladie en cours et non une classification du risque. Notre modèle reconnaît également que l’obésité peut provoquer une maladie en altérant la fonction de divers systèmes organiques, pas seulement ceux impliqués dans la régulation métabolique. En conséquence, une personne présentant des signes et symptômes cardiovasculaires, musculo-squelettiques ou respiratoires d’adiposité excessive souffrirait d’obésité clinique même en présence d’une fonction métabolique normale. De plus, une personne présentant une seule altération métabolique (par exemple, une dyslipidémie) ne répondrait pas au critère de groupe métabolique (hyperglycémie avec faible taux de HDL et taux élevé de triglycérides) pour le diagnostic d’obésité clinique. Un tel individu serait donc classé comme souffrant d’obésité préclinique.
L’obésité préclinique est différente de l’obésité métaboliquement saine car elle est définie par la fonction préservée de tous les organes potentiellement affectés par l’obésité, et pas seulement de ceux impliqués dans la régulation métabolique.
Obésité préclinique versus soi-disant pré-obésité
La pré-obésité indique un stade plus précoce de l’obésité à travers le continuum des niveaux croissants d’adiposité ou de poids corporel, tandis que l’obésité préclinique implique plutôt un phénotype d’obésité déjà existant.
L'obésité préclinique peut refléter des conditions hétérogènes associées à une adiposité excessive, y compris un signe d'autres maladies ou d'effets secondaires de médicaments, une adaptation paraphysiologique aux environnements modernes (avec un risque faible ou nul de progression vers l'obésité clinique), ou un stade antérieur de l'obésité clinique elle-même (seulement dans ce dernier cas, elle pourrait être considérée comme équivalente à un état pré-maladie).

La maladie est la pièce manquante dans la définition traditionnelle de l'obésité
Maladie ou pas maladie ? Ce n'est pas tout ou rien
Telle qu’elle est définie et mesurée actuellement, l’obésité n’a pas la même signification chez tous les individus concernés. Dans ce contexte, la question de savoir si l’obésité est une maladie est mal conçue car elle suppose un scénario tout ou rien peu plausible, dans lequel l’obésité est soit toujours une maladie, soit jamais une maladie.
En fait:
Certaines personnes obèses souffrent d’une mauvaise santé objective due à l’obésité seule (c’est-à-dire de graves symptômes ou des limitations des activités quotidiennes dues aux effets de l’obésité sur les systèmes pulmonaire, cardiovasculaire ou musculo-squelettique).
D’autres personnes obèses pourraient être en mesure de maintenir une fonction normale de leurs organes et une santé sensiblement préservée à long terme.
L'excès d'adiposité peut également être le signe d'autres maladies ou un effet secondaire de nombreux médicaments
L'IMC et d'autres mesures anthropométriques peuvent sous-estimer et surestimer l'excès d'adiposité et ne fournir aucune information sur le fonctionnement des organes et des tissus.
Conséquences :
L’obésité est une maladie hétérogène et un phénotype d’obésité ne reflète pas nécessairement une maladie en cours.
Les mesures de l’obésité basées sur l’IMC peuvent mal classer l’excès d’adiposité et pourraient à la fois sous-diagnostiquer et surdiagnostiquer la maladie
Une définition cliniquement pertinente de l’obésité est nécessaire pour faciliter un débat plus rationnel autour de l’obésité en tant que maladie.
Limites de la définition de l'obésité basée sur l'IMC

Limites de la définition de l'obésité basée sur l'IMC

Physiopathologie de l'obésité clinique


Modèle diagnostique de l'obésité clinique

Définition et diagnostic de l'obésité clinique
Qu’est-ce que l’obésité clinique?
L'obésité clinique est une maladie chronique qui résulte d'altérations du fonctionnement des organes ou de l'organisme entier, directement induites par un excès d'adiposité, indépendamment de la présence d'autres maladies liées à l'adiposité. Elle peut entraîner des complications altérant ou mettant en jeu le pronostic vital.
Qu'est-ce qui caractérise l'obésité clinique ?
Une combinaison d’un phénotype d’obésité avec des signes, des symptômes, des limitations des activités quotidiennes ou toute combinaison de ceux-ci.
L’obésité clinique est-elle la même chose que l’obésité métaboliquement malsaine ?
Non : l'obésité clinique n'est pas une mesure du risque cardiométabolique, mais une maladie chronique directement causée par un excès d'adiposité. L'obésité clinique peut résulter d'altérations d'organes non impliqués dans la régulation métabolique. Par conséquent, une personne présentant des signes et symptômes musculo-squelettiques ou respiratoires dus à un excès d'adiposité est atteinte d'obésité clinique même en présence d'une fonction métabolique normale.
Comment diagnostiquer l’obésité clinique ?
Le diagnostic de l’obésité clinique nécessite la satisfaction des deux principaux critères suivants :
Critère anthropométrique
Confirmation de l'excès de masse grasse corporelle par au moins un autre critère anthropométrique (par exemple, le tour de taille) ou par mesure directe de la masse grasse, si disponible, en plus de l'IMC. De manière pragmatique, il est toutefois raisonnable de supposer la présence d'un excès de masse grasse chez les personnes ayant un IMC très élevé (par exemple, > 40 kg/m 2 ).
Critères cliniques (comprenant un ou les deux éléments suivants)
Signes ou symptômes d'un dysfonctionnement continu des systèmes organiques
Limitations de la mobilité ou d'autres activités de base de la vie quotidienne adaptées à l'âge (par exemple, se baigner, s'habiller, aller aux toilettes, continence et manger)
Comment gérer l’obésité clinique ?
Les personnes souffrant d’obésité clinique devraient avoir accès en temps opportun à des soins complets et à des traitements fondés sur des données probantes, adaptés aux personnes atteintes d’une maladie chronique potentiellement mortelle ou altérant leur vie.

Critères diagnostiques de l’obésité clinique chez l’adulte

Critères diagnostiques de l’obésité clinique chez les enfants et les adolescents

Évaluation clinique de l'obésité
Recommandations pour la pratique clinique
Un diagnostic d’obésité clinique devrait avoir les mêmes implications que d’autres diagnostics de maladies chroniques
Évaluation clinique
Les personnes présentant une adiposité excessive confirmée doivent être évaluées pour une obésité clinique. Cette évaluation doit inclure :
Les antécédents médicaux d'une personne
Un examen physique
Tests de laboratoire standard, y compris numération globulaire complète, glycémie, profil lipidique et tests de la fonction rénale et hépatique
Des tests diagnostiques supplémentaires, le cas échéant, si les antécédents médicaux du patient ou l'examen physique, ou les tests de laboratoire standard, ou les deux, suggèrent la possibilité d'un ou plusieurs dysfonctionnements d'organes ou de tissus induits par l'obésité
Objectifs du traitement de l'obésité clinique
Amélioration (ou rémission lorsque possible) des manifestations cliniques de l'obésité
Prévention de la progression vers d'autres complications ou lésions des organes cibles
Résultats de traitement souhaitables (pour la pratique et les essais cliniques)
Amélioration objective, rémission ou les deux des manifestations cliniques (plutôt que des mesures de substitution du risque ou de la perte de poids en soi)
Il est plausible que différentes manifestations cliniques de l'obésité clinique (par exemple, cardiovasculaires, métaboliques ou musculo-squelettiques) puissent nécessiter une intensité de traitement différente, répondre à différents degrés de perte de poids, ou les deux.
Interventions pour l'obésité clinique (principes)
Le choix de l'intervention pour l'obésité clinique (c'est-à-dire liée au mode de vie, pharmacologique, psychologique ou chirurgicale) doit être basé sur :
Évaluation individuelle des risques et des avantages
Preuves cliniques disponibles indiquant que l'intervention a des chances raisonnables d'améliorer les manifestations cliniques et la qualité de vie ou de réduire le risque de progression de la maladie et de mortalité
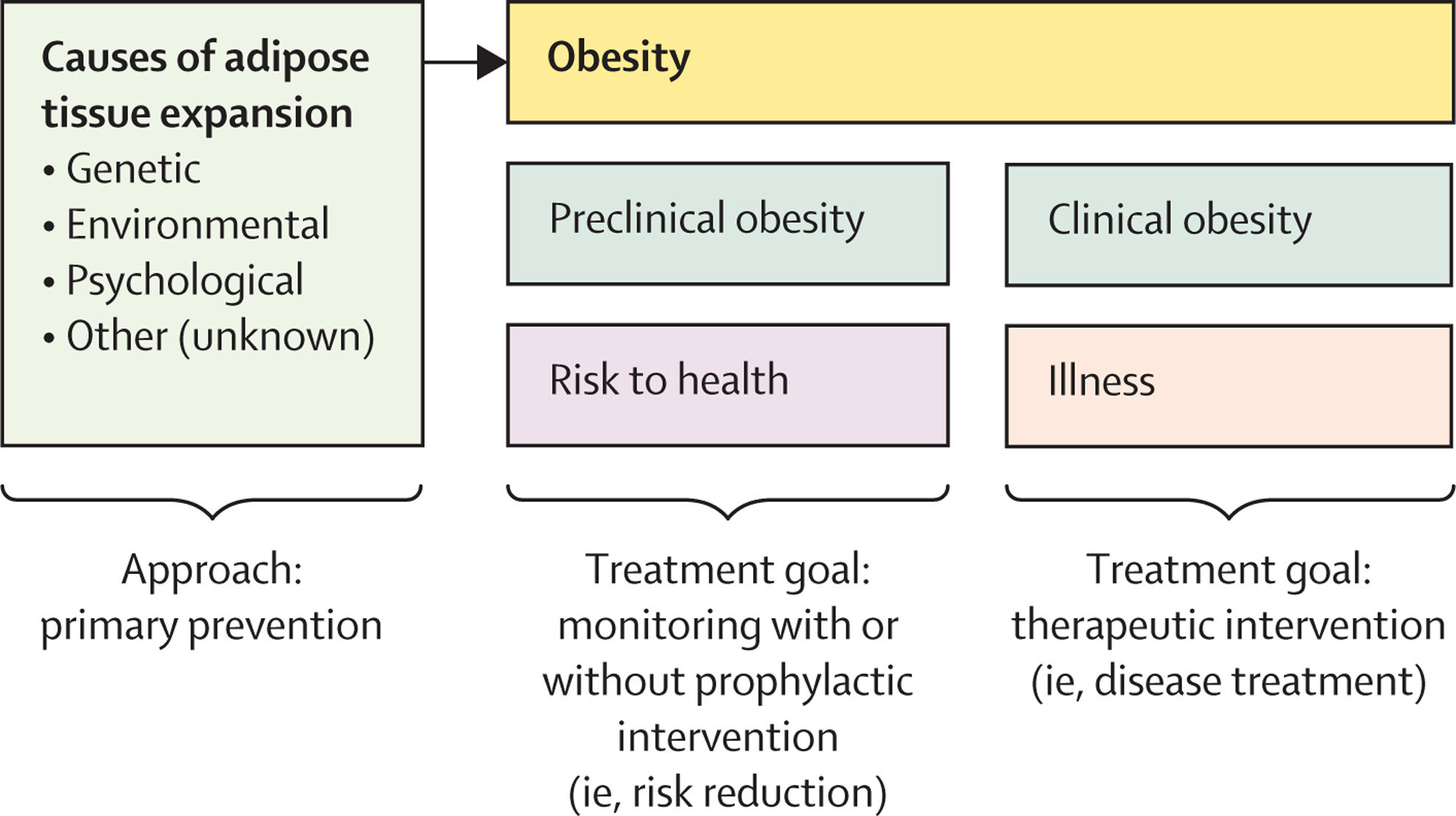

Objectifs du traitement de l'obésité préclinique et clinique
Recommandations pour la politique de santé et l'éducation médicale
La mise en œuvre des recommandations de cette Commission nécessite des actions concertées de la part des professionnels de la santé, des organisations médicales, des établissements universitaires, des assureurs maladie et des organismes de réglementation.
Recommandations à l’intention des décideurs politiques et des régulateurs
Les personnes souffrant d’obésité clinique devraient avoir un accès rapide et équitable à des soins complets, y compris aux traitements disponibles fondés sur des données probantes, adaptés aux personnes atteintes d’une maladie chronique et potentiellement mortelle.
Les personnes souffrant d’obésité préclinique devraient avoir accès à des conseils, à un dépistage et à un suivi de leur santé au fil du temps, ainsi qu’à des soins appropriés si nécessaire, afin de réduire un risque considérablement élevé d’obésité clinique et d’autres maladies liées à l’adiposité.
L’utilisation de critères diagnostiques pour l’obésité clinique devrait devenir une exigence dans l’évaluation de l’obésité dans la pratique clinique
L'amélioration ou la rémission documentée des manifestations de l'obésité clinique doit être considérée comme un résultat de traitement approprié dans les futurs essais cliniques des interventions anti-obésité existantes et nouvelles.
Recommandations pour les organisations professionnelles et les institutions académiques
Les sociétés professionnelles et les institutions universitaires internationales et nationales devraient s'engager dans des initiatives éducatives pour les professionnels de la santé afin de faciliter la mise en œuvre des critères diagnostiques de l'obésité clinique dans la pratique clinique.
L’éducation des professionnels de la santé et de la santé publique sur les préjugés liés au poids et sur la science moderne de l’obésité devrait être une priorité essentielle
Recommandations pour la santé publique
Les stratégies de santé publique visant à lutter contre l’obésité au niveau de la population doivent être fondées sur des preuves scientifiques actuelles plutôt que sur des hypothèses qui imputent la responsabilité individuelle au développement de l’obésité.
La reconnaissance de l’obésité clinique comme une maladie chronique devrait faciliter une utilisation plus rationnelle des stratégies de prévention par rapport aux stratégies de traitement et aboutir à une allocation des ressources plus appropriée et plus rentable.
Conclusion
L’idée de l’obésité en tant que maladie est au centre de l’un des débats les plus controversés et les plus polarisants de la médecine moderne, avec des implications vastes et de grande portée pour les personnes touchées et la société dans son ensemble.
Conformément à sa définition originale de « condition qui présente un risque pour la santé », l’obésité a été considérée et étudiée de manière approfondie comme un signe avant-coureur d’autres maladies.
Les manifestations de l’obésité en tant que maladie n’ont cependant pas été correctement caractérisées. Ce manque de caractérisation clinique a jusqu’à présent entravé l’acceptation de l’obésité en tant qu’état pathologique, tout en compromettant les approches rationnelles en matière de soins et de politiques.
Les manifestations de l’obésité en tant que maladie n’ont cependant pas été correctement caractérisées. Ce manque de caractérisation clinique a jusqu’à présent entravé l’acceptation de l’obésité en tant qu’état pathologique, tout en compromettant les approches rationnelles en matière de soins et de politiques.
Les données montrent cependant que l’excès d’adiposité peut également exercer des effets directs et négatifs sur le fonctionnement des organes, de l’individu dans son ensemble, ou des deux, produisant les manifestations cliniques typiques d’une maladie.
La Commission définit l'obésité clinique comme une condition dans laquelle le risque pour la santé associé à une adiposité excessive s'est déjà matérialisé et peut être objectivement documenté par des signes et symptômes spécifiques qui reflètent des altérations biologiques des tissus et des organes, compatibles avec une maladie existante.
L'obésité préclinique est définie comme une adiposité excessive avec préservation de la fonction des organes et des tissus, accompagnée d'un risque accru de progression vers l'obésité clinique ou d'autres maladies non transmissibles.
L'obésité préclinique est définie comme une adiposité excessive avec préservation de la fonction des organes et des tissus, accompagnée d'un risque accru de progression vers l'obésité clinique ou d'autres maladies non transmissibles.
Bien qu’une considération générale de l’obésité en tant que maladie puisse soulever des inquiétudes légitimes quant au risque de surdiagnostic, avec des conséquences néfastes tant sur les individus que sur la société, l’obésité clinique reflète objectivement une maladie en cours, fournissant ainsi une cible rationnelle et médicalement significative pour le diagnostic et la priorisation du traitement.
Nous espérons qu’un tel recadrage pourra éclairer les politiques de santé publique, faciliter l’identification de cibles appropriées pour les stratégies de prévention et de traitement, et contribuer à surmonter les idées fausses qui renforcent les préjugés et la stigmatisation liés au poids.
Commentaire
Une "remise à plat" de l'obésité qui est une MALADIE ++++
Ce recadrage est parfait en tout point, à lire +++++ en urgence !

Commentaire
Une "remise à plat" de l'obésité qui est une MALADIE ++++
Ce recadrage est parfait en tout point, à lire +++++ en urgence !
A LIRE

