"Mieux vaut prévenir que guérir"
"Le préambule de la Constitution de l'OMS donne de la santé la définition suivante : « La santé est un état de complet bien-être physique, mental et social, et ne consiste pas seulement en une absence de maladie ou d'infirmité."
L'intérêt mondial pour l'investissement dans la prévention des maladies est croissant, non seulement pour améliorer la santé, mais aussi pour réduire les coûts des soins. L'idée paraît simple : si les gens mangent mieux, font plus d'exercice et adoptent un mode de vie plus sain, leurs dépenses médicales devraient diminuer.
Mais cette pensée bien intentionnée pose problème.
Si l'on attend de la prévention qu'elle améliore la santé et permette de réaliser des économies, alors que les traitements traditionnels ne visent qu'à améliorer la santé (à un prix), alors la prévention est soumise à des exigences beaucoup plus strictes, qu'elle pourrait ne pas être en mesure de respecter.
Lorsqu'un nouveau traitement est introduit, la question clé est de savoir s'il améliore la santé par sa sécurité et son efficacité. La question suivante est de savoir si le traitement justifie son coût. Les bénéfices pour la santé justifient-ils le prix ? C'est un calcul délicat, mais dans un monde où les ressources sont limitées, il est nécessaire.
Plutôt que de se débattre avec ce calcul inconfortable pour savoir si une intervention de santé vaut son coût, on pourrait espérer éviter le recours à des traitements coûteux en investissant dans la prévention des maladies.
Mais cela introduit un autre critère de réussite : la prévention permet-elle d’économiser de l’argent ?
Un programme de vie favorisant un meilleur sommeil, une meilleure alimentation ou une activité physique doit-il être jugé à l’aune de sa capacité à réduire les coûts de santé à l’avenir ?
En d’autres termes, les traitements préventifs ne doivent-ils être considérés comme efficaces que s’ils ont un coût négatif ?
Ce n’est pas la bonne façon de mesurer leur valeur. Que se passe-t-il si un programme de prévention améliore la santé mais augmente légèrement les dépenses de santé ? Devrait-il être interrompu ? Et s’il améliore considérablement la santé mais augmente significativement les dépenses, vaudrait-il toujours son prix ?
Les interventions de soins de santé préventifs, comme les autres traitements, doivent être évaluées en fonction de l'ampleur de l'amélioration de la santé pour justifier le coût.
Contrairement aux idées reçues, les programmes de prévention (comme de nombreuses initiatives de prévention et de sevrage tabagique) coûtent souvent plus cher qu'ils n'en permettent, même en tenant compte des améliorations sanitaires en aval.
La prévention, y compris diverses formes de santé publique, peut être rentable, mais cela ne signifie pas que la prévention est économique. Cela ne signifie pas que la prévention est inefficace, mais plutôt qu'elle n'est pas gratuite.
Existe-t-il des politiques permettant à la fois d'améliorer la santé et de réduire les dépenses de santé à long terme ?
Est-il possible d'améliorer la santé gratuitement ?
La réponse est parfois oui, mais seulement dans un ensemble très limité d'interventions, comme la coloscopie pour les hommes de 60 à 64 ans ou la vaccination infantile , où la réduction des dépenses de santé en aval compense largement l'intervention elle-même.
Trois éléments doivent être évalués pour déterminer si les efforts de prévention amélioreront la santé et réduiront les coûts.
* Premièrement, le coût de l'intervention doit être suffisamment faible.
* Deuxièmement, les soins de santé en aval évités doivent être suffisamment coûteux, comme les coûts d'une visite aux urgences (environ 1 000 $ pour les bénéficiaires de Medicare en 2021) ou d'un traitement pour une insuffisance cardiaque (près de 22 000 $ en 2018 pour un traitement dans les 90 premiers jours).
* Troisièmement, et peut-être le plus souvent négligé : combien de personnes doivent bénéficier d'une intervention de prévention pour éviter une visite aux urgences ou une hospitalisation pour insuffisance cardiaque ?
L'intervention de prévention doit éviter des soins en aval suffisamment coûteux pour un nombre suffisamment important de personnes bénéficiant de l'intervention ; le nombre nécessaire à traiter (NST) doit être suffisamment faible.
À titre d'exemple, prenons un programme de bien-être hypothétique de deux ans qui coûte 400 $ par mois et par personne (disons 13 $ par jour pour une alimentation saine) et réduit le risque d'insuffisance cardiaque d'un point de pourcentage, de 5 % à 4 %.
Rien que pendant les 90 premiers jours, le traitement de l'insuffisance cardiaque coûte beaucoup plus cher, soit 22 000 $, que le programme de bien-être, mais cela ne signifie pas que ce dernier permet des économies. Dans ce cas, 100 personnes doivent participer au programme de deux ans pour réduire l'incidence de l'insuffisance cardiaque de 1, de 5 à 4 personnes. Autrement dit, le nombre de personnes à traiter par le programme de prévention pour éviter une insuffisance cardiaque est de 100 (NNT = 100).
On ne peut pas inscrire uniquement la personne dont l'insuffisance cardiaque serait évitée au programme de prévention, car on ne sait pas ex ante de qui il s'agira ; il faut inclure les 100 personnes au programme de prévention pour éviter cet incident d'insuffisance cardiaque. Si le programme coûte 400 $ par personne et par mois, le coût total de la prévention s'élèverait à 960 000 $ (100 personnes × 400 $ × 24 mois). Par ailleurs, le traitement de l'insuffisance cardiaque chez un patient coûte 22 000 $. Dans cet exemple, la prévention améliore la santé, mais augmente considérablement les dépenses totales.
Avec ce ratio de participants pour chaque cas d'insuffisance cardiaque évité, pour réaliser des économies globales, le programme de bien-être devrait coûter moins de 9 $ par personne et par mois (100 personnes × 9 $ × 24 mois = 21 600 $, soit moins que le coût du traitement d'un patient souffrant d'insuffisance cardiaque). Un meilleur ciblage du programme – c'est-à-dire un nombre réduit de participants nécessaires pour éviter chaque cas d'insuffisance cardiaque – augmenterait le rapport coût-efficacité, même si le ciblage pourrait devoir être d'une efficacité peu plausible pour ramener le coût net en dessous de 0. Dans ce cas, le programme devrait réduire le risque d'insuffisance cardiaque de 50 points de pourcentage, avec un cas d'insuffisance cardiaque évité pour deux personnes participant au programme de bien-être, soit un NNT = 2 (2 personnes × 400 $ × 24 mois = < 22 000 $), pour réaliser des économies. Ce niveau d'efficacité est théoriquement possible, mais aucun programme de bien-être que nous ayons vu ne s'en approche.
Les programmes qui n'apportent que peu ou pas de bénéfices pour la santé, mais qui coûtent cher, constituent tout simplement un gaspillage d'argent en termes d'amélioration des résultats de santé.
Il existe de nombreux exemples de programmes de bien-être comportemental et de style de vie initialement considérés comme très prometteurs, mais dont les évaluations rigoureuses ultérieures ont démontré peu de bénéfices pour la santé.
Un essai clinique randomisé (ECR) codirigé par l'un d'entre nous a testé les effets d'un programme de bien-être au travail proposant aux employés des modules sur la nutrition, l'activité physique, la réduction du stress et des sujets connexes pendant 18 mois. L'étude a mesuré les résultats cliniques en matière de santé, tels que le poids et la tension artérielle, ainsi que les dépenses de santé, l'utilisation, l'absentéisme et la performance au travail. Les résultats n'ont montré aucun impact significatif sur la santé clinique, les coûts des soins de santé ou les résultats en matière d'emploi pendant la période d'étude, ce qui est similaire aux conclusions d'autres études.
Un récent ECR portant sur un programme d'intervention nutritionnelle proposant des produits d'épicerie sains pour 10 repas par semaine pour l'ensemble du foyer, ainsi que des consultations diététiques, des évaluations infirmières, un coaching santé et une éducation au diabète, n'a pas amélioré les mesures de contrôle glycémique telles que les taux d' HbA1c . Une réponse à ces résultats nuls est de concevoir des programmes plus intensifs ou exécutés sur des périodes plus longues, ce qui pourrait améliorer la santé mais augmenterait également les coûts.
Nous ne pensons pas que la prévention ne puisse pas améliorer la santé et réduire les coûts des soins.
Après tout, plus les soins de santé coûtent cher, plus il devient facile de réaliser des économies grâce à une alternative légèrement moins coûteuse.
Or, à l'heure actuelle, peu de données probantes démontrent que les programmes de promotion de la santé axée sur le mode de vie et les comportements réduisent suffisamment les coûts futurs des soins de santé pour qu'une proportion suffisante de participants réalisent des économies globales – et nombre d'entre eux pourraient même ne pas améliorer les résultats de santé.
Ignorer cette réalité au profit de vœux pieux est malheureusement trop fréquent. Les gouvernements et les groupes financés par des capitaux, comme les organismes de soins responsables, ont investi massivement dans des programmes de prévention pour réduire les coûts ; paradoxalement, ces attentes élevées et ces dépenses plus élevées pourraient bien expliquer précisément l'échec de ces programmes à réduire les coûts totaux.
À mesure que de nouvelles données probantes sur les effets des nouveaux programmes de prévention seront recueillies, ces derniers devraient être évalués non pas en fonction de leurs économies, mais de leur capacité à améliorer suffisamment la santé compte tenu de leur coût.
Ce coût n'a pas besoin d'être négatif pour que les programmes soient rentables.
Publié le 3 avril 2025. doi:10.1001/jamahealthforum.2025.1464
Accès libre : Il s'agit d'un article en accès libre distribué selon les termes de la licence CC-BY . © 2025 Baicker K et al. JAMA Health Forum .
Auteur correspondant : Katherine Baicker, PhD, Université de Chicago, 5801 S. Ellis Avenue, Chicago, IL 60637 (
Synthèse
Cet article du JAMA Forum examine l'idée répandue que la prévention des maladies permet de réduire les coûts de santé. Les auteurs soulignent que si la prévention est attendue à la fois pour améliorer la santé et économiser de l'argent, elle est soumise à des critères plus stricts que les traitements traditionnels. Ils argumentent que les interventions préventives devraient être évaluées sur l'amélioration de la santé par rapport à leur coût, plutôt que uniquement sur leur capacité à générer des économies. L'article cite des exemples où des programmes de prévention n'ont pas réussi à réduire les coûts ou à améliorer significativement la santé, et conclut que bien que la prévention puisse être rentable, elle est rarement gratuite.(NotebooKLM)
Commentaire
La prévention en Médecine est incontournable, elle est nécessaire , elle est utile mais elle ne sera jamais gratuite. Est-ce qu'elle peut améliorer la vie, la qualité de vie ?
Oui mais à quel coût ? Améliorer la qualité de vie et la santé de nos concitoyens tel est le point majeur lorsque l'on parle prévention. Il faut tenir compte des inégalités sociales de plus en plus importantes ce qui explique que cette frange de la population n'adhère pas à la prévention primaire ni à la prévention primordiale. Pendant ce temps certaines et certains s'offrent des scanners, IRM ......mais c'est ainsi. Faire de la prévention c'est augmenter le temps de vivre en bonne sante ainsi que le reste à vivre en bonne santé. Alors il serait illusoire de faire de la prévention pour toute la population.
Par contre il faut cibler des populations à risque, qui devraient être identifiées par le médecin généraliste qui doit rester la clé de voute de la médecine
Nous l'avons fait avec la campagne VESALE, dépistage de l'anévrisme de m'aorte sous rénale avec succès, pareil pour DES PAS POUR LA VIE, dépistage de l'artériopathie des MI (SFMV). C'était possible avec des partenaires qui ont disparu.......
Penons un exemple le risque CV chez la femme dès la ménopause précoce ou non. Faire un bilan CV associant cardiologues et médecins vasculaires est quasiment impossible vue les délais de rdv actuels. Ces délais sont à l'origine du renoncement.
Autre exemple les vaccinations, dès l'école et pour tous les enfants mais les anti-vax peu nombreux heureusement entravent le système.
Si on veut simplifier, la prévention active primaire concerne les vaccinations, le risque de cancer , le risque cardiovasculaire, le tout intégrer dans une pédagogie active dès la naissance (prévention primordiale) ....activité physique, alimentation appropriée, ça passe par l'école dès la maternelle !
Il faut RE INVENTER la PREVENTION PRIMORDIALE et PRIMAIRE, cela devient une "affaire politique" avec une inertie redoutable.
Mettre en place sur le territoire des POINTS RELAIS PREVENTION (PRP) est une idée à creuser !
En France les centre d'examens de santé - CPAM représentent un outil de de prévention de qualité . Las "maisons de santé " devraient faire de même. De plus les CPTS (Communautés Professionnelles Territoriales de Santé ) devraient faire de même ainsi que CHU et le CH et les clinique. Cela devrait être une OBLIGATION ! à la fois de Santé Publique et une obligation CITOYENNE !
Les PRP ou demain la PREVENTION !
A LIRE
Les dépenses de prévention, complexes à mesurer, très difficiles à comparer…
- Par Denis Raynaud Pages 55 à 66
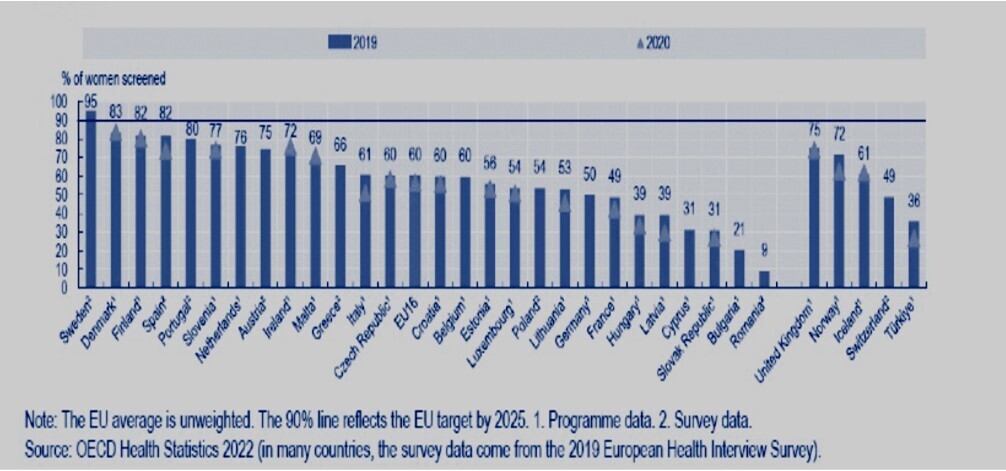
Des dépistages insuffisants en France, l’exemple du cancer du sein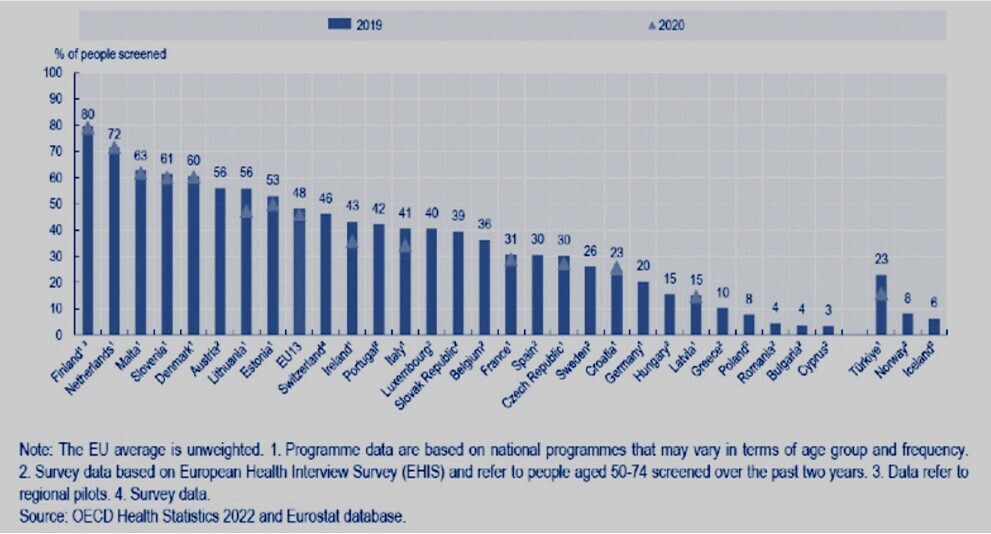
Des dépistages insuffisants en France, l’exemple du cancer colorectal
Les dépenses de prévention en six sous catégories :
Les programmes d’information, d’éducation et de conseil
Les programmes de vaccination
Les programmes de détection précoce des maladies
Les programmes de surveillance de l’état de santé
Les programmes de surveillance épidémiologique et de contrôle des
risques et des maladies
La préparation aux programmes d’intervention en cas de catastrophe et
d’urgence
Néanmoins, selon l’OCDE, « malgré des progrès dans la qualité des comparaisons internationales permises par l’adoption de ces normes communes, des limites dans la capacité des pays à identifier et à rapporter les éléments des dépenses de prévention et de santé publique et à les répartir dans toutes les sous-catégories connexes affectent la comparabilité des données » (OCDE, 2017).
Conclusion
Si ces évolutions semblent porteuses de promesses, il n’existe malheureusement
pas d’outil qui permettrait en routine d’observer chaque année l’évolution de l’activité
de prévention. Il semble donc hors de portée, en l’absence d’évolution du système
d’observation, de mesurer chaque année l’évolution des dépenses de prévention, donc
de pouvoir apprécier leur efficience. Avoir l’ambition de comparer les dépenses de
prévention en France à celles des autres pays semble donc être un objectif difficile à
atteindre, il faudrait déjà pouvoir mesurer plus précisément les dépenses de prévention
en France et leurs évolutions temporelles.
Pour ce faire, il faudrait médicaliser les données du SNDS (Système National des
Données de Santé).
C’est aujourd’hui le cas pour les données hospitalières, avec le PMSI, mais les données de ville du SNIIRAM ne comportent pas suffisamment d’informations médicales. La perspective de la création d’un observatoire des pratiques de médecine générale était mentionnée dans la Convention d’Objectif et de Gestion signée entre l’Etat et l’assurance maladie (CNAM 2018) ; ce projet qui vise à apparier au SNDS des données médicales individuelles anonymisées à partir d’un échantillon de médecins permettrait de disposer chaque année des données afin de mieux mesurer LES DÉPENSES DE PRÉVENTION, COMPLEXES À MESURER, TRÈS DIFFICILES À COMPARER… la prévention, et au-delà les pratiques.- Il faut maintenir cette ambition d’améliorer le système d’observation et s’en donner les moyens, par exemple à travers la politique conventionnelle qui pourrait conditionner l’évolution des tarifs à l’amélioration du système d’observation. L’enjeu dépasse la question de la prévention, ce serait un outil nécessaire pour observer et améliorer l’efficience du système de soins.
https://shs.cairn.info/revue-regards-2023-1-page-55?lang=fr
AU COEUR DE LA PREVENTION
Copyright : Dr Jean Pierre Laroche / 2025

