iconographie : THROMBOSECOVID
“La réalisation réside dans la pratique.” Bouddha
Practical Recommendations for Optimal Thromboprophylaxis in Patients with COVID-19: A Consensus Statement Based on Available Clinical Trials Konstantinos G. Kyriakoulis , Evangelos Dimakakos ,Ioannis G. Kyriakoulis ,Mariella Catalano , Alex C. Spyropoulos ,Sam Schulman James Douketis , Anna Falanga , Anthony Maraveyas ,Dan-Mircea Olinic , Jill Belch , Grigorios Gerotziafas , Konstantinos Syrigos Anastasios Kollias and COVID-19 Thrombosis Collaborative Group, Endorsed by VAS-European Independent Foundation in
Angiology/Vascular Medicine, UEMS Division of Angiology/Vascular Medicine/and ESVM-European Society of Vascular Medicine and Supported by the Balkan Working Group for Prevention and Treatment of Venous ThromboembolismJ. Clin. Med. 2022, 11, 5997. https://doi.org/10.3390/jcm11205997
“La réalisation réside dans la pratique.” Bouddha
Practical Recommendations for Optimal Thromboprophylaxis in Patients with COVID-19: A Consensus Statement Based on Available Clinical Trials Konstantinos G. Kyriakoulis , Evangelos Dimakakos ,Ioannis G. Kyriakoulis ,Mariella Catalano , Alex C. Spyropoulos ,Sam Schulman James Douketis , Anna Falanga , Anthony Maraveyas ,Dan-Mircea Olinic , Jill Belch , Grigorios Gerotziafas , Konstantinos Syrigos Anastasios Kollias and COVID-19 Thrombosis Collaborative Group, Endorsed by VAS-European Independent Foundation in
Angiology/Vascular Medicine, UEMS Division of Angiology/Vascular Medicine/and ESVM-European Society of Vascular Medicine and Supported by the Balkan Working Group for Prevention and Treatment of Venous ThromboembolismJ. Clin. Med. 2022, 11, 5997. https://doi.org/10.3390/jcm11205997
Article libre d'accès
https://www.mdpi.com/2077-0383/11/20/5997/htm
 Le WORLD THROMBOSIS DAY c'est aussi THROMBOSE et COVID-19
Le WORLD THROMBOSIS DAY c'est aussi THROMBOSE et COVID-19
 Le WORLD THROMBOSIS DAY c'est aussi THROMBOSE et COVID-19
Le WORLD THROMBOSIS DAY c'est aussi THROMBOSE et COVID-19Résumé
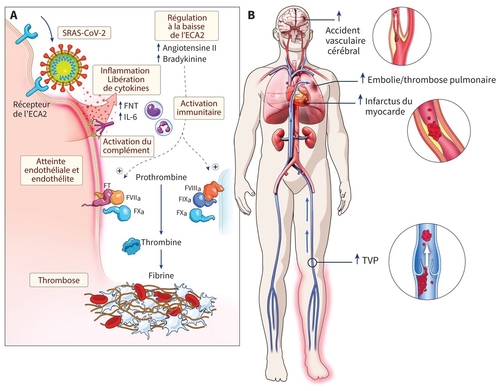
Il a été démontré que la maladie à coronavirus (COVID-19) est fortement associée à un risque accru d'événements thromboemboliques veineux (MTEV), principalement chez les patients hospitalisés, mais également en ambulatoire.
Il a été démontré que la thromboprophylaxie pharmacologique offre des avantages significatifs en termes de réduction non seulement des événements de MTEV, mais également de la mortalité, en particulier chez les patients gravement malades atteints de COVID-19.
Bien que la principale source de preuves provienne d'études observationnelles comportant plusieurs limitations, la thromboprophylaxie est actuellement recommandée pour tous les patients hospitalisés présentant un risque hémorragique acceptable par toutes les directives nationales et internationales. Récemment, des données de haute qualité provenant d'essais contrôlés randomisés (ECR) appuient davantage le rôle de la thromboprophylaxie et fournissent des informations sur la stratégie optimale de thromboprophylaxie. L'objectif de cette déclaration est d'examiner systématiquement toutes les données probantes disponibles issues d'ECR concernant les stratégies de thromboprophylaxie chez les patients atteints de COVID-19 dans différents contextes (hospitalisés ou ambulatoires) et de fournir des conseils fondés sur des données probantes aux questions pratiques de la pratique clinique quotidienne. Des questions cliniques accompagnées de recommandations pratiques sont fournies sur la base de données issues de 20 ECR qui ont été identifiés et inclus dans la présente étude.
Dans l'ensemble, les principales conclusions sont :
(i) la thromboprophylaxie doit être administrée à tous les patients hospitalisés atteints de COVID-19,
(ii) une dose optimale de thromboprophylaxie en milieu hospitalier dépend de la gravité de la COVID-19,
(iii) la thromboprophylaxie doit être administrée le une base individualisée chez les patients post-congés atteints de COVID-19 à haut risque thrombotique,
(iv) la thromboprophylaxie ne doit pas être systématiquement administrée aux patients externes.
Les changements concernant les variantes dominantes du SRAS-CoV-2, le large statut vaccinal (augmentation des taux de vaccination et de réinfections) et la disponibilité des thérapies antivirales et des anticorps monoclonaux pourraient affecter les caractéristiques des patients atteints de COVID-19 ; ainsi, de futures études nous renseigneront sur le risque thrombotique et les stratégies thérapeutiques optimales pour ces patients.
Recommandation 1 : La thromboprophylaxie est associée à un bénéfice de survie (faible dose par rapport à l'absence de thromboprophylaxie) et est recommandée pour tous les patients hospitalisés atteints de COVID-19 avec un profil de risque hémorragique acceptable.
Recommandation 2 : L'HBPM possède le plus grand nombre de preuves concernant le rôle bénéfique de la thromboprophylaxie chez les patients hospitalisés atteints de COVID-19 et devrait actuellement être considérée comme le médicament de choix.
Recommandation 3:Tous les patients hospitalisés atteints de COVID-19 doivent au moins recevoir une anticoagulation prophylactique en temps opportun. En cas de risque élevé de saignement/saignement actif, une prophylaxie mécanique doit être utilisée.
Chez les patients à haut risque thrombotique, non gravement malades (hors soins intensifs), une dose thérapeutique d'héparine (HBPM/HNF) est recommandée, en tenant compte du risque hémorragique individuel du patient.
Le rôle de la dose intermédiaire d'héparine chez ces patients n'a pas été suffisamment étudié dans les ECR.
Pour les patients gravement malades (USI), des doses plus élevées n'offrent aucun avantage et augmentent le risque de saignement ; par conséquent, une dose prophylactique doit être administrée, de préférence avec HBPM/HNF.
Recommandation 4 : Les médicaments antiplaquettaires ne doivent pas être systématiquement initiés pour la thromboprophylaxie et l'administration concomitante avec des anticoagulants doit être envisagée sur une base individuelle, en tenant compte de l'indication du traitement antiplaquettaire et du risque thrombotique/hémorragique de chaque patien
Recommandation 5 : La thromboprophylaxie doit être considérée comme une intervention cliniquement bénéfique et à faible risque de saignement pour la plupart des patients hospitalisés atteints de COVID-19. Une évaluation détaillée et individualisée du risque de saignement doit être effectuée, en particulier dans les cas où des doses accrues sont envisagées.
Recommandation 6 :
Patients externes :
Les données disponibles indiquent une thromboprophylaxie pharmacologique de routine chez les patients ambulatoires atteints de COVID-19 en général.
Il est raisonnable de suggérer une thromboprophylaxie individualisée chez les patients ambulatoires présentant un risque élevé d'aggravation de la maladie (avec des facteurs pronostiques défavorables pour une maladie grave, des candidats potentiels à l'hospitalisation ou à des « programmes d'hospitalisation à domicile ») et/ou un risque accru de TEV après une évaluation minutieuse du risque hémorragique .
Une évaluation et une réévaluation régulières de l'aggravation de la maladie et du risque de saignement sont fortement recommandées.
Après la sortie de l'hôpital : une anticoagulation prophylactique après la sortie de l'hôpital avec du rivaroxaban 10 mg une fois par jour pendant environ 1 mois est recommandée chez les patients à haut risque de TEV si aucune interaction médicamenteuse n'est attend
Patients externes :
Les données disponibles indiquent une thromboprophylaxie pharmacologique de routine chez les patients ambulatoires atteints de COVID-19 en général.
Il est raisonnable de suggérer une thromboprophylaxie individualisée chez les patients ambulatoires présentant un risque élevé d'aggravation de la maladie (avec des facteurs pronostiques défavorables pour une maladie grave, des candidats potentiels à l'hospitalisation ou à des « programmes d'hospitalisation à domicile ») et/ou un risque accru de TEV après une évaluation minutieuse du risque hémorragique .
Une évaluation et une réévaluation régulières de l'aggravation de la maladie et du risque de saignement sont fortement recommandées.
Après la sortie de l'hôpital : une anticoagulation prophylactique après la sortie de l'hôpital avec du rivaroxaban 10 mg une fois par jour pendant environ 1 mois est recommandée chez les patients à haut risque de TEV si aucune interaction médicamenteuse n'est attend
Commentaire : la grande INCONNUE, la DOSE INTERMEDIAIRE en prévention patient grave en hospitalisation mais pas en réanimation.........COVI-DOSE ?