Recommandations SFAR péri opératoire Prévention MTEV
« Mieux vaut prévenir que périr » Andrée Maillet ; Le lendemain n'est pas sans amour (1963)
« Jouer la sécurité est le choix le plus risqué que l’on puisse faire. » Sarah Ban Breathnach
« Primum non nocere. »
Bloc S, Alfonsi P, Belbachir A, Beaussier M, Bouvet L, Campard S, Campion S, Cazenave L, Diemunsch P, Di Maria S, Dufour G, Fabri S, Fletcher D, Garnier M, Godier A, Grillo P, Huet O, Joosten A, Lasocki S, Le Guen M, Le Saché F, Macquer I, Marquis C, de Montblanc J, Maurice-Szamburski A, Nguyen YL, Ruscio L, Zieleskiewicz L, Caillard A, Weiss E. Guidelines on perioperative optimization protocol for the adult patient 2023. Anaesth Crit Care Pain Med. 2023 Jun 7;42(4):101264. doi: 10.1016/j.accpm.2023.101264. Epub ahead of print. PMID: 37295649.
Recommandations sur le protocole d'optimisation périopératoire pour le patient adulte 2023
https://pubmed.ncbi.nlm.nih.gov/37295649/
Objectif
La Société Française d'Anesthésie et de Réanimation (SFAR) vise à fournir des recommandations pour la mise en place de programmes d'optimisation périopératoire.
La Société Française d'Anesthésie et de Réanimation (SFAR) vise à fournir des recommandations pour la mise en place de programmes d'optimisation périopératoire.
Conception
Une commission de concertation de 29 experts de la SFAR a été convoquée. Une politique officielle sur les conflits d'intérêts a été élaborée au début du processus et appliquée tout au long du processus. L'ensemble du processus des lignes directrices a été mené indépendamment de tout financement de l'industrie. Il a été conseillé aux auteurs de suivre les principes du système GRADE (Grading of Recommendations Assessment, Development and Evaluation) pour guider l'évaluation de la qualité des preuves.
Une commission de concertation de 29 experts de la SFAR a été convoquée. Une politique officielle sur les conflits d'intérêts a été élaborée au début du processus et appliquée tout au long du processus. L'ensemble du processus des lignes directrices a été mené indépendamment de tout financement de l'industrie. Il a été conseillé aux auteurs de suivre les principes du système GRADE (Grading of Recommendations Assessment, Development and Evaluation) pour guider l'évaluation de la qualité des preuves.
Méthodes
Quatre champs ont été définis :
1) Généralités sur les programmes d'optimisation périopératoire
2) Mesures préopératoires
3) Mesures peropératoires et
4) Mesures postopératoires.
Pour chaque domaine, l'objectif des recommandations était de répondre à un certain nombre de questions formulées selon le modèle PICO (population, intervention, comparaison et résultats). Sur la base de ces questions, une recherche bibliographique approfondie a été effectuée à l'aide de mots-clés prédéfinis selon les directives PRISMA et analysée à l'aide de la méthodologie GRADE®. Les recommandations ont été formulées selon la méthodologie GRADE® puis votées par l'ensemble des experts selon la méthode de la grille GRADE. Comme la méthodologie GRADE® aurait pu être pleinement appliquée pour la grande majorité des questions,
Quatre champs ont été définis :
1) Généralités sur les programmes d'optimisation périopératoire
2) Mesures préopératoires
3) Mesures peropératoires et
4) Mesures postopératoires.
Pour chaque domaine, l'objectif des recommandations était de répondre à un certain nombre de questions formulées selon le modèle PICO (population, intervention, comparaison et résultats). Sur la base de ces questions, une recherche bibliographique approfondie a été effectuée à l'aide de mots-clés prédéfinis selon les directives PRISMA et analysée à l'aide de la méthodologie GRADE®. Les recommandations ont été formulées selon la méthodologie GRADE® puis votées par l'ensemble des experts selon la méthode de la grille GRADE. Comme la méthodologie GRADE® aurait pu être pleinement appliquée pour la grande majorité des questions,
Résultats
Les travaux des experts sur la synthèse et l'application de la méthode GRADE® ont abouti à 30 recommandations. Parmi les recommandations formalisées, 19 se sont avérées de haut niveau de preuve (GRADE 1±) et 10 de faible niveau de preuve (GRADE 2±). Pour une recommandation, la méthodologie GRADE n'a pas pu être pleinement appliquée, ce qui a donné lieu à un avis d'expert. Deux questions n'ont pas trouvé de réponse dans la littérature. Après deux tours d'évaluation et plusieurs amendements, un accord fort a été atteint pour toutes les recommandations.
Les travaux des experts sur la synthèse et l'application de la méthode GRADE® ont abouti à 30 recommandations. Parmi les recommandations formalisées, 19 se sont avérées de haut niveau de preuve (GRADE 1±) et 10 de faible niveau de preuve (GRADE 2±). Pour une recommandation, la méthodologie GRADE n'a pas pu être pleinement appliquée, ce qui a donné lieu à un avis d'expert. Deux questions n'ont pas trouvé de réponse dans la littérature. Après deux tours d'évaluation et plusieurs amendements, un accord fort a été atteint pour toutes les recommandations.
Conclusions : Un accord fort parmi les experts a été obtenu pour fournir 30 recommandations pour l'élaboration et/ou la mise en œuvre de programmes d'optimisation périopératoire dans le plus grand nombre de domaines chirurgicaux.

En tant que Médecin Vasculaire je me suis intéressé à la prophylaxie de la MTEV, toutes ces recommandations sont pertinentes et appliquables,
MERCI Anne Godier (@GodierAnne) de ces recommandations précises avec une excellente bibliographie , mes remarques sont "d'origine vasculaire" constructives
Question : La thromboprophylaxie a-t-elle un impact sur la durée d'hospitalisation et la survenue de complications ?
Experte : Anne Godier (Paris)
R4.2 – Il est recommandé de mettre en place des protocoles de prévention des thromboses afin de réduire les risques d'événements thromboemboliques veineux et de complications postopératoires.
Les protocoles comprennent la marche précoce, le traitement thromboprophylactique et la compression pneumatique intermittente dont les indications dépendent du risque thromboembolique veineux lié à l'intervention et de l'état de santé du patient.
GRADE 1+ (ACCORD FORT)
R4.2 – Il est recommandé de mettre en place des protocoles de prévention des thromboses afin de réduire les risques d'événements thromboemboliques veineux et de complications postopératoires.
Les protocoles comprennent la marche précoce, le traitement thromboprophylactique et la compression pneumatique intermittente dont les indications dépendent du risque thromboembolique veineux lié à l'intervention et de l'état de santé du patient.
GRADE 1+ (ACCORD FORT)
Mes commentaires dans le texte
Argumentation
Au total, l'amélioration des techniques chirurgicales et anesthésiques et la réduction de la durée d'hospitalisation ont réduit le risque d'événements thromboemboliques veineux (MTEV) De ce fait, il est possible d'envisager des protocoles de thromboprophylaxie plus courts et plus légers, qui seraient basés sur des molécules antithrombotiques moins puissantes. Cependant, peu d'études avec une rigueur méthodologique suffisante ont été menées pour permettre la comparaison des schémas de thromboprophylaxie classique et allégé . De plus, l'ERAS ( Enhanced Recovery After Surgery)
implique des interventions très diversifiées, associées à des risques variables de MTEV, chez des patients dont les facteurs de risque thromboembolique veineux sont également variables, de sorte qu'il n'est pas possible de proposer un schéma global de thromboprophylaxie.
implique des interventions très diversifiées, associées à des risques variables de MTEV, chez des patients dont les facteurs de risque thromboembolique veineux sont également variables, de sorte qu'il n'est pas possible de proposer un schéma global de thromboprophylaxie.
Cependant, la mise en place de protocoles de thromboprophylaxie dans le cadre de la récupération assistée après chirurgie programmée ou en urgence a conduit à une augmentation de la prescription de cette forme de prophylaxie .
Dans des études à grande échelle, il a été associé à une réduction de la MTEV et à des complications modérées à sévères .
Il convient de mentionner que les chaussettes élastiques et les bas de compression ne sont plus inclus dans ces protocoles, qui peuvent être associés ou non à une thromboprophylaxie pharmacologique. En cas de contre-indication à ce dernier, une prophylaxie mécanique peut être employée.
La compression élastique ; mi bas de classe 2, pieds ouverts doit être largmement utilisée sous couvert d'avoir éliminées les contre indications, notamment un IPS de cheville < 0.70, les bas cuisse et les collants inutiles dans ce contexte péri opératoire Voire les orteils en post op aménent beaucoup de renseignements cliniques, vasculaires.
Dans des études à grande échelle, il a été associé à une réduction de la MTEV et à des complications modérées à sévères .
Il convient de mentionner que les chaussettes élastiques et les bas de compression ne sont plus inclus dans ces protocoles, qui peuvent être associés ou non à une thromboprophylaxie pharmacologique. En cas de contre-indication à ce dernier, une prophylaxie mécanique peut être employée.
La compression élastique ; mi bas de classe 2, pieds ouverts doit être largmement utilisée sous couvert d'avoir éliminées les contre indications, notamment un IPS de cheville < 0.70, les bas cuisse et les collants inutiles dans ce contexte péri opératoire Voire les orteils en post op aménent beaucoup de renseignements cliniques, vasculaires.
La compression pneumatique intermittente est préférable à la compression élastique
Deux types de facteurs de risque thromboemboliques veineux sont associés à la survenue d'une MTEV et conduisent à préférer une thromboprophylaxie classique ou renforcée au schéma ci-dessus :
- Principaux facteurs de risque thromboembolique veineux liés au patient , qui incluent : antécédent d'événement thromboembolique veineux individuel, thrombophilie majeure (déficit en antithrombine, protéine C ou S ; mutation du facteur V homozygote ou du facteur II homozygote ou double hétérozygotie), âge > 70 ans, obésité (IMC ≥ 30 kg/m 2 ), cancer actif (traitement au cours des 6 derniers mois), insuffisance cardiaque ou respiratoire, contraception orale oestrogénique et hormonothérapie orale ménopausique, déficit neurologique < 1 mois (AVC, lésion médullaire), post-partum (< 2 mois), insuffisance rénale (clairance de la créatinine, quel que soit le mode d'évaluation < 30 mL/min), patiente ayant reçu en préopératoire de l'érythropoïétine (EPO) ;
J'ajouterai les antécédents documentés de MTEV au 1° degré et sans facteur déclenchant, de plus la durée du geste chirurgical doit être prise en compte et bien sûr le type de chirurgie, notamment les chirurgies thrombogénes (PTH, PTG, chirurgie carcinologique notamment du pelvis) - Facteurs de risque associés à un ERAS (Enhanced Recovery After Surgery)compliqué : intervention plus longue que prévu, patient ne marchant pas pendant les 24 premières heures postopératoires ou restant hospitalisé plus longtemps que la moyenne sont à risque accru d'MTEV
Compléments d'informations
TOUJOURS mettre en balance le risque de MTEV du patient et le risque de MTEV de l’acte chirurgical, c'est une recommandation majeure
Ne pas hésiter à la prolonger la prévention de la MTEV en post op chez les sujets à hait risque de MTEV


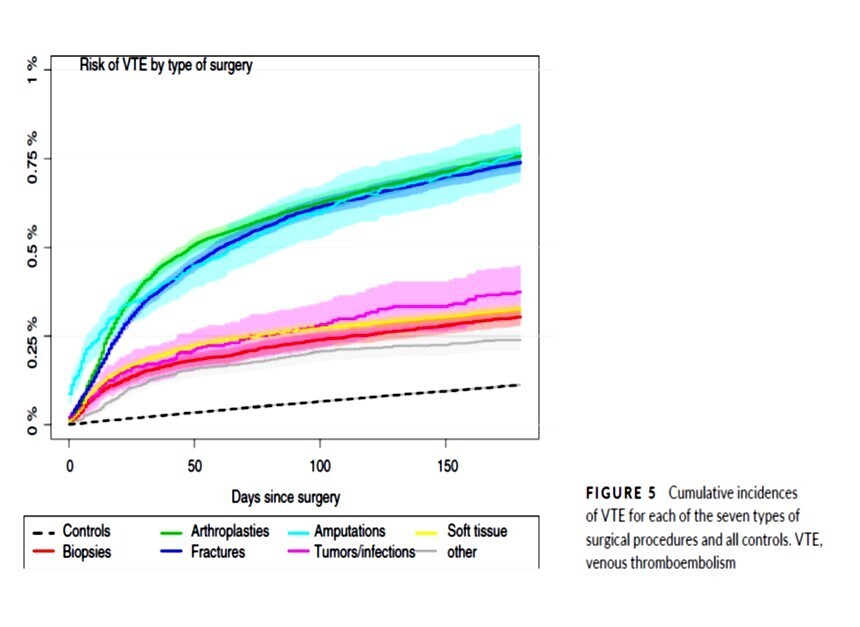 Le risque orthopédique de MTEV
Le risque orthopédique de MTEV
Ne pas hésiter à la prolonger la prévention de la MTEV en post op chez les sujets à hait risque de MTEV


 Le risque orthopédique de MTEV
Le risque orthopédique de MTEV
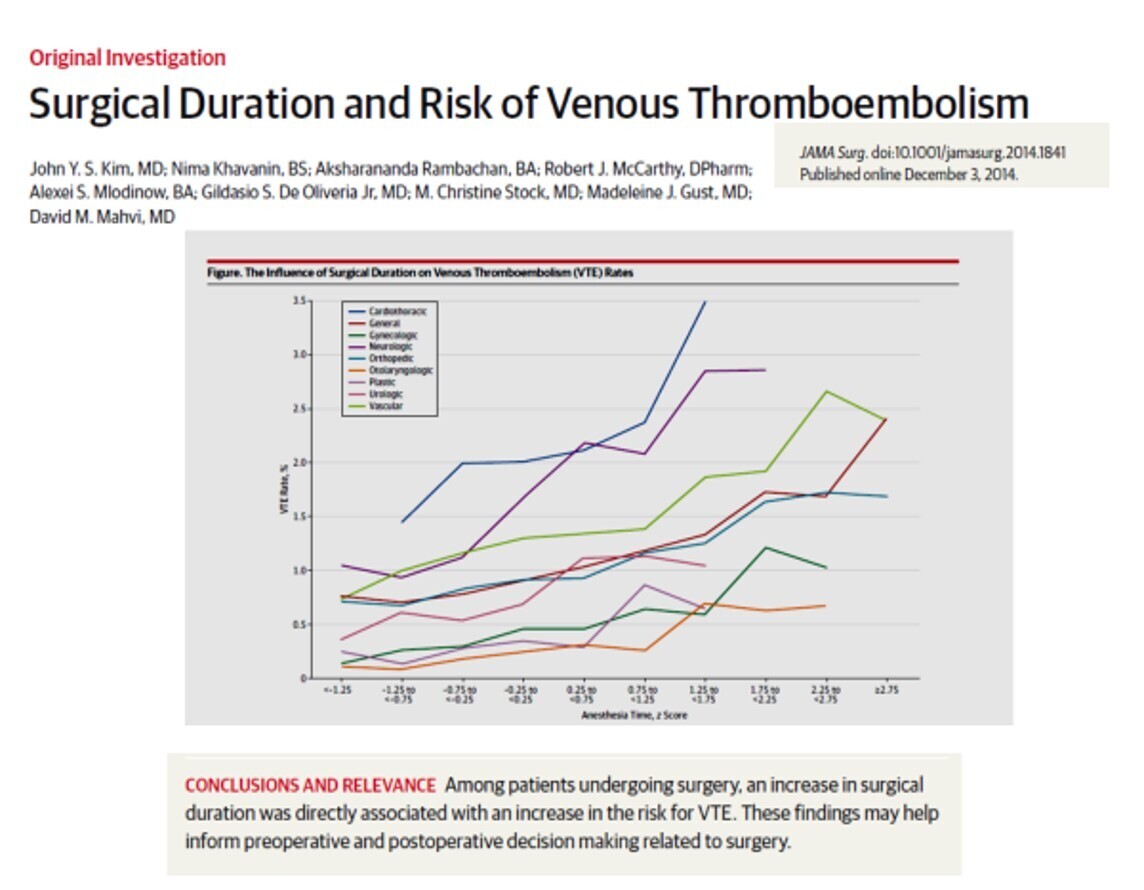
La durée des intervention est un FDR de MTEV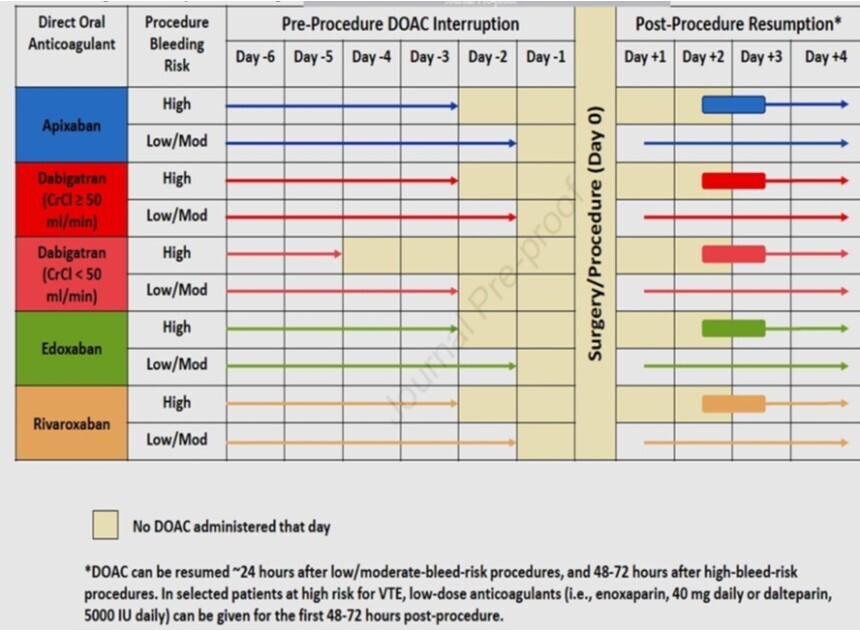

La gestion des AOD en pré op et post op, malgré des recos claires et argumentées , c'est "CUISINE OUVERTE" , no comment supplémantaire

Le mythe de l'ASPIRINE, le couteau suisse de la Médecine
Le chirurgie à "récupération rapide" n'autorise pas à supprimer la prévention de la MTEV Le RISQUE HEMMORAGIQUE , TOUJOUR L'EVALUER avec attention
Le RISQUE HEMMORAGIQUE , TOUJOUR L'EVALUER avec attention
La COMPRESSION ELASTIQUE

Le mythe de l'ASPIRINE, le couteau suisse de la Médecine
Le chirurgie à "récupération rapide" n'autorise pas à supprimer la prévention de la MTEV
 Le RISQUE HEMMORAGIQUE , TOUJOUR L'EVALUER avec attention
Le RISQUE HEMMORAGIQUE , TOUJOUR L'EVALUER avec attentionLa COMPRESSION ELASTIQUE
Contre-indications absolues et relatives
"La compression ne doit pas être utilisée chez les patients ayant une artériopathie sévère. Ainsi, une pression systolique d'orteil inférieure à 50 mmHg doit limiter la compression aux bandes inélastiques ou à allongement court, et une pression systolique d'orteil inférieure à 30 mmHg contre-indique la compression en dehors d'indications particulières en milieu spécialisé [48]. La phlegmatia cœrulea dolens, la thrombose septique et l'insuffisance cardiaque congestive sévère sont aussi considérées comme des contre-indications à la compression. En 2020, un consensus international contre-indique le port de bas de compression chez les patients présentant une artériopathie avec une pression systolique de la cheville inférieure à 70 mmHg
"La compression ne doit pas être utilisée chez les patients ayant une artériopathie sévère. Ainsi, une pression systolique d'orteil inférieure à 50 mmHg doit limiter la compression aux bandes inélastiques ou à allongement court, et une pression systolique d'orteil inférieure à 30 mmHg contre-indique la compression en dehors d'indications particulières en milieu spécialisé [48]. La phlegmatia cœrulea dolens, la thrombose septique et l'insuffisance cardiaque congestive sévère sont aussi considérées comme des contre-indications à la compression. En 2020, un consensus international contre-indique le port de bas de compression chez les patients présentant une artériopathie avec une pression systolique de la cheville inférieure à 70 mmHg
Une réévaluation régulière du rapport bénéfice/risque s'impose en cas d'AOMI avec ischémie de repos modérée, de neuropathie périphérique évoluée, de microangiopathie diabétique, de dermatose suintante ou eczématisée, d'intolérance aux fibres utilisées, de fragilité cutanée (peau de papier de soie fragile sur les proéminences osseuse)
La force et le type de compression sont toujours discutés en fonction du degré d'insuffisance artérielle mais aussi du morphotype du patient. La palpation des pouls distaux et des pulpes digitales, le temps de remplissage veineux, idéalement la mesure de pression à l'orteil doivent être réalisés avant la pose d'une compression. Les patients âgés, fragiles et dénutris sont plus exposés aux effets secondaires de la compression. L'utilisation de bandes de coton, de jersey de protection, le capitonnage (ouate) permettent de réduire les lésions cutanées, traumatiques. Une connaissance des dispositifs médicaux, de leurs indications, contre-indications, et la maîtrise des techniques de pose sont fondamentales pour garantir l'efficacité et l'acceptation du dispositif médical.
Il faut également informer clairement et éduquer le patient, rédiger précisément l'ordonnance et informer le médecin traitant. Les bandes sont utilisées en aigu, pour traiter un ulcère ou réduire une grosse jambe. Leur prescription est le plus souvent associée à un suivi régulier. Ces conditions favorisent l'observance. Les chaussettes ou bas ont des indications plus larges, en règle en réponse à des situations chroniques, l'observance est alors un problème majeur.
Le temps pris pour justifier le traitement compressif, préciser les résultats attendus et expliquer ses modalités d'utilisation conditionne l'observance du patient. Pour les chaussettes et les bas, la première utilisation est essentielle car elle décide souvent de l'acceptation ou de l'abandon du traitement. En bonne pratique clinique, le médecin prescripteur doit montrer comment enfiler et mettre le dispositif correctement en place.
Pour ce qui est des bandes, leur mise en place par le patient lui-même ne peut être envisagée qu'après que le médecin ou l'infirmière ait éduqué le patient et à condition que le montage ne soit pas trop complexe."
Compression élastique
Julie Malloizel-Delaunay; Alain Lostes
Traité de Médecine Vasculaire, Ed ELSEVIER MASSON, 2021
Prévention de la maladie thromboembolique veineuse (MTEV)
"Bien que les études CLOTS [53,54], discutées, n'aient pas démontré de bénéfice des bas de compression en prévention de la MTEV, les chaussettes et bas de compression sont indiquées en prévention de la MTEV [56].
"Bien que les études CLOTS [53,54], discutées, n'aient pas démontré de bénéfice des bas de compression en prévention de la MTEV, les chaussettes et bas de compression sont indiquées en prévention de la MTEV [56].
Correctement appliqués, ils sont considérés comme efficaces en prévention de la MTEV chez les patients alités ou hospitalisés médicaux et chirurgicaux en complément de la prophylaxie médicamenteuse dans la plupart des cas, ou utilisés seuls en cas de contre-indication aux anticoagulants ou dans le cadre du faible risque de MTEV. Le bas-cuisse n'a pas démontré une efficacité supérieure à celle de la chaussette.
En revanche, les effets indésirables sont plus fréquents avec les bas (25 à 41 %) qu'avec les chaussettes (2 à 6 %) et en pratique clinique quotidienne, le bas est fréquemment mal adapté à la morphologie du membre inférieur du patient, en particulier au niveau de la cuisse, avec pour conséquence soit une perte d'efficacité (s'il est trop large) soit un risque iatrogène (si le bas trop étroit en cuisse roule vers le genou, entraînant un effet garrot au-dessus, voire en dessous du genou). Ceci amène de plus en plus d'équipes à préconiser la chaussette plutôt que le bas-cuisse. Les chaussettes de compression veineuse élastique de classe 2 française (15 à 20 mmHg à la cheville) à guipage coton ou fil d'Écosse sont mieux tolérées au niveau cutané que le bas blanc classique, et sont la meilleure option.
L'utilisation de chaussette de compression est recommandée chez les patients subissant une chirurgie majeure (grade 2, C). Chez les patients ne pouvant pas bénéficier d'une prophylaxie par anticoagulant, l'utilisation de chaussette de compression doit être envisagée (grade 2, B) "
L'utilisation de chaussette de compression est recommandée chez les patients subissant une chirurgie majeure (grade 2, C). Chez les patients ne pouvant pas bénéficier d'une prophylaxie par anticoagulant, l'utilisation de chaussette de compression doit être envisagée (grade 2, B) "
Compression élastique
Julie Malloizel-Delaunay; Alain Lostes
Traité de Médecine Vasculaire, Ed ELSEVIER MASSON, 2021

