-
" J'espère que la santé ne sera finalement pas considérée comme une bénédiction à souhaiter, mais comme un droit de l'homme pour lequel il faut lutter. " Kofi Annan
-
" L'accès à la meilleure santé à laquelle il soit possible de prétendre est un droit de l'humain." Axel Kahn
-
"L'objet final [de la santé publique] étant de permettre à chaque individu de jouir de son droit inné à la santé et à la longévité. " Charles-Edward Winslow, Science, 1920

Tafur A, Brenner B, Demelo-Rodriguez P, Guirado Torrecillas L, Pedrajas JM, Mazzolai L, Montenegro AC, Tirado R, Villalobos-Sánchez A, Monreal M. Geographic and Racial Variation in Outcomes of Acute Venous Thromboembolism: Insights from the RIETE Registry.
Variation géographique et raciale des résultats de la thromboembolie veineuse aiguë : informations tirées du registre RIETE
Thromb Haemost. 2025 May 19. doi: 10.1055/a-2615-4591. Epub ahead of print. PMID: 40389232.https://pubmed.ncbi.nlm.nih.gov/40389232/
Contexte
L’évolution de la thromboembolie veineuse (TEV) est influencée par divers facteurs, notamment l’origine ethnique et la situation géographique. Cette étude visait à évaluer les liens entre l’origine ethnique, la situation géographique et l’évolution de la TEV à l’aide de données réelles.
Méthodes
Nous avons analysé les données de 42 206 patients atteints de thrombose veineuse (TEV) aiguë inscrits au registre RIETE entre juin 2016 et juin 2024. Les patients ont été classés selon leur origine ethnique déclarée : Blancs (40 258), Arabes (995), Asiatiques (689) et Noirs (264). Les caractéristiques initiales, les comorbidités, les stratégies thérapeutiques et les résultats (y compris les récidives, les saignements majeurs et la mortalité) ont été comparés entre les groupes et les régions. Des analyses multivariées ont été réalisées pour tenir compte des facteurs de confusion, notamment la localisation géographique et les comorbidités.
Résultats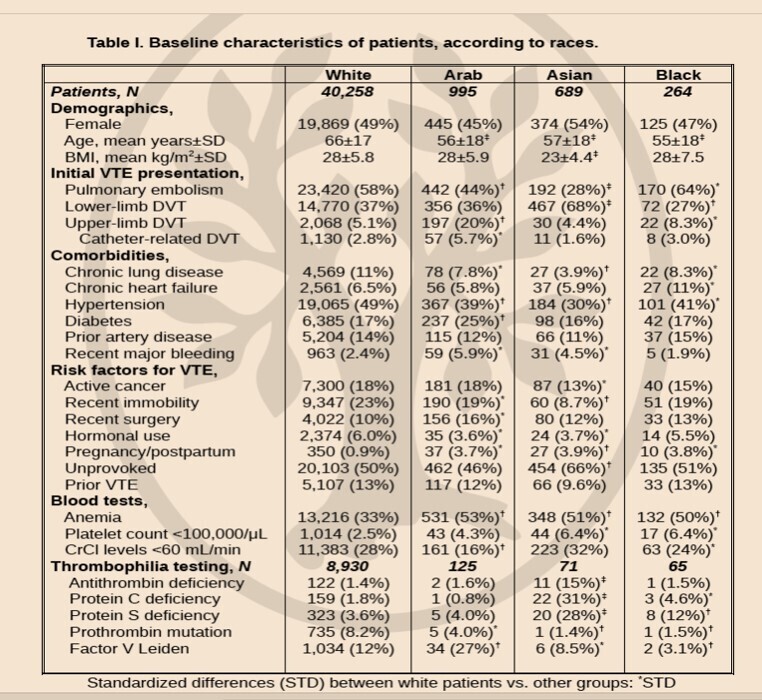
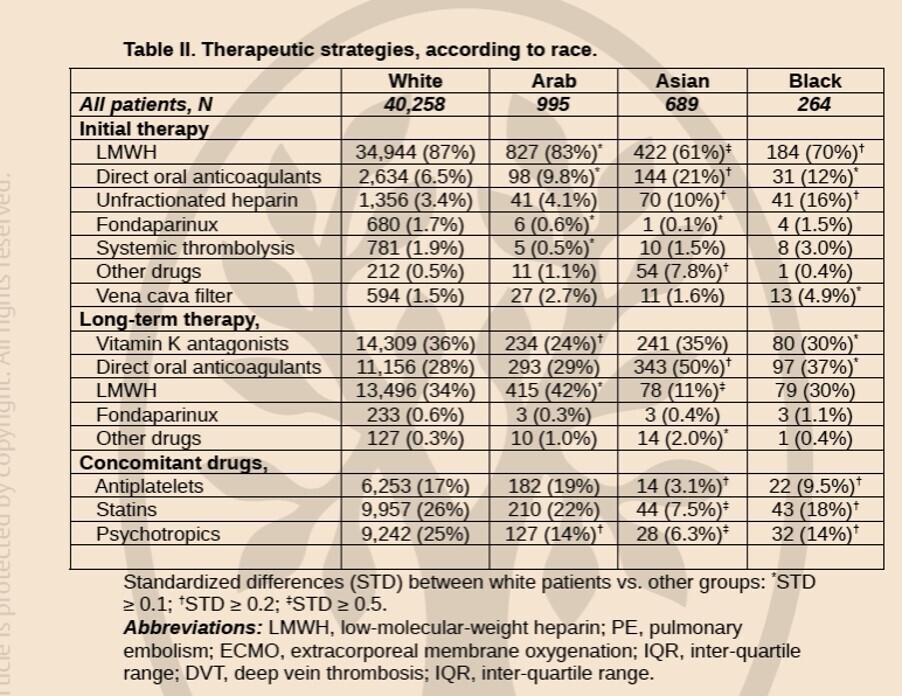
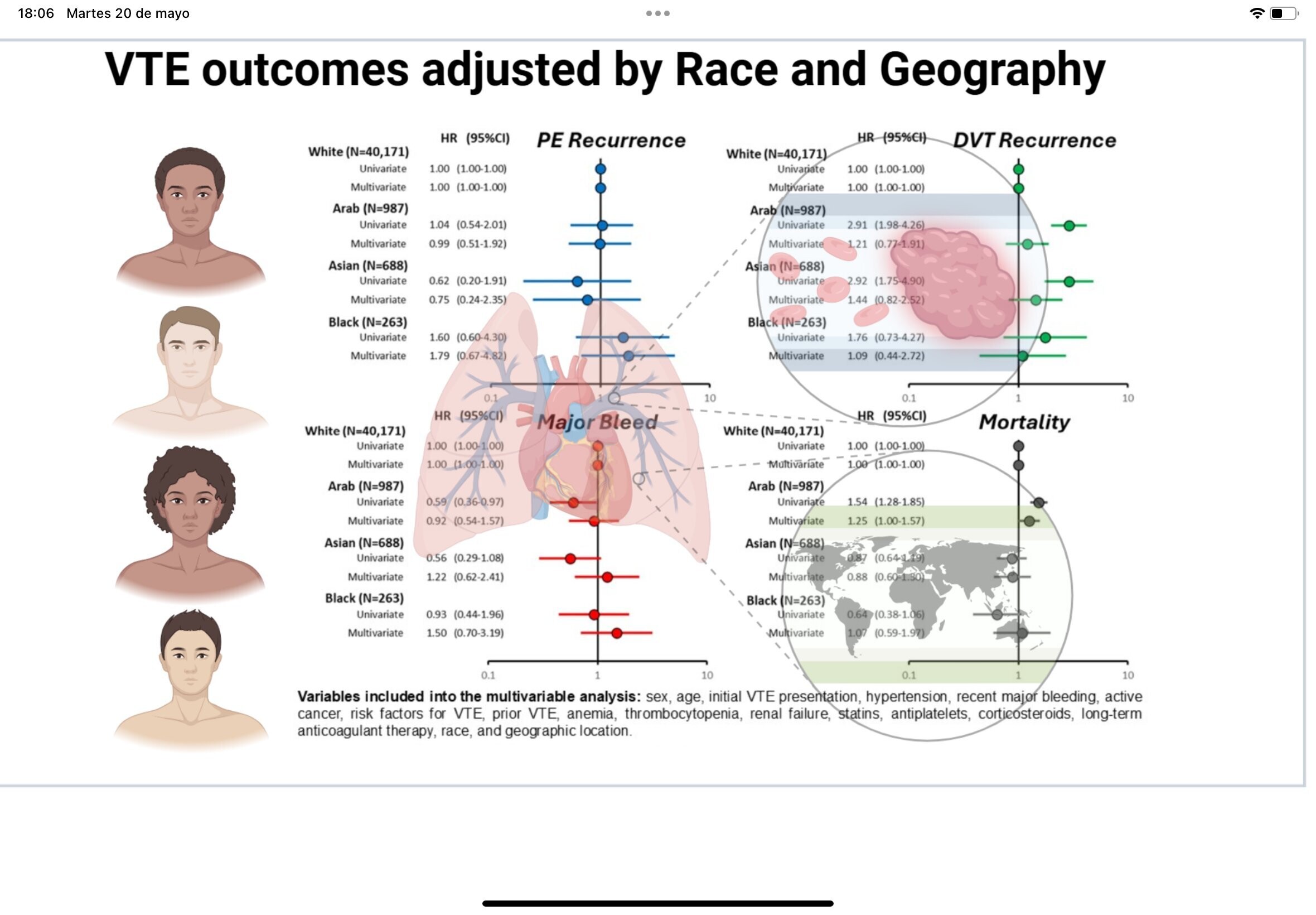
Les patients arabes et asiatiques étaient généralement plus jeunes, présentaient moins de comorbidités et étaient plus susceptibles de recevoir des anticoagulants oraux directs que les patients blancs.
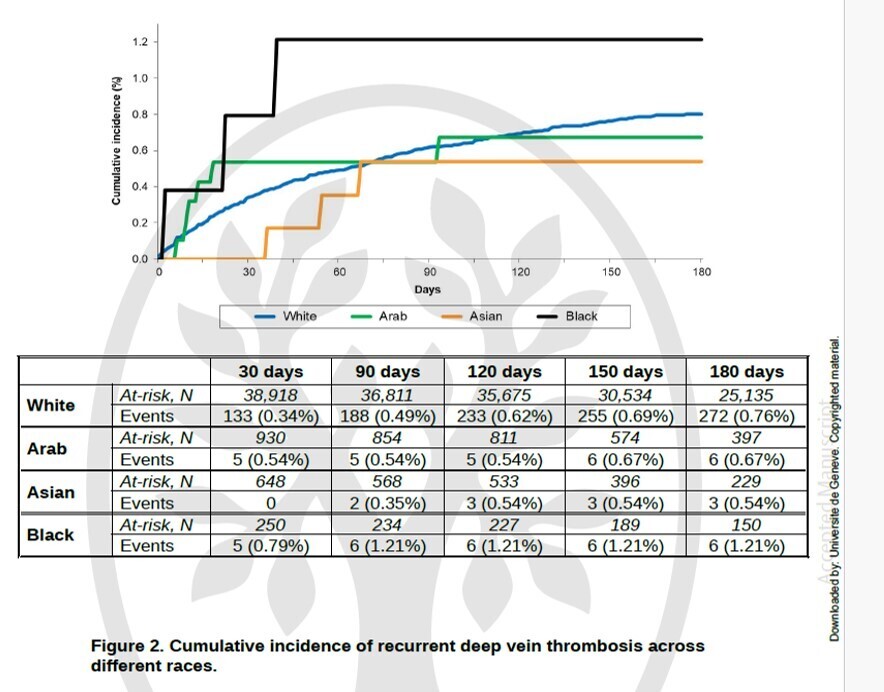
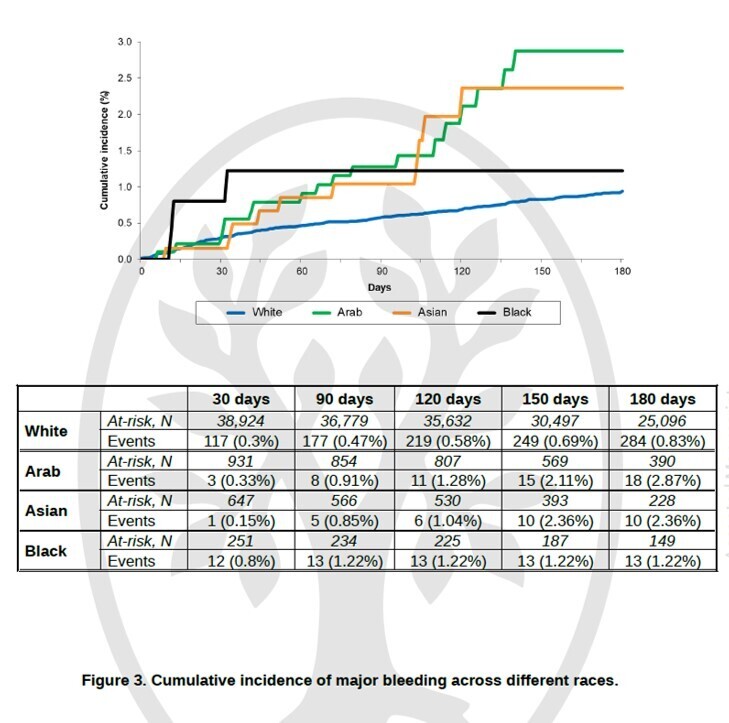
Dans l'analyse non ajustée, les patients non blancs présentaient des taux plus élevés de récidive de thrombose veineuse profonde (TVP) et de mortalité.
Après ajustement multivarié, la plupart des différences ont disparu. Notamment, les patients blancs inclus dans les centres asiatiques présentaient des taux de récidive de TVP plus élevés (4,54 contre 1,10/100 patients-années, respectivement) et de mortalité (27,9 contre 8,88/100 patients-années, respectivement) que ceux des centres européens, et les patients arabes en Asie présentaient une mortalité plus élevée par rapport à ceux en Europe (24,1 contre 8,26/100 patients-années, respectivement).
Conclusion
La situation géographique, probablement liée à l’infrastructure des soins de santé, a eu une plus grande influence sur les résultats de la thromboembolie veineuse que la race autodéclarée seule.
Conclusions et implications pour les recherches futures
Cette étude souligne l’importance de la localisation géographique par rapport à la race dans la détermination des issues de la thromboembolie veineuse (TEV). L’impact de la localisation géographique dans notre analyse met en évidence la nécessité de mener des recherches approfondies sur l’exposition environnementale, l’infrastructure des soins de santé et les déterminants sociaux de la santé, considérés comme des causes fondamentales modifiables des issues évitables de la MTEV.
Ce que l’on sait sur ce sujet
-
Les issues du thromboembolie veineuse (TEV) varient selon la race et la région, mais la plupart des études se limitent aux populations blanches d’Amérique du Nord et d’Europe.
-
La race est une construction sociale complexe, souvent rapportée de manière incohérente et interprétée de façon variable dans la recherche en santé mondiale.
-
Les disparités géographiques dans la prestation des soins et l’accès aux soins sont connues pour influencer les résultats cliniques de la TEV.
Qu’apporte cet article ?
-
En utilisant des données mondiales provenant de plus de 42 000 patients atteints de TEV, cette étude montre que la région géographique est un déterminant plus important des issues de la TEV que la race seule.
-
Après ajustement pour les comorbidités et la localisation, la plupart des disparités raciales dans la récidive et la mortalité liées à la TEV diminuent.
-
Souligne la nécessité de cibler les facteurs régionaux modifiables du système de santé afin d’améliorer l’équité des soins de la TEV à l’échelle mondiale.
SYNTHESE
Ce document est une manuscrit accepté pour publication dans la revue Thrombosis and Haemostasis, explorant l'impact de la race et de la localisation géographique sur l'évolution de la thromboembolie veineuse (TEV). Basée sur les données du registre RIETE, l'étude analyse les résultats de plus de 42 000 patients provenant de diverses régions. Les auteurs concluent que la localisation géographique, probablement liée aux infrastructures de santé, a une influence plus importante sur les résultats de la TEV que la race déclarée seule. Les analyses ajustées pour les facteurs confondants ont montré que les différences initiales entre les groupes raciaux disparaissaient en grande partie. (NotebooKLM)
"La localisation géographique, probablement liée aux infrastructures de santé, influence davantage les résultats de la MTEV que la race auto-déclarée seule. Ces résultats suggèrent que l’accès aux soins et la qualité des systèmes de santé jouent un rôle crucial dans l’issue des patients atteints de MTEV, au-delà des différences raciales.
En résumé : Ce travail met en évidence que, pour la MTEV, les différences d’issue sont davantage liées à la région géographique (et donc à l’accès et la qualité des soins) qu’à la race, une fois les autres facteurs pris en compte." Perplexity
Commentaire
Les FDR de la MTEV sont multiples
La race, le climat , l'ethnie, la région dans laquelle ont vit sont importants mais les systèmes de santé duquel on dépend le sont encore plus
Les changements climatiques sont différents d'un pays à l'autre avec en commun l'augmentation de la chaleur
D'un autre côté l'accessibilité aux soins est un paramètre majeur qu'il convient de corriger le plus possible .Selon que l'on habite dans un désert, dans un pays en état de guerre, dans un pays où il est difficile d'avoir un accès aux soins digne de ce nom ,la MTEV sera très différente.
Par exemple aujourd'hui dans le monde l'anticoagulant numéro 1 reste les AVK, 56% de la consommation mondiale.
L'UKRAINE, GAZA et tous les pays en guerre sont des pays en insécurité majeure en matière de santé, ne pas l'oublier.
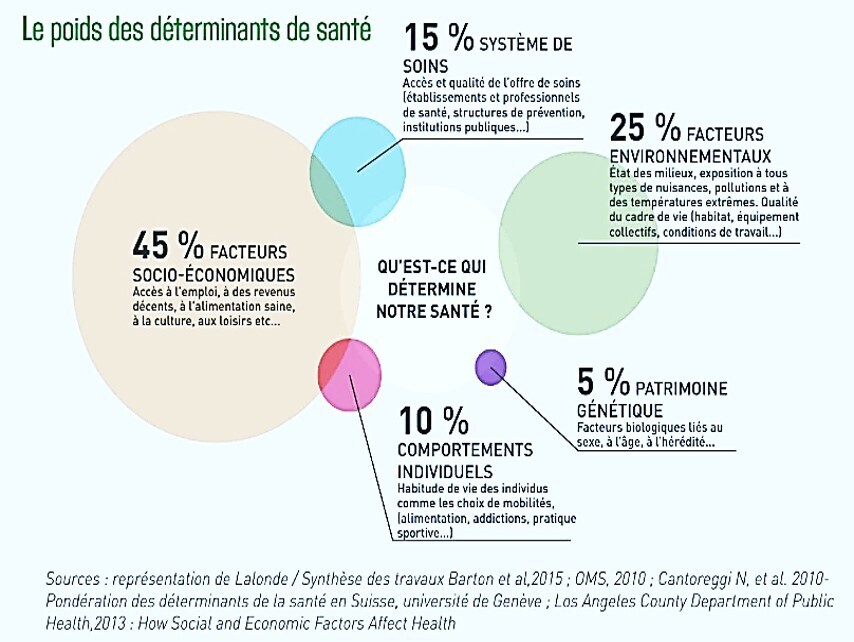
Cet article nous rappelle que les déterminants sociaux de la santé sont à prendre en considération, c'est une URGENCE SANTITAIRE

Les déterminants de la santé ont été clairement définis par l'OMS et ce sera ma conclusion
https://www.ohchr.org/fr/health/right-health-key-aspects-and-common-misconceptions
Le droit à la santé est un droit global couvrant un large éventail d’éléments qui nous aident à mener une vie saine, comme l’accès à l’eau potable, à des moyens adéquats d’assainissement, à des aliments salubres, à des conditions de travail saines, etc.
Les autres aspects principaux du droit à la santé sont énumérés ci-dessous.
Accessibilité : les infrastructures, biens et services en matière de santé doivent être d’un coût abordable et être physiquement accessibles conformément au principe de non-discrimination.
Disponibilité : il doit exister des infrastructures, des biens et des services opérationnels en matière de santé publique et de soins de santé en quantité suffisante.
Acceptabilité : les infrastructures, les biens et les services devraient être conformes à l’éthique médicale, répondre aux besoins des hommes comme des femmes et respecter les différences culturelles.
Bonne qualité : les infrastructures, les biens et les services doivent être scientifiquement et médicalement appropriés, et en bon état de fonctionnement.
Participation : les bénéficiaires des soins de santé devraient avoir leur mot à dire dans la conception et la mise en œuvre des politiques de santé qui les concernent.
Responsabilité : les prestataires et les États devraient être tenus responsables du respect des obligations en matière de droits de l’homme concernant la santé publique. Les personnes devraient pouvoir avoir accès à des recours utiles en cas de violations telles que le refus de fournir des services de santé.
Libertés : les personnes ont le droit de refuser un traitement médical en l’absence de consentement mutuel, notamment en matière d’expériences médicales ou de stérilisation forcée, et de ne pas être soumises à la torture et à d’autres peines ou traitements cruels, inhumains ou dégradants.
Droits : les personnes ont notamment droit à la possibilité de bénéficier du meilleur état de santé possible, droit à la prévention et au traitement ainsi qu’à la lutte contre les maladies, droit à l’accès aux médicaments essentiels, et droit à la santé maternelle, infantile et procréative.
Fréquents malentendus concernant le droit à la santé
Malentendu nº 1 : l’État a pour devoir de garantir la bonne santé de ses ressortissants : Le droit à la santé diffère du droit à être en bonne santé. La santé est tributaire de facteurs échappant au contrôle de l’État, tels que la constitution biologique. C’est pourquoi nous parlons du droit de jouir « du meilleur état de santé physique et mental qu’il soit possible d’atteindre », et non d’un droit inconditionnel à être en bonne santé.
Malentendu nº 2 : le droit à la santé ne peut être qu’un objectif à long terme. Le droit à la santé appelle une réalisation progressive. Pourtant, les États doivent montrer qu’ils prennent des mesures concrètes, délibérées et ciblées, au maximum de leurs ressources disponibles, pour respecter, protéger et mettre en œuvre ce droit.
Malentendu nº 3 : la situation financière difficile d’un pays justifie l’inaction ou le fait de surseoir à ses obligations. Les États sont toujours tenus, avec effet immédiat, d’assurer la jouissance des niveaux essentiels minimums du droit à la santé. Ces niveaux sont appelés obligations fondamentales minimums, et l’obligation qui s’y rattache est non dérogeable, même dans des circonstances défavorables. Les budgets doivent être réservés afin de garantir l’accessibilité universelle des biens et services essentiels.
Malentendu nº 4 : le droit à la santé ne concerne que la prestation de services de santé. Bien que le droit à la santé n’ait aucun sens sans la prestation de services de santé, il ne peut être pleinement réalisé que si l’on prête attention aux autres facteurs qui ont un impact sur notre santé, tels que l’accès à l’eau potable, à des moyens adéquats d’assainissement, à un logement convenable et à une alimentation adéquate. La discrimination, la pauvreté, la stigmatisation et les autres facteurs socioéconomiques déterminants de la santé devraient également être pris en compte dans la mesure où ils peuvent déterminer ou déterminent : si certaines personnes reçoivent des soins de santé ou en sont privées ;, la qualité des services reçus le choix de certaines personnes de renoncer à se faire soigner.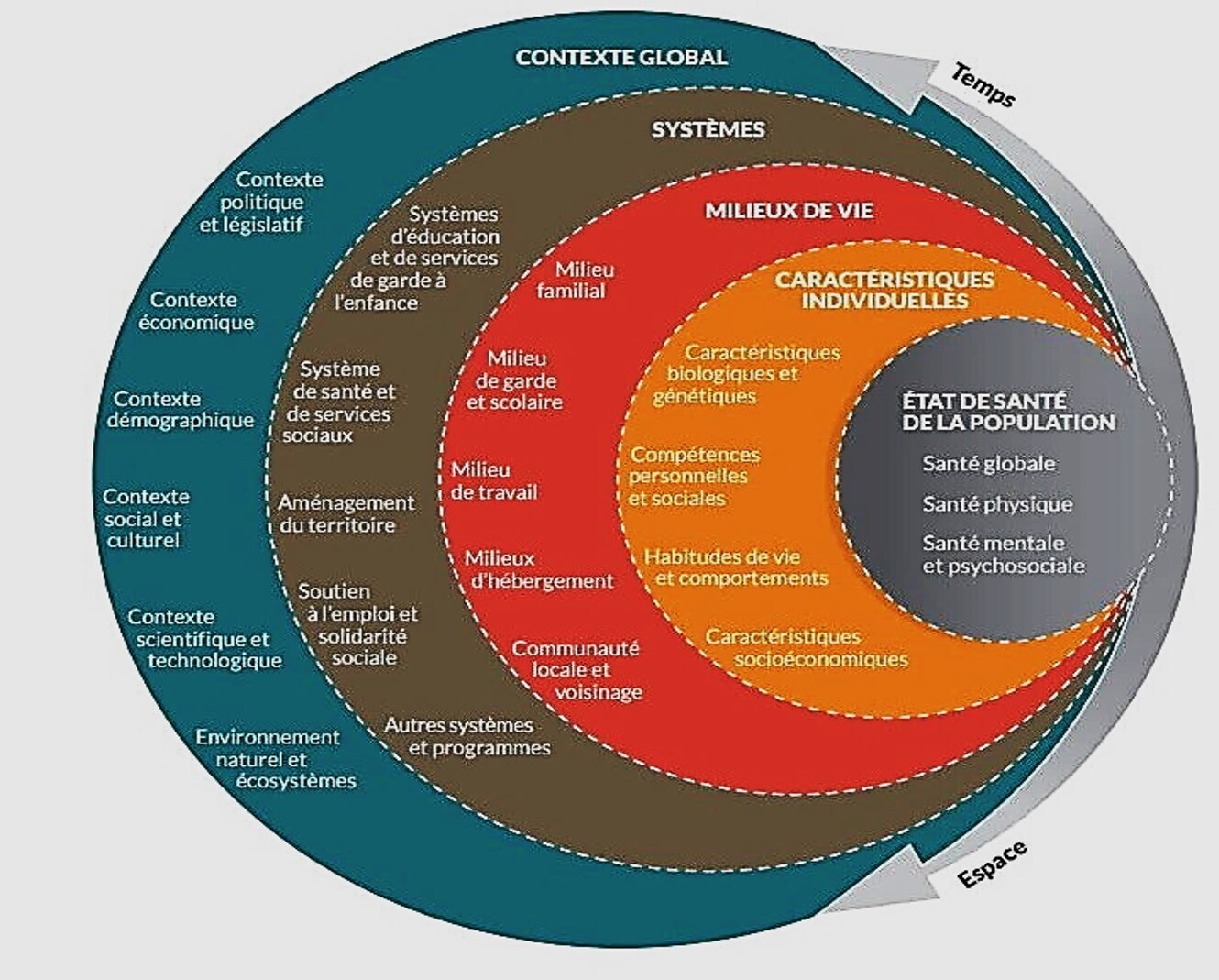
Copyright : Dr Jean Pierre Laroche / 2025

