-
“Reculez d'un pas et tout s'élargira spontanément.” Proverbe chinois
Du syndrome cardiovasculaire-rénal-métabolique au syndrome cardiovasculaire-rénal-hépatique-métabolique : proposition d'un cadre élargi
https://www.mdpi.com/2218-273X/15/2/213
Article libre d'accès
La MASLD, qui peut évoluer vers une stéatohépatite associée à un dysfonctionnement métabolique (MASH), est étroitement liée à la résistance à l’insuline et à l’obésité, contribuant directement à l’insuffisance cardiovasculaire et rénale.
Il est à noter que le syndrome MASLD est associé de manière bidirectionnelle au développement et à la progression du syndrome CKM. Par conséquent, nous introduisons un cadre élargi – le syndrome cardiovasculaire-rénal-hépatique-métabolique (CRHM) – pour saisir de manière plus complète la dynamique inter-organes plus large. Nous fournissons des conseils pour une approche diagnostique intégrée visant à stopper la progression vers des stades avancés et à prévenir d’autres lésions organiques.
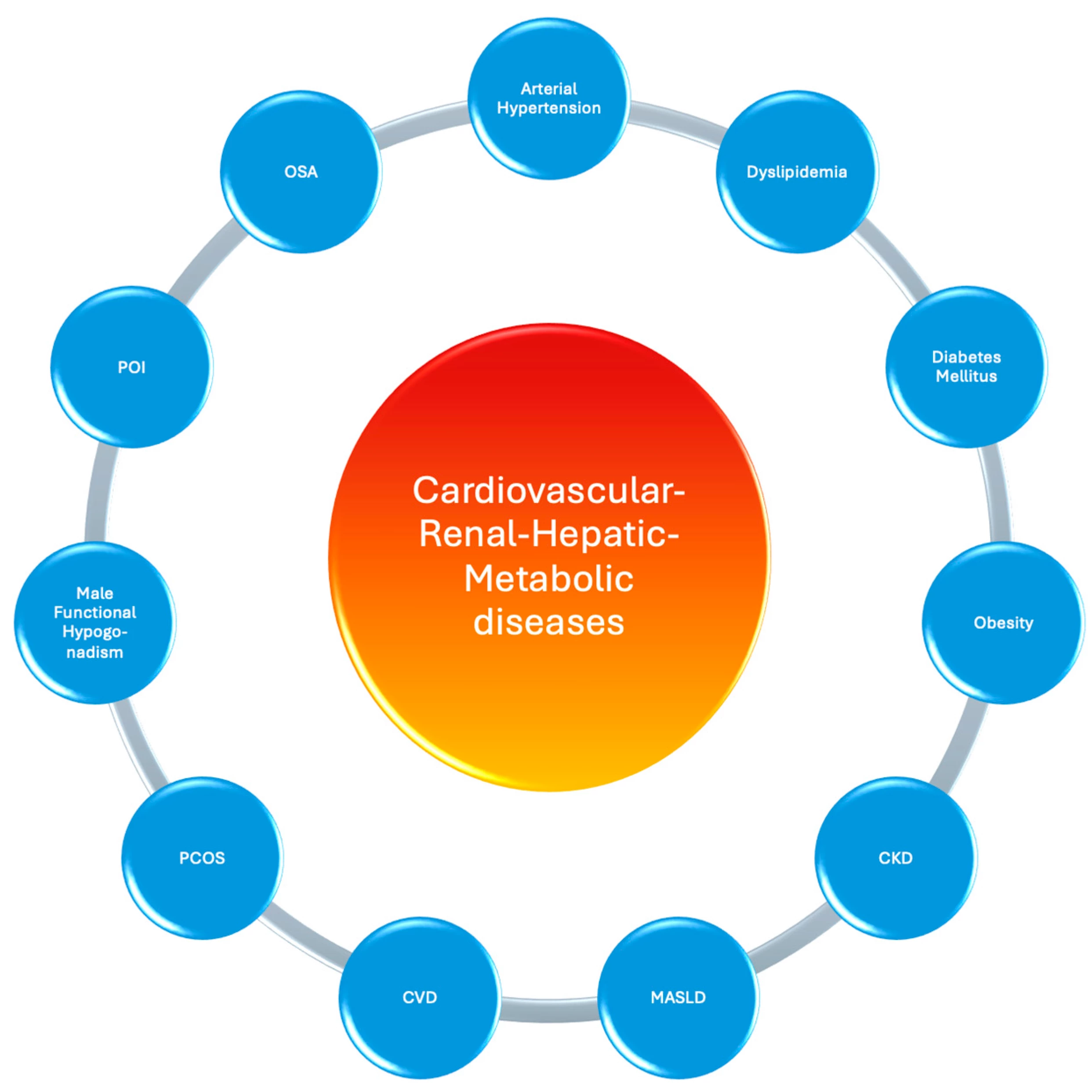
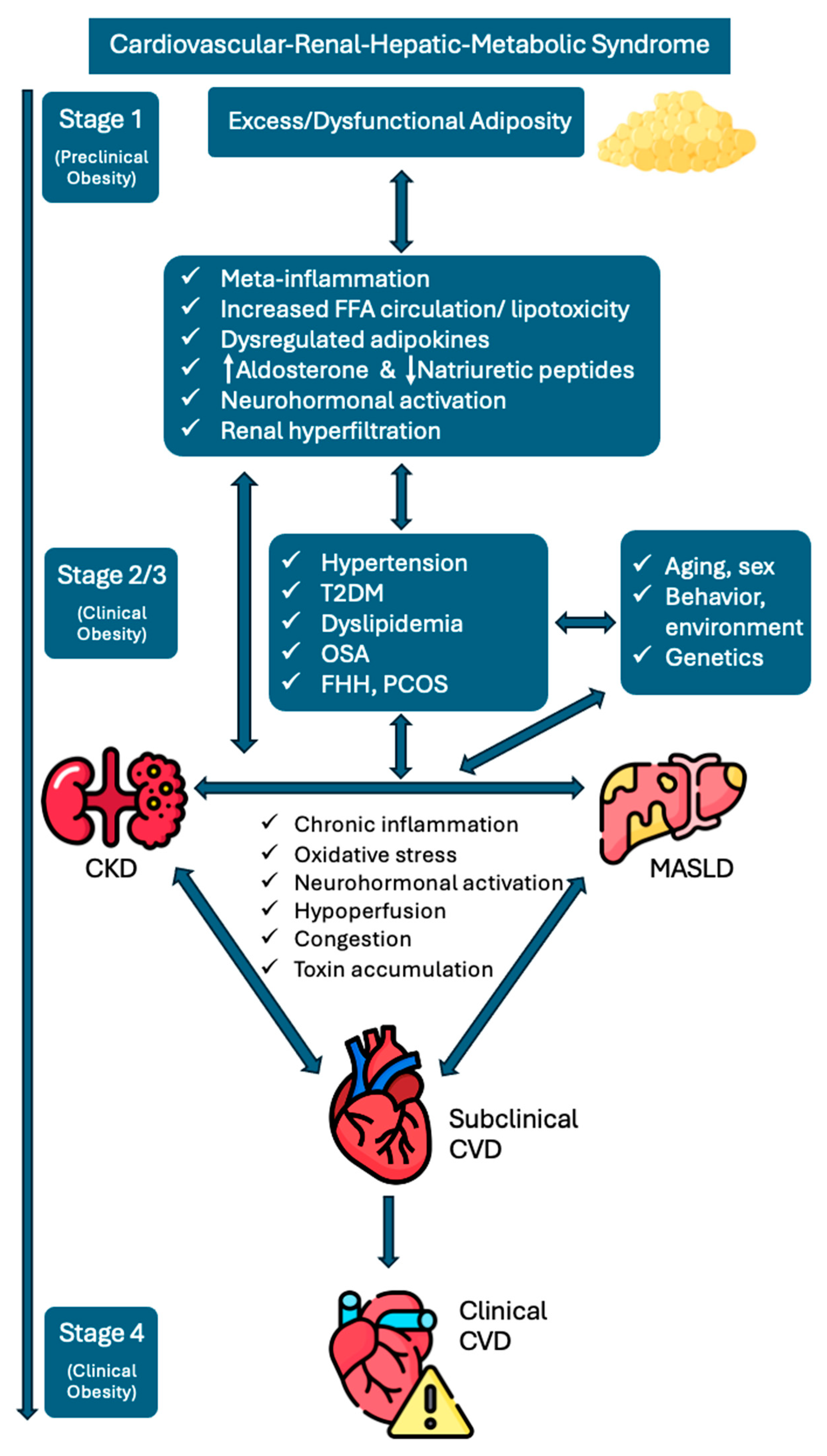
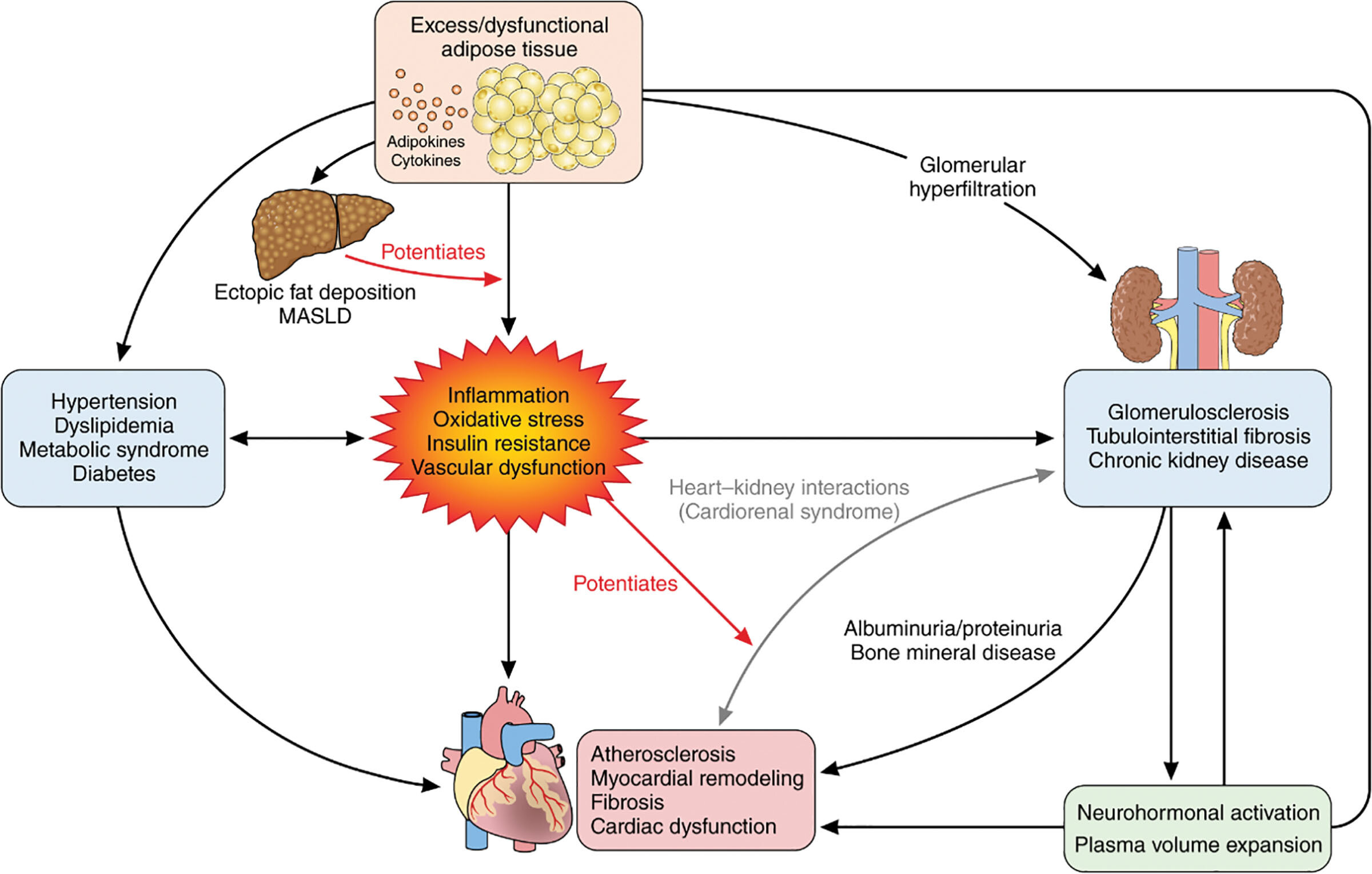
Illustration schématique de l'interaction physiopathologique et de la progression du syndrome CRHM. L'adiposité marque le premier stade du syndrome CRHM, où l'excès ou le dysfonctionnement du tissu adipeux déclenche des mécanismes comme la méta-inflammation et le déséquilibre des adipokines, entraînant des facteurs de risque de CRHM tels que l'hypertension, le diabète de type 2 et la dyslipidémie. Elle contribue également directement à la MASLD, à l'IRC et aux maladies cardiovasculaires. Ces conditions sont interconnectées par des mécanismes partagés, notamment l'activation neurohormonale, l'inflammation, le stress oxydatif et la congestion, conduisant à un dysfonctionnement progressif de plusieurs organes. Le stade final est la maladie cardiovasculaire établie, comme l'IC ou la MCVAS. Des facteurs comme l'âge, le sexe, la génétique, le mode de vie et les expositions environnementales influencent davantage le développement et la progression du CRHM. Abréviations. MCVAS (maladie cardiovasculaire athéroscléreuse) ; MCVA (maladie rénale chronique) ; MCV (maladie cardiovasculaire) ; CRHM (cardiovasculaire-rénal-hépatique-métabolique) ; FFA (acides gras libres) ; FHH (hypogonadisme hypogonadotrophique fonctionnel) ; HF (insuffisance cardiaque) ; MASLD (maladie hépatique stéatosique associée à un dysfonctionnement métabolique) ; AOS (apnée obstructive du sommeil) ; SOPK (syndrome des ovaires polykystiques) ; DT2 (diabète sucré de type 2).
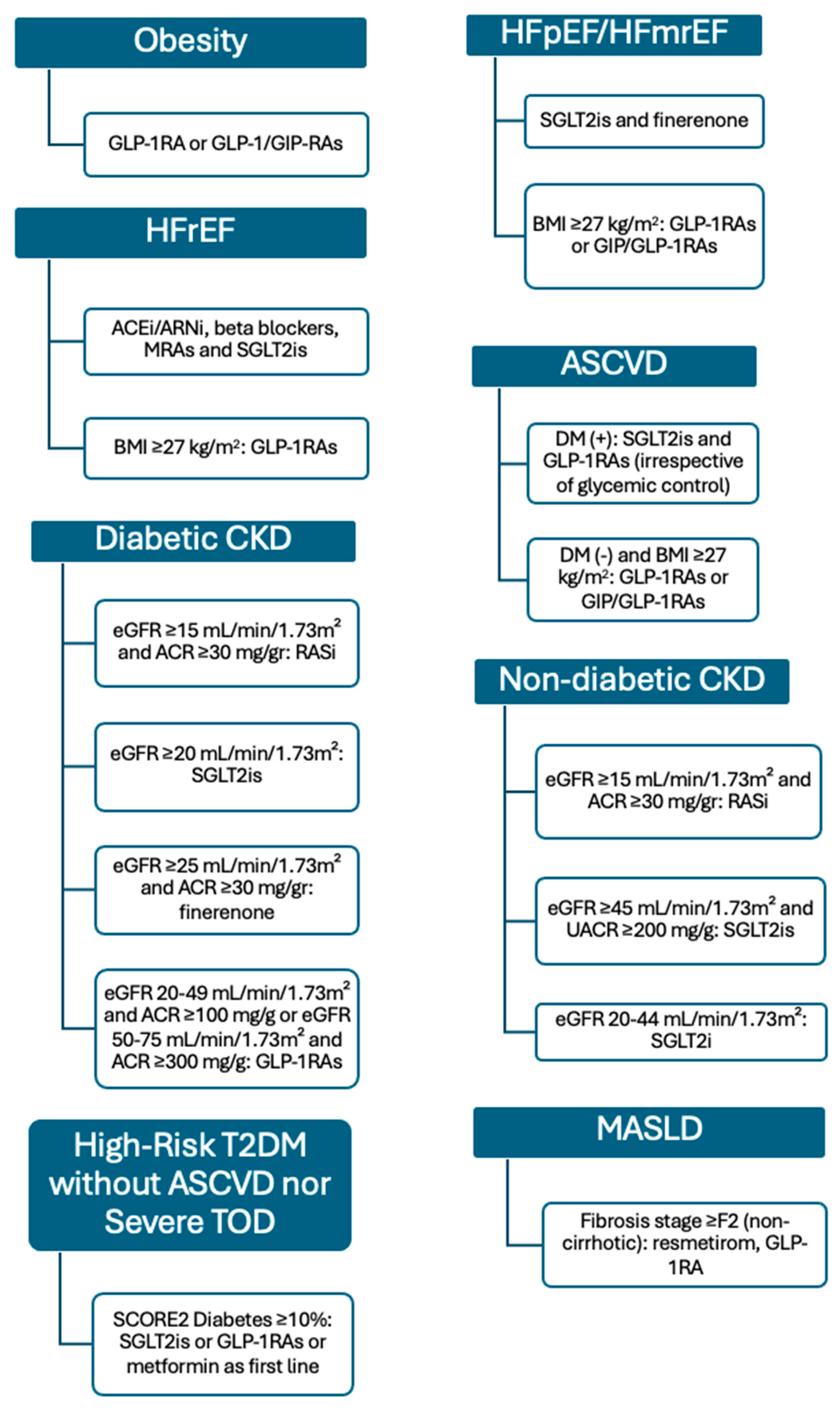
Approches thérapeutiques nouvelles et émergentes pour le syndrome CRHM. Il convient de noter que l'utilisation de la finérénone dans l'ICFEp, ainsi que l'utilisation des GLP-1RA et des GIP/GLP-1RA dans l'IC, l'IRC diabétique et la MASLD n'ont pas encore été recommandées par les lignes directrices car les preuves issues des essais sont très récentes. Abréviations IEC (inhibiteurs de l'enzyme de conversion de l'angiotensine) ; ARNi (inhibiteurs du récepteur de l'angiotensine-néprilysine) ; MCVA (maladie cardiovasculaire athéroscléreuse) ; IMC (indice de masse corporelle) ; IRC (maladie rénale chronique) ; DM (diabète sucré) ; DFGe (débit de filtration glomérulaire estimé) ; GIP (polypeptide insulinotrope dépendant du glucose) ; GLP-1RA (agoniste du récepteur du peptide-1 de type glucagon) ; IC (insuffisance cardiaque) ; ICEFmr (insuffisance cardiaque avec fraction d'éjection légèrement réduite) ; HFpEF (insuffisance cardiaque avec fraction d'éjection préservée) ; HFrEF (insuffisance cardiaque avec fraction d'éjection réduite) ; MASLD (maladie hépatique stéatosique associée à un dysfonctionnement métabolique) ; ARM (antagonistes des récepteurs des minéralocorticoïdes) ; SCORE2 (évaluation systématique du risque coronarien 2) ; SGLT2is (inhibiteurs du cotransporteur sodium-glucose de type 2) ; TOD (lésions d'organes cibles) ; DT2 (diabète sucré de type 2) ; UACR (rapport albumine/créatinine urinaire).
Conclusions
Alors que le syndrome CKM a jeté les bases cruciales de l’unification de ces systèmes, l’inclusion du foie dans le cadre du CRHM reconnaît l’influence vitale de la MASLD et de sa progression vers la MASH sur l’évolution de la maladie. En intégrant le dysfonctionnement hépatique dans la stadification clinique, le diagnostic et la sélection du traitement, les cliniciens obtiennent une vision plus complète du risque pour le patient et des possibilités d’intervention.
Des essais récents indiquent des avantages significatifs dans des pathologies telles que l'obésité, l'IC, l'IRC et la MASLD, brouillant les frontières traditionnelles entre cardiologie, néphrologie, hépatologie et endocrinologie. Les recherches en cours, notamment les essais dédiés à l'IRC non diabétique, à l'ICFEr et à la MASH, promettent d'affiner la portée de ces thérapies, d'élargir leurs indications et de potentiellement transformer la prise en charge des patients atteints de troubles cardiométaboliques qui se chevauchent.
Le syndrome CRHM proposé offre l’occasion d’unifier les lignes directrices existantes, de développer de nouveaux consensus et de favoriser la collaboration interdisciplinaire entre ces domaines. En mettant l’accent sur la nature interconnectée du cœur, des reins, du foie et des voies métaboliques, le syndrome CRHM pourrait également ouvrir la voie à la création de nouvelles bourses ou sous-spécialités dédiées à la formation des cliniciens sur l’ensemble du spectre CRHM, garantissant ainsi une nouvelle génération de spécialistes équipés pour fournir des soins holistiques et centrés sur le patient.
Commentaire
La réunidfication de ces différentes pathologies et logique et c'est grâce aux progrès thérapeutique que cela peut devenir réalité.
Cette réunifiaction nécessitera une coopération inter spécialité ou la naissance d'une "super spécialité", ce qui pourait être rendu possible grâce à l'IA .......à suivre....de près !
"L'article propose un élargissement du syndrome cardio-rénal-métabolique (CKM) en syndrome cardio-rénal-hépatique-métabolique (CRHM), reconnaissant le rôle essentiel du foie. Il examine les mécanismes physiopathologiques interconnectés qui sous-tendent ce syndrome, notamment l'adipositée excessive et la résistance à l'insuline. L'article aborde également l'évaluation complète du CRHM et met en évidence les nouvelles options thérapeutiques, telles que les agonistes des récepteurs GLP-1 et les inhibiteurs SGLT2, qui ciblent des voies communes. Il souligne la nécessité de modèles de soins intégrés pour aborder la nature multifactorielle du CRHM, rompant avec les spécialités traditionnelles. Enfin, il plaide pour des programmes de formation spécialisés qui dotent les professionnels de la santé des connaissances nécessaires pour prodiguer des soins holistiques et centrés sur le patient"
Untitled notebook
VISION PEPLEXITY

Le syndrome cardiovasculaire-rénal-métabolique (CRM) est un concept récemment défini par l'American Heart Association (AHA) en octobre 2023. Il décrit l'interconnexion entre les maladies cardiovasculaires, les maladies rénales, le diabète de type 2 et l'obésité. Ce syndrome s'échelonne sur 5 stades, allant de l'absence de facteurs de risque (stade 0) jusqu'au risque élevé de maladie cardiovasculaire et/ou d'insuffisance rénale (stade 4).
Le CRM est considéré comme une conséquence de la prévalence élevée de l'obésité et du diabète de type 2 chez les adultes et les jeunes. Il affecte presque tous les principaux organes du corps, notamment le cœur, le cerveau, les reins et le foie, avec un impact particulièrement important sur le système cardiovasculaire.
L'extension du concept CRM pour inclure le foie, formant ainsi un syndrome cardiovasculaire-rénal-hépatique-métabolique, pourrait être pertinente pour plusieurs raisons :
-
: Le foie joue un rôle crucial dans le métabolisme des lipides et du glucose, deux facteurs importants dans le syndrome métabolique et le CRM.
-
: Cette condition est souvent associée à l'obésité, au diabète de type 2 et au syndrome métabolique, tous des composants du CRM.
-
: Le foie interagit étroitement avec le système cardiovasculaire, les reins et le métabolisme, renforçant l'idée d'un syndrome plus large.
-
: L'inclusion du foie permettrait une compréhension plus complète des interactions entre ces systèmes et pourrait conduire à des stratégies de prévention et de traitement plus efficaces.
-
: Les facteurs de risque du CRM, tels que l'obésité et le diabète de type 2, sont également des facteurs de risque pour les maladies hépatiques.
En élargissant le cadre du CRM pour inclure le foie, on pourrait obtenir une vision plus complète et intégrée de ces conditions interconnectées, potentiellement améliorant la prise en charge des patients et ouvrant de nouvelles pistes de recherche.
Copyright : Dr Jean Pierre Laroche / 2025

