Un ou des oublis sont dangereux
"Sourire trois fois tous les jours rend inutile tout médicament." Proverbe chinois
"L'ambition est comme un médicament, il faut en prendre la dose prescrite, car elle peut être soit bénéfique, soit nocive." Marc Allegret
"La Maladie ne se guérit point en prononçant le nom du médicament, mais en prenant le médicament." Sankara / Viveka Chudamani
Rappel
L’usage des médicaments a fait l’objet de l’attention inquiète des spécialistes de la santé publique et des pouvoirs publics, tant il est admis, désormais, qu’il est abondant, voire excessif.
C’est pourquoi de nombreux auteurs se sont penchés sur les raisons de la surconsommation médicamenteuse. La plupart des travaux accomplis sur l’usage des médicaments dans les sociétés occidentales s’accordent en effet pour constater l’inflation de la consommation, la banalisation du médicament et les usages irrationnels qui en sont faits, soulignant la nécessité d’une campagne de sensibilisation au « bon usage du médicament » (cf. Grand-Filaire, 1992). On apprend ainsi, à travers cette littérature, que les Français consomment deux fois plus de médicaments que les Allemands, et trois fois plus que les Américains, qu’ils achètent en moyenne cinquante boîtes de médicaments par an, que le poste « pharmacie » de l’assurance maladie augmente régulièrement de plus de 10 % par an, ou encore que la France est le premier pays pour la consommation de psychotropes dans le monde, et que les médicaments du système nerveux représentent 20 % des médicaments prescrits. La place privilégiée qu’occupe les médicaments dans la thérapeutique en fait un élément central de la consultation, dans la mesure où celle-ci se termine presque toujours par la rédaction d’une ordonnance, ce qui a fait dire à Dagognet (1996) que « le remède est la concrétisation de l’acte médical ». À la différence des autres outils existant dans le champ de la médecine, les médicaments ont ceci de particulier qu’ils sont disponibles, utilisables et utilisés directement
https://www.cairn.info/le-patient-le-medecin-et-l-ordonnance--9782130517269-page-41.htm
La prescription "illustrée"

La compliance
https://www.cairn.info/le-patient-le-medecin-et-l-ordonnance--9782130517269-page-41.htm
La prescription "illustrée"

La compliance
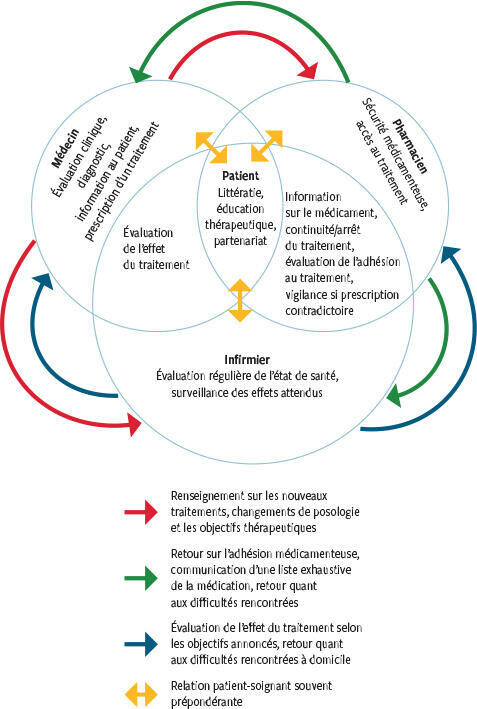
Collaboration entre les professionnels de soins
Dans un contexte ambulatoire, les patients sont souvent suivis par plusieurs professionnels de soins (médecins généralistes et/ou spécialistes et pharmaciens) et à cela peuvent s’ajouter d’autres prestataires comme les infirmiers. S’il est indubitable que chacun travaille en souhaitant coordonner ses actions avec celles des autres, la communication peut néanmoins rester insuffisante. Ceci peut entraîner des frustrations de la part des professionnels et un sentiment d’incompréhension du patient, ce qui devient un terreau favorisant une mauvaise adhésion médicamenteuse, traduction d’une insatisfaction générale ou encore des doutes quant à la qualité de sa prise en charge.8 Comment donc favoriser la communication entre les différents intervenants ?
• La communication interprofessionnelle doit être améliorée pour favoriser une adhésion médicamenteuse optimale
• Patients et/ou proches aidants et professionnels de la santé complètent leur expertise lorsqu’il s’agit de détecter des événements indésirables liés aux médicaments, terreau favorisant une meilleure adhésion médicamenteuse
• Des moyens concrets offerts par la pharmacie ainsi que par l’infirmier intervenant au domicile pour soutenir le patient autonome ou non dans la prise de ses traitements sont à disposition
https://www.revmed.ch/revue-medicale-suisse/2022/revue-medicale-suisse-803/optimiser-l-adhesion-medicamenteuse-en-ambulatoire.-interconnexion-entre-patients-infirmiers-a-domicile-pharmaciens-et-medecins REVUE MEDICALE SUISSE
Jung M, Lee BJ, Lee S, Shin J. Clinical outcomes and predictors of a gap in direct-acting oral anticoagulant therapy in the elderly: A time-varying analysis of a nationwide cohort study. Thromb Res. 2023 Apr 25;226:61-68. doi: 10.1016/j.thromres.2023.04.018. Epub ahead of print. PMID: 37121013.
Résultats cliniques et facteurs prédictifs d'un oubli dans le traitement anticoagulant oral à action directe chez les personnes âgées : une analyse variable dans le temps d'une étude de cohorte à l'échelle nationale
https://pubmed.ncbi.nlm.nih.gov/37121013/
Introduction
Comme les anticoagulants oraux à action directe (AOD) ont des demi-vies courtes d'environ 12 h, même un court intervalle dans le traitement par AOD peut diminuer les effets de l'anticoagulation, augmentant ainsi les risques de résultats cliniques indésirables.
Notre objectif était d'évaluer les conséquences cliniques d'une lacune dans la thérapie AOD avec la fibrillation auriculaire (FA) et d'identifier ses facteurs prédictifs potentiels.
Comme les anticoagulants oraux à action directe (AOD) ont des demi-vies courtes d'environ 12 h, même un court intervalle dans le traitement par AOD peut diminuer les effets de l'anticoagulation, augmentant ainsi les risques de résultats cliniques indésirables.
Notre objectif était d'évaluer les conséquences cliniques d'une lacune dans la thérapie AOD avec la fibrillation auriculaire (FA) et d'identifier ses facteurs prédictifs potentiels.
Matériels et méthodes
Dans cette étude de cohorte rétrospective, nous avons inclus des utilisateurs de DOAC âgés de plus de 65 ans atteints de FA à partir de la base de données nationale coréenne sur les réclamations de 2018. Nous avons défini une lacune dans le traitement par AOD comme aucune réclamation pour un AOD un ou plusieurs jours après la date d'échéance d'une ordonnance de renouvellement. Nous avons utilisé une méthode d'analyse variable dans le temps. Le critère de jugement principal était un critère composite de décès et d'événements thrombotiques, y compris un AVC ischémique/un accident ischémique transitoire ou une embolie systémique. Les prédicteurs potentiels d'un écart comprenaient des facteurs sociodémographiques et cliniques.
Dans cette étude de cohorte rétrospective, nous avons inclus des utilisateurs de DOAC âgés de plus de 65 ans atteints de FA à partir de la base de données nationale coréenne sur les réclamations de 2018. Nous avons défini une lacune dans le traitement par AOD comme aucune réclamation pour un AOD un ou plusieurs jours après la date d'échéance d'une ordonnance de renouvellement. Nous avons utilisé une méthode d'analyse variable dans le temps. Le critère de jugement principal était un critère composite de décès et d'événements thrombotiques, y compris un AVC ischémique/un accident ischémique transitoire ou une embolie systémique. Les prédicteurs potentiels d'un écart comprenaient des facteurs sociodémographiques et cliniques.
Résultats et conclusions
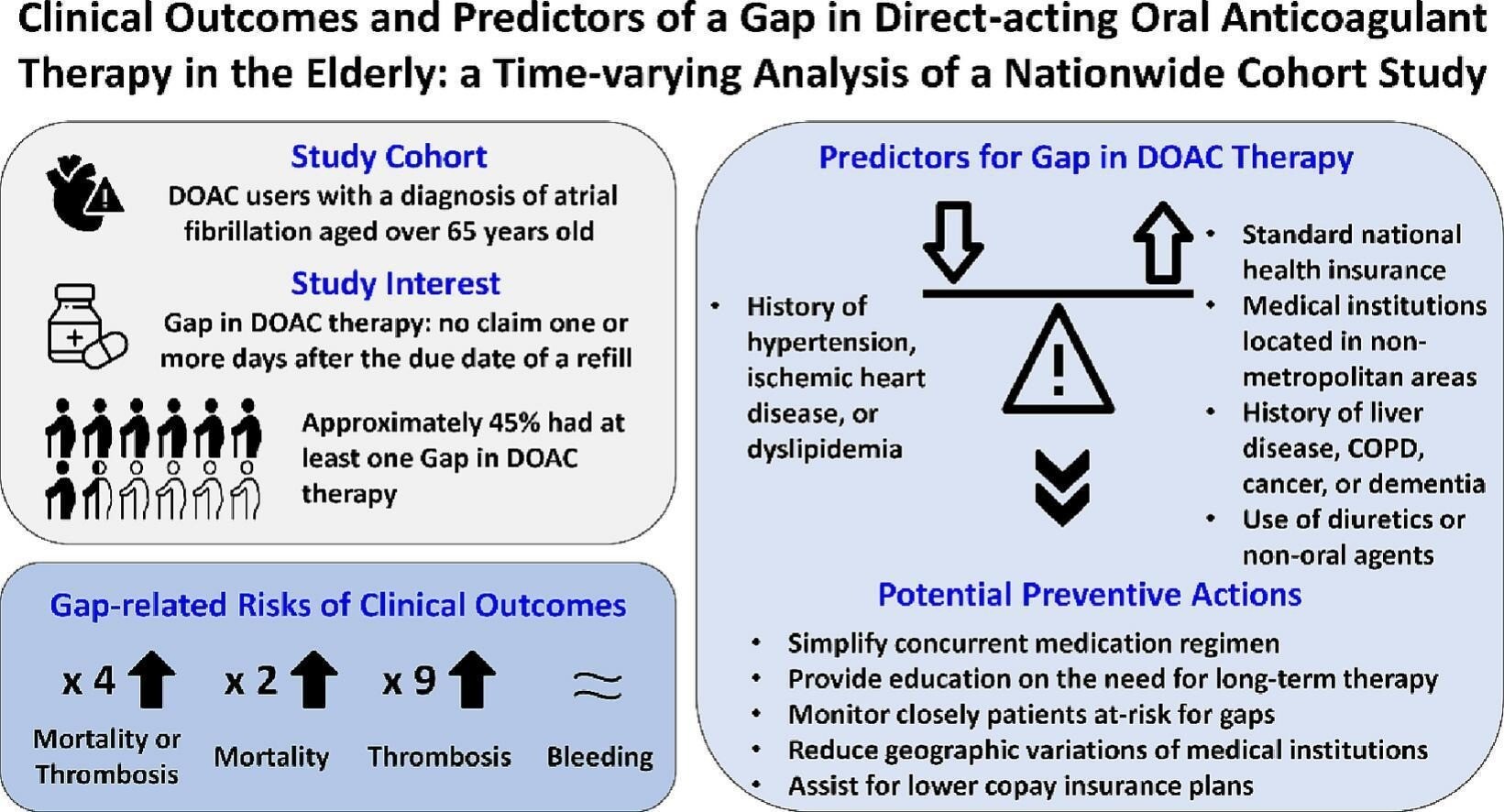
Parmi 11 042 utilisateurs d'AOD, 4 857 (44,0 %) patients avaient au moins un oubli
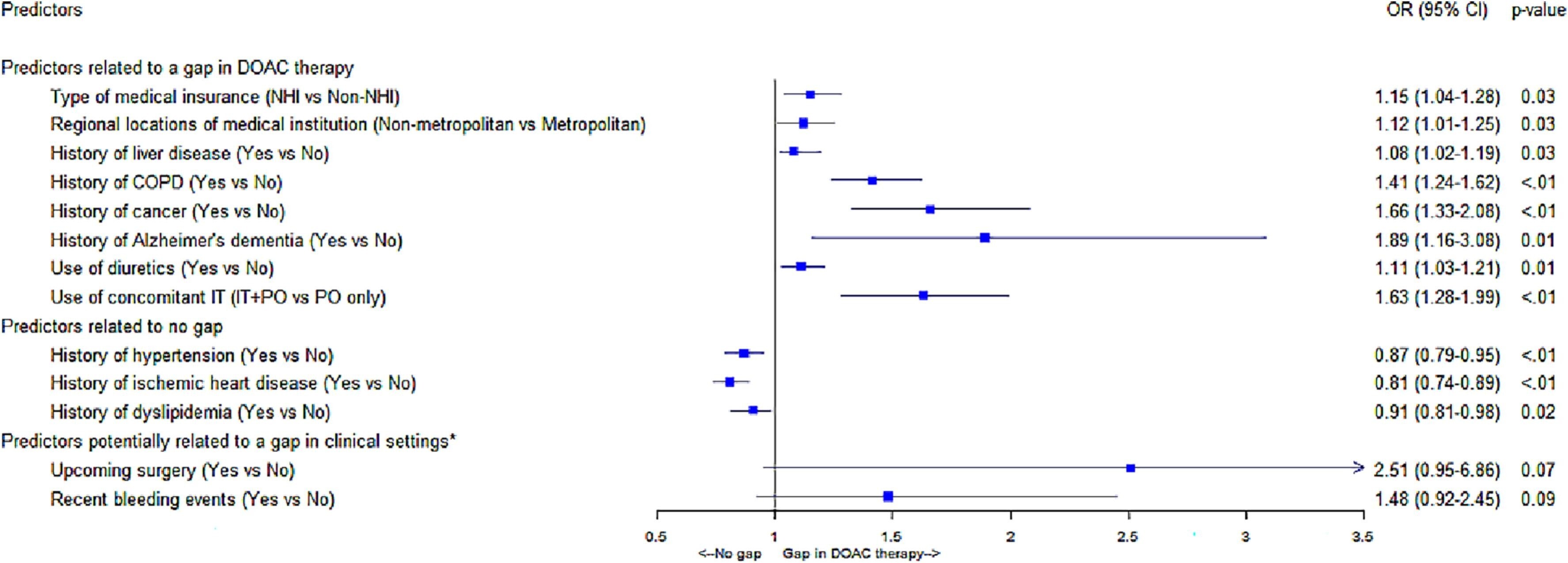
L'assurance maladie nationale standard, les emplacements non métropolitains des établissements médicaux, les antécédents de maladie du foie, de maladie pulmonaire obstructive chronique, de cancer ou de démence, et l'utilisation de diurétiques ou d'agents non oraux étaient associés à des risques accrus d'écart.
En revanche, des antécédents d'hypertension, de cardiopathie ischémique ou de dyslipidémie étaient associés à une diminution du risque d'écart.
Un court intervalle dans le traitement par AOD était significativement associé à un risque plus élevé de résultat principal par rapport à l'absence d'intervalle (risque relatif 4,04, intervalle de confiance à 95 % 2,95-5,52).
Les prédicteurs pourraient être utilisés pour identifier les patients à risque afin de fournir un soutien supplémentaire pour éviter un oubli
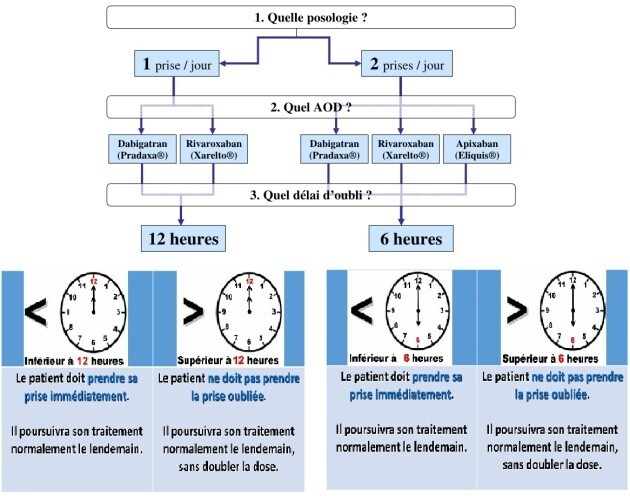
Gestion de l'oubli AOD
Parmi 11 042 utilisateurs d'AOD, 4 857 (44,0 %) patients avaient au moins un oubli
L'assurance maladie nationale standard, les emplacements non métropolitains des établissements médicaux, les antécédents de maladie du foie, de maladie pulmonaire obstructive chronique, de cancer ou de démence, et l'utilisation de diurétiques ou d'agents non oraux étaient associés à des risques accrus d'écart.
En revanche, des antécédents d'hypertension, de cardiopathie ischémique ou de dyslipidémie étaient associés à une diminution du risque d'écart.
Un court intervalle dans le traitement par AOD était significativement associé à un risque plus élevé de résultat principal par rapport à l'absence d'intervalle (risque relatif 4,04, intervalle de confiance à 95 % 2,95-5,52).
Les prédicteurs pourraient être utilisés pour identifier les patients à risque afin de fournir un soutien supplémentaire pour éviter un oubli


Graphique des prédicteurs d'une lacune dans le traitement par AOD .
Commentaire
VRAIE VIE : 50% des patients ne sont pas observants au bout d'1 an ! Alors soyons humble quand on prescrit, nécessité avant toute nouvelle prescription d'avoir vu les ordonnances des traitementrs en cours. Plus il il ya de madicéments, plus il ya de doutes quant à leur prise. Dans cet articles causes de l'oubli : Alzheimer (une évidence, distribtion des traitements pas un tiers obligatoire), la prise d'un diurétique, une chirurgie programmée et ou récente, une hémorragie récente, atteinte hépatique .....les patients font leur tri, et là ce n'est plus de l'oubli mais la non prise d'un médicament est leur décision, on n'est pas dans l'oubli.
Commentaire
VRAIE VIE : 50% des patients ne sont pas observants au bout d'1 an ! Alors soyons humble quand on prescrit, nécessité avant toute nouvelle prescription d'avoir vu les ordonnances des traitementrs en cours. Plus il il ya de madicéments, plus il ya de doutes quant à leur prise. Dans cet articles causes de l'oubli : Alzheimer (une évidence, distribtion des traitements pas un tiers obligatoire), la prise d'un diurétique, une chirurgie programmée et ou récente, une hémorragie récente, atteinte hépatique .....les patients font leur tri, et là ce n'est plus de l'oubli mais la non prise d'un médicament est leur décision, on n'est pas dans l'oubli.
Gestion de l'oubli AOD

http://www.omedit-centre.fr/AOD/co/Observance_et_oublis_de_prises.html
L'article analysé concerne les patient en FA. Pour la MTEV c'est la même chose
Par contre en cas d'extention d'une TVP , ou une nouvellee TVP et ou EP chez un patient traité par AOD, il faut rechercher l'oubli. Une activité anti Xa AOD permettra d'éliminer ou d'affirmer que l'AOD n'a pas été pris et cela évitera de se lancer dans la recherche d'un cancer, le bon sens prévaut toujours......
Mieux gérer la prise des médicament en 7 points
L'article analysé concerne les patient en FA. Pour la MTEV c'est la même chose
Par contre en cas d'extention d'une TVP , ou une nouvellee TVP et ou EP chez un patient traité par AOD, il faut rechercher l'oubli. Une activité anti Xa AOD permettra d'éliminer ou d'affirmer que l'AOD n'a pas été pris et cela évitera de se lancer dans la recherche d'un cancer, le bon sens prévaut toujours......
Mieux gérer la prise des médicament en 7 points
Que vous soyez un proche aidant ou un adulte plus âgé, votre routine quotidienne implique de nombreuses tâches qui deviennent plus compliquées avec le temps. L’une d’entre elles est de gérer vos médicaments.
En vieillissant, nous sommes également confrontés à des problèmes de santé chroniques qui nécessitent des traitements médicaux réguliers. En Amérique du Nord, les personnes âgées consomment plus de médicaments – sur ordonnance, en vente libre ou en suppléments – que tout autre groupe d’âge. Gérer tous les médicaments que nous devons prendre, souvent plusieurs fois par jour, tout en effectuant toutes les autres activités de la vie quotidienne peut rapidement devenir accablant.
Pour vous aider, nous avons identifié sept conseils qui peuvent faciliter la vie et réduire le stress et l’incertitude entourant la gestion des médicaments.
1. Faites une liste
Faire une liste des médicaments que vous prenez, leur forme (pilule, liquide, quelle couleur, etc.), l’heure à laquelle vous les prenez et pour quelle(s) condition(s) médicale(s), peut vous aider à avoir un plan détaillé facile à suivre. Vous pouvez toujours vous y référer lorsque vous n’êtes pas sûr de la pilule à prendre ou du moment où vous devriez prendre votre prochain médicament. Il est essentiel de tenir cette liste à jour et de la confirmer auprès de votre médecin ou de votre pharmacien
2.Obtenez de l’aide de la famille et des amis
La famille et les amis sont là pour vous aider! Vous pouvez partager avec eux les détails de votre plan de traitement (ou même leur donner une copie de votre liste de médicaments) et ils peuvent vous aider avec des rappels ou messages. Ils peuvent aussi simplement répondre à vos questions si vous ne vous souvenez plus quelle pilule prendre ou l’heure à laquelle la prendre. Si vous vivez dans une maison de retraite ou dans un centre d’aide à la vie autonome, des services (souvent payants) sont également offerts pour vous aider à prendre vos médicaments
3. Parlez-en avec votre médecin et votre pharmacien
Il est essentiel de demander à votre médecin et à votre pharmacien des informations sur votre traitement et votre prise de médicaments. Ils peuvent aider à simplifier votre liste de médicaments et parfois trouver des pilules pouvant être prises une fois par jour au lieu de 3 ou 4 fois. Un pharmacien peut également vous aider à préparer des doses spécifiques dans un pilulier.
4. Apprenez à connaître votre état de santé et vos médicaments
Il a été prouvé lors d’études en recherche que de connaître votre maladie, comment elle vous affecte ainsi que la façon dont la médication vous aide, augmente les chances que vous suiviez votre prescription et que vous n’oubliez pas de prendre votre médicament.
5. Liez vos médicaments à une activité quotidienne
Une nouvelle approche qui s’est également avérée efficace consiste à lier vos médicaments à quelque chose que vous faites régulièrement. Cela peut être aussi simple que de dire et de répéter «Au petit déjeuner, je prends cette pilule» ou «Après ma douche du soir, je prends ce médicament»
6. Utilisez un pilulier
Les piluliers ne sont ni nouveaux ni révolutionnaires. Cet outil organisationnel simple, que vous pouvez trouver dans notre boutique, vous aide à organiser vos médicaments quotidiens en doses pour plusieurs jours. Les piluliers permettent souvent d’identifier l’heure à laquelle le médicament doit être pris pour éviter tout doute. Récemment, les piluliers sont devenus plus technologiques et peuvent maintenant inclure des alarmes intégrées.
7. Applications d’appareil portatif ou alertes de calendrier
Si vous possédez un téléphone intelligent ou une tablette, de nombreuses applications ont été développées pour aider à se souvenir et à suivre la prise de médicaments. Certaines applications permettent même d’ajouter des notes personnelles, comme des observations ou questions. Vous pouvez également ajouter des alertes de calendrier dans votre appareil. Elles sont facilement répétées pour plusieurs jours et semaines et peuvent fournir un rappel simple et efficace.
Faire une liste des médicaments que vous prenez, leur forme (pilule, liquide, quelle couleur, etc.), l’heure à laquelle vous les prenez et pour quelle(s) condition(s) médicale(s), peut vous aider à avoir un plan détaillé facile à suivre. Vous pouvez toujours vous y référer lorsque vous n’êtes pas sûr de la pilule à prendre ou du moment où vous devriez prendre votre prochain médicament. Il est essentiel de tenir cette liste à jour et de la confirmer auprès de votre médecin ou de votre pharmacien
2.Obtenez de l’aide de la famille et des amis
La famille et les amis sont là pour vous aider! Vous pouvez partager avec eux les détails de votre plan de traitement (ou même leur donner une copie de votre liste de médicaments) et ils peuvent vous aider avec des rappels ou messages. Ils peuvent aussi simplement répondre à vos questions si vous ne vous souvenez plus quelle pilule prendre ou l’heure à laquelle la prendre. Si vous vivez dans une maison de retraite ou dans un centre d’aide à la vie autonome, des services (souvent payants) sont également offerts pour vous aider à prendre vos médicaments
3. Parlez-en avec votre médecin et votre pharmacien
Il est essentiel de demander à votre médecin et à votre pharmacien des informations sur votre traitement et votre prise de médicaments. Ils peuvent aider à simplifier votre liste de médicaments et parfois trouver des pilules pouvant être prises une fois par jour au lieu de 3 ou 4 fois. Un pharmacien peut également vous aider à préparer des doses spécifiques dans un pilulier.
4. Apprenez à connaître votre état de santé et vos médicaments
Il a été prouvé lors d’études en recherche que de connaître votre maladie, comment elle vous affecte ainsi que la façon dont la médication vous aide, augmente les chances que vous suiviez votre prescription et que vous n’oubliez pas de prendre votre médicament.
5. Liez vos médicaments à une activité quotidienne
Une nouvelle approche qui s’est également avérée efficace consiste à lier vos médicaments à quelque chose que vous faites régulièrement. Cela peut être aussi simple que de dire et de répéter «Au petit déjeuner, je prends cette pilule» ou «Après ma douche du soir, je prends ce médicament»
6. Utilisez un pilulier
Les piluliers ne sont ni nouveaux ni révolutionnaires. Cet outil organisationnel simple, que vous pouvez trouver dans notre boutique, vous aide à organiser vos médicaments quotidiens en doses pour plusieurs jours. Les piluliers permettent souvent d’identifier l’heure à laquelle le médicament doit être pris pour éviter tout doute. Récemment, les piluliers sont devenus plus technologiques et peuvent maintenant inclure des alarmes intégrées.
7. Applications d’appareil portatif ou alertes de calendrier
Si vous possédez un téléphone intelligent ou une tablette, de nombreuses applications ont été développées pour aider à se souvenir et à suivre la prise de médicaments. Certaines applications permettent même d’ajouter des notes personnelles, comme des observations ou questions. Vous pouvez également ajouter des alertes de calendrier dans votre appareil. Elles sont facilement répétées pour plusieurs jours et semaines et peuvent fournir un rappel simple et efficace.
Dans l’ensemble, gérer et adhérer à votre régime de médicaments est sans aucun doute un défi, et pourtant, pour votre santé et votre sécurité, vous devez le faire très attentivement. Ces conseils peuvent vous aider à atteindre cet objectif.
https://info.eugeria.ca/7-astuces-pour-ne-pas-oublier-de-prendre-ses-medicaments/
A LIRE
https://www.msdmanuals.com/fr/professional/g%C3%A9riatrie/traitement-m%C3%A9dicamenteux-chez-les-personnes-%C3%A2g%C3%A9es/revue-g%C3%A9n%C3%A9rale-de-la-pharmacoth%C3%A9rapie-chez-les-personnes-%C3%A2g%C3%A9es
https://info.eugeria.ca/7-astuces-pour-ne-pas-oublier-de-prendre-ses-medicaments/
A LIRE
https://www.msdmanuals.com/fr/professional/g%C3%A9riatrie/traitement-m%C3%A9dicamenteux-chez-les-personnes-%C3%A2g%C3%A9es/revue-g%C3%A9n%C3%A9rale-de-la-pharmacoth%C3%A9rapie-chez-les-personnes-%C3%A2g%C3%A9es

