"être ou ne pas être telle est la question " William Shakespeare
"Le caractère asymptomatique d'une sténose carotidienne est habituellement défini par l'absence d'infarctus cérébral ou d'accident ischémique transitoire (AIT) en rapport avec cette sténose au cours des 6 mois précédents." Jean Louis Mas
"Une sténose carotide asymptomatique est donc définie comme sans aucun antécédent neurologique déficitaire focalisé, hémisphérique ou oculaire, dans le territoire homolatéral à la sténose dans les 4 à 6 mois précédents." François Becker
" Rien n'est aussi dangereux que la certitude d'avoir raison " François Jacob
Musialek P, Rosenfield K, Siddiqui AH, Grunwald IQ. Carotid Stenosis and Stroke: Medicines, Stents, Surgery-"Wait-and-See" or Protect?Sténose carotidienne et accident vasculaire cérébral : médicaments, stents, chirurgie : « attendre et voir » ou protéger ?
Thromb Haemost. 2024 Sep;124(9):815-827. doi: 10.1055/a-1952-1159. Epub 2022 Sep 28. PMID: 36170885; PMCID: PMC11349427.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC11349427/
Article libre d'accès
Sténose carotidienne et mécanismes d'accident vasculaire cérébral
"L’AVC, une maladie vasculaire du cerveau, est la cause la plus fréquente d’invalidité complexe et une cause majeure de décès dans le monde. L’AVC, avec son impact négatif majeur sur les personnes touchées, leurs familles et la société, est l’un des événements les plus redoutés de la vie.
Près de la moitié des survivants d’un AVC seront handicapés et dépendants, et un sur sept nécessitera des soins institutionnels permanents.
En raison de l’effet négatif profond des handicaps mentaux et physiques liés à l’AVC sur la qualité de vie, une proportion significative de victimes d’AVC indiquent qu’elles auraient préféré la mort à leur vie après l’AVC.
Seule une minorité d’AVC sont précédés d’un accident ischémique transitoire (AIT), un avertissement qui permet une intervention rapide pour réduire le risque de lésions cérébrales permanentes.
Plus de 80 % des AVC surviennent sans aucun avertissement clinique.
Il y a donc un rôle fondamental pour des mesures préventives efficaces. La gestion optimale de l’AVC devrait être préventive plutôt que réactive à l’événement dévastateur qui s’est déjà produit.
Malgré les progrès incontestables réalisés dans la prévention pharmacologique et non pharmacologique, la charge des maladies cardiovasculaires (y compris les accidents vasculaires cérébraux) ne diminuera pas, mais augmentera plutôt, au cours des 25 prochaines années.
Les estimations récentes de la charge des accidents vasculaires cérébraux en Europe indiquent une augmentation de l'incidence des accidents vasculaires cérébraux de +3 % d'ici 2047 et une augmentation d'environ 30 % du nombre de personnes vivant avec un accident vasculaire cérébral.
La sténose athéroscléreuse de l'artère carotide est un facteur de risque mécanique majeur modifiable d'accident vasculaire cérébral ischémique.
La rupture et/ou l'érosion de la plaque peuvent conduire à la formation d'un thrombus focal qui peut obstruer la lumière, provoquant un accident vasculaire cérébral lié à un compromis hémodynamique.
L'occlusion thrombotique de l'artère carotide interne est peu responsable de la thrombolyse intraveineuse et est associée à une taille d'infarctus importante et à un mauvais résultat fonctionnel.
Un autre mécanisme d'accident vasculaire cérébral est l'athérothromboembolie cérébrale, entraînant l'occlusion d'un ou de plusieurs vaisseaux de branche intracrânienne et l'infarctus du tissu cérébral alimenté par ces branches.
Des scénarios contemporains réels d'accident vasculaire cérébral ischémique aigu dû à une sténose carotidienne athérothrombotique sont démontrés dans Fig. 1 (tous les patients présentant un accident vasculaire cérébral aigu d'origine carotidienne dans un délai d'un mois)."
La suite en deux infographies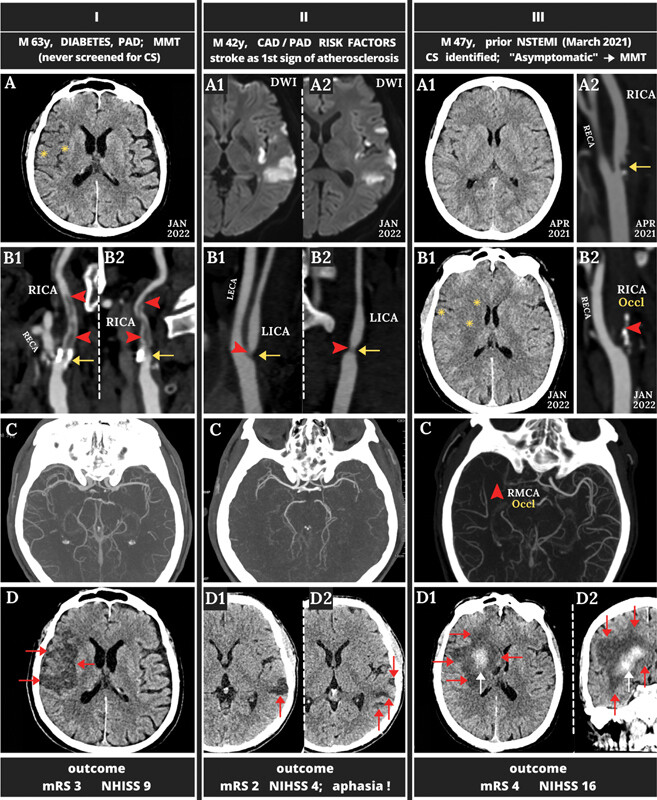
Cette figure présente trois types d'accident vasculaire cérébral ischémique, mécaniquement liés à une sténose carotidienne athérothrombotique : Le panneau I illustre un accident vasculaire cérébral ischémique aigu dû à une (sous-)occlusion de l'artère carotide (segment extracrânien) avec un gros thrombus provenant de la lésion athéroscléreuse. Le panneau II montre une sténose serrée comme mécanisme sous-jacent. Le panneau III montre un accident vasculaire cérébral « en tandem » avec migration d'une partie du thrombus d'origine carotidienne interne (progression de la sténose vers une occlusion thrombotique) dans le système vasculaire intracrânien. Les exemples sont tirés de patients consécutifs ayant subi un accident vasculaire cérébral ischémique aigu dû à une sténose carotidienne. Les accidents vasculaires cérébraux des patients I à III se sont présentés sans aucun symptôme d'avertissement préalable, ce qui correspond à environ 80 % des présentations d'accident vasculaire cérébral. La chronologie de l'imagerie va de haut en bas. Les images cérébrales sont en vue axiale, à l'exception de III-D2 qui est une présentation coronale. Toutes les images carotidiennes sont en vue coronale. Chez les patients I et II, l'hémisphère gauche est dominant ; chez le patient III, l'hémisphère droit. La gravité de la sténose était de 74 % (par zone de lumière)/56 % (diamètre de la sténose) chez le patient I, de 87 % (par zone de lumière)/64 % (diamètre de la sténose) chez le patient II et de 78 % (par zone de lumière)/61 % (diamètre de la sténose) chez le patient III. 29 30 Les étoiles jaunes (IA, III-B1) chez les patients I et III indiquent une ischémie cérébrale précoce sur la tomodensitométrie (TDM) cérébrale au moment de la présentation. Chez le patient II, l'imagerie par résonance magnétique pondérée en diffusion à l'admission (II-A1/A2) a montré une restriction de diffusion (zones hyperintenses) dans l'hémisphère gauche. Les lésions étaient également visibles sur l'imagerie de récupération par inversion atténuée par le liquide, ce qui correspond à des lésions cérébrales établies. Les patients I et III ont reçu une thérapie thrombolytique intraveineuse (IVT) qui, dans les deux cas, s'est avérée cliniquement inefficace, ce qui correspond aux taux de recanalisation rapportés de < 10 % dans les accidents vasculaires cérébraux par occlusion carotidienne. Le patient II s'est présenté au-delà de la fenêtre de temps de 4,5 heures pour la thrombolyse. Les flèches jaunes indiquent la lésion coupable (carotidienne) (I-B1/B2, II-B1/B2, III-B2). Les pointes de flèches rouges (toutes les images B et III-C) indiquent un thrombus. Les images en C montrent l'angiographie CT au moment de la présentation. Les trois patients montrent la présence de collatérales intracrâniennes ; celles-ci, cependant, sont rarement capables de compenser de manière durable une occlusion brutale de l'artère carotide. Les flèches rouges (D) montrent la zone infarcie à la sortie. Les flèches blanches (III-D1/D2) illustrent la transformation hémorragique survenue chez le patient III. Les résultats cliniques sont fournis au bas de la figure. Un score de Rankin modifié (mRS) de 2 indique une invalidité légère (le patient est capable de s'occuper de ses propres affaires sans assistance, mais incapable d'effectuer toutes les activités précédentes) ; mRS 3 signifie une invalidité modérée (le patient a besoin d'une certaine aide, mais est capable de marcher sans assistance) ; mRS 4 représente une invalidité modérément sévère (le patient est incapable de s'occuper de ses propres besoins corporels sans assistance et incapable de marcher sans assistance). L'échelle d'AVC des National Institutes of Health (NIHSS) représente une échelle clinique de gravité de l'AVC (≤ 6 AVC mineurs ; > 6 AVC majeurs). La plaque carotidienne extra crânienne thrombotiquement active est un facteur de risque mécaniste majeur d'AVC ischémique. 10 Les AVC chez les patients I et III étaient probablement évitables avec une revascularisation à faible risque 20 57 58 en plus du MMT. Français À noter que la présence d'AOMI ou de CAD augmente le risque de CS tandis que le diabète (patient I) est un facteur de risque important d'AVC chez les CS. 35 36 37 Le patient III n'a pas été revascularisé en raison d'une croyance largement répandue (malgré le manque de données) selon laquelle le MMT offrait une protection suffisante contre les AVC liés au CS (voir le texte pour les références). Après l'AVC, les patients I et III n'étaient plus éligibles à une revascularisation carotidienne en raison d'une perte importante de tissu cérébral avec un mRS ≥ 3, ce qui a entraîné un rapport risque/bénéfice élevé pour l'intervention. Le patient II a ensuite subi une revascularisation endovasculaire non compliquée de la lésion responsable 12 jours après l'événement ; cela n'a pas résolu son aphasie prononcée et ses déficits neurologiques liés à l'AVC, mais réduirait le risque d'un autre AVC.
Les pointes de flèches rouges indiquent un thrombus. CAD, maladie coronarienne ; CS, sténose de l'artère carotide ; LECA, artère carotide externe gauche ; LICA, artère carotide interne gauche ; MMT, traitement médical maximal ; 20 53 NSTEMI, infarctus du myocarde sans sus-décalage du segment ST ; Occl, occlusion ; PAD, maladie artérielle périphérique ; RECA, artère carotide externe droite ; RICA, artère carotide interne droite ; RMCA, artère cérébrale moyenne droite.
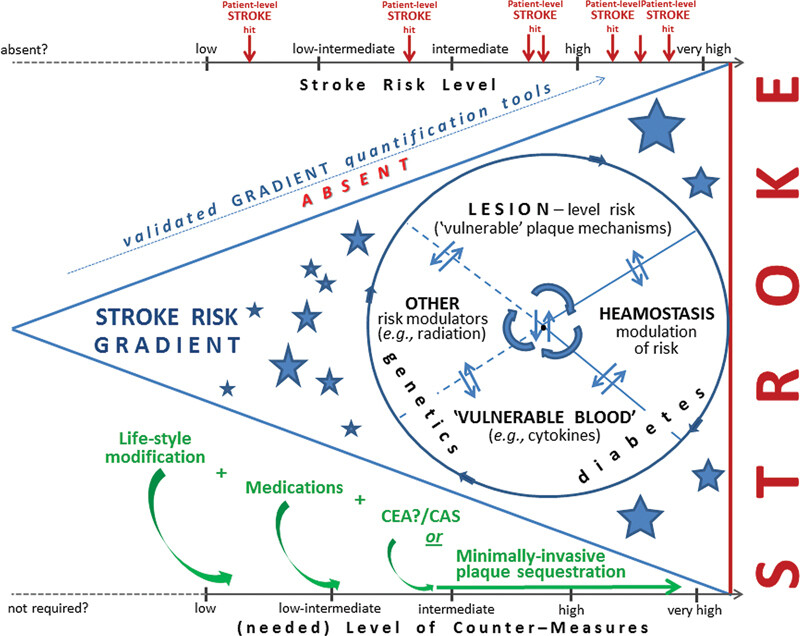
La « roulette » de la gestion contemporaine du risque d’AVC dans la sténose carotidienne.
Conclusion
"Les accidents vasculaires cérébraux, y compris ceux d'origine mécanistique liés à l'athérosclérose carotidienne, devraient être prévenus plutôt que subis, avec toutes les conséquences que cela implique, par les personnes touchées par un AVC et leurs familles.
La pharmacothérapie optimisée (« maximale ») contemporaine, l'approche thérapeutique de première intention pour l'ASxCS, associée à une modification du mode de vie peut réduire (ou retarder) le risque d'AVC.
Cependant, la pharmacothérapie, même si elle est optimisée, ne protège pas suffisamment contre les AVC liés à la sténose carotidienne. Les patients MMT continuent de rejoindre les cohortes symptomatiques des essais contemporains de revascularisation carotidienne. Ces patients ont déjà subi une perte symptomatique de leur tissu cérébral, démontrant l'échec de la stratégie « d'attente et d'observation » dans l'ASxCS
La revascularisation, en plus du TMM, aurait idéalement dû être proposée à ces patients avant qu'ils ne deviennent handicapés .
Le traitement doit être préventif plutôt que réactif et doit être sûr et efficace, y compris le bénéfice à long terme pour le patient en l'absence d'événements indésirables liés au traitement.
Des données récentes indiquent que moins de 20 patients non sélectionnés présentant une sténose carotidienne importante doivent être revascularisés (nombre nécessaire à revasculariser (NNR)) pour prévenir un accident vasculaire cérébral. Le NNR est susceptible d'être significativement plus faible chez les patients présentant un niveau de lésion accru et/ou des caractéristiques de risque clinique.
Cela dit, le principe cardinal de tout traitement préventif (y compris la revascularisation carotidienne pour réduire le risque d'accident vasculaire cérébral) est que le bénéfice doit l'emporter sur le risque.
Il existe actuellement de nombreuses preuves de niveau 1 indiquant que la revascularisation carotidienne conventionnelle percutanée (par exemple, Trans fémorale ou Trans radiale) par SAC conventionnelle utilisant des stents de première génération (monocouche) est à long terme aussi sûre et efficace que la chirurgie conventionnelle. La chirurgie moins invasive, utilisant l'approche Trans cervicale avec inversion de flux transitoire robuste pour protéger le cerveau, est une option thérapeutique intéressante pour les opérateurs qui souhaitent éviter de traverser la crosse aortique.

Si elles sont associées à un stent de scellement de plaque, les approches percutanées et TCR peuvent s'avérer supérieures à l'EAC conventionnelle ou à la SAC conventionnelle utilisant des stents de première génération. Le risque posé par l'intervention, même s'il est faible, doit toujours être mis en balance avec le risque d'accident vasculaire cérébral en l'absence d'intervention. L'analyse du risque doit prendre en compte les lésions cliniques, physiologiques, d'imagerie (cérébrales et autres) et les caractéristiques comorbides individuelles du patient.
La stratification du risque d'AVC dans l'ASxCS reste un défi majeur car les échelles cliniquement applicables (telles que celles disponibles pour guider la prise de décision thérapeutique pour réduire le risque d'AVC dans la FA paroxystique ) n'existent pas encore pour l'ASxCS et sont absolument nécessaires.
Les preuves s'accumulent selon lesquelles le nouveau paradigme du scellement de plaque percutané, neuroprotégé de manière appropriée et minimalement invasif peut démontrer une supériorité à court et à long terme par rapport aux autres options de prise en charge.
Les progrès des connaissances médicales ne doivent pas être négligés.
Conformément au principe de la médecine fondée sur les preuves, il est du devoir du clinicien d'appliquer les meilleures preuves contemporaines disponibles plutôt que d'attendre passivement de « nouvelles » preuves d'ECR qui peuvent être gravement biaisées par la sélection des patients et qui peuvent ou non arriver. La prise de décision qui, dans la pratique clinique contemporaine, intègre les caractéristiques de risque au niveau des patients et des lésions ASxCS continue d'être fondée sur des preuves.
Aujourd'hui, le patient joue un rôle central dans les décisions concernant ses soins médicaux. Les patients des catégories de population à risque méritent des informations complètes pour prendre des décisions thérapeutiques concernant les thérapies conçues pour prévenir l'AVC.
Les patients des catégories à risque méritent des informations complètes pour les aider à prendre des décisions thérapeutiques concernant les thérapies conçues pour prévenir l'AVC. La préférence des patients est généralement et de manière écrasante de recevoir un traitement préventif de l'AVC qui soit efficace à court et à long terme et délivré avec un faible risque procédural et le moins invasif possible. Les patients ASxCS présentant une sténose diamètre de 60 à 99% et un risque accru d'AVC doivent être envisagés pour une revascularisation.
Les patients présentant un risque accru d'accident vasculaire cérébral doivent recevoir un traitement de fond et se voir offrir la possibilité d'interventions modernes à faible risque (taux de complications péri procédurales minimal, durabilité à long terme) pour prévenir les accidents vasculaires cérébraux associés à une sténose carotidienne.
La stratégie « attendre que l'accident vasculaire cérébral se produise » (c'est-à-dire revasculariser seulement une fois que le patient devient symptomatique) devient inacceptable lorsque le risque d'une intervention percutanée de « réparation » est réduit à environ 1 % par rapport au risque annuel d'accident vasculaire cérébral pouvant atteindre 2,5 % chez les patients ASxCS en clinique vasculaire sous pharmacothérapie optimisée.
Les sténose carotidiennes symptomatiques , sténose d'au moins 70% sont à "opérer" stent ou chirurgie + traitement médical optimal, en tenant compte des souhaits du patient
Les sténose carotidiennes asymptomatiques , sténose d'au moins 70% et plus sont à "opérer" stent ou chirurgie + traitement médical optimal , si notion de progression de la sténose au cours du suivi, si d'emblée à 80% , puis au cas par cas en tenant compte des souhaits du patient. Il faudra toujours tenir compte des facteurs de comorbidité de l'état du patient , notamment de son espérance de vie (5 ans?). Enfin une RCP peut être très utile
La prise de décision clinique chez les patients ASxCS doit être fondée sur des faits et non sur un "vœux pieux"
Affaire à suivre.......... mais à relire :
Entretien avec François BECKER : Sténose carotidienne asymptomatique
Question 4 : A partir de quel degré de sténose asymptomatique doit-on envisager un traitement chirurgical
A la suite de l’étude ACAS (1987-1993), le seuil d’indication opératoire était sténose > 60% (plus petit diamètre luminal vs diamètre luminal de l’ACI distale où les parois sont parallèles). Il est monté à 70% avec l’étude ACST (1993-2003).
Actuellement le degré de sténose n’est plus que la 1ère étape du diagnostic. Il faut ensuite préciser les caractères de la sténose tant au point de vue du risque thrombo-embolique que du risque hémodynamique.
En effet, l’ensemble des études suggère que, sous traitement médical optimal (TMO), le risque annuel d’AVC ischémique homolatéral à une sténose carotide asymptomatique se situe actuellement entre 0,5 et 1 % / an. Si le TMO est appliqué et si on est logique, la place pour une indication opératoire est restreinte.
Il faut aussi prendre en compte l’espérance de vie du patient, une espérance de vie > 5 ans est un critère dans l’indication opératoire pour sténose carotide asymptomatique et ce quel que soit l’âge du patient (ESVS guidelines 2018).
Maintenant je ne suis pas naïf, des guidelines à la vraie vie, d’autres critères sur lesquels je ne m’étendrai pas interviennent dans les indications opératoires. Les taux d’interventions pour sténose carotide asymptomatique parmi l’ensemble des interventions pour sténose carotide laissent perplexe : 90% aux USA, 65-70% en Italie et en France, 40-45% en Hongrie et en Suisse, 33% en Australie, 15-25% en Finlande, Norvège, Suède et Royaume-Uni, 0% au Danemark ! (données 2004-2010).
Question 5 : Quels sont les paramètres de vulnérabilité de la sténose dont on dispose. Est-ce que la vulnérabilité de la plaque est aujourd’hui un paramètre important décisionnel ?
Je n’aime pas trop ce terme de vulnérabilité de la plaque ou de la sténose. Vulnérable « qui est exposé à recevoir des coups, qui est exposé aux atteintes de la maladie, … », alors que là ,c’est l’inverse , c’est la plaque ou la sténose qui est l’agresseur pour le cerveau. Tu veux parler de l’identification des lésions carotides probablement à plus haut risque d’être responsable d’un AVC ischémique. Cinq pistes ont été retenues (toutefois sur des études portant sur de faibles effectifs) :
1- Patients avec infarctus cérébral silencieux,
2- Progression sténosante de la lésion,
3- Risque thrombo-embolique,
4- Risque hémodynamique et .....peut-être
5- Marqueurs biologiques ?
La présence d’un infarctus cérébral non-lacunaire asymptomatique dans le territoire de l’ACI sténosée est retenue in ESVS Guidelines 2018 (RR 3 - IC95% 1.46-6.29, p 0,002).
L’évolution sténosante de la lésion (plaque, sténose) est lente, une progression « rapide » est a priori le fait d’un hématome intra-plaque ou d’un thrombus. Pour les sténoses 50-99% stables le taux annuel d’AVCi, le risque, double avec la progression de la sténose dans une étude multicentrique observationnelle, l’augmentation du risque est plus net si la sténose progresse franchement rapidement RR 4,7 (95%IC: 2,3-9,6) dans un RCT multicentrique. Mais tout cela dépend de par qui et comment est fait le suivi, c’est surtout valable si c’est le même examinateur et si la rapidité d’évolution est appréciée sur un graphique.
L’évaluation du risque thrombo-embolique repose sur plusieurs paramètres : l’échostructure de la lésion (an-hypoéchogène, hypoéchogène-hétérogène) d’autant plus précise que l’on dispose d’un support informatique, la vascularisation de la lésion en écho de contraste, la détection de micro-embols ou HITS du côté de la lésion (monitoring Doppler transcrânien). En imagerie radiologique, analyse de la lésion en IRM de haute définition (la référence actuelle), le volume de la lésion en CT (risque proportionnel à la surface et au volume). Dans une méta-analyse le risque annuel d’AVCi pour les sténoses 50-99% diam est de 4.2% lorsque la sténose est à dominante anéchogène/hypoéchogène versus 1.6% lorsque la sténose est à dominante échogène. Dans une autre méta-analyse la détection de HITS augmente le risque annuel d’AVCi avec un OR à 2,61 (p 0,001). Dans une étude multicentrique, le risque annuel d’AVCi des sténoses 70-99% uniformément anéchogène/hypoéchogène avec détection de HITS du côté de la sténose est de 8.9% vs 0.8% dans le cas contraire.
L’évaluation du risque hémodynamique est assez facile en écho-Doppler si on veut bien s’en donner la peine avec la combinaison des critères suivants :
- mesure comparative des index de résistance au niveau des carotides communes (I.Vi),
- mesure comparative des débits carotidiens (en TAMV sur les ACC),
- évaluation comparative des signaux sylviens (amplitude et temps de montée),
- évaluation de la vasoréactivité cérébrale (par blocpnée-hyperpnée en 1ère intention, par test au CO2 en 2ème intention).
Le maintien du débit ACC malgré une sténose très serrée indique a priori une vasodilatation cérébrale pour compenser un défaut de suppléance par le polygone de Willis ; l’augmentation du temps de montée des signaux ACM et l’abolition unilatérale de la vasoréactivité cérébrale indique que la sténose ACI est mal suppléée. L’écho-Doppler cervical et transcrânien fait à mon sens mieux plus facilement et mieux le diagnostic de sténoses pseudo-occlusives de l’ACI que l’angio-MR ou l’angio-CT (la référence était l’artériographie conventionnelle numérisée avec les critères NASCET-Rothwell). Il est important de savoir faire ce diagnostic de sténose pseudo-occlusive (c’est-à-dire qui se comporte comme une occlusion complète) car c’est la sténose hyper-serrée de l’origine de l’ACI pour laquelle le bénéfice de la chirurgie est marginal à 2 ans et nul à 5 ans.
Des marqueurs biologiques sont en cours d’évaluation, l’hs-CRP apparait en bonne place.
Dernière question : carte blanche vers le futur.
Je crois avoir déjà laissé transpirer mes sentiments. Comme titrait R. Naylor dans le J Vasc Surg de juin 2009 « Who benefits most from intervention for asymptomatic carotid stenosis: patients or professionals? »
Les études princeps ont été menées pour défendre la chirurgie et valider un degré de sténose seuil d’indication opératoire. Le patient avec sténose carotide asymptomatique, comme le patient avec un petit anévrisme de l’aorte asymptomatique, est victime de la notion de seuil d’indication opératoire. La chirurgie, comme le stenting maintenant, étant perçu comme le traitement le patient dont la lésion carotide est dite non-chirurgicale est renvoyé au suivi en imagerie jusqu’à ce que la sténose soit déclarée « chirurgicale », dans ce schéma le traitement médical passe souvent aux oubliettes.
Pourtant le TMO (traitement médical optimal) actuel, s’il est bien appliqué et suivi, est la clef de voute de toute la prise en charge de ces patients avec sténose carotide asymptomatique. Un faible pourcentage de ces patients relèvent de la chirurgie ou du stenting carotidien. Cela veut dire qu’il faut identifier ces patients avec une bonne fiabilité ; non seulement une bonne fiabilité mais, compte-tenu de la prévalence élevée de ces lésions, avec des moyens et des praticiens faciles d’accès.
L’écho-Doppler cervical et transcrânien a un rôle majeur à jouer mais à condition qu’on arrête de dire «ah mais, c’est opérateur-dépendant ! », à condition que le but de cet examen aille bien au-delà de sténose < ou > 50%, à condition qu’on sache utiliser toutes les possibilités de l’EDC et de l’EDTC pour dire risque standard ou haut-risque neurovasculaire ipsilatéral.
Dans le cas contraire je crois que l’EDC n’aura bientôt, n’a peut-être déjà, plus d’intérêt dans les sténoses carotides asymptomatiques.
Enfin si demain on se met véritablement à vouloir faire des économies de santé, peut-être qu’on misera tout sur le TMO chez les patients avec des facteurs de risque vasculaires, avec un traitement gradué en fonction du risque, sans chercher à savoir si les patients ont telles ou telle lésions ou sténoses.
F. Becker 21/10/2021
https://medvasc.info/archives-blog/entretien-fran%C3%A7ois-becker-21-10-21-st%C3%A9nose-carotidienne-asymptomatique
Nous n'avons pas encore fini de parler de la sténose carotidienne asymptomatique, tout deviendra simple quand le taux de complications de la chirurgie et du stenting sera de 0 %.......un rêve ou demain une réalité ?
Mais halte aux désobstructions inutiles des sténoses carotidiennes asymptomatiques
Les paramètres en faveur de la désobstruction carotidienne en cas de sténose asymptomatique :
- * sténose > 70% (NASCET)
* Progression de la sténose dans le temps
* Traitement médical complet + correction de tous les FDRCV
* Souhaits du patient
* Le reste à vivre
* Une équipe médico-chirurgicale entraînée (chirurgie et stenting)
* L 'importance des facteurs de co morbidités
* RCP pour la décision finale si nécessaire mais de plus en plus importante notamment pour le patient
* Expliquer au patient tout ce qui peut se produire
* Expliquer au patient le déroulé de cette intervention
Cette check-List est utile et surtout nécessaire, la seule urgence "relative" la sténose asymptomatique sévère d'emblée 80% et plus .......mais pas de hâte inutile, de la réflexion et de la discussion !
Recommandations canadiennes
Sténose carotidienne asymptomatique et jadis symptomatique
- Les patients ayant une sténose carotidienne asymptomatique devraient faire l’objet d’une prise en charge médicale importante des facteurs de risque, tels que définis dans le chapitre sur la prévention secondaire de l’AVC (par exemple, la pression artérielle, le cholestérol, le traitement antiplaquettaire, les changements au mode de vie) [niveau de preuve B].
- L’EC peut être envisagée chez certains patients minutieusement sélectionnés présentant une sténose carotidienne asymptomatique de 60 à 99 % ou chez ceux dont les symptômes sont survenus jadis (c’est-à-dire il y a plus de six mois) [niveau de preuve A].
- Les bienfaits de l’EC pour les femmes présentant une sténose asymptomatique de l’artère carotide de 60 à 99 % ne sont pas clairs. Il ne faut l’envisager que chez des patientes ayant fait l’objet d’une sélection minutieuse [niveau de preuve B] en consultation avec un professionnel de santé spécialisé dans les AVC.
- Les patients devraient être évalués afin de déterminer s’ils sont de bons candidats pour une EC. Les facteurs dont il faut tenir compte comprennent l’espérance de vie de plus de cinq ans et un risque acceptable de complications chirurgicales [niveau de preuve A].
- Chez certains patients minutieusement sélectionnés, l’EC devrait être effectuée par un chirurgien qui évalue régulièrement ses résultats de rendement et qui démontre un risque de morbidité et de mortalité périopératoire inférieur à 3 % [niveau de preuve B].
- Des améliorations importantes du meilleur traitement médical (gestion de la pression artérielle, des lipides, du diabète et du tabagisme) depuis les principaux essais sur l’endartériectomie dans les cas de sténose asymptomatique rendent peut-être leurs résultats moins applicables aux pratiques de prise en charge actuelles [niveau de preuve C].
- La pose d’une endoprothèse carotidienne peut être envisagée chez les patients présentant une sténose carotidienne asymptomatique de 60 à 99 % qui ne sont pas des candidats à une chirurgie pour des motifs techniques, anatomiques ou médicaux, pourvu que le risque de morbidité et de mortalité périprocédurale soit inférieur à 3 % [niveau de preuve A].
https://www.pratiquesoptimalesavc.ca/recommandations/prevention-secondaire-de-lavc-/prise-en-charge-de-la-maladie-carotidienne-extracranienne-et-de-latherosclerose-intracranienne9.2 Facteurs cliniques :
-
Même si leurs répercussions sur la prise de décision clinique concernant la revascularisation des patients asymptomatiques sont incertaines, plusieurs facteurs peuvent augmenter le risque d’AVC chez les patients présentant une sténose asymptomatique, notamment ce qui suit :
-
progression de la sténose avec le temps;
-
infarctus cérébral ipsilatéral silencieux à l’imagerie;
-
embolisation intracrânienne ipsilatérale détectée par Doppler transcrânien;
-
morphologie de la plaque selon l’imagerie non effractive (ex. volume, échogénicité, hémorragie intraplaque).
-
CHOOSE WISELY CANADA
https://choisiravecsoin.org/recommendation/chirurgie-vasculaire/La chirurgie carotidienne et la pose de stents carotidiens visent à prévenir les accidents vasculaires cérébraux et, lorsque cette intervention est combinée avec un traitement médical approprié, elle constitue une stratégie efficace pour certains patients, principalement symptomatiques. Le traitement médical seul est une option efficace pour de nombreux patients asymptomatiques. De plus, le traitement médical est plus sécuritaire chez les personnes âgées ou les patients à risque élevé, dont l’espérance de vie est trop courte, pour bénéficier d’une intervention prophylactique.
- DEMAIN l'IA
On attend une meilleure prédictivité de l''évolution de la plaque et de la sténose et des appareils écho-Doppler boosté par l'IA notamment dans la quantification de la sténose et une analyse de la plaque, vulnérable ou non
La morale de l'histoire ; REFLEXION et DISCUSSION entre médecins et auprès du patient
Copyright : Dr Jean Pierre Laroche / 2025

