"C'est par l'expérience que la science et l'art font leur progrès chez les hommes." Aristote
Entretien avec le Dr Grégoire Détriché :au sujet de son article "Women Specific Characteristics and 1-Year Outcome Among Patients Hospitalized for Peripheral Artery Disease: A Monocentric Cohort Analysis in a Tertiary Center," Caractéristiques spécifiques aux femmes et résultat à 1 an chez les patientes hospitalisées pour une maladie artérielle périphérique : une analyse de cohorte monocentrique dans un centre tertiaire" in Front. Cardiovasc. Med., 07 February 2022 | https://doi.org/10.3389/fcvm.2022.824466, Co Auteurs : Alexis Guédon, Nassim Mohamedi, Olfa Sellami, Charles Cheng, Alexandre Galloula, Guillaume Goudot, Lina Khider Hélène Mortelette, Jonas Sitruk, Nicolas Gendron, Marc Sapoval, Pierre Julia, David M. Smadja,Tristan Mirault and Emmanuel Messas, "Team HEGP"
le principe de cet entretien est d'aller au delà d'un article
 Grégoire Détriché est Spécialiste en Médecine Vasculaire, MD PhD
Grégoire Détriché est Spécialiste en Médecine Vasculaire, MD PhD
Ancien interne des hôpitaux de Paris, Chef de Clinique des Universités - Assistant des hôpitaux de Paris
Service de médecine vasculaire, Hôpital Européen Georges-Pompidou, Assistance Publique Hôpitaux de Paris, Université de Paris (APHP-CUP), Paris, France
Entretien avec le Dr Grégoire Détriché :au sujet de son article "Women Specific Characteristics and 1-Year Outcome Among Patients Hospitalized for Peripheral Artery Disease: A Monocentric Cohort Analysis in a Tertiary Center," Caractéristiques spécifiques aux femmes et résultat à 1 an chez les patientes hospitalisées pour une maladie artérielle périphérique : une analyse de cohorte monocentrique dans un centre tertiaire" in Front. Cardiovasc. Med., 07 February 2022 | https://doi.org/10.3389/fcvm.2022.824466, Co Auteurs : Alexis Guédon, Nassim Mohamedi, Olfa Sellami, Charles Cheng, Alexandre Galloula, Guillaume Goudot, Lina Khider Hélène Mortelette, Jonas Sitruk, Nicolas Gendron, Marc Sapoval, Pierre Julia, David M. Smadja,Tristan Mirault and Emmanuel Messas, "Team HEGP"
le principe de cet entretien est d'aller au delà d'un article
 Grégoire Détriché est Spécialiste en Médecine Vasculaire, MD PhD
Grégoire Détriché est Spécialiste en Médecine Vasculaire, MD PhDAncien interne des hôpitaux de Paris, Chef de Clinique des Universités - Assistant des hôpitaux de Paris
Service de médecine vasculaire, Hôpital Européen Georges-Pompidou, Assistance Publique Hôpitaux de Paris, Université de Paris (APHP-CUP), Paris, France
Université de Paris, Thérapies Innovantes en Hémostase, INSERM, Paris, France
Laboratoire de recherche en biochirurgie (Fondation Carpentier), Assistance Publique Hôpitaux de Paris, Centre-Université de Paris (APHP-CUP), Paris, France
Laboratoire de recherche en biochirurgie (Fondation Carpentier), Assistance Publique Hôpitaux de Paris, Centre-Université de Paris (APHP-CUP), Paris, France
Merci Grégoire de ta réactivité et bravo pour l'article qui montre que les femmes comme les hommes présentent des atteintes cardio vasculaires qui ne sont pas à minimiser, bien au contraire.
Résumé de l'article :
Bien que les femmes aient des taux d'incidence, de prévalence et de décès liés aux maladies cardiovasculaires normalisés selon l'âge inférieurs à ceux des hommes, il existe également des rapports indiquant que les femmes atteintes de maladies cardiovasculaires reçoivent moins de soins, moins d'examens et ont de moins bons résultats après un événement coronarien. Les objectifs de cette étude étaient de comparer les caractéristiques des hommes et des femmes hospitalisés pour une maladie artérielle périphérique (MAP), leurs résultats cardiovasculaires et des membres, et leur mortalité à 1 an. L'étude est un registre prospectif recueillant des données sur tous les patients consécutifs hospitalisés pour MAP au sein du service vasculaire du centre tertiaire Hôpital Européen Georges-Pompidou (Paris, France). Les patients devaient répondre à l'un des trois critères d'inclusion : revascularisation antérieure du membre inférieur ou toute occlusion artérielle du membre inférieur due à une maladie vasculaire athérosclérotique ou à des signes hémodynamiques de MAP. Les critères d'exclusion étaient les patients présentant une occlusion artérielle des membres inférieurs due à une autre cause. Tous les patients ont été suivis pendant au moins 12 mois après l'hospitalisation initiale. Parmi les 235 patients inclus, il y avait 61 femmes (26%), plus âgées que les hommes avec un âge médian de 75,6 et 68,3 ans respectivement. Les principaux facteurs de risque cardiovasculaire et les comorbidités étaient similaires pour les hommes et les femmes sauf plus d'anciens ou d'actuels fumeurs [145 (83,4 %) vs 33 (54,1 %)] et plus d'antécédents de maladie coronarienne [42 (24,1 %) vs 7 (11,5 %)] chez les hommes. La plupart des patients [138 (58,8 %)] avaient une ischémie critique des membres et 97 (41,3 %) avaient une claudication, sans différence selon le sexe. Après décharge, 218 patients ont reçu un traitement antithrombotique (93,2 %), 195 un hypolipémiant (83,3 %), 185 un inhibiteur de l'enzyme de conversion ou un antagoniste des récepteurs de l'angiotensine (78,9 %), de même entre les sexes. A 1 an, la mortalité globale, les événements indésirables cardiovasculaires majeurs, les événements indésirables majeurs des membres ne différaient pas avec 23 (13,2 %), 11 (6,3 %) et 32 (18,4 %) chez les hommes, et 8 (13,1 %), 3 ( 4,9%), 15 (24,6%) chez les femmes, respectivement, malgré la différence d'âge. La mortalité globale, les résultats cardiovasculaires, la revascularisation d'un membre ou l'amputation ne différaient pas entre les hommes et les femmes, 1 an après l'hospitalisation pour MAP bien que ces dernières soient plus âgées, moins fumeuses et moins coronariennes.
L'entretien

L'entretien

Aujourd'hui la mortalité chez les femmes et liée aux accidents cardiovasculaires, est largement sous-estimés. Quels sont les facteurs de RCV prédominants chez les femmes par rapport aux hommes ?
En effet, pendant longtemps, la pathologie cardiovasculaire féminine a été reléguée au second plan, considérant que cette pathologie atteignait principalement les hommes.
En dehors des facteurs de risque cardiovasculaire modifiables ou non, commun aux deux sexes que nous connaissons tous, des facteurs de risque sont spécifiques aux femmes.
Mes travaux de thèse de sciences m’ont permis, entre autres, de m’y intéresser, et ils sont de deux types : je les qualifierai d’une part d’intrinsèques liés au sexe féminin et d’autre part d’extrinsèque liés à l’environnement féminin. Ces derniers ne sont hélas, pas tout le temps reconnu et recherché.
Les facteurs de risque intrinsèques sont représentés notamment par une ménopause précoce, un diabète gestationnel, des troubles hypertensifs durant la grossesse, un accouchement prématuré et des maladies telles que le syndrome des ovaires polykystiques.
Concernant les facteurs de risque extrinsèques, il s’agit principalement de facteurs de risque psychosociaux tels que les abus et violences sexuelles, les difficultés socio-économiques, l’environnement et le stress au travail etc.
Désormais, lors de nos consultations, notre interrogatoire doit également se tourner vers la recherche de ces facteurs de risque et nous devons notamment retracer avec rigueur l’historique des grossesses de nos patientes.
En dehors des facteurs de risque cardiovasculaire modifiables ou non, commun aux deux sexes que nous connaissons tous, des facteurs de risque sont spécifiques aux femmes.
Mes travaux de thèse de sciences m’ont permis, entre autres, de m’y intéresser, et ils sont de deux types : je les qualifierai d’une part d’intrinsèques liés au sexe féminin et d’autre part d’extrinsèque liés à l’environnement féminin. Ces derniers ne sont hélas, pas tout le temps reconnu et recherché.
Les facteurs de risque intrinsèques sont représentés notamment par une ménopause précoce, un diabète gestationnel, des troubles hypertensifs durant la grossesse, un accouchement prématuré et des maladies telles que le syndrome des ovaires polykystiques.
Concernant les facteurs de risque extrinsèques, il s’agit principalement de facteurs de risque psychosociaux tels que les abus et violences sexuelles, les difficultés socio-économiques, l’environnement et le stress au travail etc.
Désormais, lors de nos consultations, notre interrogatoire doit également se tourner vers la recherche de ces facteurs de risque et nous devons notamment retracer avec rigueur l’historique des grossesses de nos patientes.
L'artériopathie chronique oblitérante des membres inférieurs (AOMI) présente-t-elle chez les femmes des spécificités particulières, sur le plan clinique et sur la topographie des atteintes retrouvées
 https://www.frontiersin.org/articles/10.3389/fcvm.2022.824466/full
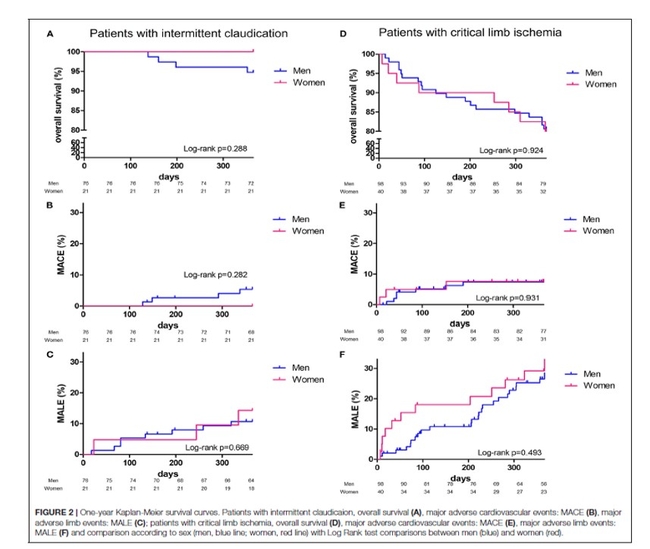
https://www.frontiersin.org/articles/10.3389/fcvm.2022.824466/fullL’artériopathie oblitérante des membres inférieurs (AOMI) chez les femmes semble avoir un début plus tardif que chez les hommes. En effet, nous montrons dans notre étude que les patients tout sexe confondus hospitalisés pour AOMI ont un âge médian de 70 ans. Les femmes, à l’admission, ont en moyenne 76 ans alors que les hommes en ont 68, soit 8 ans d’écart ! Cependant, nous avons inclus que des artéritiques hospitalisés, donc très majoritairement des ischémies critiques.
Nous sous-estimons par conséquent la part de claudicants et d’asymptomatiques chez les femmes dans la population générale !
Cependant, nous devons être alertés par le fait que les symptômes chez les femmes sont volontiers atypiques et moins fréquents que chez les hommes, pouvant expliquer en partie cette sous-estimation diagnostique et la prise en charge tardive de cette pathologie, alors déjà à un stade assez avancé. Pour preuve, nous soulignons dans notre étude, qu’avec moins de facteurs de risque cardiovasculaire que les hommes, les femmes avaient une survie globale, des événements cardiovasculaires majeurs ou des événements majeurs indésirables sur les membres inférieurs définis par des amputations ou des revascularisations, similaires aux hommes !
Pour ce qui est de la topographie des atteintes, nous pensons que le sexe n’influe pas cela mais que c’est plutôt les facteurs de risque cardiovasculaire associé au sexe qui influencent la topographie des atteintes. En effet, les diabétiques ont des atteintes plutôt distales alors que chez les tabagiques, les atteintes sont plutôt proximales.
Quelles sont les atteintes cardio-vasculaires associées chez les femmes qui présentent une AOMI
Nous sous-estimons par conséquent la part de claudicants et d’asymptomatiques chez les femmes dans la population générale !
Cependant, nous devons être alertés par le fait que les symptômes chez les femmes sont volontiers atypiques et moins fréquents que chez les hommes, pouvant expliquer en partie cette sous-estimation diagnostique et la prise en charge tardive de cette pathologie, alors déjà à un stade assez avancé. Pour preuve, nous soulignons dans notre étude, qu’avec moins de facteurs de risque cardiovasculaire que les hommes, les femmes avaient une survie globale, des événements cardiovasculaires majeurs ou des événements majeurs indésirables sur les membres inférieurs définis par des amputations ou des revascularisations, similaires aux hommes !
Pour ce qui est de la topographie des atteintes, nous pensons que le sexe n’influe pas cela mais que c’est plutôt les facteurs de risque cardiovasculaire associé au sexe qui influencent la topographie des atteintes. En effet, les diabétiques ont des atteintes plutôt distales alors que chez les tabagiques, les atteintes sont plutôt proximales.
Quelles sont les atteintes cardio-vasculaires associées chez les femmes qui présentent une AOMI
Les autres atteintes cardiovasculaires chez les femmes sont comme chez les hommes d’où la nécessité impérative d’un bilan d’extension artériel de l’AOMI, au niveau de l’aorte abdominale (recherche d’anévrisme), au niveau cardiaque et au niveau des troncs supra-aortiques. Je souligne également que la recherche d’une bronchopneumopathie chronique obstructive (BPCO) est aussi pertinente.
En effet dans notre étude, à l’inclusion, notre population présente de manière similaire une insuffisance cardiaque, une BPCO, un anévrisme de l’aorte abdominale et des antécédents d’accidents vasculaires cérébraux, qu’ils soient ischémiques ou transitoires. Seuls les antécédents de cardiopathie ischémique semblent être plus fréquents chez les hommes à l’inclusion.
Rappelons enfin qu’à la lumière des recommandations de la Société Européenne de Cardiologie datant de 2017 et toujours d’actualité, les patients présentant une AOMI ont une probabilité associée de présenter une cardiopathie ischémique dans 25 à 70% des cas, une atteinte carotidienne significative dans 14 à 19% des cas et une sténose de plus de 70% des artères rénales dans 10 à 23% des cas.
En effet dans notre étude, à l’inclusion, notre population présente de manière similaire une insuffisance cardiaque, une BPCO, un anévrisme de l’aorte abdominale et des antécédents d’accidents vasculaires cérébraux, qu’ils soient ischémiques ou transitoires. Seuls les antécédents de cardiopathie ischémique semblent être plus fréquents chez les hommes à l’inclusion.
Rappelons enfin qu’à la lumière des recommandations de la Société Européenne de Cardiologie datant de 2017 et toujours d’actualité, les patients présentant une AOMI ont une probabilité associée de présenter une cardiopathie ischémique dans 25 à 70% des cas, une atteinte carotidienne significative dans 14 à 19% des cas et une sténose de plus de 70% des artères rénales dans 10 à 23% des cas.
Quelles sont tes constatations sur le traitement de cette AOMI chez les femmes ?
Certaines études internationales ont mis en exergue le fait que les femmes sont moins bien traitées que les hommes. Ceci doit nous faire vivement réagir !
Nous apprenons qu’in fine, la pathologie cardiovasculaire n’a pas de sexe si j’ose dire. Le traitement vasculo-protecteur, cette fameuse triplette composée d’un inhibiteur de l’enzyme de conversion (IEC) ou d’un antagoniste du récepteur de l’angiotensine II (ARA2), d’un antiplaquettaire (sauf en cas d’AOMI asymptomatique isolée sans autre atteinte artérielle) et d’un traitement hypolipémiant optimal avec un objectif de LDL cholestérol inférieur à 1,4 mmol/l (0,55 g/L) doit être prescrit et appliqué chez tous nos patients ! Après sortie d’hospitalisation dans notre étude, nous constatons l’égalité de prescriptions de ces traitements quel que soit le sexe, et dans des proportions similaires aux grands essais thérapeutiques récents tels que COMPASS et EUCLID.
Les premiers signes de l'AOMI chez la femme sont-ils en rapport avec leur statut hormonal ?
Nous apprenons qu’in fine, la pathologie cardiovasculaire n’a pas de sexe si j’ose dire. Le traitement vasculo-protecteur, cette fameuse triplette composée d’un inhibiteur de l’enzyme de conversion (IEC) ou d’un antagoniste du récepteur de l’angiotensine II (ARA2), d’un antiplaquettaire (sauf en cas d’AOMI asymptomatique isolée sans autre atteinte artérielle) et d’un traitement hypolipémiant optimal avec un objectif de LDL cholestérol inférieur à 1,4 mmol/l (0,55 g/L) doit être prescrit et appliqué chez tous nos patients ! Après sortie d’hospitalisation dans notre étude, nous constatons l’égalité de prescriptions de ces traitements quel que soit le sexe, et dans des proportions similaires aux grands essais thérapeutiques récents tels que COMPASS et EUCLID.
Les premiers signes de l'AOMI chez la femme sont-ils en rapport avec leur statut hormonal ?
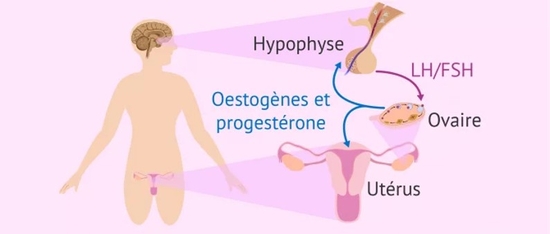
Quand on parle de pathologie cardiovasculaire féminine, immanquablement nous pensons bien sûr aux estrogènes. Cependant, je vous propose d’aller un peu plus loin dans la physiopathologie féminine.
Les premières constatations ont été relevées avec les études publiées à partir de la cohorte de Framingham il y a quelques décennies. En effet, il a été montré que les femmes en pré ménopause développaient moins de maladies coronariennes que les femmes ménopausées ou que les femmes du même âge ayant eu une ménopause précoce.
Depuis, les effets cardiovasculaires protecteurs des estrogènes ont été démontrés. Ils favorisent en effet la vasodilatation artérielle, diminuent l’action des cytokines pro-inflammatoires, abaissent les lipoprotéines de basse densité et augmentent les lipoprotéines de haute densité. A la ménopause, de manière schématique, un switch hormonal a lieu : les estrogènes chutent et la concentration plasmatique d’une des gonadotrophines, par boucle de rétrocontrôle, augmente : il s’agit de l’hormone folliculostimulante (FSH). Des études ont même rapporté la corrélation entre taux plasmatique de FSH et épaisseur intima-média carotidienne et score calcique coronaire chez la femme.
Mais concernant le taux de FSH, un autre paramètre est intéressant à regarder : la cinétique d’augmentation du taux plasmatique de cette hormone pendant la période péri-ménopausique. En effet, des auteurs ont souligné que les femmes ayant une cinétique d’augmentation plus faible de la FSH pendant leur transition vers la ménopause pouvaient être moins à risque de développer une athérosclérose symptomatique que celles avec une cinétique d’augmentation moyenne ou élevée de FSH durant cette même période.
Il est ainsi possible que durant leur vie pré-ménopausique, l’athérome reste asymptomatique et que le trigger des manifestations cliniques chez les femmes soit l’augmentation des taux plasmatiques de FSH et leur niveau d’augmentation durant leur période de transition péri-ménopausique.
Les premières constatations ont été relevées avec les études publiées à partir de la cohorte de Framingham il y a quelques décennies. En effet, il a été montré que les femmes en pré ménopause développaient moins de maladies coronariennes que les femmes ménopausées ou que les femmes du même âge ayant eu une ménopause précoce.
Depuis, les effets cardiovasculaires protecteurs des estrogènes ont été démontrés. Ils favorisent en effet la vasodilatation artérielle, diminuent l’action des cytokines pro-inflammatoires, abaissent les lipoprotéines de basse densité et augmentent les lipoprotéines de haute densité. A la ménopause, de manière schématique, un switch hormonal a lieu : les estrogènes chutent et la concentration plasmatique d’une des gonadotrophines, par boucle de rétrocontrôle, augmente : il s’agit de l’hormone folliculostimulante (FSH). Des études ont même rapporté la corrélation entre taux plasmatique de FSH et épaisseur intima-média carotidienne et score calcique coronaire chez la femme.
Mais concernant le taux de FSH, un autre paramètre est intéressant à regarder : la cinétique d’augmentation du taux plasmatique de cette hormone pendant la période péri-ménopausique. En effet, des auteurs ont souligné que les femmes ayant une cinétique d’augmentation plus faible de la FSH pendant leur transition vers la ménopause pouvaient être moins à risque de développer une athérosclérose symptomatique que celles avec une cinétique d’augmentation moyenne ou élevée de FSH durant cette même période.
Il est ainsi possible que durant leur vie pré-ménopausique, l’athérome reste asymptomatique et que le trigger des manifestations cliniques chez les femmes soit l’augmentation des taux plasmatiques de FSH et leur niveau d’augmentation durant leur période de transition péri-ménopausique.
A la lumière des données de cet article doit-on proposer un dépistage de l'AOMI chez les femmes ? Quand ? Comment ? Périodicité ? Ce dépistage doit-il être global sur le plan CV
Je pense bien sûr qu’il faut proposer un dépistage de l’AOMI chez les femmes
Tout d’abord il s’agit de cibler ce dépistage à la lumière des facteurs de risque cardiovasculaire classique : les femmes de plus de 60 ans.
Après, il nous faut cibler les femmes plus à risque et leur proposer un dépistage plus précoce, en les interrogeant sur leurs facteurs de risque spécifiques. La collaboration avec nos confrères gynécologues et sage-femme prend alors tout son sens, pour une prise en charge globale et pluridisciplinaire des femmes à tous les moments de leur vie.
Nous devons en plus avoir toujours en tête l’atypie des symptômes chez les femmes, et qu’à chaque consultation, même pour un motif totalement différent, prendre des pouls ou enregistrer des flux aux chevilles permettrait de dépister ce « silent killer » qu’est l’AOMI asymptomatique, trop souvent sous diagnostiquée…
Par ailleurs, prendre l’initiative de réaliser des dosages des taux FSH plasmatique durant la période péri-ménopausique afin d’en établir une cinétique permettrait sans doute de stratifier le risque cardiovasculaire chez les femmes à cette période de leur vie et de planifier un suivi cardiovasculaire personnalisé pour chaque patiente.
Enfin, devant l’association non négligeable des lésions artérielles athéromateuses, je pense qu’un dépistage global cardiovasculaire par écho-Doppler de l’aorte abdominale, des membres inférieurs et des troncs supra-aortique pour dépistage des plaques (et de l’anévrisme de l’aorte abdominale), associé avec l’échocardiographie trans-thoracique et le scanner coronaire est nécessaire afin de limiter le plus possible l’entrée dans une athérosclérose symptomatique. Je reste persuadé que la prévention cardiovasculaire associé à l’éducation thérapeutique pour toutes et tous permettra, à terme, de réduire de manière significative la morbi-mortalité cardiovasculaire.

J'ajouterai que Grégoire fait partie des jeunes médecins vasculaires regroupés au sein du Club du même nom (CJMV) , il sont TOUTES et TOUS l'avenir de la Médecine Vasculaire.


