Julie De Backer, Kristina H Haugaa, Nina Eide Hasselberg, Michèle de Hosson, Margarita Brida, Silvia Castelletti, Matthew Cauldwell, Elisabetta Cerbai, Lia Crotti, Natasja M S de Groot, Mette-Elise Estensen, Eva S Goossens, Bernhard Haring, Donata Kurpas, Carmel M McEniery, Sanne A E Peters, Amina Rakisheva, Antonia Sambola, Oliver Schlager, Florian S Schoenhoff, Tommaso Simoncini, Françoise Steinbach, Isabella Sudano, Lorna Swan, Anne Marie Valente, ESC Scientific Document Group , 2025 ESC Guidelines for the management of cardiovascular disease and pregnancy : developed by the task force on the management of cardiovascular disease and pregnancy of the European Society of Cardiology (ESC) Lignes directrices 2025 de l'ESC pour la prise en charge des maladies cardiovasculaires et de la grossesse : Élaborées par le groupe de travail sur la prise en charge des maladies cardiovasculaires et de la grossesse de la Société européenne de cardiologie (ESC)
Approuvées par la Société européenne de gynécologie (ESG)
Endorsed by the European Society of Gynecology (ESG), European Heart Journal, 2025;, ehaf193, https://doi.org/10.1093/eurheartj/ehaf193
RESUME GENERATIF
Intégré à l'article
Ce document présente les directives de la Société européenne de Cardiologie pour la gestion des maladies cardiovasculaires pendant la grossesse.
2025 : Directives ESC sur les maladies cardiovasculaires et la grossesse
Ces directives fournissent des recommandations actualisées pour la gestion des maladies cardiovasculaires chez les femmes enceintes, en tenant compte des nouvelles preuves et des changements cliniques.
- Les directives sont développées par la Société Européenne de Cardiologie (ESC) et soutenues par la Société Européenne de Gynécologie (ESG).
- Elles remplacent la version précédente de 2018 et incluent des mises à jour sur la gestion des risques, les médicaments et les équipes de soins.
- L'accent est mis sur l'importance de l'équipe de grossesse cardiaque pour une prise en charge complète.
Importance des nouvelles directives
Ces directives sont cruciales pour réduire la mortalité et la morbidité maternelles liées aux maladies cardiovasculaires.
- Les maladies cardiovasculaires sont une cause majeure de mortalité maternelle.
- L'Organisation mondiale de la santé (OMS) priorise la réduction de ces risques.
- Les recommandations sont principalement établies sur des preuves de niveau C en raison du manque d'études prospectives.
Mises à jour clés des directives
Les nouvelles directives introduisent des mises à jour significatives sur plusieurs aspects de la gestion des maladies cardiovasculaires pendant la grossesse.
- Une section dédiée à l'équipe de grossesse cardiaque a été ajoutée pour une prise en charge complète.
- La classification mWHO 2.0 a été intégrée pour évaluer les risques plus nuancée.
- Des algorithmes de gestion des situations cliniques spécifiques aux femmes enceintes ont été développés.
Recommandations sur les médicaments
Les directives mettent en avant l'importance de la gestion médicamenteuse pendant la grossesse et l'allaitement.
- Un tableau révisé des médicaments (contre-indiqués et recommandés) est fourni dans les données supplémentaires.
- Les bêta-bloquants sont recommandés pour les femmes avec syndrome du QT long (LQTS) pendant la grossesse et l'allaitement.
- Les inhibiteurs de myosine ne sont pas recommandés en raison du manque de données de sécurité.
Gestion des cardiomyopathies et des arythmies
Les directives offrent des conseils spécifiques pour les femmes enceintes atteintes de cardiomyopathies et de syndromes d'arythmie primaire.
- La délivrance vaginale est recommandée pour la plupart des femmes avec cardiomyopathies, sauf en cas d'indications obstétricales.
- Les femmes avec cardiomyopathie dilatée (DCM) doivent être conseillées sur les risques de récidive lors d'une grossesse ultérieure.
- Les bêtabloquants sont recommandés pour les femmes avec tachycardie polymorphe catécholaminergique (CPVT).
Considérations sur la cardiomyopathie péripartum
Une section distincte sur la cardiomyopathie péripartum (PPCM) a été ajoutée pour une meilleure gestion.
- Le conseil génétique et le dépistage sont recommandés pour les femmes avec PPCM.
- Un traitement conforme aux directives sur l'insuffisance cardiaque doit être envisagé pendant au moins 12 mois après la récupération complète de la fonction ventriculaire gauche.
Gestion des aortopathies pendant la grossesse
Les directives abordent les risques associés aux aortopathies chez les femmes enceintes.
- Les femmes ayant des antécédents de dissection aortique doivent recevoir un conseil prégrossesse sur les risques élevés.
- Une approche établie sur les gènes et les variants est intégrée pour une meilleure gestion des aortopathies héréditaires.
Suivi des issues de grossesse défavorables
Une nouvelle section souligne l'importance de l'évaluation des risques cardiovasculaires après des issues de grossesse défavorables.
- Une évaluation des risques cardiovasculaires est recommandée pour les femmes ayant eu des issues de grossesse défavorables.
- Il est essentiel de documenter ces issues lors de l'évaluation du risque de maladies cardiovasculaires.
Changements dans les recommandations de gestion
Les recommandations pour la gestion des maladies cardiovasculaires pendant la grossesse ont été mises à jour depuis les directives de 2018.
- La prophylaxie antibiotique systémique peut être envisagée pour les femmes à haut risque lors de l'accouchement.
- La continuation des bêtabloquants est recommandée pour les femmes avec des cardiomyopathies pendant la grossesse.
- Les femmes atteintes du syndrome d'Ehlers-Danlos vasculaire doivent être conseillées sur les risques élevés liés à la grossesse.
- Les bêta-bloquants sont recommandés pendant la grossesse et la période post-partum pour les femmes atteintes du syndrome de Marfan.
- Les femmes avec un ventricule droit systémique doivent être conseillées sur les risques élevés de complications liées à la grossesse.
- La gestion des femmes enceintes avec un syndrome coronarien aigu doit être semblable à celle des femmes non enceintes.
- Les valves biologiques sont recommandées pour les jeunes femmes nécessitant une prothèse valvulaire.
Épidémiologie des maladies cardiovasculaires
Le nombre de grossesses chez les femmes atteintes de maladies cardiovasculaires est en augmentation dans les pays à revenu élevé.
- Jusqu'à 4 % des grossesses sont compliquées par des maladies cardiovasculaires, atteignant 10 % avec des troubles hypertensifs.
- Les maladies cardiovasculaires sont la principale cause de mortalité non obstétricale chez les femmes enceintes, représentant 33 % des décès liés à la grossesse.
- 68 % des décès liés à la grossesse dus à des maladies cardiovasculaires sont évitables.
- Les complications néonatales surviennent dans environ 25 % des grossesses chez les femmes atteintes de maladies cardiovasculaires.
Physiologie de la grossesse
La grossesse entraîne des changements physiologiques dans le système cardiovasculaire pour répondre aux besoins métaboliques accrus.
- Le volume d'éjection et le débit cardiaque augmentent de 30 % à 50 % dès 6 semaines de gestation.
- La résistance vasculaire périphérique diminue de 20 % à 50 %
- .
- Les femmes avec des maladies cardiaques peuvent avoir une adaptation suboptimale, entraînant des risques de défaillance cardiaque.
Équipe de cœur de grossesse
L'équipe de cœur de grossesse joue un rôle central dans la gestion des femmes avec des maladies cardiovasculaires pendant la grossesse.
- L'équipe doit être établie dans les hôpitaux de référence et inclure des experts de diverses disciplines.
- La gestion commence avant la grossesse et se poursuit pendant la période post-partum.
- Une évaluation des risques personnalisée est essentielle pour chaque femme.
Évaluation des risques et conseils pré-grossesse
Les femmes doivent recevoir des conseils prégrossesse sur les risques maternels et fœtaux associés à leur condition.
- Une évaluation des risques personnalisée est nécessaire pour toutes les femmes avec des maladies cardiovasculaires.
- Les facteurs non cardiaques, tels que l'âge maternel et l'historique obstétrical, doivent également être considéré.
- Les femmes avec des maladies cardiovasculaires héréditaires doivent bénéficier d'un conseil génétique avant la grossesse.
Méthodes de diagnostic pendant la grossesse
Les méthodes de diagnostic cardiovasculaire doivent être adaptées aux femmes enceintes.
- L'échocardiographie transthoracique est l'outil d'imagerie de première ligne pour les signes ou symptômes cardiovasculaires nouveaux.
- Les biomarqueurs comme le BNP et le NT-proBNP doivent être surveillés pour diagnostiquer les complications cardiaques.
- L'exposition aux radiations doit être minimisée, en maintenant les doses aussi basses que raisonnablement possible.
Évaluation fœtale et complications obstétricales
Les femmes avec des maladies cardiovasculaires présentent un risque accru de complications obstétricales et fœtales.
- Les complications incluent la perte fœtale, la naissance prématurée et l'hypertension artérielle.
- Une échocardiographie fœtale doit être proposée aux parents ayant des antécédents de maladies cardiaques congénitales.
- Les résultats néonatals sont souvent moins favorables chez les femmes avec une classification de risque mWHO 2.0 plus élevée.
Prédicteurs d'événements néonatals
Les femmes enceintes atteintes de maladies cardiovasculaires présentent des facteurs de risque spécifiques pour les événements néonatals.
- Classe NYHA III/IV ou cyanose lors de la visite prénatale initiale.
- Obstruction du cœur gauche chez la mère.
- Saturation en oxygène maternelle faible (<90%).
- Grossesses multiples augmentent les risques.
- Utilisation d'anticoagulants et de médicaments cardiaques avant la grossesse.
- Prothèse valvulaire mécanique présente des risques accrus.
- Les événements cardiaques maternels pendant la grossesse sont préoccupants.
- Déclin du débit cardiaque maternel durant la grossesse.
Évaluation fœtale des arythmies héréditaires
Les fœtus de familles avec arythmies primaires peuvent présenter des arythmies nécessitant une surveillance.
- Surveillance du rythme cardiaque fœtal à chaque visite prénatale.
- Échocardiographie fœtale recommandée à 20-22 semaines pour évaluer l'anatomie cardiaque.
- La magnétocardiographie fœtale peut fournir des informations sur le type et la gravité des arythmies.
Planification de l'accouchement
Un plan de livraison individualisé est essentiel pour les femmes avec des maladies cardiovasculaires.
- La planification doit inclure l'induction, la gestion du travail et la surveillance post-partum.
- Les femmes avec CVD nécessitent une surveillance accrue pendant l'accouchement.
- L'induction entre 39 et 40 semaines réduit les risques d'accouchement d'urgence.
Induction du travail
Différentes méthodes d'induction sont considérées comme sûres pour les femmes avec CVD.
- Les méthodes mécaniques et les médicaments comme le misoprostol et l'oxytocine sont efficaces.
- L'oxytocine est généralement le premier choix pour la gestion du troisième stade du travail.
- Les méthodes mécaniques peuvent être préférables pour éviter une baisse de la résistance vasculaire.
Modes de livraison : vaginal ou césarienne
La livraison vaginale est généralement recommandée pour les femmes avec CVD.
- La césarienne est préférée pour des indications obstétricales spécifiques.
- La césarienne n'offre pas d'avantages clairs en termes de résultats maternels par rapport à la livraison vaginale.
Surveillance hémodynamique pendant l'accouchement
La surveillance hémodynamique est cruciale pour détecter les signes de décompensation.
- Surveillance de la saturation en oxygène, de la pression artérielle et de l'ECG continu.
- Les lignes artérielles sont réservées aux femmes instables hémodynamiquement.
Anesthésie et analgésie
L'analgésie est essentielle pour réduire le stress physique pendant le travail.
- Les méthodes neuraxiales sont efficaces mais nécessitent une surveillance attentive.
- Les opioïdes peuvent être utilisés si l'anesthésie neuraxiale est contre-indiquée.
Gestion de l'accouchement sous anticoagulants
La gestion des femmes sous anticoagulants nécessite une approche individualisée.
- Les anticoagulants doivent être suspendus et remplacés par de l'héparine avant l'accouchement.
- La césarienne est recommandée si les femmes ont pris des anticoagulants récemment.
Surveillance post-partum et complications
Le post-partum nécessite une surveillance attentive en raison des changements hémodynamiques.
- Les femmes à risque élevé de défaillance cardiaque peuvent nécessiter une admission en soins intensifs.
- La surveillance de la pression artérielle est cruciale après l'accouchement.
Médicaments pendant la grossesse et l'allaitement
Les principes de pharmacologie changent pendant la grossesse et l'allaitement.
- Les anticoagulants comme les HBPM sont souvent utilisés, tandis que les AVK et les AOD sont généralement évités.
- Les bêtabloquants sont considérés comme sûrs, mais certains comme l'atenolol sont déconseillés.
Cardiomyopathies et grossesse
Les femmes avec cardiomyopathies doivent être surveillées de près pendant la grossesse.
- Les cardiomyopathies dilatées et hypertrophiques présentent des risques accrus.
- La surveillance clinique est recommandée pour évaluer les événements cardiaques.
Syndromes d'arythmie primaire
Les femmes avec des syndromes d'arythmie primaire tolèrent généralement bien la grossesse.
- Les bêta-bloquants sont essentiels pour la gestion des arythmies.
- La surveillance et le traitement doivent être optimisés avant la grossesse.
Syndromes de QT court et grossesse
Le syndrome de QT court (SQTS) est une canalopathie rare avec un risque accru d'arythmies potentiellement mortelles.
- Le SQTS est caractérisé par un intervalle QT court et un risque accru d'arythmies et de fibrillation auriculaire.
- Aucune étude spécifique sur la grossesse chez les femmes atteintes de SQTS n'a été publiée.
- La quinidine est le meilleur choix d'antiarythmique pendant la grossesse en l'absence de données plus robustes.
Accouchement et surveillance des syndromes d'arythmie
La surveillance cardiaque est essentielle lors de l'accouchement pour les femmes atteintes de syndromes d'arythmie primaire.
- La surveillance du rythme cardiaque et le contrôle des électrolytes sont recommandés pendant l'accouchement.
- Une anesthésie neuraxiale est conseillée pour réduire la douleur et l'activation adrénaline, particulièrement pour le LQTS et le CPVT.
- Les femmes avec CPVT doivent maintenir une fréquence cardiaque inférieure à 100-110 bpm pendant l'accouchement.
Cardiomyopathie péripartum
La cardiomyopathie péripartum est une condition potentiellement mortelle survenant pendant ou après la grossesse.
- Elle est définie par une fraction d'éjection ventriculaire gauche (FEVG) <45% sans autre cause d'insuffisance cardiaque.
- L'incidence mondiale est de 1 sur 2000 naissances, avec des variations selon la région.
- Les facteurs de risque incluent des variantes génétiques et des mécanismes physiopathologiques comme l'inflammation et le stress oxydatif.
Maladies aortiques et grossesse
Les dissections aortiques pendant la grossesse sont rares mais graves, avec un risque accru de morbidité et mortalité.
- L'incidence est de 5,5 cas pour 100 000 naissances vivantes.
- Les femmes atteintes de maladies aortiques héréditaires doivent être surveillées de près pendant la grossesse.
- Les recommandations incluent une évaluation préconceptionnelle et un suivi régulier de l'aorte.
Grossesse et cardiopathies congénitales
Les femmes avec cardiopathies congénitales doivent soigneusement être évaluées avant et pendant la grossesse.
- La prévalence des cardiopathies congénitales est de 0,8-0,9% des naissances vivantes.
- Les résultats de grossesse sont généralement favorables, mais les femmes avec cardiopathies non corrigées ont un risque accru de complications.
- Une évaluation cardiovasculaire préconceptionnelle est essentielle pour optimiser la santé cardiaque.
Hypertension pulmonaire et grossesse
L'hypertension pulmonaire (HP) est une condition à haut risque pendant la grossesse, avec des taux de mortalité maternelle variant de 11% à 25%.
- Les femmes avec HP doivent être gérées par une équipe multidisciplinaire.
- Les résultats varient selon la sévérité de la HP, avec un risque accru pour les cas modérés à sévères.
- Les traitements doivent être adaptés, en évitant les médicaments potentiellement tératogènes.
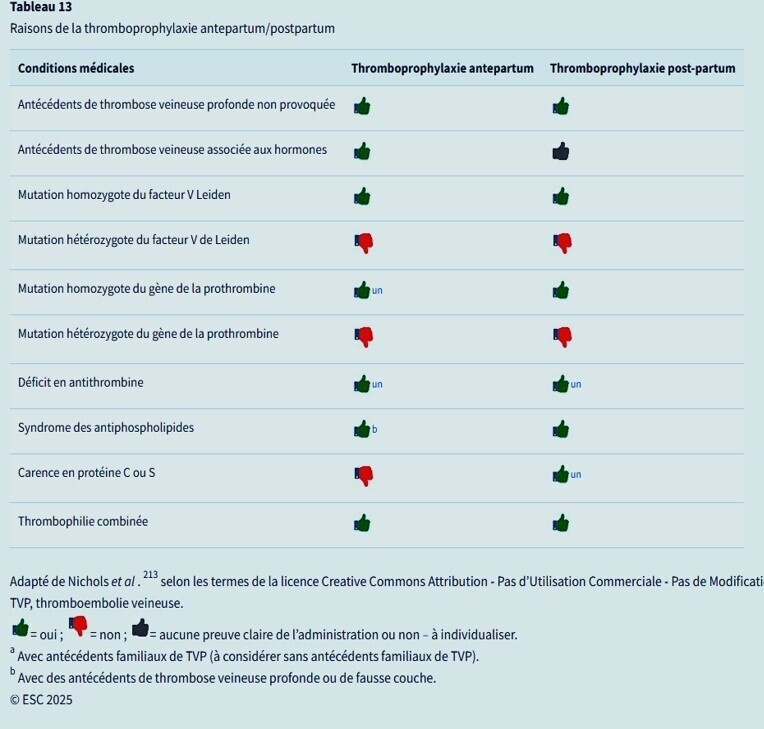
Thromboembolie veineuse pendant la grossesse
La thromboembolie veineuse (MTEV) est une cause majeure de morbidité et de mortalité pendant la grossesse.
- L'incidence de la MTEV liée à la grossesse est de 1,2 pour 1000 naissances.
- Les facteurs de risque incluent l'hypertension, les grossesses multiples et les antécédents de MTEV.
- La prophylaxie doit être individualisée, avec l'utilisation de
- l'héparine de bas poidsmoléculairecommandée pour les femmes à risque élevé.
Diagnostic et traitement de la thrombose veineuse profonde pendant la grossesse
Les femmes enceintes suspectées de thrombose veineuse profonde (TVP) doivent recevoir un diagnostic immédiat et un traitement approprié.
- Un diagnostic rapide est essentiel pour les femmes enceintes avec suspicion de TVP.
- L'échographie veineuse est la méthode de choix pour confirmer la présence de TVP.
- En cas de suspicion de TVP, l'administration immédiate d'héparine de bas poids moléculaire (HBPM) est recommandée.
- La consultation avec une équipe spécialisée en cardiologie et hématologie est nécessaire pour les cas confirmés de TVP.
Embolie pulmonaire pendant la grossesse
Les signes cliniques de l'embolie pulmonaire (EP) chez les femmes enceintes sont similaires à ceux des femmes non enceintes, nécessitant une approche diagnostique adaptée.
- Les niveaux de D-dimères augmentent physiologiquement pendant la grossesse, ce qui complique le diagnostic.
- Une stratégie de diagnostic impliquant l'évaluation clinique et les D-dimères peut réduire le besoin de tomodensitométrie pulmonaire (CTPA).
- En cas de suspicion d'EP, un traitement anticoagulant avec HBPM doit être initié immédiatement.
Gestion de la thrombose veineuse et de l'embolie pulmonaire
Le traitement des événements thromboemboliques chez les femmes enceintes doit être rapide et adapté à leur état.
- L'anticoagulation avec HBPM est recommandée dès la suspicion de thrombose.
- Les femmes avec une EP confirmée doivent être traitées avec une dose thérapeutique d'HBPM.
- La durée du traitement anticoagulant après l'accouchement doit être d'au moins 6 semaines, jusqu'à 3 mois selon les cas.
Gestion des complications cardiaques pendant la grossesse
Les femmes enceintes présentant des douleurs thoraciques doivent être évaluées pour des syndromes coronariens aigus (SCA).
- Les SCA représentent une cause majeure de mortalité maternelle, avec un risque accru pendant la grossesse.
- La dissection coronarienne spontanée est plus fréquente chez les femmes enceintes.
- Les femmes avec des antécédents de maladies cardiaques doivent être suivies par une équipe spécialisée.
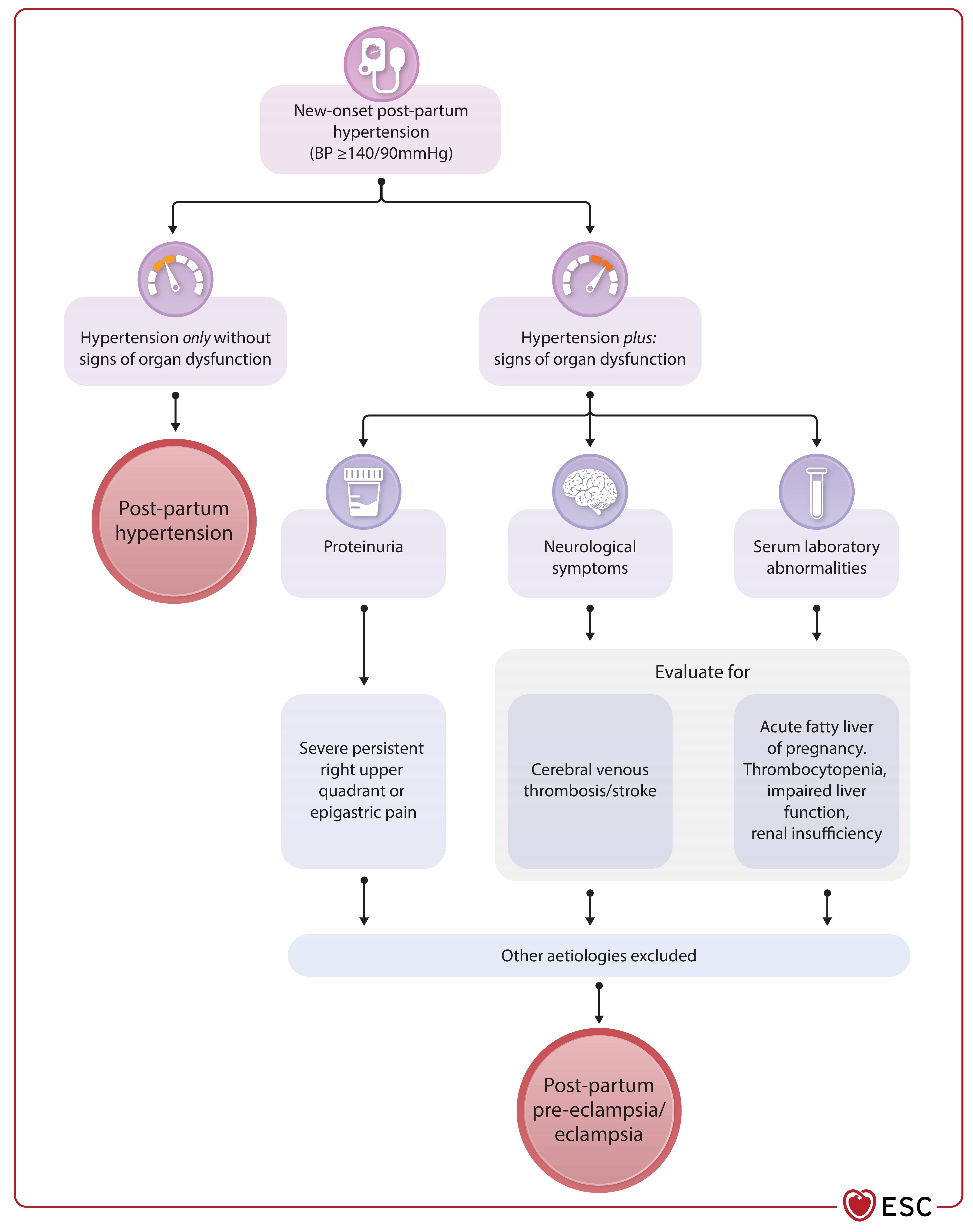
Hypertension et troubles hypertensifs pendant la grossesse
Les troubles hypertensifs sont des complications fréquentes de la grossesse, nécessitant une surveillance et une gestion appropriées.
- L'hypertension affecte 5% à 15% des grossesses et peut entraîner des complications graves.
- La prééclampsie est définie par une hypertension gestationnelle accompagnée de nouvelles anomalies cliniques ou biologiques.
- Un traitement préventif avec de l'aspirine est recommandé pour les femmes à risque élevé de prééclampsie.
Arrhythmies cardiaques pendant la grossesse
Les femmes enceintes peuvent présenter des arythmies cardiaques, nécessitant une approche de traitement spécifique.
- Les arythmies supraventriculaires, comme la fibrillation auriculaire, sont courantes et doivent être gérées avec prudence.
- La cardioversion électrique est recommandée pour les arythmies instables.
- Les bêta-bloquants et les antiarythmiques doivent être utilisés avec précaution en raison des effets potentiels sur le fœtus.
Gestion des urgences cardiaques pendant la grossesse
Les urgences cardiaques, y compris l'arrêt cardiaque, nécessitent des interventions spécifiques adaptées aux femmes enceintes.
- La compression manuelle du côté gauche est essentielle pour éviter la compression aortocave.
- Les protocoles de réanimation doivent être similaires à ceux des femmes non enceintes, avec des ajustements pour la grossesse.
- Une césarienne immédiate doit être envisagée si la réanimation échoue après 4 minutes.
Gestion de la conduction auriculo-ventriculaire congénitale pendant la grossesse
Il n'existe pas de données sur la progression du bloc de conduction auriculo-ventriculaire congénital pendant la grossesse.
- La délivrance par voie vaginale ne présente pas de risque supplémentaire pour les mères asymptomatiques et hémodynamiquement stables.
- La décision de placer un pacemaker temporaire doit être individualisée.
- Les indications de pacing ne diffèrent pas entre les femmes enceintes et non enceintes.
Maladie valvulaire et grossesse
Les complications de la maladie valvulaire pendant la grossesse incluent l'apparition de fibrillation auriculaire et une détérioration de la fonction cardiaque.
- Les femmes avec une maladie valvulaire doivent bénéficier d'un conseil préconceptionnel.
- La sténose mitrale est une cause fréquente d'insuffisance cardiaque pendant la grossesse, avec un risque accru de mortalité maternelle en cas de sténose sévère.
- Les interventions pré-grossesse sont recommandées pour les sténoses sévères.
Sténoses des valves natives
Les lésions sténosantes limitent la capacité d'augmenter le débit cardiaque pendant la grossesse.
- La sténose mitrale peut entraîner des symptômes si la surface de la valve est inférieure à 1,5 cm².
- La mortalité maternelle est plus élevée chez les femmes avec une pression artérielle pulmonaire systolique élevée et une sténose sévère.
- La gestion inclut des restrictions d'activité et des diurétiques en cas de symptômes.
Régurgitation des valves natives
La régurgitation est généralement mieux tolérée que la sténose pendant la grossesse.
- Les femmes avec une régurgitation sévère présentent un risque accru d'insuffisance cardiaque.
- Les diurétiques peuvent être nécessaires pour traiter les symptômes de congestion.
- La chirurgie est rarement requise pendant la grossesse.
Valves prothétiques et grossesse
Les femmes en âge de procréer nécessitant une chirurgie valvulaire doivent envisager le type de valve en fonction des risques de grossesse.
- Les valves biologiques sont préférables aux valves mécaniques pour éviter l'anticoagulation.
- Les femmes avec des valves mécaniques présentent un risque élevé de complications pendant la grossesse.
- La gestion de l'anticoagulation est cruciale pour prévenir les événements thromboemboliques.
Prévention de l'endocardite
L'endocardite infectieuse pendant la grossesse est rare mais grave.
- Les facteurs de risque incluent l'abus de drogues intraveineuses.
- Les antibiotiques doivent être administrés selon les directives et les sensibilités aux antibiotiques.
Insuffisance cardiaque pendant la grossesse
L'insuffisance cardiaque complique 11 % des grossesses chez les femmes avec des maladies cardiaques préexistantes.
- Un conseil préconceptionnel est essentiel pour les femmes avec une dysfonction ventriculaire.
- Deux pics de détérioration de l'insuffisance cardiaque se produisent pendant la grossesse, notamment autour de 23-30 semaines.
Grossesse après transplantation cardiaque
Les grossesses après transplantation cardiaque présentent des risques accrus.
- Les femmes doivent être conseillées sur les risques de rejet et d'infection.
- Un suivi régulier des niveaux de médicaments immunosuppresseurs est nécessaire pendant la grossesse.
Cancer gestationnel et grossesse
Le cancer gestationnel survient pendant la grossesse ou dans les 12 mois suivant l'accouchement.
- Les femmes doivent être suivies par une équipe multidisciplinaire.
- La chimiothérapie pendant le premier trimestre est associée à un risque élevé de malformations.
Résultats de grossesse défavorables
Les résultats de grossesse défavorables incluent l'hypertension, le diabète gestationnel et la naissance prématurée.
- Les femmes ayant des antécédents de pré-éclampsie ont un risque accru de maladies cardiovasculaires.
- Un suivi régulier est recommandé après des résultats de grossesse défavorables pour évaluer le risque cardiovasculaire.
Importance de l'allaitement
L'allaitement favorise la récupération des systèmes physiologiques maternels.
- Les femmes qui allaitent ont un meilleur profil cardiométabolique.
- L'allaitement prolongé est associé à un risque réduit de maladies cardiovasculaires futures.
Suivi des femmes enceintes à risque cardiaque
Les femmes enceintes présentant des maladies aortiques modérées à élevées doivent être suivies de près pour prévenir les complications.
- Imagerie échocardiographique recommandée toutes les 4 à 12 semaines pendant la grossesse et jusqu'à 6 mois après l'accouchement.
- L'imagerie par résonance magnétique cardiaque (CMR) sans gadolinium est conseillée pour les femmes à risque n'ayant pas eu d'imagerie récente.
- Les centres doivent être équipés pour réaliser des interventions chirurgicales en cas d'événements indésirables pendant la péripartum.
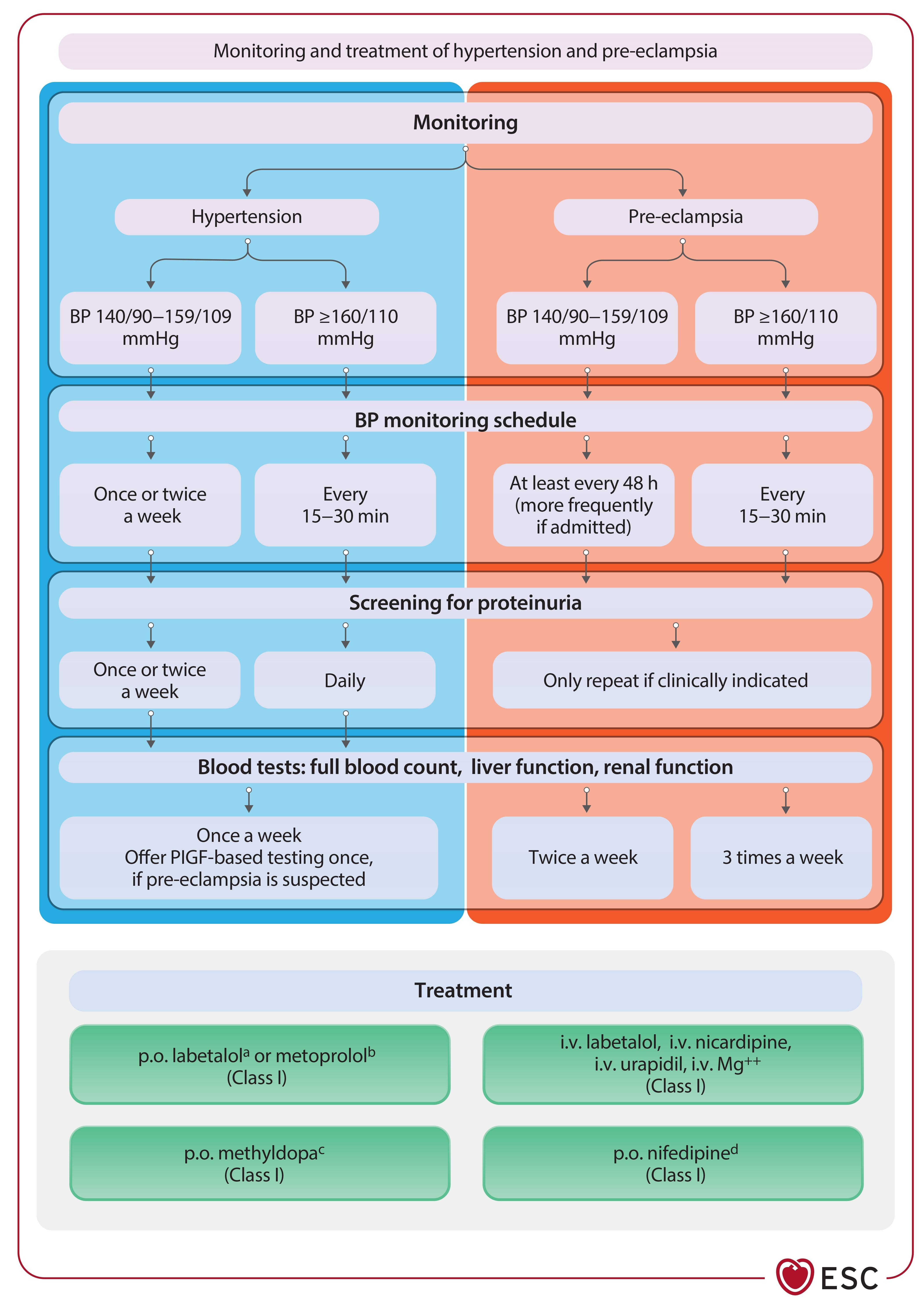
Gestion de la pression artérielle pendant la grossesse
Un contrôle strict de la pression artérielle est essentiel pour les femmes enceintes avec des antécédents de dilatation aortique.
- Un traitement par bêta-bloquants est recommandé tout au long de la grossesse et après l'accouchement pour les femmes atteintes de syndromes comme le MFS.
- La celiprolol est spécifiquement recommandée pour les femmes atteintes du syndrome d'Ehlers-Danlos vasculaire.
Chirurgie aortique avant la grossesse
Des interventions chirurgicales doivent être envisagées avant la grossesse pour certaines femmes à risque.
- Les femmes avec des diamètres de racine aortique supérieurs à 45 mm doivent envisager une chirurgie avant la grossesse.
- Les femmes sans variante génétique identifiable et avec des diamètres aortiques supérieurs à 50 mm doivent également subir une intervention chirurgicale.
Accouchement et complications obstétricales
Les recommandations d'accouchement varient selon les conditions cardiaques des femmes.
- Un accouchement vaginal est recommandé pour les femmes avec un diamètre aortique inférieur à 40 mm.
- Les femmes atteintes du syndrome d'Ehlers-Danlos doivent subir une césarienne à 37 semaines pour des raisons obstétricales.
Thrombose veineuse et grossesse
Des mesures préventives doivent être prises pour les femmes à risque de thrombose veineuse.
- Un traitement prophylactique par héparine de bas poids moléculaire (HBPM) est recommandé pour les femmes à haut risque.
- En cas de suspicion de thrombose veineuse, une évaluation diagnostique immédiate est conseillée.
Maladies cardiaques acquises et grossesse
Les femmes enceintes avec des maladies cardiaques acquises doivent être gérées avec soin.
- L'exclusion des conditions cardiovasculaires menaçantes est essentielle pour les femmes présentant des douleurs thoraciques.
- Un traitement par aspirine à faible dose est recommandé pour les femmes avec des antécédents de syndrome coronarien aigu.
Hypertension et grossesse
La gestion de l'hypertension est cruciale pour la santé maternelle et fœtale.
- Un objectif de pression artérielle systolique inférieur à 140 mmHg est recommandé.
- Le traitement médicamenteux doit être initié pour une hypertension gestationnelle à partir de 140 mmHg.
Arrhythmies cardiaques et grossesse
Les femmes enceintes avec des arythmies doivent recevoir un traitement approprié.
- La cardioversion électrique immédiate est recommandée pour les tachycardies supraventriculaires instables.
- Les bêta-bloquants sont conseillés pour le contrôle du rythme dans les cas d'arythmies persistantes.
Évaluation des risques cardiovasculaires post-partum
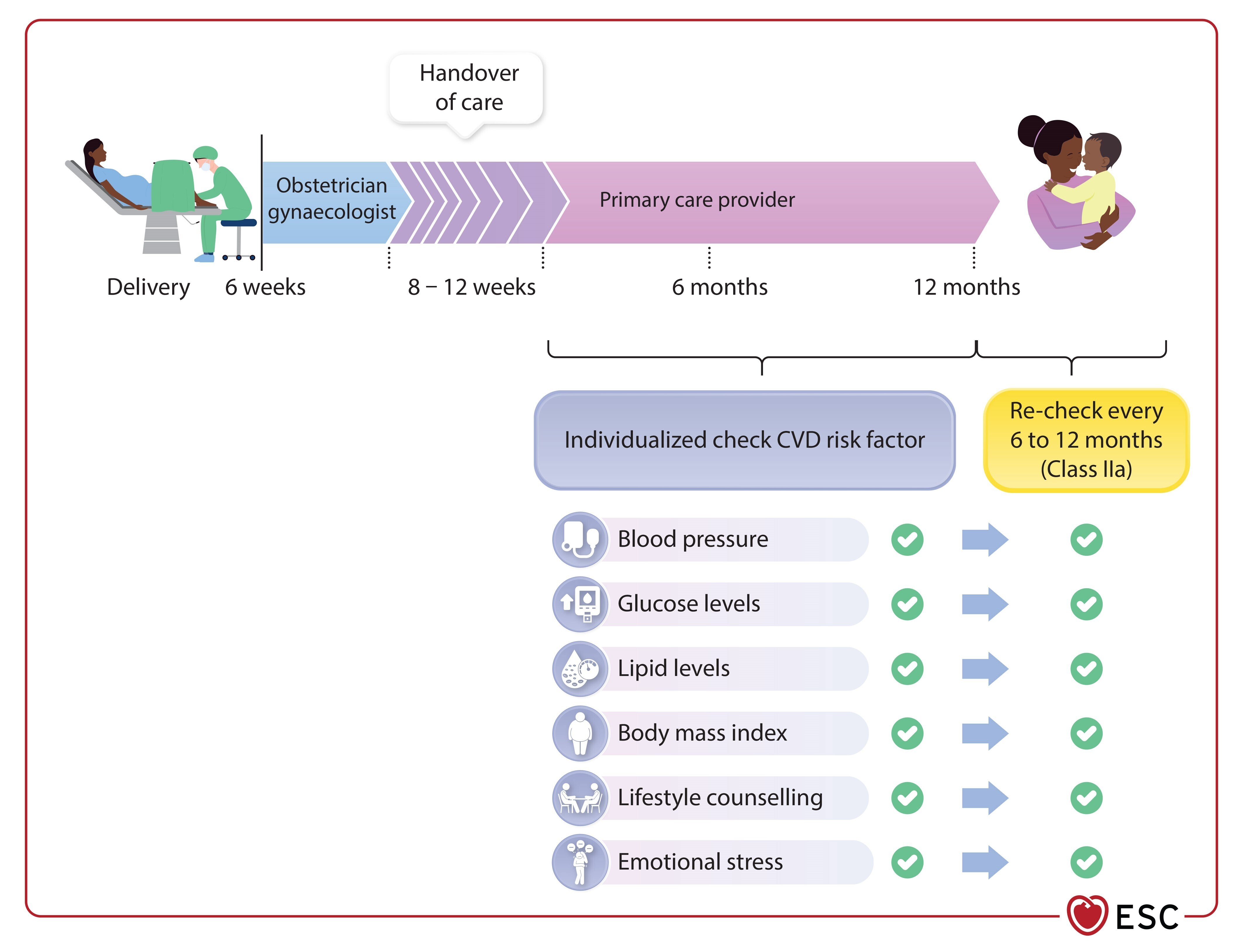
Une évaluation des risques cardiovasculaires est recommandée pour les femmes ayant eu des issues de grossesse défavorables.
- Un suivi régulier est conseillé pour les femmes ayant des antécédents d'hypertension post-partum.
- Les femmes ayant eu un diabète gestationnel doivent subir un test de tolérance au glucose après l'accouchement.
Soins obstétriques pour les femmes cardiaques
Les femmes enceintes atteintes de maladies cardiaques nécessitent des soins obstétriques spécialisés pour assurer leur sécurité et celle de leur bébé.
- Les recommandations de NICE soulignent l'importance d'une gestion appropriée de l'accouchement pour les femmes avec des maladies cardiaques.
- Des études montrent que la livraison vaginale planifiée peut être associée à une morbidité cardiovasculaire réduite.
- Les résultats d'une étude italienne indiquent que le mode d'accouchement influence les résultats péripartum chez les femmes cardiaques.
- Une étude a examiné les avantages d'une césarienne planifiée pour les femmes atteintes de maladies cardiaques.
Gestion de l'anesthésie obstétrique
L'anesthésie pour les femmes enceintes avec des maladies cardiaques nécessite des considérations cliniques pratiques.
- Les techniques d'anesthésie combinée spinal-épidurale sont couramment utilisées en obstétrique.
- Des recommandations récentes suggèrent l'utilisation de remifentanil comme alternative à l'épidurale.
- L'efficacité de l'analgésie spinale par rapport à l'épidurale a été étudiée, montrant des résultats prometteurs.
Anticoagulation pendant la grossesse
La gestion de l'anticoagulation chez les femmes enceintes avec des valves cardiaques mécaniques est cruciale pour prévenir les complications.
- Les lignes directrices de la British Society for Haematology abordent la gestion des anticoagulants chez les femmes enceintes.
- Une étude a révélé que l'utilisation de concentrés de complexes prothrombiniques est efficace pour l'inversion des anticoagulants.
- Les résultats d'une revue systématique montrent que les régimes d'anticoagulation varient en fonction des risques maternels et fœtaux.
Complications cardiovasculaires pendant la grossesse
Les femmes enceintes peuvent faire face à des complications cardiovasculaires spécifiques qui nécessitent une attention particulière.
- Les troubles hypertensifs de la grossesse sont fréquents et peuvent affecter la santé cardiaque.
- Les données montrent que les femmes avec des maladies cardiaques complexes ont un risque accru de défaillance cardiaque pendant la grossesse.
- Les résultats d'une étude indiquent que la grossesse peut aggraver les maladies cardiaques préexistantes.
Impact de la dépression postpartum
La dépression postpartum est un problème de santé mentale significatif chez les femmes ayant des antécédents de maladies cardiaques.
- Des études montrent que les femmes ayant des maladies cardiaques pendant la grossesse présentent un risque accru de dépression et d'anxiété.
- La qualité de vie des femmes ayant souffert de cardiomyopathie périnatale est souvent compromise.
- Les résultats d'une étude indiquent que le soutien psychologique est essentiel pour améliorer les résultats de santé mentale.
Gestion des cardiomyopathies pendant la grossesse
Les femmes atteintes de cardiomyopathies doivent être surveillées de près pendant la grossesse pour éviter des complications graves.
- Les données montrent que la cardiomyopathie périnatale a une incidence significative, avec des variations selon les populations.
- Les recommandations actuelles soulignent l'importance d'une gestion multidisciplinaire pour ces patientes.
- Les résultats d'études indiquent que le traitement précoce peut améliorer les résultats maternels et néonatals.
Risques associés aux anomalies congénitales
L'utilisation de certains médicaments pendant la grossesse peut augmenter le risque d'anomalies congénitales.
- Des études ont montré que l'exposition aux bêta-bloquants pendant la grossesse est associée à un risque accru d'anomalies cardiaques.
- Les résultats d'une méta-analyse indiquent que les inhibiteurs de l'ECA peuvent également présenter des risques pour le fœtus.
- Les recommandations actuelles suggèrent une évaluation rigoureuse des risques et des bénéfices des traitements médicamenteux pendant la grossesse.
Utilisation des bêta-bloquants pendant la grossesse
L'utilisation de bêta-bloquants chez les femmes enceintes atteintes du syndrome de Marfan est associée à une dilatation aortique réduite.
- Une étude a montré que l'utilisation de bêta-bloquants pendant la grossesse est corrélée à une diminution de la dilatation de la racine aortique chez les patientes atteintes du syndrome de Marfan.
- La recherche a été publiée dans la revue Aorta en 2023.
Dissection aortique et grossesse
La gestion de la dissection aortique pendant la grossesse nécessite des stratégies spécifiques pour améliorer les résultats.
- Une étude a examiné les stratégies de gestion et les résultats des dissections aortiques pendant la grossesse, soulignant l'importance d'une approche adaptée.
- Les résultats montrent que la prise en charge appropriée peut influencer les résultats maternels et néonatals.
Syndrome d'Ehlers-Danlos et événements cardiovasculaires
L'effet du célibrolol sur la prévention des événements cardiovasculaires chez les patients atteints du syndrome d'Ehlers-Danlos a été étudié.
- Une étude prospective randomisée a révélé que le célibrolol peut réduire le risque d'événements cardiovasculaires chez ces patients.
- Les résultats ont été publiés dans le Lancet en 2010.
Anomalies congénitales et grossesse
Les femmes atteintes de malformations cardiaques congénitales présentent des risques spécifiques pendant la grossesse.
- Une revue systématique a montré que les femmes avec des malformations cardiaques congénitales ont des résultats de grossesse variés, avec des complications potentielles.
- Les données indiquent que la prévalence des malformations cardiaques congénitales est significative, nécessitant une surveillance étroite pendant la grossesse.
Hypertension et grossesse
Les troubles hypertensifs pendant la grossesse sont un problème de santé publique majeur.
- Une étude a révélé que les troubles hypertensifs touchent un pourcentage élevé de femmes enceintes, avec des implications pour la santé maternelle et néonatale.
- Les lignes directrices de l'ESC de 2023 soulignent l'importance d'une gestion appropriée de l'hypertension pendant la grossesse.
Thrombose veineuse et grossesse
La thrombose veineuse est une complication fréquente pendant la grossesse, nécessitant une attention particulière.
- Une revue a montré que les femmes enceintes présentent un risque accru de thrombose veineuse, avec des recommandations pour la prophylaxie.
- Les données indiquent que des traitements anticoagulants peuvent réduire le risque de complications thromboemboliques.
Arrhythmies cardiaques et grossesse
Les arythmies cardiaques peuvent survenir pendant la grossesse et nécessitent une gestion spécialisée.
- Une étude a révélé que les arythmies sont fréquentes chez les femmes enceintes, avec des implications pour la santé maternelle et fœtale.
- Les lignes directrices de l'ESC de 2020 fournissent des recommandations pour le diagnostic et la gestion des arythmies pendant la grossesse.
Résultats de la grossesse après chirurgie cardiaque
Les femmes ayant subi une chirurgie cardiaque peuvent avoir des résultats de grossesse variés.
- Une étude a montré que les femmes ayant subi une réparation de coarctation aortique ont des résultats de grossesse généralement favorables, mais avec des risques accrus de complications.
- Les résultats soulignent l'importance d'une évaluation préconceptionnelle et d'un suivi pendant la grossesse.
Gestion des Maladies Cardiaques Valvulaires
Les directives de l'ESC/EACTS de 2021 fournissent des recommandations pour la gestion des maladies cardiaques valvulaires, en particulier pendant la grossesse.
- Les femmes enceintes avec des maladies valvulaires doivent être surveillées de près.
- Les complications maternelles et fœtales peuvent être influencées par la gravité de la maladie valvulaire.
- Les recommandations incluent des évaluations échocardiographiques régulières.
Évaluation Échocardiographique Pendant la Grossesse
L'évaluation échocardiographique est cruciale pour surveiller les changements hémodynamiques chez les femmes enceintes atteintes de maladies valvulaires.
- Les études montrent des changements significatifs dans les valves cardiaques gauches pendant la grossesse.
- Une attention particulière est nécessaire pour les femmes avec des antécédents de maladies cardiaques.
Risques Associés à la Grossesse et Maladies Cardiaques
Les femmes avec des maladies cardiaques, comme la sténose aortique, présentent des risques accrus pendant la grossesse.
- Les données du registre ROPAC indiquent que la sténose aortique modérée à sévère augmente les risques de complications.
- Les résultats de grossesse peuvent être défavorables, nécessitant une gestion spécialisée.
Chirurgie Cardiaque Urgente Pendant la Grossesse
La nécessité d'une chirurgie cardiaque urgente pendant la grossesse représente un défi continu.
- Les interventions chirurgicales doivent être soigneusement planifiées pour minimiser les risques pour la mère et le fœtus.
- Les résultats des études montrent que des approches multidisciplinaires améliorent les résultats.
Complications Cardiovasculaires Postpartum
Les complications cardiovasculaires peuvent survenir après l'accouchement, nécessitant une attention particulière.
- Les femmes ayant des antécédents de cardiomyopathie périnatale doivent être suivies de près.
- Les études montrent que des traitements précoces peuvent améliorer les résultats.
Impact de la Grossesse sur les Transplantations Cardiaques
Les grossesses après transplantation cardiaque nécessitent une évaluation minutieuse des risques.
- Les études montrent que les femmes transplantées peuvent avoir des résultats de grossesse favorables avec une gestion appropriée.
- Les complications, telles que la sensibilisation HLA, peuvent survenir après la grossesse.
Hypertension et Grossesse
Les troubles hypertensifs pendant la grossesse sont des facteurs de risque pour les maladies cardiovasculaires futures.
- Les femmes ayant eu une prééclampsie présentent un risque accru de maladies cardiaques.
- Des études montrent que la gestion proactive de l'hypertension peut réduire les risques à long terme.
Lactation et Santé Cardiovasculaire
L'allaitement a des effets bénéfiques sur la santé cardiovasculaire des femmes.
- Les études indiquent que la durée de l'allaitement est associée à un risque réduit de maladies cardiovasculaires.
- Les femmes qui allaitent ont également des taux plus bas d'hypertension et de diabète de type 2.
Gestion du Diabète Gestationnel
Le diabète gestationnel nécessite une surveillance et une gestion appropriées pour prévenir des complications futures.
- Les femmes ayant eu un diabète gestationnel ont un risque accru de développer un diabète de type 2.
- Des interventions précoces peuvent aider à réduire ce risque.
Conséquences des Complications de Grossesse
Les complications de grossesse peuvent avoir des effets à long terme sur la santé cardiovasculaire des femmes.
- Les études montrent que les femmes ayant des antécédents de complications de grossesse présentent un risque accru de maladies cardiaques.
- Une attention particulière doit être portée à la santé cardiovasculaire après des événements tels que des fausses couches ou des naissances prématurées.
Messages clés
-
Une Équipe Cœur Grossesse devrait être impliquée dans l’évaluation du risque, le conseil et la gestion des femmes de classe mWHO 2.0 ≥II–III, (modified World Health Organization)depuis la préconception jusqu’à la période post-partum avancée. Un plan d’accouchement détaillé doit être établi à l’avance pour chaque femme.
-
Chez les femmes avec une cardiopathie connue, une réévaluation clinique complète pré-grossesse est essentielle pour estimer le risque, optimiser le traitement, envisager et évaluer l’arrêt des médicaments contre-indiqués, et réduire le risque de complications.
-
Les femmes et, le cas échéant, leur partenaire doivent recevoir un soutien psychosocial structuré tout au long du parcours, en particulier pour les patientes à haut risque et celles qui envisagent une interruption de grossesse.
-
Les femmes présentant des maladies cardiovasculaires héréditaires doivent être informées sur le risque de transmission, et la possibilité d’une procréation médicalement assistée.
-
La gestion des femmes enceintes ou souhaitant le devenir avec une maladie cardiovasculaire doit être individualisée et reposer sur le modèle de la décision partagée, en respectant l’autonomie de la patiente.
-
Les femmes de classe mWHO 2.0 IV doivent bénéficier d’un conseil complet sur le risque très élevé lié à la grossesse, avec un dialogue transparent concernant les risques maternels et fœtaux. La prise de décision partagée est essentielle, y compris pour envisager l’interruption de grossesse si nécessaire.
-
L’accouchement par voie basse est préféré pour la majorité des femmes souffrant de cardiopathies.
-
En cas de situation mettant la vie en danger, les traitements (défibrillation, intervention, revascularisation coronaire aiguë, soutien circulatoire mécanique, médication) doivent être semblables à ceux des femmes non enceintes, même en présence de contre-indications.
-
L’imagerie médicale non invasive impliquant des rayonnements ionisants ne doit être réalisée pendant la grossesse que si le bénéfice l’emporte nettement sur les risques maternels et fœtaux, et si elle modifie significativement la conduite médicale.
-
En cas de LQTS et CPVT, la poursuite des bêtabloquants durant la grossesse avec surveillance de la croissance fœtale est recommandée (l’aténolol étant le seul contre-indiqué). Le propranolol et le nadolol sont préférés.
-
Pour les femmes présentant un LQT2 (Long QT syndrome type 2, ) , la période post-partum est à risque élevé, nécessitant un dosage complet de bêta-bloquants.
-
Les tests génétiques sont à envisager en cas de PPCM.
-
Chez les femmes avec PPCM (Peripartum cardiomyopathy) et DCM, une nouvelle grossesse n’est pas recommandée si la fonction ventriculaire gauche n’est pas normalisée.
-
Une évaluation génétique est recommandée chez les femmes présentant une maladie aortique et désirant une grossesse ; la prise en charge doit dépendre du type et de la présence de variants P/LP.
-
Les femmes mWHO 2.0 IV ou présentant des lésions ACHD (ventricule droit systémique en classe NYHA III–IV, dysfonction ventriculaire, TR modérée ou plus, circulation de Fontan avec saturation <85%, dysfonctions) doivent recevoir l’avis d’une équipe cœur grossesse avec explication approfondie du risque très élevé et nécessité de décision partagée.
-
Il n’existe pas de seuil sécuritaire pour la pression artérielle pulmonaire élevée pendant la grossesse.
Recommandations (Tableau)
| Situation | Recommandation | Classe | Niveau |
|---|---|---|---|
| Évaluation du risque cardiovasculaire après APOs | Recommandé, ainsi que conseil sur mode de vie sain | I | B |
| Hypertension persistante au-delà de 6–12 semaines | Traitement antihypertenseur selon statut de lactation | I | B |
| Contrôle glycémique post-partum | Passage à pharmacothérapie si mode de vie seul insuffisant | I | C |
| GDM/historique | Test oGTT, réévaluation 6–12 mois, suivi annuel | I | C |
| HTA post-partum (simple) | Nifédipine/labétalol (méoprolol si absence de labétalol) | I | C |
| Suivi post APOs | Évaluation à 3 mois, réévaluation 6–12 mois, suivi régulier | IIa | C |
| Allaitement après APOs | Peut être envisagé pour réduire le risque cardiovasculaire ultérieur | IIb | C |
Autres points essentiels
-
Informer les femmes en âge de procréer avec HAP sur les risques et les incertitudes dès le diagnostic.
-
Toute suspicion de MTEV (DVT, EP) nécessite une évaluation immédiate par une équipe multidisciplinaire spécialisée.
-
La LMWH est à privilégier pour la prophylaxie et le traitement de la TEV pendant la grossesse.
-
Pour l’insuffisance cardiaque pendant la grossesse, certains médicaments (IEC, ARBs, inhibiteurs directs de la rénine, ARNIs, ARM, SGLT2) ne sont pas recommandés. Éventuellement,inotropes ou traitements avancés, adresser à un centre expert.
-
Éviter les valves mécaniques chez les filles/femmes en âge de procréer.
-
Méthyldopa, labétalol et inhibiteurs calciques sont recommandés pour traiter l’HTA pendant la grossesse.
-
Les femmes à risque élevé/modéré de prééclampsie devraient prendre 75–100 mg d’ASA quotidien de la semaine 12 à 36/37.
-
Après une transplantation cardiaque, repousser la grossesse au moins d’un an, en tenant compte des facteurs individuels.
-
Les femmes ayant connu des APOs doivent être informées des risques à long terme, des stratégies de prévention et bénéficier d’un suivi approprié, y compris un soutien psychosocial si nécessaire.
APO = complications obstétricales défavorables ; CVD = maladie cardiovasculaire ; GDM = diabète gestationnel ; oGTT = test oral de tolérance au glucose.
SYNTHÈSE
Ce document présente les directives 2025 de l'ESC pour la prise en charge des maladies cardiovasculaires et de la grossesse, élaborées par un groupe de travail multidisciplinaire et approuvées par des sociétés européennes de cardiologie et de gynécologie. Ces directives offrent des recommandations actualisées et fondées sur des preuves pour la gestion des maladies cardiovasculaires chez les femmes enceintes, couvrant un large éventail de conditions, des cardiomyopathies aux troubles hypertensifs, en passant par les affections valvulaires et les arythmies. Elles soulignent l'importance d'une équipe cardiaque de grossesse pour évaluer et gérer les risques maternels et fœtaux, de la préconception au post-partum. Le texte aborde également les méthodes diagnostiques, le choix des médicaments et les considérations pour l'accouchement, tout en identifiant les lacunes actuelles dans les preuves scientifiques.
INFOGRAPHIES
EXTRAITS
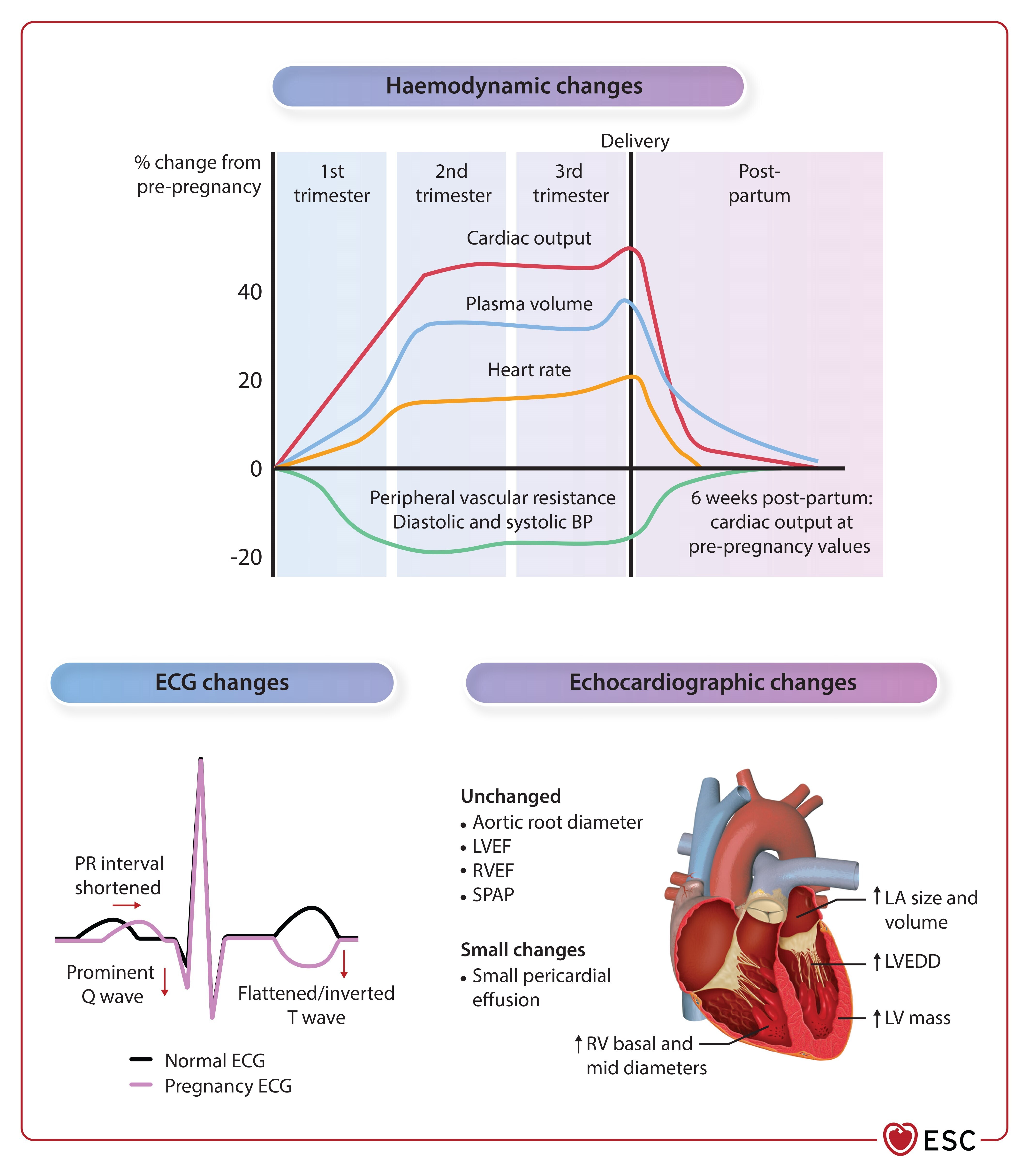
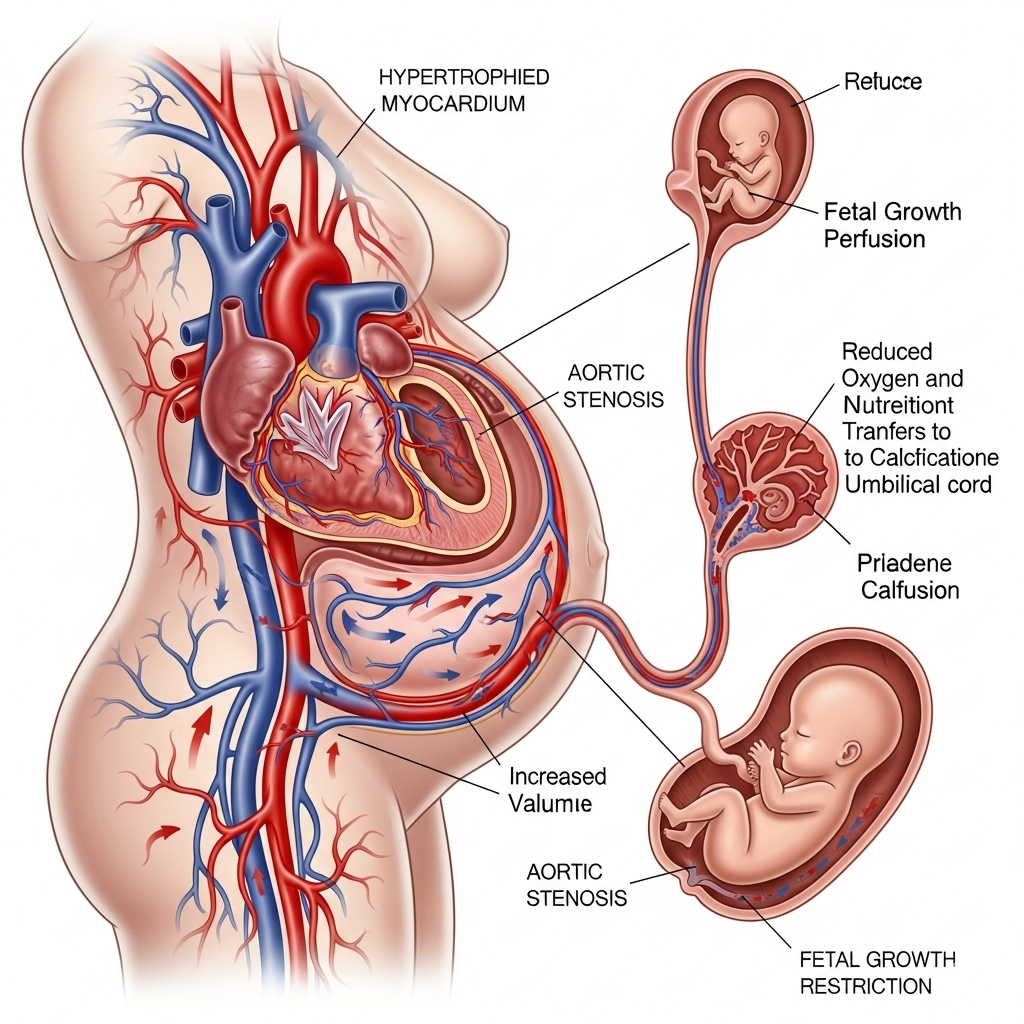
Physiologie des changements hémodynamiques et modifications de l'électrocardiogramme et de l'échocardiographie pendant et après la grossesse.
PA, pression artérielle ; ECG, électrocardiogramme ; OG, oreillette gauche ; VG, ventricule gauche ; DDVG, diamètre télédiastolique ventriculaire gauche ; FEVG, fraction d'éjection ventriculaire gauche ; VD, ventricule droit ; FEVR, fraction d'éjection ventriculaire droite ; SPAP, pression artérielle pulmonaire systolique
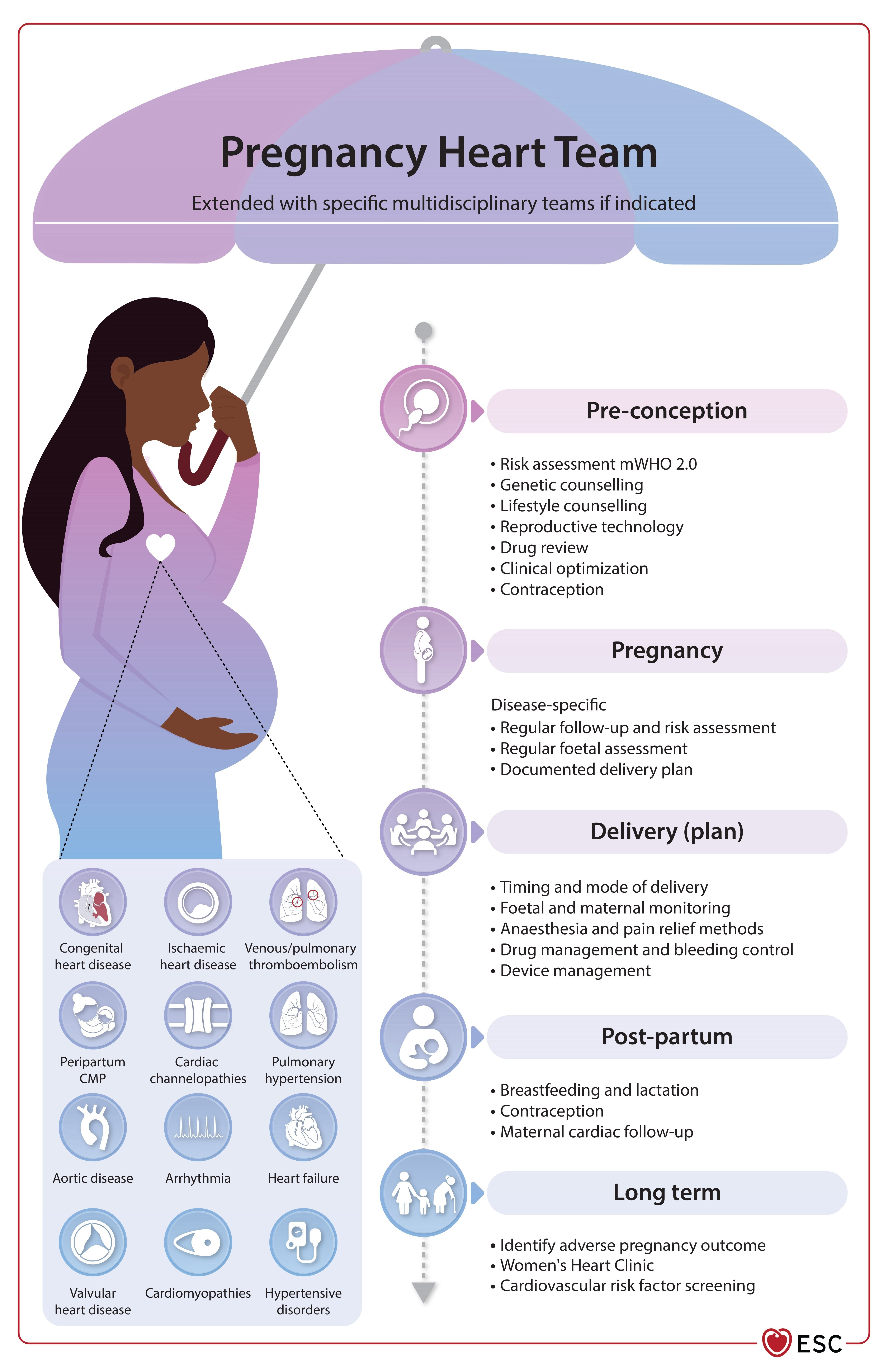
Illustration centrale. Rôle de l'équipe cardiaque de grossesse dans le parcours de grossesse.
CMP, cardiomyopathie ; mWHO, Organisation mondiale de la santé modifiée.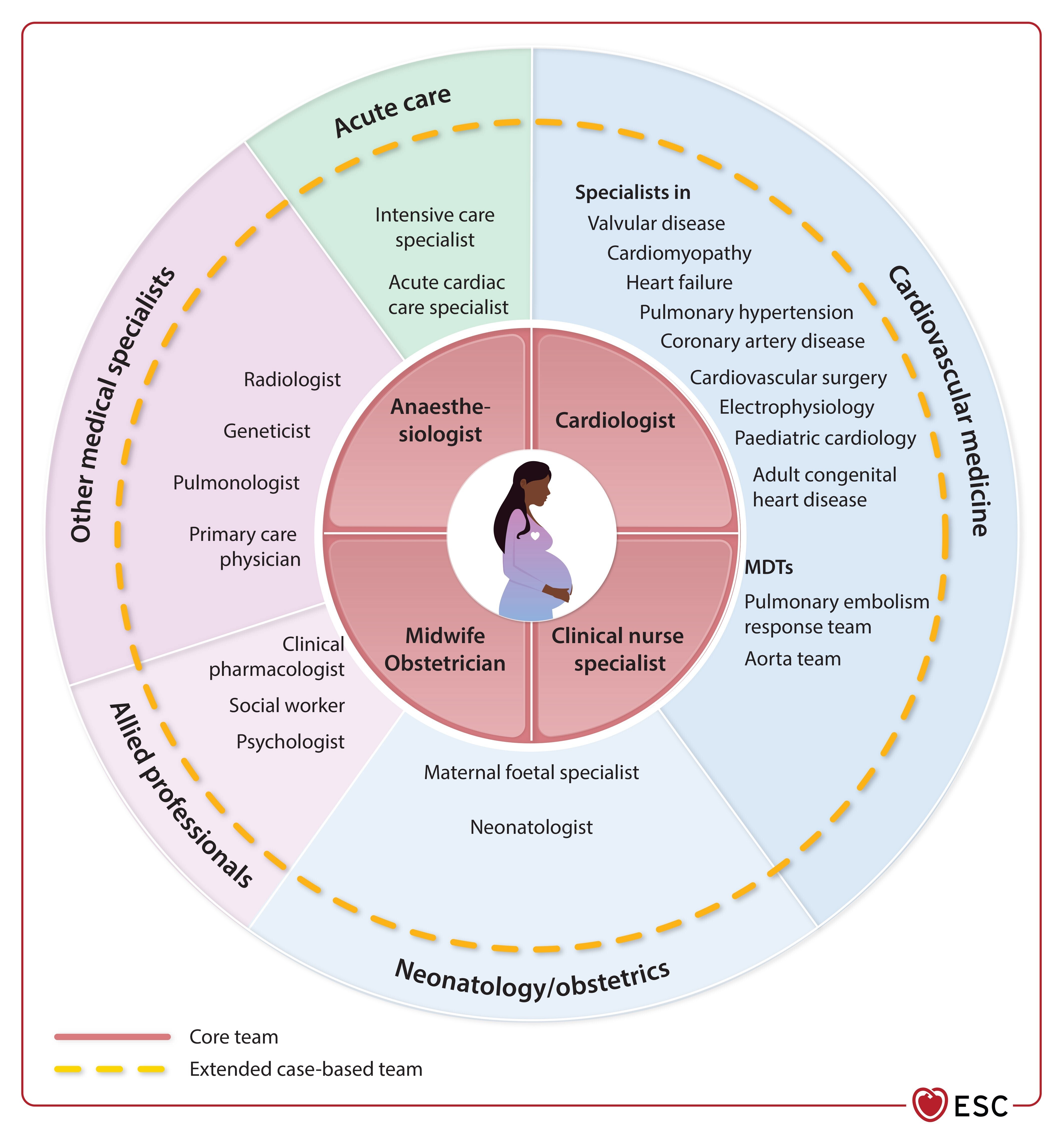
Composition de l'équipe de cardiologie de grossesse de base et élargie basée sur les cas.
MDT, équipe multidisciplinaire.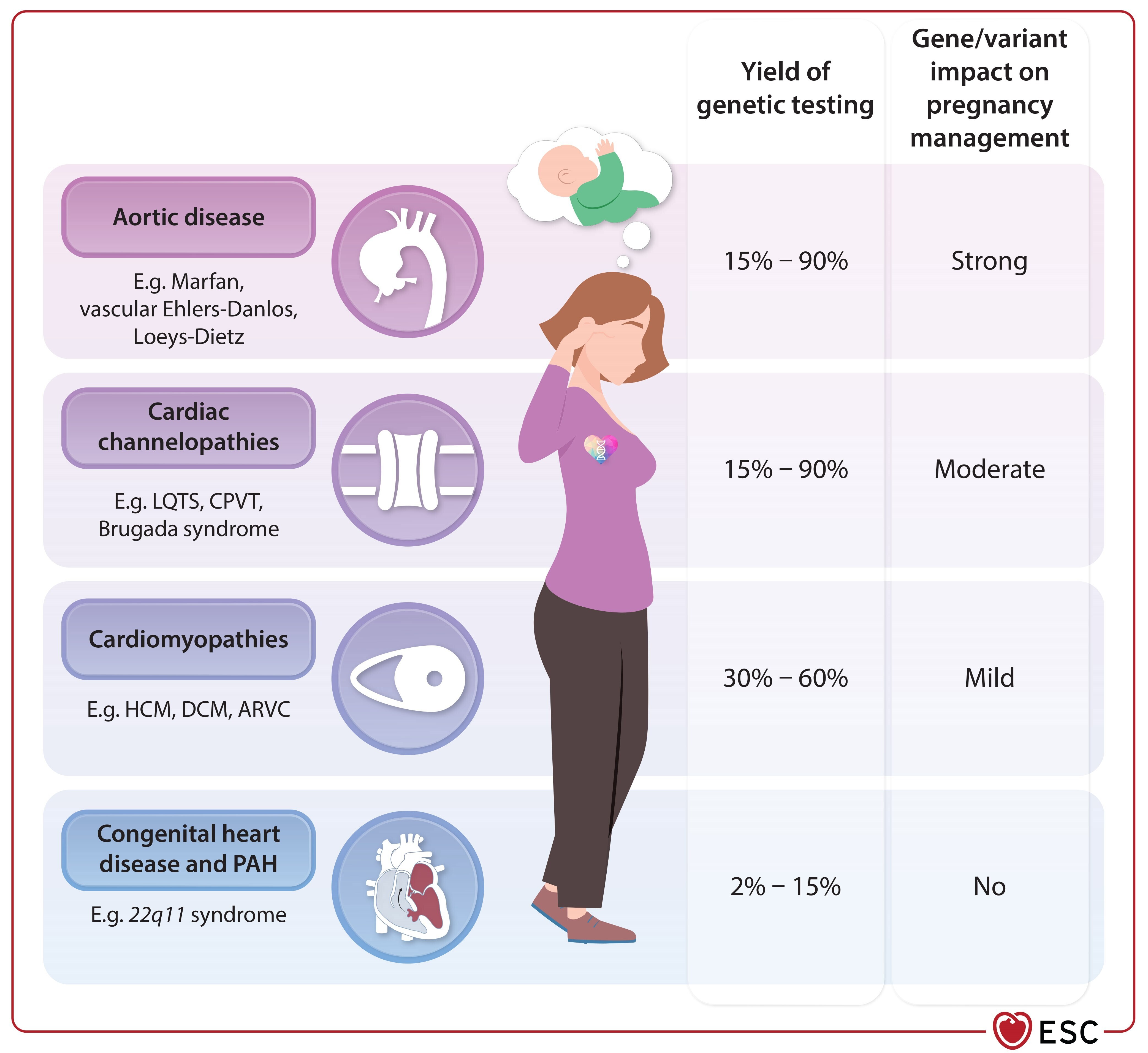
Conseil préconceptionnel et aspects génétiques.
CVDA, cardiomyopathie ventriculaire droite arythmogène ; TVPC, tachycardie ventriculaire polymorphe catécholaminergique ; CMD, cardiomyopathie dilatée ; CMH, cardiomyopathie hypertrophique ; LQTS, syndrome du QT long ; HTAP, hypertension artérielle pulmonaire.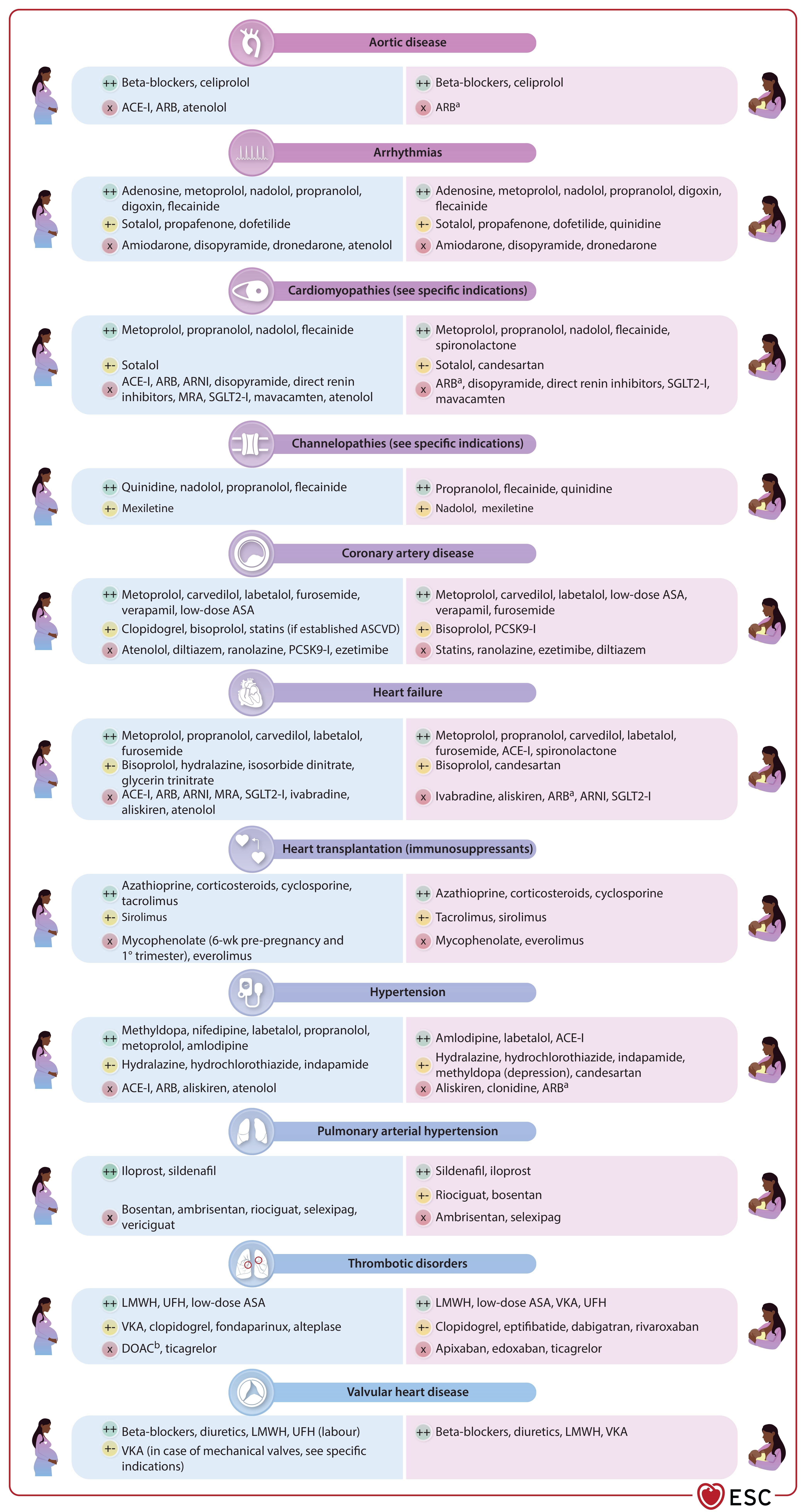
Choix des médicaments pendant la grossesse (à gauche) et pendant l'allaitement (à droite).
IEC, inhibiteur de l'enzyme de conversion de l'angiotensine ; ARA, antagoniste des récepteurs de l'angiotensine ; ARNI, inhibiteur des récepteurs de l'angiotensine/néprilysine ; AAS, acide acétylsalicylique ; MCVA, maladie cardiovasculaire athéroscléreuse ; AOD, anticoagulant oral direct ; HBPM, héparine de bas poids moléculaire ; ARM, antagoniste des récepteurs des minéralocorticoïdes ; PCSK9-I, inhibiteur de la proprotéine convertase subtilisine/kexine de type 9 ; SGLT2-I, inhibiteurs du cotransporteur sodium-glucose de type 2 ; HNF, héparine non fractionnée ; AVK, antagoniste de la vitamine K ; sem.  Premier choix/le plus sûr pendant la grossesse, l'allaitement et l'allaitement.
Premier choix/le plus sûr pendant la grossesse, l'allaitement et l'allaitement.  Deuxième choix pendant la grossesse, l'allaitement et l'allaitement.
Deuxième choix pendant la grossesse, l'allaitement et l'allaitement.  Preuve de toxicité fœtale ou infantile ou absence de données sur la sécurité. a Sauf candésartan. b Voir le texte pour plus de détails.
Preuve de toxicité fœtale ou infantile ou absence de données sur la sécurité. a Sauf candésartan. b Voir le texte pour plus de détails.
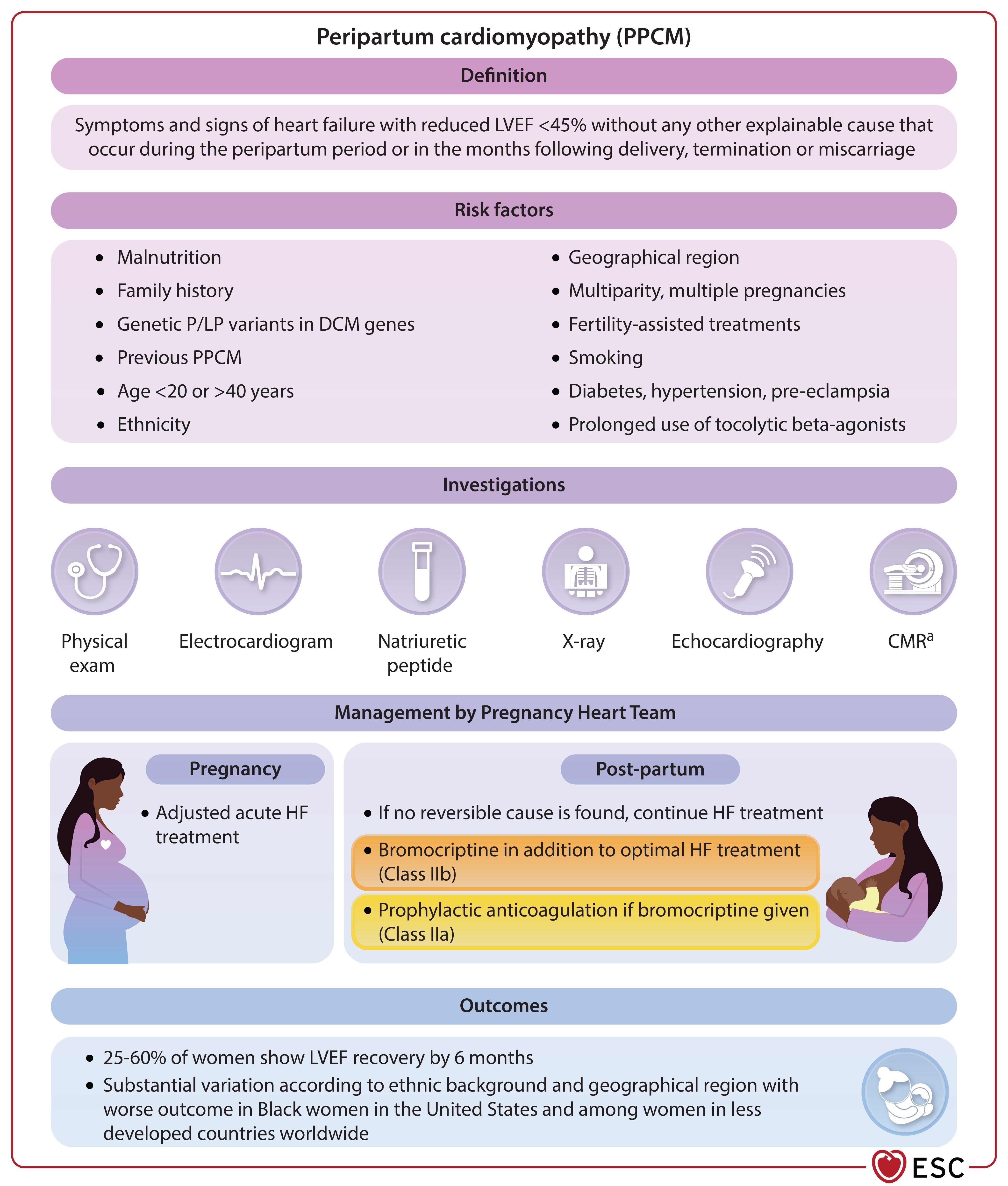
Facteurs de risque et prise en charge de la cardiomyopathie péripartum.
IRM, imagerie par résonance magnétique cardiaque ; IC, insuffisance cardiaque ; FEVG, fraction d'éjection ventriculaire gauche ; P/LP, pathogène/probablement pathogène ; CMPP, cardiomyopathie péripartum. a Dans des cas spécifiques.

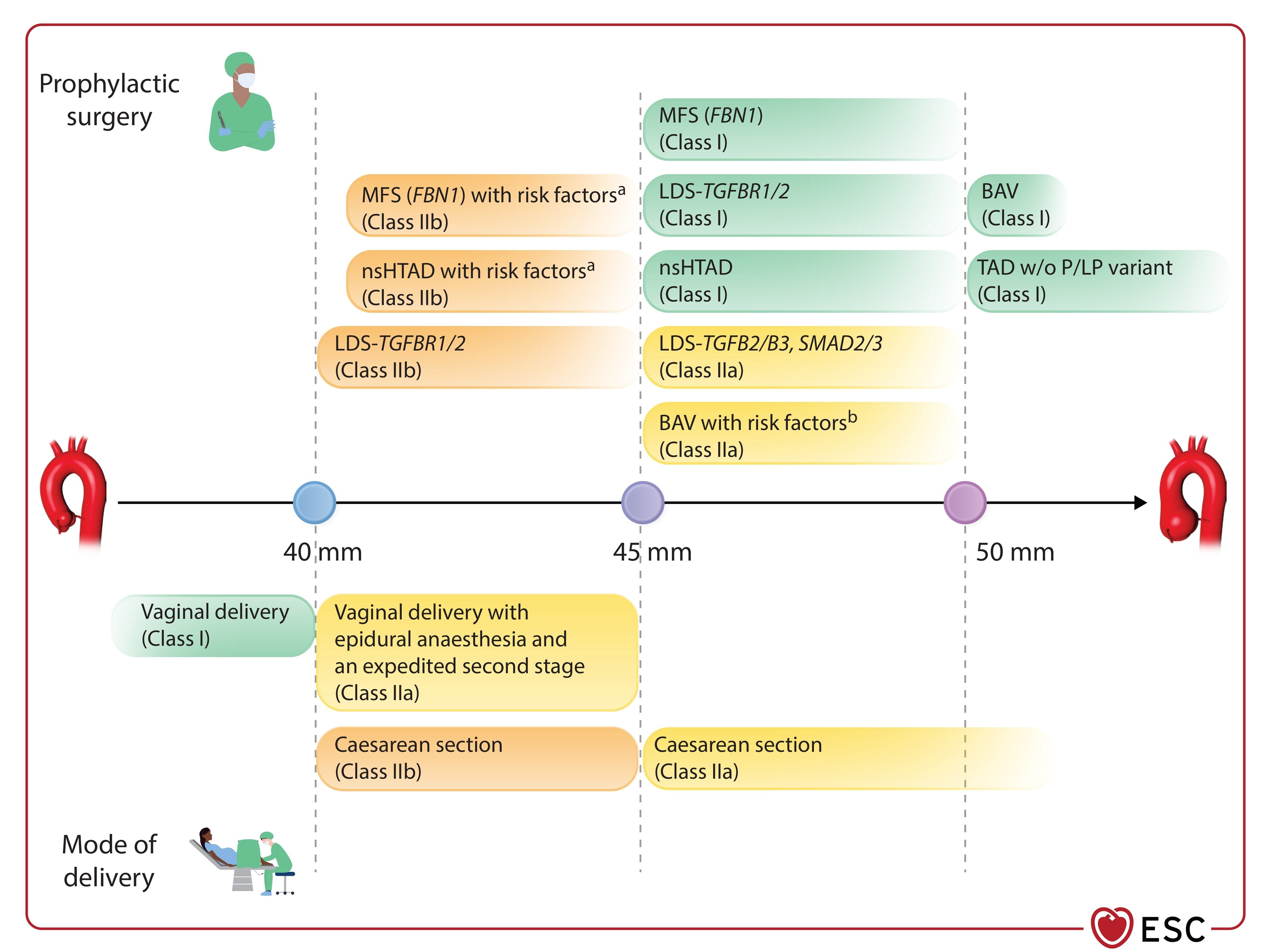
Seuils pour le traitement chirurgical prophylactique avant la grossesse de l'anévrisme de la racine aortique/ascendant (au-dessus de la ligne) et mode d'accouchement recommandé en fonction du diamètre aortique (en dessous de la ligne).
BAV, valve aortique bicuspide ; LDS, syndrome de Loeys-Dietz ; MFS, syndrome de Marfan, nsHTAD, maladie aortique thoracique héréditaire non syndromique ; P/LP, pathogène/probablement pathogène ; TAD, maladie aortique thoracique ; sans, sans. a Facteurs de risque : antécédents familiaux de dissection, croissance aortique rapide (≥ 3 mm/an), hypertension non contrôlée. b Phénotype racinaire à ajouter aux autres facteurs de risque. D'après Narula et al. , Wallace et al. , Regalado et al. , Jondeau et al. , Mazzolai et al. , et Isselbacher et al. 6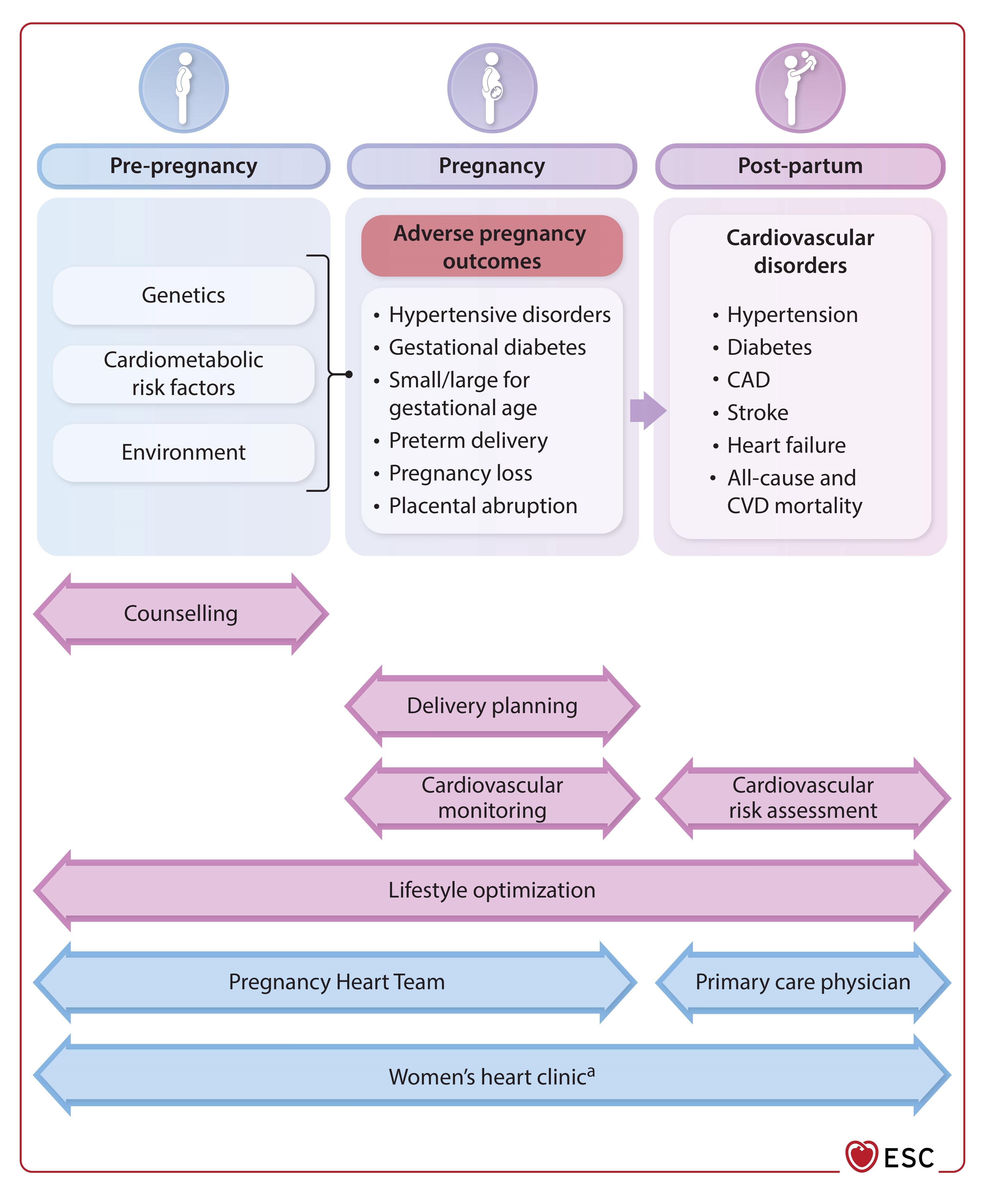
NE JAMAIS OUBLIER que la pathologie CV est importante chez la femme.

En dehors de la grossesse essentiellement
Agir pour le coeur des femmes
https://www.agirpourlecoeurdesfemmes.com
Copyright : Dr Jean-Pierre Laroche/2025

