“T’as tort de penser à des trucs. T'as pas l’habitude. C’est ça qui te fait mal à la tête.” Julien Duvivier
Sheth S, Solomon A, Antiochos B, Evans N, Ratchford EV. Vascular Disease Patient Information Page: Giant cell (temporal) arteritis. Vascular Medicine. 2022;27(5):521-524. doi:10.1177/1358863X221112187
Qu'est-ce que l'artérite à cellules géantes (ACG) ?
L'artérite à cellules géantes (ACG) également appelée artérite temporale ou Maladie de Horton) est une affection inflammatoire des grosses artères du corps, y compris celles qui irriguent la tête et le cou, qui peut survenir chez les patients plus âgés (50 ans et plus). Il s'agit de la vascularite systémique ou affection vasculaire inflammatoire la plus courante. Les manifestations cliniques de l'ACG dépendent du type et de l'emplacement des artères touchées. Il est important de diagnostiquer et de traiter l'ACG sans délai car des complications graves, notamment la cécité et des troubles nerveux, peuvent survenir si elles ne sont pas traitées.
Les médecins en médecine interne, en rhumatologie, en médecine vasculaire, en chirurgie vasculaire, en dermatologie et/ou en ophtalmologie peuvent prendre en charge des patients atteints d'ACG. L'évaluation typique de l'ACG comprend les antécédents et les symptômes d'un patient, un examen physique, des tests sanguins pour l'inflammation, une imagerie appropriée, une biopsie de l'artère ou des artères affectées et l'orientation vers un spécialiste si nécessaire. Le traitement du GCA vise à supprimer l'inflammation. Malgré un diagnostic et un traitement appropriés, des complications cardiovasculaires à long terme peuvent parfois survenir. cependant, la plupart des cas d'ACG peuvent être bien contrôlés et gérés tout au long de la vie d'un patient.
Qu'est-ce qui cause l'ACG ?
Il n'y a pas de cause unique connue et identifiable de ACG. Le processus pathologique de l'ACG commence par une cascade inflammatoire. Un déclencheur souvent inconnu peut provoquer la formation de grandes cellules «géantes» dans les parois des grosses artères, y compris l'aorte et les artères carotides, sous-clavières et iliaques. Les artères les plus fréquemment touchées sont celles qui partent du cou et se dirigent vers la tête et le cuir chevelu, y compris les artères temporales qui remontent de chaque côté du front près des oreilles. Les artères temporales grossissent, gonflent ou s'épaississent chez de nombreux patients atteints d'ACG. Bien que l'ACG et l'artérite temporale soient synonymes, l'ACG peut également affecter simultanément plusieurs artères, même des artères plus petites de la tête et du cou, y compris les artères ophtalmiques, occipitales, vertébrales, ciliaires postérieures ou vertébrales proximales. La cécité, la complication la plus grave de l'ACG, est causée par une lésion de la branche ciliaire postérieure de l'artère ophtalmique. L'inflammation des grosses artères peut provoquer à la fois un anévrisme (dilatation) ou une sténose (rétrécissement) du vaisseau.
Qui est à risque de l'ACG ?
Le risque de développer une AGC dépend de plusieurs facteurs, notamment l'âge, le sexe, la géographie, la génétique et d'autres problèmes médicaux. L'âge est le facteur le plus important. Le AGC ne se produit presque jamais avant l'âge de 50 ans, et il devient plus fréquent avec l'âge. Dans les pays occidentaux, les femmes sont environ deux fois plus susceptibles de développer une AGC que les hommes. L'AGC est également associée à une affection inflammatoire affectant les muscles appelée « polymyalgie rhumatismale » (PMR). D'autres facteurs de risque incluent l'ethnicité, avec les taux les plus élevés en Scandinavie ; fumeur; allèles HLA-DRB1 * 04 génétiquement déterminés (courants chez les Européens du Nord); et d'autres mutations génétiques.
Quels sont les symptômes de l'ACG ?
Comme le montre la figure 1 , les symptômes de la GCA se produisent à la fois au site de l'artère ou des artères affectées et dans tout le corps en raison de l'inflammation. La perte de vision reste le symptôme le plus grave, mais elle survient généralement après l'apparition des symptômes plus généraux. Ceux-ci peuvent inclure des maux de tête intermittents; changements visuels; douleur ou fatigue dans la mâchoire lors de la mastication (également appelée claudication de la mâchoire); sensibilité du cuir chevelu; douleur dans la gorge, la langue (liée à la mort des tissus ou à la « nécrose » due à un manque de circulation sanguine), le cou ou les tempes ; douleurs musculaires; et des symptômes pseudo-grippaux, notamment la toux, la fièvre, l'anémie, la perte de poids, la perte d'appétit ou la fatigue.

Comment le GCA est-il diagnostiqué ?
Si un patient présente les symptômes et les facteurs de risque typiques de l'ACG, un diagnostic clinique peut être posé immédiatement ; cependant, certains tests peuvent être utiles. La figure 2 illustre l'approche générale pour diagnostiquer l'ACG. Le diagnostic de GCA nécessite un processus par étapes, y compris l'examen des symptômes, des tests sanguins et des études d'imagerie. 5 Les tests sanguins les plus importants sont les mesures de l'inflammation : la vitesse de sédimentation des érythrocytes (VS) et la protéine C-réactive (CRP). Ces marqueurs inflammatoires sont souvent élevés avec l'ACG, mais ils n'excluent pas le GCA s'il est normal, et ils peuvent être élevés en raison d'un certain nombre d'autres conditions. D'autres tests sanguins moins importants, tels que la phosphatase alcaline sérique et le nombre de leucocytes, peuvent également aider à déterminer le diagnostic.

Figure 2 . Présentation du diagnostic et de la prise en charge de l'artérite à cellules géantes.
CT, tomodensitométrie ; IRM, imagerie par résonance magnétique.
Pour le diagnostic, certains cliniciens s'appuient sur l'American College of Rheumatology, qui fixe cinq critères de diagnostic : âge ⩾ 50 ans ; douleur localisée dans la tête; anomalie de l'artère temporale ; ESR ⩾ 50 mm/h ; et biopsie artérielle anormale. Trois des cinq critères sont nécessaires pour poser le diagnostic.
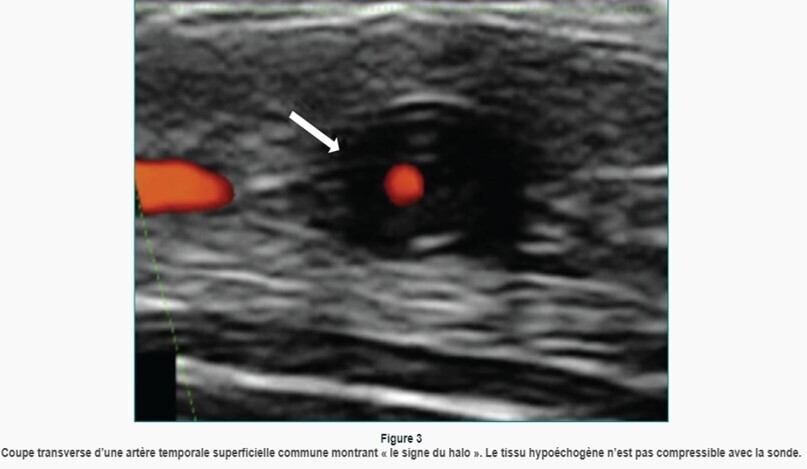
Une biopsie de l'artère temporale ou une échographie Doppler couleur de l'artère temporale peut aider à confirmer un diagnostic suspecté d'ACG. L'artère temporale apparaîtra épaissie et fragmentée à la biopsie environ 85 % du temps chez les patients atteints d'ACG. Dans certains cas, un résultat de biopsie normal d'un côté de la tête peut nécessiter une autre biopsie de l'autre côté car l'ACG peut ne pas affecter toutes les parties de l'artère. À l'échographie, un signe « halo » peut être observé dans l'artère temporale, ce qui indique un épaississement ou un gonflement de la paroi des vaisseaux sanguins.
https://www.jle.com/en/revues/met/e-docs/diagnostic_et_prise_en_charge_de_la_maladie_de_horton_revue_de_la_litterature_et_focus_sur_les_manifestations_ophtalmologiques_319092/article.phtml
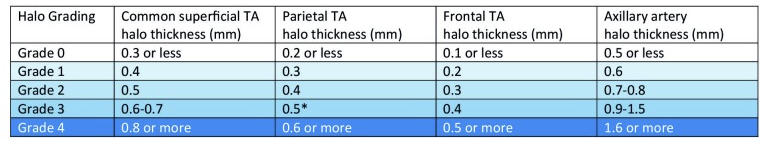 Score du Halo : valeurs retenues en fonction du site et de l’épaisseur du halo. Les valeurs s’échelonnent de 0 à 4.
Score du Halo : valeurs retenues en fonction du site et de l’épaisseur du halo. Les valeurs s’échelonnent de 0 à 4.

https://www.jle.com/en/revues/met/e-docs/diagnostic_et_prise_en_charge_de_la_maladie_de_horton_revue_de_la_litterature_et_focus_sur_les_manifestations_ophtalmologiques_319092/article.phtml
 Score du Halo : valeurs retenues en fonction du site et de l’épaisseur du halo. Les valeurs s’échelonnent de 0 à 4.
Score du Halo : valeurs retenues en fonction du site et de l’épaisseur du halo. Les valeurs s’échelonnent de 0 à 4.
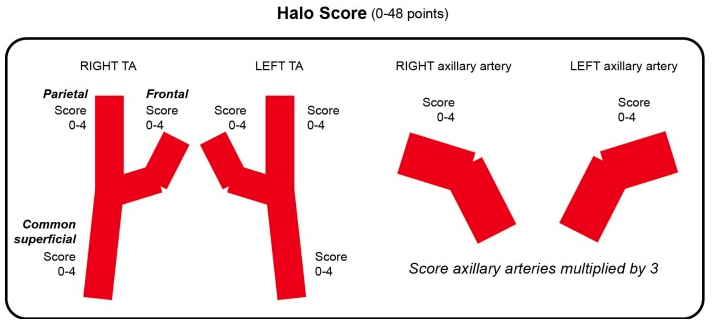
Score du halo. Chaque score est rapporté sur un schéma. Le score correspond à la somme des scores des différents territoires avec un facteur multiplicatif de 3 pour les atteintes axillaires
La recherche du signe du Halo nécessite une sonde barrette de haure fréquence . les sites de reccherce : maxillaire intreren remporale superficielle, carotide externe, jonction axillo sous clavière
La recherche du signe du Halo nécessite une sonde barrette de haure fréquence . les sites de reccherce : maxillaire intreren remporale superficielle, carotide externe, jonction axillo sous clavière
https://www.portailvasculaire.fr/elaboration-dun-score-du-halo-dans-la-maladie-de-horton-evaluation-de-lefficacite-diagnostique-et
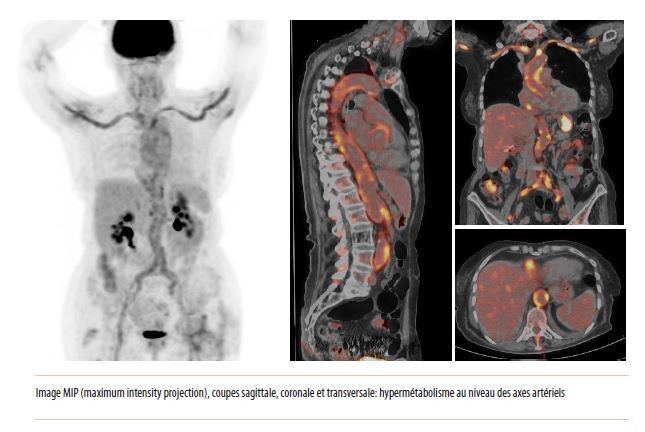
HORTON et TEP SCAN, examen NON SYSTEMATIQUE , à discuter au cas par cas pour des cas difficiles
https://www.imf-ccn.com/wp-content/uploads/2019/06/Vascularites-en-TEP-FDG-2019.pdf
HORTON et TEP SCAN, examen NON SYSTEMATIQUE , à discuter au cas par cas pour des cas difficiles
https://www.imf-ccn.com/wp-content/uploads/2019/06/Vascularites-en-TEP-FDG-2019.pdf
 https://www.louvainmedical.be/fr/article/arterite-giganto-cellulaire-discussion-clinique-paraclinique-et-therapeutique
https://www.louvainmedical.be/fr/article/arterite-giganto-cellulaire-discussion-clinique-paraclinique-et-therapeutiqueDans certains cas, l'ACG peut affecter des vaisseaux plus gros tels que l'aorte et ses principales branches plutôt que (ou en plus) l'artère temporale. L'atteinte des gros vaisseaux sanguins ne provoque pas toujours de symptômes au départ; par conséquent, une imagerie avancée est nécessaire pour aider à l'exclure. Les plus gros vaisseaux peuvent être imagés par tomodensitométrie (TDM), angio-TDM (CTA), imagerie par résonance magnétique (IRM), angio-IRM (ARM), tomographie par émission de positrons (TEP) et/ou TEP avec TDM.
Quel est le lien entre ACG et PMR ?
Le GCA et le PMR ( polymyalgie rhumatismale ) sont tous deux des troubles inflammatoires avec un déclencheur inconnu. Les symptômes de la RMP, qui comprennent une raideur matinale au niveau des épaules, du cou, du torse et des hanches, la distinguent de ceux de l'ACG. Cependant, chez les patients atteints d'ACG, la RMP survient 40 à 50 % du temps. À l'inverse, chez les patients atteints de PMR, l'ACG survient 10 % du temps. Bien que les symptômes des deux affections puissent ou non survenir en même temps, le traitement initial est le même (c'est-à-dire des stéroïdes), comme indiqué ci-dessous.
Quelles autres conditions ont des symptômes similaires à l'ACG ?
Certains des symptômes de l'ACG peuvent ressembler à une maladie virale ou pseudo-grippale. D'autres affections vasculaires peuvent présenter des symptômes similaires à ceux de l'ACG, mais elles sont toutes moins fréquentes que l'ACG et peuvent être distinguées par des tests appropriés. Par exemple, d'autres types de vascularite (artérite de Takayasu, vascularite des vaisseaux moyens et vascularite des petits vaisseaux) sont des affections inflammatoires qui peuvent provoquer des symptômes de fièvre, de fatigue et d'anémie, tout comme l'ACG. De même, ils peuvent également avoir des biomarqueurs inflammatoires élevés, notamment la VS et la CRP. Cependant, l'artérite de Takayasu survient généralement dans un groupe d'âge plus jeune (< 50 ans). Les vascularites des vaisseaux moyens et des petits vaisseaux, y compris la polyangéite microscopique, la granulomatose avec polyangéite et la polyartérite noueuse, affectent rarement l'artère temporale. L'AVC est un autre diagnostic qui doit être envisagé chez les patients présentant des symptômes d'ACG, en particulier lorsque des changements de vision se produisent. La névralgie du trijumeau et les troubles de l'articulation temporo-mandibulaire (ATM) peuvent également provoquer des douleurs au visage et à la mâchoire, et ce sont d'autres diagnostics à prendre en compte pour poser le diagnostic d'ACG.
Comment l'ACG est-elle traitée ?
Pour réduire l'inflammation dans l'ACG, les stéroïdes sont le traitement de première intention et sont généralement administrés avant même que le diagnostic n'ait été confirmé par imagerie ou biopsie pour prévenir la cécité permanente. La dose initiale de stéroïdes et la façon dont elle est administrée (par voie orale ou dans une veine) dépendent du risque de perte de vision. En règle générale, une administration à court terme est nécessaire sur 2 à 4 semaines, avec une éventuelle diminution lente pour éviter un rebond des symptômes. La plupart des patients vont bien et les symptômes disparaissent. La diminution peut se produire sur 1 à 2 ans, mais le taux de diminution dépend des symptômes, de l'examen physique et des tests de laboratoire. Un nombre important de patients atteints d'ACG sont finalement capables d'arrêter toute immunosuppression après plusieurs années de traitement réussi.
D'autres médicaments anti-inflammatoires tels que le méthotrexate, l'azathioprine ou le cyclophosphamide peuvent également être prescrits. Ces thérapies épargnant les stéroïdes sont utilisées chez les patients qui ont une ACG qui ne s'améliore pas avec les stéroïdes, une ACG récurrent ou rémittent ou lorsque les effets secondaires des stéroïdes sont préoccupants. L'ACG récurrente rénitente survient lorsque les symptômes de l'ACG réapparaissent pendant la diminution des stéroïdes. Cela peut être courant au cours de la première année suivant le diagnostic, et les maux de tête sont le symptôme le plus courant.
Les médicaments les plus récents utilisés pour traiter l'ACG sont appelés thérapies biologiques (ou « produits biologiques »). Un médicament biologique, le tocilizumab, cible une petite protéine dans le sang appelée interleukine-6 (IL-6) pour réduire l'inflammation. Récemment, il a été démontré que la combinaison de tocilizumab avec des stéroïdes peut être un meilleur schéma thérapeutique par rapport à la prise de stéroïdes seuls. Les nouvelles thérapies biologiques qui ciblent des voies inflammatoires spécifiques sont un domaine actif de recherche et de développement dans les essais cliniques en cours (voir ClinicalTrials.gov).
Quels sont les effets secondaires du traitement de l'ACG ?
Une fois qu'un patient commence à prendre des stéroïdes, une surveillance régulière est nécessaire pour identifier les effets secondaires du traitement, dont la gravité est généralement accrue avec des doses plus élevées et des durées de traitement plus longues. Les effets secondaires courants des médicaments stéroïdiens comprennent la prise de poids, l'augmentation de la glycémie, l'hypertension artérielle, les changements d'humeur, la faiblesse musculaire, la vision trouble, le glaucome (augmentation de la pression dans les yeux), l'augmentation de la pilosité corporelle et les ecchymoses. Les effets secondaires graves comprennent une infection potentiellement mortelle et des cataractes précoces, qui nécessitent une réévaluation immédiate du traitement. Les effets secondaires à long terme de l'utilisation de stéroïdes peuvent également inclure un risque accru d'événements cardiovasculaires (comme une crise cardiaque ou un accident vasculaire cérébral).
Chez les patients qui présentent un risque plus élevé de problèmes avec les stéroïdes, tels que ceux souffrant d'ostéoporose ou de diabète, les effets secondaires doivent être étroitement surveillés. Les stéroïdes peuvent affecter la densité osseuse et conduire à l'ostéoporose et aux fractures par compression. D'autre part, les thérapies épargnant les stéroïdes, y compris le tocilizumab, ont généralement moins d'effets secondaires, mais peuvent compromettre la réponse immunitaire, augmentant ainsi le risque d'infection.
Quels sont les problèmes à long terme après le diagnostic de l'ACG?
En plus des effets secondaires potentiels du traitement lui-même, l'inflammation continue de l'ACG entraîne un risque cardiovasculaire accru. L'inflammation joue un rôle dans le développement de l'athérosclérose, qui est une condition qui conduit à l'accumulation de plaque dans les artères. L'inflammation continue, telle que celle observée avec la vascularite ou d'autres conditions telles que la polyarthrite rhumatoïde, accélère le développement et la progression de la plaque dans les artères. D'autres problèmes potentiels à long terme associés à l'ACG comprennent l'anévrisme de l'aorte thoracique (c'est-à-dire le renflement de l'aorte) avec un risque associé de régurgitation de la valve aortique (fuite), d'insuffisance cardiaque et de dissection aortique (déchirure de l'aorte). L'imagerie vasculaire périodique pour évaluer la stabilité des vaisseaux peut être utile pour surveiller les complications.
Que peut-on faire pour prévenir les problèmes de vaisseaux sanguins ?
Le maintien d'un mode de vie sain est essentiel à la santé des vaisseaux sanguins. Suivre une alimentation saine, éviter le tabac et faire de l'exercice régulièrement sont importants pour prévenir la progression des problèmes de vaisseaux sanguins. Ces interventions peuvent également aider à réduire l'inflammation des vaisseaux sanguins. L'exercice est particulièrement bénéfique, et tous les adultes devraient viser à réaliser au moins 30 minutes par jour d'exercice d'intensité modérée. Pour plus d'informations sur les bienfaits de l'exercice, veuillez consulter la page d'informations pour les patients sur « L'exercice comme médicament ». Le maintien d'un contrôle adéquat de la pression artérielle, de la glycémie et du cholestérol sont également des stratégies importantes pour améliorer la santé cardiovasculaire et prévenir les problèmes de vaisseaux sanguins, en particulier chez ceux qui prennent des stéroïdes pour la gestion de l'ACG.
Sommaire
L'ACG, ou artérite temporale, est une affection inflammatoire (vascularite) des gros vaisseaux sanguins qui est plus fréquente chez les patients âgés. Les symptômes de l'ACG peuvent inclure de la fièvre, des maux de tête, des douleurs aux tempes, des changements de vision ou des douleurs à la mâchoire lors de la mastication. Le traitement doit commencer immédiatement pour prévenir la cécité, même sans confirmation du diagnostic par imagerie ou biopsie de l'artère temporale. Les tests sanguins sont utiles pour identifier et surveiller l'inflammation. Les stéroïdes à forte dose sont considérés comme un traitement de première intention de l'ACG avec une éventuelle réduction lente de la dose de stéroïdes à mesure que les symptômes et les marqueurs inflammatoires s'améliorent. D'autres médicaments peuvent être ajoutés ou remplacés pour prévenir les effets secondaires des stéroïdes. Avec un traitement approprié et une surveillance à long terme, la plupart des patients s'améliorent et connaissent un bon contrôle des symptômes.

