"Tous les journaux satiriques, depuis qu'il en existe, ne sont qu'une exposition hebdomadaire des faiblesses, des gaffes ou des tares des grands hommes ou tout au moins de ceux que la foule envie." Marcel Pagnol
"Nous eûmes la chance que le diagnostic du médecin fût rapide et sûr: il s'agissait d'une crise de coma hypoglycémique, due à une trop forte piqûre d'insuline. " Romain Gary,La Promesse de l'aube (1960)
"Nous eûmes la chance que le diagnostic du médecin fût rapide et sûr: il s'agissait d'une crise de coma hypoglycémique, due à une trop forte piqûre d'insuline. " Romain Gary,La Promesse de l'aube (1960)
Rosenstock J, Bain SC, Gowda A, Jódar E, Liang B, Lingvay I, Nishida T, Trevisan R, Mosenzon O; ONWARDS 1 Trial Investigators. Weekly Icodec versus Daily Glargine U100 in Type 2 Diabetes without Previous Insulin. N Engl J Med. 2023 Jul 27;389(4):297-308. doi: 10.1056/NEJMoa2303208. Epub 2023 Jun 24. PMID: 37356066.
Icodec hebdomadaire versus Glargine U100 quotidien dans le diabète de type 2 sans insuline antérieure
https://www.nejm.org/doi/10.1056/NEJMoa2303208?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
https://www.nejm.org/doi/10.1056/NEJMoa2303208?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
Contexte
L'insuline icodec est un analogue expérimental de l'insuline basale à prise hebdomadaire pour la gestion du diabète.
L'insuline icodec est un analogue expérimental de l'insuline basale à prise hebdomadaire pour la gestion du diabète.
Méthodes :
Nous avons mené un essai de phase 3a randomisé, en ouvert, de 78 semaines (comprenant une phase principale de 52 semaines et une phase d'extension de 26 semaines, plus une période de suivi de 5 semaines) impliquant des adultes atteints de diabète de type 2 (taux d'hémoglobine glyquée, 7 à 11 %) qui n'avaient pas reçu d'insuline auparavant. Les participants ont été répartis au hasard selon un rapport 1:1 pour recevoir une fois par semaine de l'insuline icodec ou une fois par jour de l'insuline glargine U100. Le critère d'évaluation principal était la variation du taux d'hémoglobine glyquée entre le départ et la semaine 52 ; le critère d'évaluation secondaire de confirmation était le pourcentage de temps passé dans la plage glycémique de 70 à 180 mg par décilitre (3,9 à 10,0 mmol par litre) au cours des semaines 48 à 52. Les épisodes hypoglycémiques (de la ligne de base aux semaines 52 et 83) ont été enregistrés.
Nous avons mené un essai de phase 3a randomisé, en ouvert, de 78 semaines (comprenant une phase principale de 52 semaines et une phase d'extension de 26 semaines, plus une période de suivi de 5 semaines) impliquant des adultes atteints de diabète de type 2 (taux d'hémoglobine glyquée, 7 à 11 %) qui n'avaient pas reçu d'insuline auparavant. Les participants ont été répartis au hasard selon un rapport 1:1 pour recevoir une fois par semaine de l'insuline icodec ou une fois par jour de l'insuline glargine U100. Le critère d'évaluation principal était la variation du taux d'hémoglobine glyquée entre le départ et la semaine 52 ; le critère d'évaluation secondaire de confirmation était le pourcentage de temps passé dans la plage glycémique de 70 à 180 mg par décilitre (3,9 à 10,0 mmol par litre) au cours des semaines 48 à 52. Les épisodes hypoglycémiques (de la ligne de base aux semaines 52 et 83) ont été enregistrés.
Résultats:
Chaque groupe comprenait 492 participants.
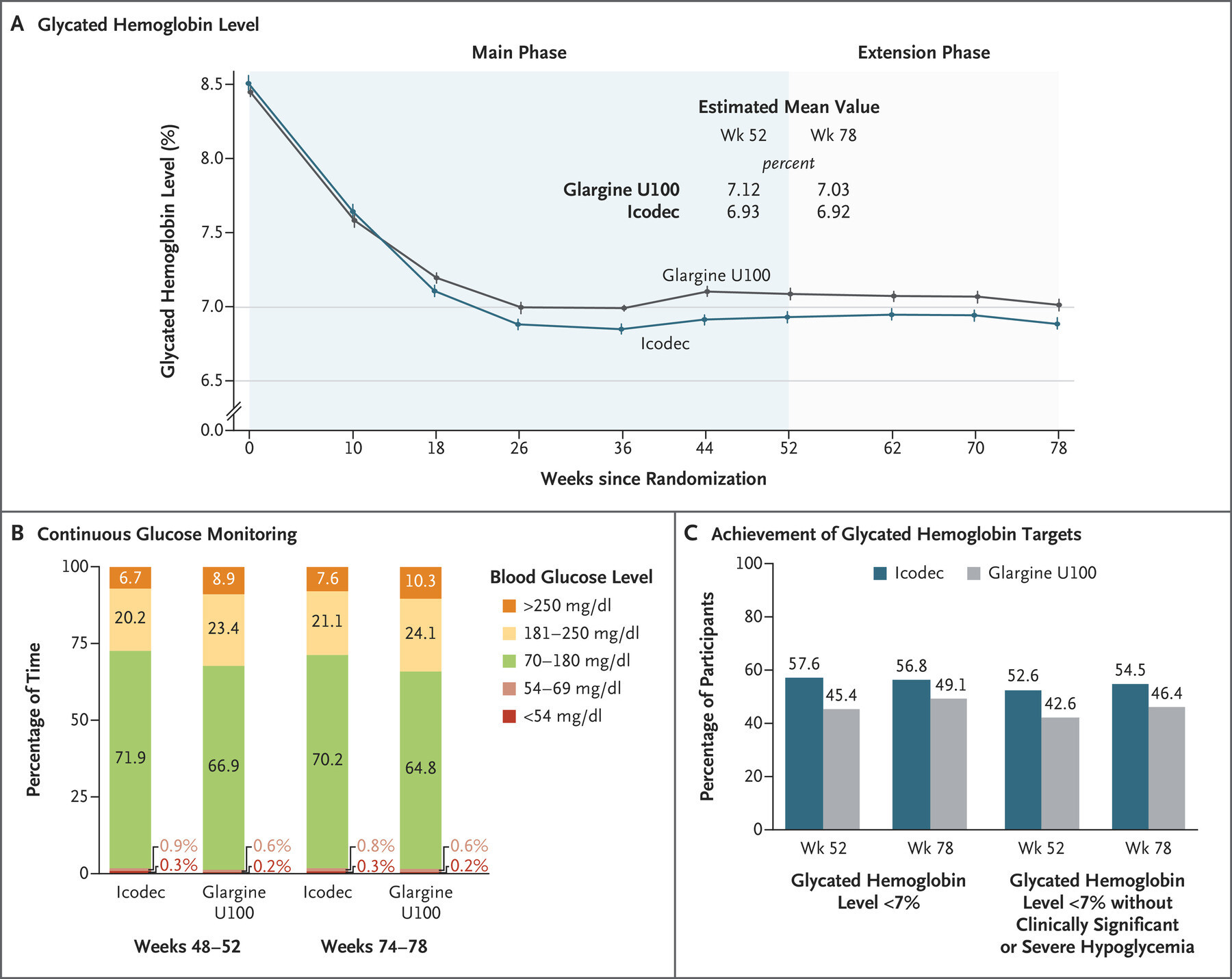
Les caractéristiques de base étaient similaires dans les deux groupes. La diminution moyenne du taux d'hémoglobine glyquée à 52 semaines a été plus importante avec icodec qu'avec glargine U100 (de 8,50% à 6,93% avec icodec [variation moyenne, -1,55 points de pourcentage] et de 8,44% à 7,12% avec glargine U100 [variation moyenne , -1,35 point de pourcentage]); la différence estimée entre les groupes (-0,19 point de pourcentage ; intervalle de confiance [IC] à 95 %, -0,36 à -0,03) a confirmé la non-infériorité (P<0,001) et la supériorité (P = 0,02) d'icodec. Le pourcentage de temps passé dans la plage glycémique de 70 à 180 mg par décilitre était significativement plus élevé avec icodec qu'avec glargine U100 (71,9 % contre 66,9 % ; différence estimée entre les groupes, 4,27 points de pourcentage [IC à 95 %, 1,92 à 6,62 ] ; P<0,001), ce qui a confirmé la supériorité. Les taux d'hypoglycémie cliniquement significative ou sévère combinée étaient de 0,30 événement par personne-année d'exposition à l'icodec et de 0,16 événement par personne-année d'exposition à la glargine U100 à la semaine 52 (rapport de taux estimé, 1,64 ; IC à 95 %, 0,98 à 2,75) et 0,30 et 0,16 événements par personne-année d'exposition, respectivement, à la semaine 83 (rapport de taux estimé, 1,63 ; IC à 95 %, 1,02 à 2,61).
Aucun nouveau signal de sécurité n'a été identifié et les incidences d'événements indésirables étaient similaires dans les deux groupes.
Chaque groupe comprenait 492 participants.
Les caractéristiques de base étaient similaires dans les deux groupes. La diminution moyenne du taux d'hémoglobine glyquée à 52 semaines a été plus importante avec icodec qu'avec glargine U100 (de 8,50% à 6,93% avec icodec [variation moyenne, -1,55 points de pourcentage] et de 8,44% à 7,12% avec glargine U100 [variation moyenne , -1,35 point de pourcentage]); la différence estimée entre les groupes (-0,19 point de pourcentage ; intervalle de confiance [IC] à 95 %, -0,36 à -0,03) a confirmé la non-infériorité (P<0,001) et la supériorité (P = 0,02) d'icodec. Le pourcentage de temps passé dans la plage glycémique de 70 à 180 mg par décilitre était significativement plus élevé avec icodec qu'avec glargine U100 (71,9 % contre 66,9 % ; différence estimée entre les groupes, 4,27 points de pourcentage [IC à 95 %, 1,92 à 6,62 ] ; P<0,001), ce qui a confirmé la supériorité. Les taux d'hypoglycémie cliniquement significative ou sévère combinée étaient de 0,30 événement par personne-année d'exposition à l'icodec et de 0,16 événement par personne-année d'exposition à la glargine U100 à la semaine 52 (rapport de taux estimé, 1,64 ; IC à 95 %, 0,98 à 2,75) et 0,30 et 0,16 événements par personne-année d'exposition, respectivement, à la semaine 83 (rapport de taux estimé, 1,63 ; IC à 95 %, 1,02 à 2,61).
Aucun nouveau signal de sécurité n'a été identifié et les incidences d'événements indésirables étaient similaires dans les deux groupes.

Principaux points finaux.
Le panneau A montre les taux moyens d'hémoglobine glyquée entre le départ et la semaine 78 chez les participants qui ont reçu soit de l'insuline icodec une fois par semaine, soit de l'insuline glargine U100 une fois par jour. Les valeurs moyennes estimées aux semaines 52 et 78 ont été dérivées sur la base d'une imputation multiple. Pour convertir les valeurs d'hémoglobine glyquée en millimoles par mole, multipliez par 10,93, puis soustrayez 23,50. Les barres d'erreur indiquent les erreurs standard. Le panneau B montre le pourcentage de temps passé à divers niveaux de glucose au cours des semaines 48 à 52 et des semaines 74 à 78, tel que mesuré par une surveillance continue du glucose. La plage glycémique cible était de 70 à 180 mg par décilitre (3,9 à 10,0 mmol par litre). Pour convertir les valeurs de glucose en millimoles par litre, multipliez par 0,05551. Le panneau C montre le pourcentage estimé de participants ayant atteint un taux d'hémoglobine glyquée inférieur à 7 % et le pourcentage ayant atteint un taux d'hémoglobine glyquée inférieur à 7 % sans hypoglycémie cliniquement significative ou grave au cours des 12 semaines précédentes. L'hypoglycémie cliniquement significative (niveau 2) est définie comme une glycémie inférieure à 54 mg par décilitre (<3,0 mmol par litre), confirmée par un lecteur de glycémie. L'hypoglycémie sévère (niveau 3) est définie comme une hypoglycémie avec troubles cognitifs sévères nécessitant une assistance externe pour la récupération. confirmée par un lecteur de glycémie. L'hypoglycémie sévère (niveau 3) est définie comme une hypoglycémie avec troubles cognitifs sévères nécessitant une assistance externe pour la récupération. confirmée par un lecteur de glycémie. L'hypoglycémie sévère (niveau 3) est définie comme une hypoglycémie avec troubles cognitifs sévères nécessitant une assistance externe pour la récupération.
Le panneau A montre les taux moyens d'hémoglobine glyquée entre le départ et la semaine 78 chez les participants qui ont reçu soit de l'insuline icodec une fois par semaine, soit de l'insuline glargine U100 une fois par jour. Les valeurs moyennes estimées aux semaines 52 et 78 ont été dérivées sur la base d'une imputation multiple. Pour convertir les valeurs d'hémoglobine glyquée en millimoles par mole, multipliez par 10,93, puis soustrayez 23,50. Les barres d'erreur indiquent les erreurs standard. Le panneau B montre le pourcentage de temps passé à divers niveaux de glucose au cours des semaines 48 à 52 et des semaines 74 à 78, tel que mesuré par une surveillance continue du glucose. La plage glycémique cible était de 70 à 180 mg par décilitre (3,9 à 10,0 mmol par litre). Pour convertir les valeurs de glucose en millimoles par litre, multipliez par 0,05551. Le panneau C montre le pourcentage estimé de participants ayant atteint un taux d'hémoglobine glyquée inférieur à 7 % et le pourcentage ayant atteint un taux d'hémoglobine glyquée inférieur à 7 % sans hypoglycémie cliniquement significative ou grave au cours des 12 semaines précédentes. L'hypoglycémie cliniquement significative (niveau 2) est définie comme une glycémie inférieure à 54 mg par décilitre (<3,0 mmol par litre), confirmée par un lecteur de glycémie. L'hypoglycémie sévère (niveau 3) est définie comme une hypoglycémie avec troubles cognitifs sévères nécessitant une assistance externe pour la récupération. confirmée par un lecteur de glycémie. L'hypoglycémie sévère (niveau 3) est définie comme une hypoglycémie avec troubles cognitifs sévères nécessitant une assistance externe pour la récupération. confirmée par un lecteur de glycémie. L'hypoglycémie sévère (niveau 3) est définie comme une hypoglycémie avec troubles cognitifs sévères nécessitant une assistance externe pour la récupération.
Cet essai présente plusieurs points forts, en particulier la longue durée de la période de traitement randomisée et le suivi de la sécurité.
En outre, la grande cohorte multinationale était composée de divers participants représentatifs de personnes atteintes de diabète de type 2 pour lesquelles un traitement à l'insuline est justifié malgré la disponibilité de nouveaux traitements hypoglycémiants non insuliniques, à l'exception des faibles proportions de participants noirs et latinos (tableau S4) . Les participants pouvaient continuer la plupart des traitements hypoglycémiants non insuliniques de fond, et les données de surveillance continue de la glycémie en aveugle permettaient des évaluations plus détaillées des variables glycémiques et de sécurité.
En outre, la grande cohorte multinationale était composée de divers participants représentatifs de personnes atteintes de diabète de type 2 pour lesquelles un traitement à l'insuline est justifié malgré la disponibilité de nouveaux traitements hypoglycémiants non insuliniques, à l'exception des faibles proportions de participants noirs et latinos (tableau S4) . Les participants pouvaient continuer la plupart des traitements hypoglycémiants non insuliniques de fond, et les données de surveillance continue de la glycémie en aveugle permettaient des évaluations plus détaillées des variables glycémiques et de sécurité.
Pris ensemble, les résultats de l'essai actuel mettent en évidence la totalité des preuves du contrôle glycémique avec icodec.
Parmi les personnes atteintes de diabète de longue date prenant des hypoglycémiants non insuliniques, notamment des agonistes des récepteurs du GLP-1 et des inhibiteurs du SGLT-2, celles qui recevaient de l'icodec étaient plus susceptibles d'atteindre un taux d'hémoglobine glyquée inférieur à 7 % que celles qui recevaient de la glargine U100, et elles ont passé plus de temps dans la plage glycémique cible et étaient plus susceptibles d'atteindre un taux d'hémoglobine glyquée inférieur à 7 % sans hypoglycémie cliniquement significative ou grave. Dans cet essai de phase 3a, nous avons constaté que l'insuline icodec une fois par semaine offrait un meilleur contrôle glycémique que l'insuline glargine U100 une fois par jour chez les personnes atteintes de diabète de type 2 qui n'avaient pas reçu d'insuline auparavant.
Parmi les personnes atteintes de diabète de longue date prenant des hypoglycémiants non insuliniques, notamment des agonistes des récepteurs du GLP-1 et des inhibiteurs du SGLT-2, celles qui recevaient de l'icodec étaient plus susceptibles d'atteindre un taux d'hémoglobine glyquée inférieur à 7 % que celles qui recevaient de la glargine U100, et elles ont passé plus de temps dans la plage glycémique cible et étaient plus susceptibles d'atteindre un taux d'hémoglobine glyquée inférieur à 7 % sans hypoglycémie cliniquement significative ou grave. Dans cet essai de phase 3a, nous avons constaté que l'insuline icodec une fois par semaine offrait un meilleur contrôle glycémique que l'insuline glargine U100 une fois par jour chez les personnes atteintes de diabète de type 2 qui n'avaient pas reçu d'insuline auparavant.
Conclusions
Le contrôle glycémique était significativement meilleur avec l'insuline icodec une fois par semaine qu'avec l'insuline glargine U100 une fois par jour. (Financé par Novo Nordisk ; numéro ONWARDS 1 ClinicalTrials.gov, NCT04460885 .).
Dans le NEJM, les auteurs estiment que l’insuline icodec, avec une administration hebdomadaire, "a un potentiel pour faciliter l’insulinothérapie, apporter un bénéfice clinique et diminuer le nombre d’injections de 365 à 52 par an".
"Le pourcentage plus élevé d’hypoglycémies de niveau 1 pourrait être dû au design de l’étude et suggère que l’objectif de glycémie à jeun pourrait devoir être légèrement supérieur et les augmentations de dose d’insuline plus faibles pour s’assurer d’une initiation et d’un ajustement de dose efficaces de l’insuline icodec avec moins d’épisodes d’hypoglycémie".
https://www.apmnews.com/freestory/10/356538/l-insuline-icodec-hebdomadaire-comparable-a-la-glargine-u100-quotidienne-dans-le-diabete-de-type%C2%A02
"Chez les patients ayant un diabète de type 2 ancien insulinotraité, sous un schéma basal bolus, l’administration d’icodec 1 fois par semaine montre une amélioration similaire en termes de contrôle glycémique avec moins d’injections d’insuline basale, et une dose d’insuline bolus inférieure et sans augmentation des taux d’hypoglycémies en comparaison de l’administration quotidienne d’insuline glargine. La force de cette étude est l’utilisation d’une surveillance continue du glucose masquée, le taux élevé de participants ayant terminé l’étude et l’inclusion d’une population internationale importante, variée sur le plan ethnique. A contrario, elle souffre d’une durée relativement courte et du caractère ouvert de son design."
https://www.egora.fr/actus-medicales/diabetologie-endocrinologie-metabolisme/81325-diabete-de-type-2-insulinotraite-l
Pour l'investigateur principal d'Onwards 1, le Dr Julio Rosenstock, directeur du centre de recherche Velocity à Dallas et professeur à l'Université du Texas Southwestern : « Une insuline basale hebdomadaire a le potentiel de changer la façon dont nous traitons les personnes diabétiques de type 2 qui ont besoin d'une insuline basale »
Le laboratoire annonce, dans un communiqué, avoir déposé une demande d'autorisation de mise sur le marché (AMM) en avril 2023 aux États-Unis auprès de la Food and Drug Administration (FDA), dont la décision est attendue au premier semestre 2024. Ce serait la première insuline hebdomadaire autorisée. Des dossiers de demande seraient en cours dans plusieurs autres pays (Canada, Europe, Chine, Australie, Suisse et Brésil).
https://www.lequotidiendumedecin.fr/specialites/diabetologie-endocrinologie/congres-ada-linsuline-hebdomadaire-icodec-fait-ses-preuves-dans-le-diabete-de-type-2-dans-deux
Commentaire
Une avancée thérapeutique majeure, un confort accru pour les patients sans aucun doute . La sélection des patients candidats à ICODEC devra être réalisée avec soin. Une diminution
Le contrôle glycémique était significativement meilleur avec l'insuline icodec une fois par semaine qu'avec l'insuline glargine U100 une fois par jour. (Financé par Novo Nordisk ; numéro ONWARDS 1 ClinicalTrials.gov, NCT04460885 .).
Dans le NEJM, les auteurs estiment que l’insuline icodec, avec une administration hebdomadaire, "a un potentiel pour faciliter l’insulinothérapie, apporter un bénéfice clinique et diminuer le nombre d’injections de 365 à 52 par an".
"Le pourcentage plus élevé d’hypoglycémies de niveau 1 pourrait être dû au design de l’étude et suggère que l’objectif de glycémie à jeun pourrait devoir être légèrement supérieur et les augmentations de dose d’insuline plus faibles pour s’assurer d’une initiation et d’un ajustement de dose efficaces de l’insuline icodec avec moins d’épisodes d’hypoglycémie".
https://www.apmnews.com/freestory/10/356538/l-insuline-icodec-hebdomadaire-comparable-a-la-glargine-u100-quotidienne-dans-le-diabete-de-type%C2%A02
"Chez les patients ayant un diabète de type 2 ancien insulinotraité, sous un schéma basal bolus, l’administration d’icodec 1 fois par semaine montre une amélioration similaire en termes de contrôle glycémique avec moins d’injections d’insuline basale, et une dose d’insuline bolus inférieure et sans augmentation des taux d’hypoglycémies en comparaison de l’administration quotidienne d’insuline glargine. La force de cette étude est l’utilisation d’une surveillance continue du glucose masquée, le taux élevé de participants ayant terminé l’étude et l’inclusion d’une population internationale importante, variée sur le plan ethnique. A contrario, elle souffre d’une durée relativement courte et du caractère ouvert de son design."
https://www.egora.fr/actus-medicales/diabetologie-endocrinologie-metabolisme/81325-diabete-de-type-2-insulinotraite-l
Pour l'investigateur principal d'Onwards 1, le Dr Julio Rosenstock, directeur du centre de recherche Velocity à Dallas et professeur à l'Université du Texas Southwestern : « Une insuline basale hebdomadaire a le potentiel de changer la façon dont nous traitons les personnes diabétiques de type 2 qui ont besoin d'une insuline basale »
Le laboratoire annonce, dans un communiqué, avoir déposé une demande d'autorisation de mise sur le marché (AMM) en avril 2023 aux États-Unis auprès de la Food and Drug Administration (FDA), dont la décision est attendue au premier semestre 2024. Ce serait la première insuline hebdomadaire autorisée. Des dossiers de demande seraient en cours dans plusieurs autres pays (Canada, Europe, Chine, Australie, Suisse et Brésil).
https://www.lequotidiendumedecin.fr/specialites/diabetologie-endocrinologie/congres-ada-linsuline-hebdomadaire-icodec-fait-ses-preuves-dans-le-diabete-de-type-2-dans-deux
Commentaire
Une avancée thérapeutique majeure, un confort accru pour les patients sans aucun doute . La sélection des patients candidats à ICODEC devra être réalisée avec soin. Une diminution
du nombre d’injections de 365 à 52 par an c'est bon pour le patient Les médicaments à forme retard se multiplient, les plus récnets les AntiPCSK9, l'INCLISIRAN, le ZILEBESIRAN (anti HTA) , OZEMPIC, VICTOZA, TRULICITY etc. La question que l'on se pose , celle des antidotes pour les molécules à effet hébdomadaire, utile ? Nécessaire ? Inutile? A priori non, mais avec l'idraparinux c'est le contre exemple notoire.
Rappelons nous de l'expérience avec l'idraparinux
Rappelons nous de l'expérience avec l'idraparinux
https://fr.wikipedia.org/wiki/Idraparinux
Son efficacité est identique en cas de phlébite en comparaison avec le traitement classique (héparine relayé par antivitamines K mais semble moindre en cas d'embolie pulmonaire. Elle est équivalente aux antivitamines K dans la prévention embolique lors d'une fibrillation auriculaire avec néanmoins davantage d'accidents hémorragiques. Ce problème a fait arrêter son développement
Cette molécule est un dérivé de l'idraparinux possédant un antagoniste, l'avidine, permettant ainsi une certaine sécurité en cas d'accident hémorragique, tout en gardant une efficacité comparable. Elle semble aussi efficace que les antivitamines dans l'embolie pulmonaire avec moins d'hémorragie significative.
Anticoagulant retard, une belle avanture à laquelle nous avons participé dans le sercice de Médecine B , CHU Montpellier, Saint Eloi (Pr Charles Janbon) , les patients étaient enthousiastes.....mais l'aventure a été stoppée trop rapidement.
INSULINE ONCE A WEEK ! à quel coût ?
L'idraparinux est une molécule développée comme un médicament anticoagulant.
Il s'agit d'un pentasaccharide ayant une activité contre le facteur Xa (comme le fondaparinux.
Sa principale caractéristique est d'avoir une demi-vie très longue (au-delà de 80 heures) permettant une administration en une injection en sous cutanée toutes les semaines.
Efficacité
Son efficacité est identique en cas de phlébite en comparaison avec le traitement classique (héparine relayé par antivitamines K mais semble moindre en cas d'embolie pulmonaire. Elle est équivalente aux antivitamines K dans la prévention embolique lors d'une fibrillation auriculaire avec néanmoins davantage d'accidents hémorragiques. Ce problème a fait arrêter son développement
L'idrabiotaparinux
Cette molécule est un dérivé de l'idraparinux possédant un antagoniste, l'avidine, permettant ainsi une certaine sécurité en cas d'accident hémorragique, tout en gardant une efficacité comparable. Elle semble aussi efficace que les antivitamines dans l'embolie pulmonaire avec moins d'hémorragie significative.
INSULINE ONCE A WEEK ! à quel coût ?

