"Un problème sans solution est un problème mal posé." Albert Einstein
"Un fait hors de l'ordinaire est plutôt un indice qu'un embarras.”
Arthur Conan Doyle / Sherlock Holmes
Anticoagulation as a therapeutic strategy for hospitalised patients with COVID-19 S.Cullivan, M.SholzbergdeF. Ní Áinle, B Kevane, Thrombosis Update Available online 12 January 2022, 100097,
https://www.sciencedirect.com/science/article/pii/S2666572722000013 , Accès Libre
"Un fait hors de l'ordinaire est plutôt un indice qu'un embarras.”
Arthur Conan Doyle / Sherlock Holmes
Anticoagulation as a therapeutic strategy for hospitalised patients with COVID-19 S.Cullivan, M.SholzbergdeF. Ní Áinle, B Kevane, Thrombosis Update Available online 12 January 2022, 100097,
https://www.sciencedirect.com/science/article/pii/S2666572722000013 , Accès Libre
La pandémie de COVID-19 a dévasté la communauté mondiale et continue de causer une morbidité et une mortalité importantes dans le monde. Le développement de vaccins efficaces a représenté une étape majeure vers la réduction de la transmission et de la gravité de la maladie, mais des défis importants subsistent, en particulier dans les régions où l'accès aux vaccins a été limité.
La COVID-19 est associé à une hypercoagulabilité et à un risque accru de thrombose, avec le plus grand risque chez les personnes gravement malades. Fait intéressant, les premières données d'observation ont suggéré que le traitement anticoagulant pourrait améliorer les résultats cliniques, en dehors des événements thrombotiques, chez les patients atteints de COVID-19.
Dans cette revue, nous résumons les données générées par trois essais cliniques randomisés publiés qui ont cherché à déterminer l'effet de l'anticoagulation thérapeutique à l'héparine sur les résultats d'efficacité et de sécurité chez les patients hospitalisés atteints de COVID-19 : les multiplateformes REMAP-CAP, ACTIV-4a et ATTACC randomisées contrôlées essais et l'essai RAPID. Dans les essais contrôlés randomisés multiplateformes REMAP-CAP, ACTIV-4a et ATTACC, l'héparine thérapeutique n'était pas associée à un bénéfice chez les patients gravement malades atteints de COVID-19 par rapport aux soins habituels (rapport de cotes proportionnel ajusté (OR) pour une augmentation des jours sans soutien des organes jusqu'au jour 21 : 0,83 ; intervalle de crédibilité à 95 %, 0,67 à 1,03, probabilité postérieure de futilité de 99,9 %). À l'inverse, parmi les patients hospitalisés sans maladie grave, l'héparine thérapeutique était associée à une probabilité accrue de jours sans support d'organes vivants (OR ajusté, 1,27 ; intervalle de crédibilité à 95 %, 1,03–1,58).
L'essai RAPID a également évalué l'effet de l'héparine thérapeutique par rapport à l'héparine prophylactique chez des patients non gravement malades. Dans cette étude, l'héparine thérapeutique n'a pas réduit de manière significative les probabilités du critère de jugement principal composite (décès, ventilation mécanique ou admission en unité de soins intensifs) (OR 0,69 ; intervalle de confiance à 95 % [IC], 0,43 à 1,10 ; p = 0,12) mais était associée à une réduction significative de la mortalité toutes causes [OR, 0,22 (IC à 95 %, 0,07 à 0,65)].
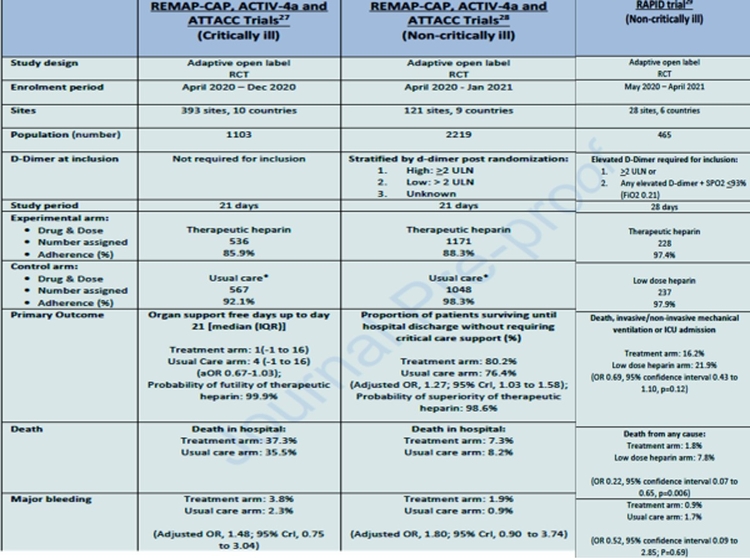
Collectivement, ces études suggèrent que l'anticoagulation thérapeutique avec de l'héparine peut réduire la gravité de la maladie et potentiellement même conférer un avantage de survie chez les patients hospitalisés non gravement malades atteints de COVID-19. Aucun bénéfice de l'anticoagulation thérapeutique avec de l'héparine n'était évident chez les patients gravement malades atteints de COVID-19. , en réanimation.
A cette analyse il manque the HEP COVID Trial Efficacy and Safety of Therapeutic-Dose Heparinvs Standard Prophylactic or Intermediate-Dose Heparins for Thromboprophylaxis in High-risk Hospitalized Patients With COVID-19 The HEP-COVID Randomized Clinical Trial; de Spyropoilos AC https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2785004
Dans cet essai clinique randomisé, l'HBPM à dose thérapeutique a réduit la MTEV majeure et la mortalité par rapport à la thromboprophylaxie à l'héparine standard institutionnelle chez les patients hospitalisés atteints de COVID-19 avec des taux de D-dimères très élevés (x 4). L'effet du traitement n'a pas été observé chez les patients en soins intensifs
Par conséquent, alors que les résultats d'études supplémentaires dans ce domaine en évolution sont en attente, il est important d'aborder les décisions concernant l'héparine thérapeutique chez les patients hospitalisés modérément malades atteints de COVID-19 de manière mesurée et individualisée
Déclaration du panel sur les directives de traitement COVID-19 sur l'anticoagulation chez les patients hospitalisés atteints de COVID-19
Dernière mise à jour : 5 janvier 2022
https://www.covid19treatmentguidelines.nih.gov/therapies/statement-on-anticoagulation-in-hospitalized-patients/ Source NIH
Dans cet essai clinique randomisé, l'HBPM à dose thérapeutique a réduit la MTEV majeure et la mortalité par rapport à la thromboprophylaxie à l'héparine standard institutionnelle chez les patients hospitalisés atteints de COVID-19 avec des taux de D-dimères très élevés (x 4). L'effet du traitement n'a pas été observé chez les patients en soins intensifs
Par conséquent, alors que les résultats d'études supplémentaires dans ce domaine en évolution sont en attente, il est important d'aborder les décisions concernant l'héparine thérapeutique chez les patients hospitalisés modérément malades atteints de COVID-19 de manière mesurée et individualisée
Déclaration du panel sur les directives de traitement COVID-19 sur l'anticoagulation chez les patients hospitalisés atteints de COVID-19
Dernière mise à jour : 5 janvier 2022
https://www.covid19treatmentguidelines.nih.gov/therapies/statement-on-anticoagulation-in-hospitalized-patients/ Source NIH

Pour les adultes hospitalisés (hors grossesse) qui ont besoin d'oxygène à faible débit et ne reçoivent pas de soins intensif, le groupe scientifique recommande l'utilisation d' héparine à dose thérapeutique pour les patients qui ont un D-dimère au-dessus de la limite supérieure de la normale (LSN), ont besoin d'oxygène à faible débit et n'ont pas de risque hémorragique accru (CIIa) . L'HBPM est préférée à l'héparine non fractionnée.
Sur la base des critères d'exclusion des essais cliniques, les contre-indications à l'anticoagulation thérapeutique du COVID-19 en raison d'un risque hémorragique accru sont les suivantes : numération plaquettaire <50 x 10 9 /L, hémoglobine <8 g/dL, nécessité d'un double traitement antiplaquettaire, saignement connu au cours des 30 derniers jours nécessitant une visite à l'urgence ou une hospitalisation, des antécédents connus de trouble de la coagulation ou un trouble de la coagulation héréditaire ou acquis actif.
Chez les patients sans MTEV qui commencent un traitement par héparine à dose thérapeutique, le traitement doit se poursuivre pendant 14 jours ou jusqu'à la sortie de l'hôpital, selon la première éventualité.
Le groupe scientifique recommande l'utilisation d' héparine à dose prophylactique (HBPM ou héparine non fractionnée) pour les patients qui ne reçoivent pas d'héparine thérapeutique, sauf en cas de contre-indication (AIIb) .
Le groupe scientifique déconseille l'utilisation d' anticoagulants oraux à dose thérapeutique pour la prophylaxie de la MTEV ou la prévention de la progression du COVID-19 chez les patients hospitalisés, sauf dans le cadre d'un essai clinique (AIIa) .
Pour les adultes hospitalisées (hors grossesse) qui reçoivent des soins intensifs (y compris les patientes qui reçoivent de l'oxygène à haut débit), le groupe scientifique recommande d'utiliser une dose prophylactique d'héparine comme prophylaxie de la MTEV, sauf s'il existe une contre-indication (IA) .
Le groupe scientifique recommande de ne pas utiliser d' anticoagulants à dose intermédiaire (p. ex., énoxaparine 1 mg/kg par jour) et à dose thérapeutique pour la prophylaxie de la MTEV, sauf dans le cadre d'un essai clinique (IB) .
Pour les patients qui commencent à recevoir de l'héparine à dose thérapeutique alors qu'ils reçoivent de l'oxygène à faible débit en raison de la COVID-19, puis qui sont transférés à l'unité de soins intensifs (USI), le groupe scientifique recommande de passer de l' héparine à dose thérapeutique à l' héparine à dose prophylactique à moins qu'une TEV ne soit confirmée (BIII ) .
Pour les patientes enceintes hospitalisées, le groupe scientifique recommande d'utiliser une anticoagulation à dose prophylactique pour les patientes enceintes hospitalisées pour des manifestations de COVID-19, sauf contre-indication contraire
Étant donné que les patientes enceintes n'ont pas été incluses dans la plupart des essais cliniques évaluant l'anticoagulation thérapeutique dans le cadre de la COVID-19, les preuves sont actuellement insuffisantes pour recommander soit pour ou contre l'anticoagulation thérapeutique pour les patientes enceintes atteintes de COVID-19 en l'absence d'une MTEV connue.
Sur la base des données d'étude disponibles, le groupe scientifique recommande d'utiliser de l'héparine à dose thérapeutique pour les patients qui ont un D-dimère supérieur à la LSN, qui ont besoin d'oxygène à faible débit et qui n'ont pas de risque hémorragique accru (CIIa).
La notation reflète le fait que, bien que les 3 essais contrôlés randomisés aient montré un bénéfice de l'héparine thérapeutique chez les patients hospitalisés, leurs critères d'inclusion et leurs résultats bénéfiques différaient (point de discussion majeur).
Les essais RAPID et HEP-COVID nécessitaient chacun une élévation spécifiée des D-dimères pour le recrutement, mais pas l'essai multiplateforme.
Les résultats bénéfiques allaient de la réduction du critère de jugement principal des jours sans soutien d'organes sans bénéfice de mortalité dans l'essai multiplateforme, à l'absence de changement dans le critère de jugement principal composite de l'admission en soins intensifs, de la ventilation non invasive ou invasive, ou du décès au jour 28, mais une réduction dans le critère de jugement secondaire de la mortalité à 28 jours dans l'essai RAPID.
L'essai HEP-COVID a montré une amélioration du résultat composite de la thrombose et de la mort. Les taux d'événements étaient significativement plus élevés dans HEP-COVID que dans les autres essais, soulignant la différence dans leurs critères d'inclusion.
La notation reflète le fait que, bien que les 3 essais contrôlés randomisés aient montré un bénéfice de l'héparine thérapeutique chez les patients hospitalisés, leurs critères d'inclusion et leurs résultats bénéfiques différaient (point de discussion majeur).
Les essais RAPID et HEP-COVID nécessitaient chacun une élévation spécifiée des D-dimères pour le recrutement, mais pas l'essai multiplateforme.
Les résultats bénéfiques allaient de la réduction du critère de jugement principal des jours sans soutien d'organes sans bénéfice de mortalité dans l'essai multiplateforme, à l'absence de changement dans le critère de jugement principal composite de l'admission en soins intensifs, de la ventilation non invasive ou invasive, ou du décès au jour 28, mais une réduction dans le critère de jugement secondaire de la mortalité à 28 jours dans l'essai RAPID.
L'essai HEP-COVID a montré une amélioration du résultat composite de la thrombose et de la mort. Les taux d'événements étaient significativement plus élevés dans HEP-COVID que dans les autres essais, soulignant la différence dans leurs critères d'inclusion.
De plus, il convient de noter que moins de 20 % des patients sélectionnés ont été inclus dans les études ; par conséquent, ces résultats peuvent ne pas être généralisables à tous les patients hospitalisés atteints de COVID-19.
Affaire à suivre en attendant COVI-DOSE, les hospitalisations augmentent il serait souhaitable que ces résultats arrivent rapidement
Commentaire
Ce qui est sûr aujourd'hui , les patients hospitlaiseé en médecine mais dont l'état n'est pas grave et ceux hospitalisés en réanimation doivent justifier obligatoirement (sauf CI) d'une prévention de la MTEV par une HBPM à dose préventive. Pour les patients hospitalisés en Médecine, avec un état grave pourraient bénéficier d'une prévention de la MTEV avec une HBPM curative, mais au cas par cas en respectant les contre indications. Faut il ou non s'appuyer sur les D Dimères ? La question reste d'actualité. On perçoit au fil des publications des signaux favorables pour une prévention de la MTEV par une HBPM à dose thérapeutique. Mais quid de la dose adaptée au poids ?
Ce qui est sûr aujourd'hui , les patients hospitlaiseé en médecine mais dont l'état n'est pas grave et ceux hospitalisés en réanimation doivent justifier obligatoirement (sauf CI) d'une prévention de la MTEV par une HBPM à dose préventive. Pour les patients hospitalisés en Médecine, avec un état grave pourraient bénéficier d'une prévention de la MTEV avec une HBPM curative, mais au cas par cas en respectant les contre indications. Faut il ou non s'appuyer sur les D Dimères ? La question reste d'actualité. On perçoit au fil des publications des signaux favorables pour une prévention de la MTEV par une HBPM à dose thérapeutique. Mais quid de la dose adaptée au poids ?
Source
https://medvasc.info/1413-hep-covid-trial
VACCINE3.0 + grippe
VACCINE3.0 + grippe