Sdédentarité Activité physique Déterminants sociaux
"Manque d’activité physique et excès de sédentarité : une priorité de santé publique
95% de la population française adulte est exposée à un risque de détérioration de la santé par manque d’activité physique ou un temps trop long passé assis. Ces risques sont majorés lorsque le manque d’activité physique et l’excès de sédentarité sont cumulés. Certaines populations sont plus exposées. Promouvoir des modes de vie favorables à la pratique d’activités physiques et à la lutte contre la sédentarité doit constituer une priorité des pouvoirs publics selon l’Anses."
https://www.anses.fr/fr/content/manque-d%E2%80%99activit%C3%A9-physique-et-exc%C3%A8s-de-s%C3%A9dentarit%C3%A9-une-priorit%C3%A9-de-sant%C3%A9-publique
"L’exagération de tous les moyens de communication soumet les esprits à une agitation et une nervosité généralisée " Paul Valéry
"Selon une méta-analyse de 14 études, la sédentarité est associée à une hausse de 13 % des décès causés par le cancer, une augmentation similaire à celle observée pour la mortalité cardiovasculaire. Il est cependant probable que cette hausse du risque de mortalité soit encore plus élevée, car dans ce type d’études, le niveau de sédentarité est estimé par les participants eux-mêmes et peut donc être sous-estimé." Le Journal de Montréal — Quand sédentaire rime avec cancer
"Les études scientifiques financées par les agences spatiales ont parfois un impact inattendu sur notre quotidien de simples Terriens. C’est le cas des études menées sur les effets de l’inactivité physique et de la sédentarité, qui permettent d’éclairer d’un jour nouveau notre condition d’hommes et de femmes (trop souvent) assis. Car passer des heures immobiles chaque jour devant son ordinateur ou sa télévision ne provoque pas que des lumbagos, loin s’en faut. La sédentarité bouleverse littéralement notre métabolisme," comme a pu le constater Audrey Bergouignan, physiologiste à l’institut pluridisciplinaire Hubert Curien.
La sédentarité est un des fléaux de notre civilisation actuelle . les tablettes les télephones occupent au mons 50% du temps de toute la population.Chiffre exagéré, certes mais chaque minute les accrocs aux réseaux sociaux et autres perdent 1 minute d'activité physique et gagnent une minute de sedentarité l'équation du siècle, et en plus ils perdent des minutes, des semaines des mois voire des années de vie.
Les articles sur ce sujet se multiplient et se démultipient chaque jour et pendant ce temps là le "mal court" . Ce n'est plus un sujet d'articles, il faut passer à la pratique, c'est un sujet de société., iun enjeu de Santé Publoique, aux politiques d'agir s'ils peuvent et s'ils ont la volonté de le faire.
Il faut relire et se replonger dans les déterminants de santé et c'est URGENT, ces déterminants jettent les bases de notre civilisation.
Article 1
Lavie CJ, Ozemek C, Carbone S, Katzmarzyk PT, Blair SN. Sedentary Behavior, Exercise, and Cardiovascular Health. Circ Res. 2019 Mar;124(5):799-815. doi: 10.1161/CIRCRESAHA.118.312669. PMID: 30817262.
Comportement sédentaire, exercice et santé cardiovasculaire
https://www.ahajournals.org/doi/10.1161/CIRCRESAHA.118.312669?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
Article libre d'accés
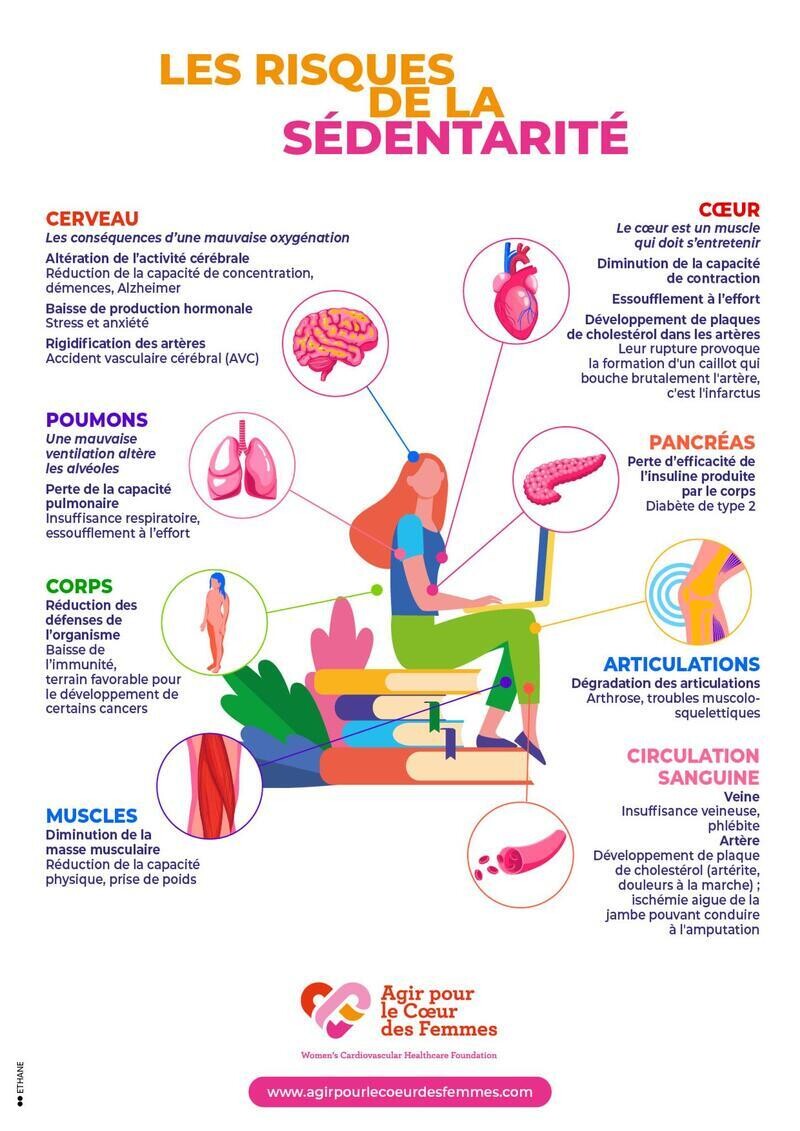
Le comportement sédentaire et l'inactivité physique figurent parmi les principaux facteurs de risque modifiables dans le monde pour les maladies cardiovasculaires et la mortalité toutes causes confondues.
La promotion de l'activité physique et de l'entraînement physique (ET) menant à des niveaux améliorés de forme cardiorespiratoire est nécessaire dans tous les groupes d'âge, races et ethnies et les deux sexes pour prévenir de nombreuses maladies chroniques, en particulier les maladies cardiovasculaires.
Dans cette revue de l'état de l'art, nous discutons de l'impact négatif du comportement sédentaire et de l'inactivité physique, ainsi que des effets bénéfiques de l'activité physique/ET et de la forme cardiorespiratoire pour la prévention des maladies chroniques non transmissibles, y compris les maladies cardiovasculaires.
Nous passons en revue l'utilité pronostique de l'aptitude cardiorespiratoire par rapport à l'obésité et au syndrome métabolique, ainsi que l'augmentation de l'activité physique/ET pour les patients souffrant d'insuffisance cardiaque comme stratégie thérapeutique, et le dosage de l'ET. Des efforts accrus pour prévenir les comportements sédentaires et l'inactivité physique tout en promouvant l'activité physique, l'ET et la forme cardiorespiratoire sont nécessaires dans l'ensemble du système de santé dans le monde et en particulier aux États-Unis où le fardeau des maladies cardiométaboliques reste extrêmement élevé.
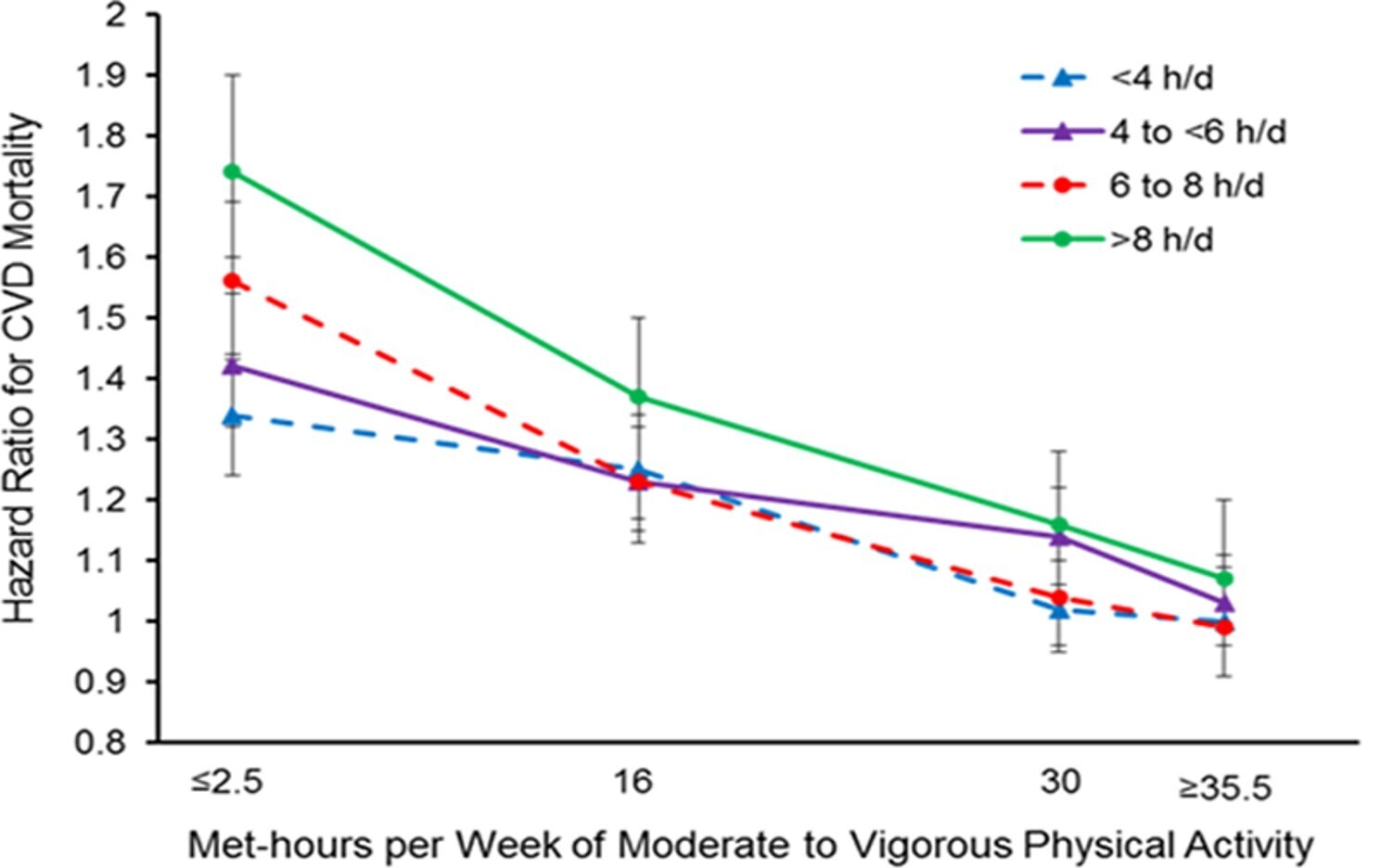
Hazard ratios for the joint association of sitting time and physical activity with cardiovascular disease (CVD) mortality. Data derived from appendix of Ekelund et al.
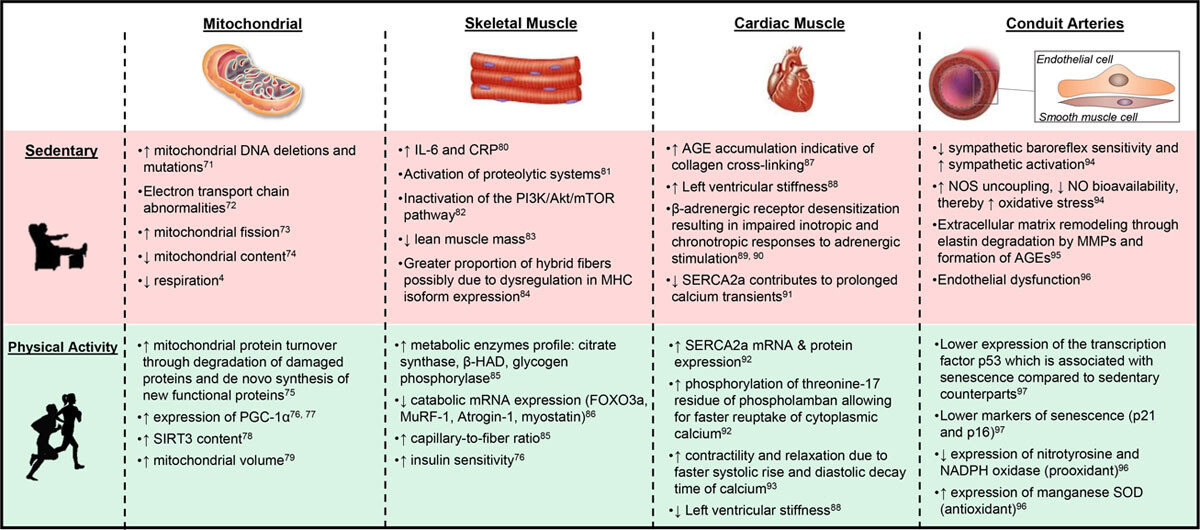
The multidimensional mechanisms associated with the deleterious effects of sedentary behavior and the beneficial effects of physical activity that occur within the mitochondria, skeletal muscle, myocardium, and conduit arteries. β-HAD indicates β-hydroxyacyl CoA dehydrogenase; AGE, advanced glycation end products; Akt, protein kinase B; CRP, C-reactive protein; FOXO3a, forkhead box O3;IL-6, interleukin-6; MHC, myosin heavy chain; MMP, matrix metalloproteinase; mTOR, mammalian target of rapamycin; MuRF-1, muscle RING-finger protein-1; NADPH, nicotinamide adenine dinucleotide phosphate; NO, nitric oxide; NOS, nitric oxide synthase; PGC-1α, peroxisome proliferator-activated receptor γ coactivator 1-α; PI3K, phosphoinositide 3-kinase; SERCA2a, sarcoplasmic reticulum calcium adenosine triphosphatase; and SIRT3; nicotinamide adenine dinucleotide-dependent deacetylase sirtuin-3 SOD.
Article 2
Higgins S, Pomeroy A, Bates LC, Paterson C, Barone Gibbs B, Pontzer H, Stoner L. Sedentary behavior and cardiovascular disease risk: An evolutionary perspective. Front Physiol. 2022 Jul 27;13:962791. doi: 10.3389/fphys.2022.962791. PMID: 35965885; PMCID: PMC9363656.
Comportement sédentaire et risque de maladie cardiovasculaire : une perspective évolutive
https://www.frontiersin.org/articles/10.3389/fphys.2022.962791/full
https://www.frontiersin.org/articles/10.3389/fphys.2022.962791/full
Article libre d'accés
Un aspect omniprésent des sociétés contemporaines est le comportement sédentaire (SB), défini comme des activités de faible intensité dans une posture assise, inclinée ou couchée.
Les principales agences de santé publique, y compris l'Organisation mondiale de la santé, ont reconnu la forte association entre le SB et les mauvais résultats de santé, en particulier les maladies cardiovasculaires.
Cependant, alors que les agences de santé publique ont commencé à plaider en faveur de «réductions» du SB, les directives américaines actuelles sont généralement vagues et non spécifiques. Il y a un bon raisonnement derrière ce plaidoyer sans engagement - il y a peu de preuves mécanistes et cliniques pour soutenir l'élaboration de politiques.
Pour guider l'élaboration d'une politique de SB, il est important de considérer d'abord les origines et l'évolution du SB, y compris les éléments suivants :
1) le SB est-il vraiment un comportement nouveau/contemporain ? c'est à dire, comment ce comportement a-t-il évolué ?
2) comment nos ancêtres se sont-ils assis et dans quels contextes ?
3) Comment SB interagit-il avec les comportements d'activité de 24 heures, y compris l'activité physique et le sommeil ?
4) quelles autres facettes historiques et contemporaines de la vie interagissent avec SB ?
5) dans quel contexte ces comportements se produisent-ils et comment pourraient-ils fournir différents facteurs de stress évolutifs nouveaux ?
Cet article de perspective synthétise les preuves disponibles qui répondent à ces questions et stimulera la discussion concernant les leçons que nous pouvons tirer d'une perspective historique et évolutive. Enfin, il décrira les lacunes dans la littérature actuelle sur l'interruption du SB qui entravent le développement d'une politique réalisable de réduction du SB. y compris l'activité physique et le sommeil ?
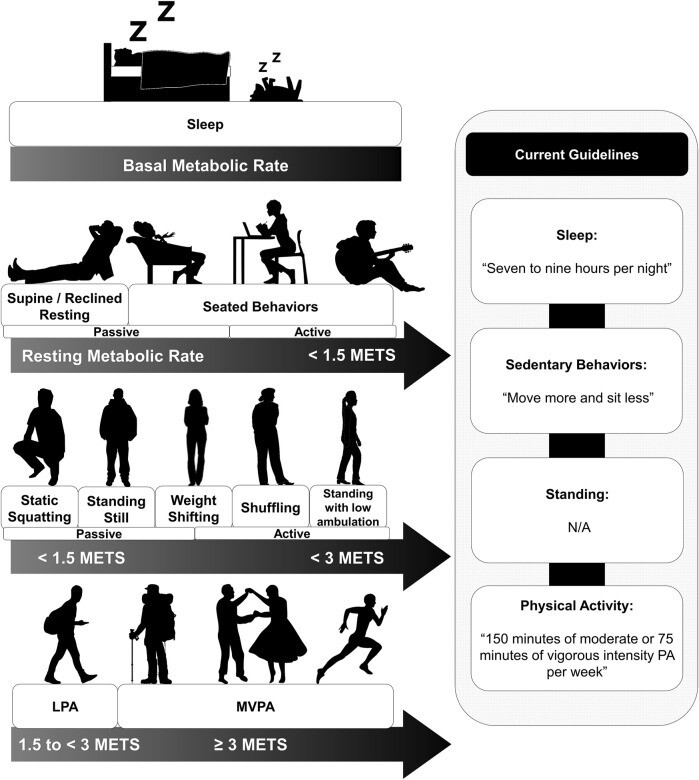
Continuums de dépense énergétique et directives actuelles pour les comportements d'activité, y compris le sommeil, les comportements sédentaires, les comportements debout et les activités physiques.
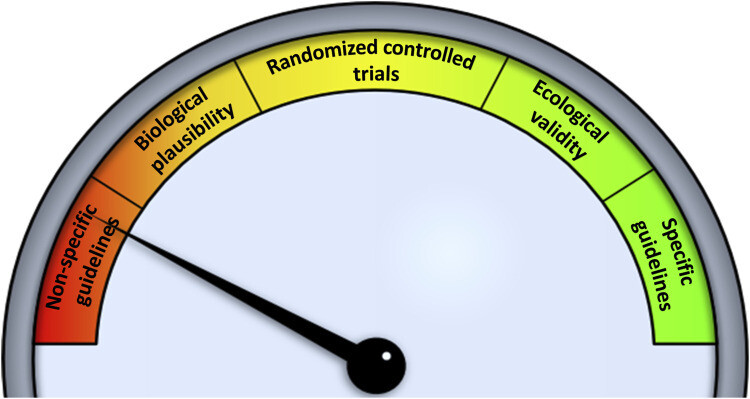
"Moving the needle" sur la recherche actuelle sur le comportement sédentaire vers la génération de politiques.
1) le SB est-il vraiment un comportement nouveau/contemporain ? c'est à dire, comment ce comportement a-t-il évolué ?
2) comment nos ancêtres se sont-ils assis et dans quels contextes ?
3) Comment SB interagit-il avec les comportements d'activité de 24 heures, y compris l'activité physique et le sommeil ?
4) quelles autres facettes historiques et contemporaines de la vie interagissent avec SB ?
5) dans quel contexte ces comportements se produisent-ils et comment pourraient-ils fournir différents facteurs de stress évolutifs nouveaux ?
Cet article de perspective synthétise les preuves disponibles qui répondent à ces questions et stimulera la discussion concernant les leçons que nous pouvons tirer d'une perspective historique et évolutive. Enfin, il décrira les lacunes dans la littérature actuelle sur l'interruption du SB qui entravent le développement d'une politique réalisable de réduction du SB. y compris l'activité physique et le sommeil ?

Continuums de dépense énergétique et directives actuelles pour les comportements d'activité, y compris le sommeil, les comportements sédentaires, les comportements debout et les activités physiques.

"Moving the needle" sur la recherche actuelle sur le comportement sédentaire vers la génération de politiques.
On pourrait empiler les articles sur cette thématique, mais ce n'est pas cela qui fera bouger les choses cad plus d'activité physique et halte à la sédentarité
Notre santé est interdépendante de multiples paramètres "vitaux" qui se chevauchent entre eux.
Qu'on le veuille ou non , notre santé dépend de notre niveau de vie économique , de nos revenus, de notre travail, de l'accés aux soins, de notre environement climatique, domestique, de nos habitudes de vie, activité physique, nourriture, fumer ou pas, de notre accès à Internet, de notre place dans la société, de note sexe et de notre genre, du lieu où on habite, de notre implication dans la vie de voisinage, de notre place dans la société, de notre race, de notre religion, de nos croyances etc.
Qu'on le veuille ou non , notre santé dépend de notre niveau de vie économique , de nos revenus, de notre travail, de l'accés aux soins, de notre environement climatique, domestique, de nos habitudes de vie, activité physique, nourriture, fumer ou pas, de notre accès à Internet, de notre place dans la société, de note sexe et de notre genre, du lieu où on habite, de notre implication dans la vie de voisinage, de notre place dans la société, de notre race, de notre religion, de nos croyances etc.
Tous ces paramètres entraînent une inégalié médicale de fait notamment.
Notre santré qu'elle soit CV ou autre dépend de tout cela, et il faut en être conscient, le médecin qui prend en charge un patient doit en être conscient. Quand les médecins faisaient des visites "une autre époque" ils se rendaient immédiatement compte de la vie réelle du patient et cette visite, à mon sens indispensable nous apprenait 1000 choses.
Si on fait référence à la précarité , de plus en plus importante, on comprend mieux pourquoi cette ou ce patient est en extrême difficulté sur le plan sanitaire, la précarité fait le lit de la sédentarité .
Notre santré qu'elle soit CV ou autre dépend de tout cela, et il faut en être conscient, le médecin qui prend en charge un patient doit en être conscient. Quand les médecins faisaient des visites "une autre époque" ils se rendaient immédiatement compte de la vie réelle du patient et cette visite, à mon sens indispensable nous apprenait 1000 choses.
Si on fait référence à la précarité , de plus en plus importante, on comprend mieux pourquoi cette ou ce patient est en extrême difficulté sur le plan sanitaire, la précarité fait le lit de la sédentarité .
Les déterminants de santé, car c'est de cela qu'il s'agit
La question des déterminants de santé a été longtemps uniquement orientée en France sur les soins individuels, dans le cadre de la relation entre le malade et le médecin. Le débat français a donc essentiellement porté sur l’accès aux soins, garanti par les systèmes de protection sociale et d’assurance maladie.
De nombreuses études ont mis en évidence d’autres déterminants, extérieurs au système de soins et de santé, définissant une approche intersectorielle de la santé, au-delà des seules conséquences du système de soins.
Ces déterminants de santé sont multiples. Ils peuvent être distingués selon trois grandes familles qui répondraient à des interventions de nature assez différente :
• les déterminants socio-économiques, parmi lesquels peuvent être cités l’éducation, l’accès à l’emploi, les conditions de travail, l’âge de la retraite, la politique du logement, les relations sociales, les politiques redistributives à travers la fiscalité et les aides financières directes ;
• les comportements de santé (consommation de tabac et d’alcool, nutrition…), qui ne relèvent pas seulement de la responsabilité individuelle mais dépendent aussi de la catégorie sociale ;
• le système de soins et de prévention médicalisée.
Il est important de souligner que ces déterminants de la santé ne sont pas indépendants les
uns des autres. Ils forment de véritables chaînes de causalité qu’il est possible de choisir
d’interrompre à un point ou un autre, depuis les causes les plus fondamentales (une
politique des revenus, une politique éducative…) jusqu’aux plus proximales (cesser de
fumer grâce à des patchs, traiter un cancer…).
uns des autres. Ils forment de véritables chaînes de causalité qu’il est possible de choisir
d’interrompre à un point ou un autre, depuis les causes les plus fondamentales (une
politique des revenus, une politique éducative…) jusqu’aux plus proximales (cesser de
fumer grâce à des patchs, traiter un cancer…).
De cette analyse découlent des choix en matière d’intervention et de politiques de réduction des inégalités sociales de santé. Il est enfin essentiel de rappeler que les déterminants de santé s’accumulent et s’enchaînent au cours de la vie.
La période de l’enfance est donc critique de ce point de vue, car l’influencedes premières années sur la santé de l’adulte est maintenant bien connue et elle est dans plusieurs domaines très difficilement réversible
Le profil "santé " est déterminé dès la naissance selon le milieu dans lequel on nait, la profession des parents, le type d'habitation , l'environnement climatique, la présence ou non de pollution etc.
Pour rompre ces inégalité en santé il faudrait que l'ensemble de la population fasse l'objet d'une visite médicale à la naissance à 10 ans puis à 20 ans, 40 ans, 50 ans puis au delà selon les résultats des dépistages précédents. L'IA pourra être utile dans un contexte de médecine prédictive d'aller au delà ce ce qui est possible aujourd'hui.
L'avis de CHAPGPT
Déterminants sociaux de la santé ?
Les déterminants sociaux de la santé font référence aux conditions dans lesquelles les gens naissent, grandissent, vivent, travaillent et vieillissent et qui influent sur leurs résultats en matière de santé.
Ces facteurs comprennent un large éventail de facteurs sociaux, économiques et environnementaux, tels que :
Statut socio-économique : Cela comprend le revenu, l'éducation et la profession, qui sont étroitement liés à l'accès d'une personne à des ressources telles qu'une alimentation saine, un logement sûr et des soins de santé de qualité.
Quartier et environnement physique : Cela comprend l'accès aux espaces verts, la disponibilité des transports et l'exposition aux risques environnementaux tels que la pollution.
Réseaux de soutien social : Cela comprend la disponibilité des liens sociaux, des ressources communautaires et l'accès aux services de santé mentale.
Comportements liés à la santé : cela comprend des comportements tels que l'activité physique, le tabagisme et la consommation d'alcool, qui sont façonnés par les normes sociales et les facteurs culturels.
Accès aux soins de santé : Cela comprend la disponibilité, la qualité et l'abordabilité des services de soins de santé.
Les déterminants sociaux de la santé sont des moteurs importants des disparités et des inégalités en matière de santé, car les personnes issues de communautés marginalisées et mal desservies sont plus susceptibles de subir des déterminants sociaux de la santé défavorables.
Il est crucial d'aborder les déterminants sociaux de la santé pour améliorer l'équité en santé et obtenir des résultats de santé optimaux pour tous les individus et toutes les communautés. Cela nécessite une approche multisectorielle qui implique de s'attaquer aux inégalités structurelles et de mettre en œuvre des politiques qui favorisent l'équité en santé.
Commentaire
Commentaire
Les déterminants sociaux de la santé ne sont jamais abordés par les politiques, par toutes celles et tous ceux qui sont nos responsables. Aucun programme de n'importe quel parti n'y fait référence. On nous parle du climat, de la pollution, mais qui nous parle de modifier les déterminants de la santé cités précédemment, personne. iI existe des messages sur ce sujet mais noyés au mileu de milliers de choses totalement inutiles.
La fracture numérique accentue les difficulté à se soigner. Par exemple prendre un rdv sur une plateforme de rdv type DoctoLib devient un parcours hasardeux pour une tranche de la population significative, on s'en rend compte chaque jour. Une des causes des fameux "lapins", rdv non honorés. Certains patients prennent rdv avec plusieurs médecins notamment spécialistes, ils vont à la pêche au rdv, donc en multipliant les rdv ils sont sûrs d'en avoir un ...quelque part et ne se désistent jamais .
OMS
Les déterinanants de la santé ont été clairement définis par l'OMS et ce sera ma conclusion
https://www.ohchr.org/fr/health/right-health-key-aspects-and-common-misconceptions
Le droit à la santé est un droit global couvrant un large éventail d’éléments qui nous aident à mener une vie saine, comme l’accès à l’eau potable, à des moyens adéquats d’assainissement, à des aliments salubres, à des conditions de travail saines, etc.
Les autres aspects principaux du droit à la santé sont énumérés ci-dessous.
Accessibilité : les infrastructures, biens et services en matière de santé doivent être d’un coût abordable et être physiquement accessibles conformément au principe de non-discrimination.
Disponibilité : il doit exister des infrastructures, des biens et des services opérationnels en matière de santé publique et de soins de santé en quantité suffisante.
Acceptabilité : les infrastructures, les biens et les services devraient être conformes à l’éthique médicale, répondre aux besoins des hommes comme des femmes et respecter les différences culturelles.
Bonne qualité : les infrastructures, les biens et les services doivent être scientifiquement et médicalement appropriés, et en bon état de fonctionnement.
Participation : les bénéficiaires des soins de santé devraient avoir leur mot à dire dans la conception et la mise en œuvre des politiques de santé qui les concernent.
Responsabilité : les prestataires et les États devraient être tenus responsables du respect des obligations en matière de droits de l’homme concernant la santé publique. Les personnes devraient pouvoir avoir accès à des recours utiles en cas de violations telles que le refus de fournir des services de santé.
Libertés : les personnes ont le droit de refuser un traitement médical en l’absence de consentement mutuel, notamment en matière d’expériences médicales ou de stérilisation forcée, et de ne pas être soumises à la torture et à d’autres peines ou traitements cruels, inhumains ou dégradants.
Droits : les personnes ont notamment droit à la possibilité de bénéficier du meilleur état de santé possible, droit à la prévention et au traitement ainsi qu’à la lutte contre les maladies, droit à l’accès aux médicaments essentiels, et droit à la santé maternelle, infantile et procréative.
Fréquents malentendus concernant le droit à la santé
Malentendu nº 1 : l’État a pour devoir de garantir la bonne santé de ses ressortissants : Le droit à la santé diffère du droit à être en bonne santé. La santé est tributaire de facteurs échappant au contrôle de l’État, tels que la constitution biologique. C’est pourquoi nous parlons du droit de jouir « du meilleur état de santé physique et mental qu’il soit possible d’atteindre », et non d’un droit inconditionnel à être en bonne santé.
Malentendu nº 2 : le droit à la santé ne peut être qu’un objectif à long terme. Le droit à la santé appelle une réalisation progressive. Pourtant, les États doivent montrer qu’ils prennent des mesures concrètes, délibérées et ciblées, au maximum de leurs ressources disponibles, pour respecter, protéger et mettre en œuvre ce droit.
Malentendu nº 3 : la situation financière difficile d’un pays justifie l’inaction ou le fait de surseoir à ses obligations. Les États sont toujours tenus, avec effet immédiat, d’assurer la jouissance des niveaux essentiels minimums du droit à la santé. Ces niveaux sont appelés obligations fondamentales minimums, et l’obligation qui s’y rattache est non dérogeable, même dans des circonstances défavorables. Les budgets doivent être réservés afin de garantir l’accessibilité universelle des biens et services essentiels.
Malentendu nº 4 : le droit à la santé ne concerne que la prestation de services de santé. Bien que le droit à la santé n’ait aucun sens sans la prestation de services de santé, il ne peut être pleinement réalisé que si l’on prête attention aux autres facteurs qui ont un impact sur notre santé, tels que l’accès à l’eau potable, à des moyens adéquats d’assainissement, à un logement convenable et à une alimentation adéquate. La discrimination, la pauvreté, la stigmatisation et les autres facteurs socioéconomiques déterminants de la santé devraient également être pris en compte dans la mesure où ils peuvent déterminer ou déterminent :
On peut empiler les articles scientifiques sur la lutte conte la sédentarité et pourquoi c'est important sur les vertus et les bénéfices de l'exercice phyique, etc tout cela on le sait . Les retentissemts sur le risque CV, sur les cancers, le diabète sur les troubles cognitifs sont majeurs en un mot sur TOUT.
PUBMED entre 2000 et 2023 sur l'activité physique : 279,874 resultsts
327,559 resultats depuis 1970 !!!!!!!!!!!
327,559 resultats depuis 1970 !!!!!!!!!!!
La messe est dire et redite, l'empilement de millers d'articles sur le sujet activité physique, sédentarité etc ne servent plus à rien, la vraie vie le prouve tous les jours.
Le problème n'est plus de démontrer les bienfaits de toutes les formes de lutte contre la sédentarité et les bienfait de l'exercice physique, il faut passer aux actes.
L'éducation physique dès la maternelle est plus qu'importante, le terme éducation est le plus important, ce n'est pas que les activités physiques mais la justification de l'activité physique.
L'école, les parents, doivent y participer. L'éducation physique devrait être aussi important en temps passé que les maths , la physique etc.
Les déterminants de la santé doivent être enseignés.......et doivent aussi évoluer en même temps que l'évolution de notre civilisation.
A LIRE ou à RELIRE :
https://medvasc.info/archives-blog/exercice-physique-pourquoi-c-est-important
https://medvasc.info/archives-blog/d%C3%A9terminants-sociaux-de-la-sant%C3%A9
https://medvasc.info/archives-blog/d%C3%A9terminants-sociaux-de-la-sant%C3%A9
HAS 2022 ; Guide des connaissances sur l’activité physique et la sédentarité
Les bienfaits de l’activité physique (AP) sur la santé et la condition physique sont connus et désormais;validés. De nombreuses revues de la littérature, rapports et recommandations ont été publiés en France et à l’étranger sur les bienfaits de l’AP à des fins de santé. Toute augmentation d’une AP, si elle est régulière, améliore la condition physique, l’autonomie, l’état de santé et la qualité de vie de la personne.
Les effets délétères de l’inactivité physique et de la sédentarité sont bien démontrés. Les bénéfices pour la santé d’une AP régulière sont largement supérieurs aux risques liés à sa pratique pour la plupart des individus.
Les politiques de promotion de l’AP sur ordonnance, développées depuis les années 2000 à l’international, permettent d’atteindre les personnes les plus éloignées de l’AP, c’est-à-dire les patients atteints de maladies chroniques, les personnes âgées fragiles ou en perte d’autonomie, les personnes en situation de handicap, les personnes dyscommunicantes et les personnes précaires. Elles utilisent le lien de confiance existant entre les patients et leur médecin, pour les amener à adopter un changementde comportement plus actif et moins sédentaire. Elles utilisent l’ordonnance, prescription médicale écrite, qui est par elle-même un facteur fort de motivation et d’adhésion à l’AP.
En France, la loi de modernisation de 2016 de notre système de santé a initié une politique de promotion de l’AP sur ordonnance par les médecins traitants, pour les personnes en soins de longue durée.
La loi n° 2022-296 du 2 mars 2022 visant à démocratiser le sport en France ouvre cette prescription à l’ensemble des médecins et en élargit le champ aux personnes atteintes d’une maladie chronique ou présentant des facteurs de risque et aux personnes en perte d’autonomie.
En France, les 5 freins à la prescription d’activité physique par le médecin sont :
(1) son manque de connaissances concernant l’AP et ses impacts sur la santé
(2) ses craintes vis-à-vis des risques d’évènements cardio-vasculaires graves liés à la pratique d’une AP,
(3) l’absence de recommandations sur
les modalités de consultation et de prescription médicale d’AP,
(4) l’absence de parcours de santé
structurés pluriprofessionnels centrés sur la prescription d’AP e
(5) le coût pour le patient de cette AP prescrite.
Ce guide sur les connaissances sur l’AP et la sédentarité a pour objectif de lever le premier frein. Ce guide de consultation et de prescription d’AP chez l’adulte traite des freins 2 et 3. La loi visant à
démocratiser le sport en France de mars 2022 pourrait lever les freins 4 et 5
https://www.has-sante.fr/upload/docs/application/pdf/2022-08/guide_connaissance_ap_sedentarite_vf.pdf
"La sédentarité est associée à un risque accru de développer ou d'aggraver des maladies chroniques évolutives telles que le diabète de type 2, l'hypertension artérielle, les maladies cardiovasculaires, certains cancers et l'ostéoporose. En France, 15 à 20 % de la population active sont concernés par une maladie chronique. " Les Echos Executives — Déconfinement : la lutte contre la sédentarité, un axe essentiel de la prévention santé, Bien-être au travai

