THM
-
FAST Track Biblio 19 : AIT,RCV, Glifozine, THM
 « Je sais que je ne sais rien » Socrate, dans l’Apologie de Socrate et le Ménon de Platon (IVe s. av. J.-C.)
« Je sais que je ne sais rien » Socrate, dans l’Apologie de Socrate et le Ménon de Platon (IVe s. av. J.-C.)
« Ose savoir ! » Emmanuel Kant
ARTICLE 1 Incidence of Ischemic Stroke in Patients With Asymptomatic Severe Carotid Stenosis Without Surgical Intervention RobertW. Chang, et Coll, JAMA May 24/31, 2022 Volume 327, Number 20
https://www.acc.org/Latest-in-Cardiology/Journal-Scans/2022/05/26/14/11/Incidence-of-Ischemic-Stroke
Incidence AVC ischémique en cas de l sténose carotidienne sévère asymptomatique
Contexte- Il existe une incertitude quant à la supériorité de la prise en charge médicale ou de l'intervention chirurgicale (endartériectomie carotidienne ou stenting carotidien) en cas de sténose carotidienne asymptomatique sévère (70-99%).
- Cette incertitude est due en partie à l'amélioration de la thérapie médicale moderne, qui peut être associée à un taux plus faible d'accidents vasculaires cérébraux ischémiques liés à une maladie carotidienne par rapport aux données d'études plus anciennes.
- Les chercheurs de cette étude rétrospective ont cherché à définir le risque d'accident vasculaire cérébral ischémique parmi une cohorte plus contemporaine de patients atteints de sténose carotidienne asymptomatique sévère identifiée entre 2008 et 2012.
- Parmi 3 737 patients avec ≥ 1 carotide asymptomatique sévèrement sténosée, le risque annuel d'AVC ischémique ipsilatéral était faible, à environ 1 %.
Questions d'étude :
Quel est le risque à long terme d'AVC ischémique ipsilatéral chez les patients présentant une sténose carotidienne asymptomatique sévère ?
Méthodes :
Les patients inclus dans cette analyse rétrospective présentaient une sténose de 70 à 99 % de ≥ 1 artère carotide identifiée entre 2008 et 2012 et n'avaient aucun antécédent d'accident ischémique transitoire (AIT)/AVC au cours des 6 mois précédents. Si un patient avait une sténose sévère asymptomatique bilatérale, chaque artère était évaluée indépendamment. Le critère de jugement principal était l'AVC ischémique aigu ipsilatéral à la carotide sévèrement sténosée.
Résultats:
Un total de 4 230 artères présentant une sténose sévère asymptomatique chez 3 737 patients ont été incluses dans l'analyse finale : 133 (3,1 %) AVC ischémiques carotidiens sont survenus chez 129 (3,5 %) patients sur une moyenne de 4,1 années de suivi. Le taux annuel d'AVC ipsilatéral était de 0,9 % (intervalle de confiance à 95 %, 0,7-1,2 %).
Conclusion :
Dans cette étude rétrospective de patients présentant une sténose carotidienne asymptomatique sévèrement sténosée sans intervention chirurgicale, le risque annuel d'AVC ipsilatéral était d'environ 1 %.
Perspective:
Il n'est pas certain que la prise en charge médicale ou l'intervention chirurgicale (endartériectomie carotidienne ou stenting carotidien) soit supérieure chez les patients présentant une sténose carotidienne asymptomatique sévère.
Dans cette étude rétrospective, le risque annuel d'AVC lié à la carotide chez ces patients n'était que d'environ 1 %. Compte tenu de ce faible risque annuel, le taux de complications d'une intervention chirurgicale pour une maladie asymptomatique devrait être extrêmement faible pour fournir un profil risque-bénéfice favorable. L'essai multicentrique CREST-2 en cours de recrutement (NCT02089217), dans lequel les patients atteints de sténose carotidienne sévère asymptomatique sont randomisés pour recevoir un traitement médical plutôt qu'une intervention, aidera à clarifier la meilleure approche pour ces patients.
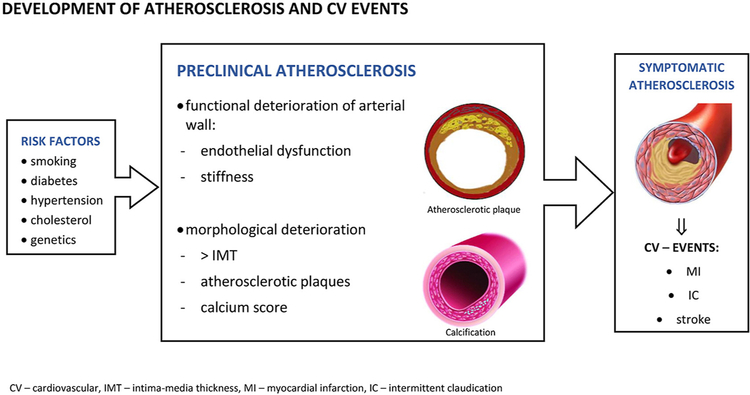
ARTICLE 2 : Preclinical atherosclerosis and cardiovascular events: Do we have a consensus about the role of preclinical atherosclerosis in the prediction of cardiovascular events?Poredos B et Coll, Atherosclerosis, Volume 348, May 2022, Pages 25-35Athérosclérose préclinique et événements cardiovasculaires : Existe-t-il un consensus sur le rôle de l'athérosclérose préclinique dans la prédiction des événements cardiovasculaires?
Points forts
- • Les facteurs de risque traditionnels des maladies cardiovasculaires (CV) renseignent sur la probabilité de développer une athérosclérose et les événements CV associés.
- • La détection de l'athérosclérose préclinique permet d'identifier les personnes atteintes d'athérosclérose en cours.
- • L'athérosclérose préclinique peut être identifiée par une détérioration fonctionnelle/morphologique de la paroi artérielle ou par des biomarqueurs circulants.
- • La valeur prédictive des indicateurs d'athérosclérose préclinique pour les événements CV futurs n'est pas complètement élucidée.
- • L'indice cheville-bras, le score calcique et les plaques asymptomatiques peuvent améliorer la stratification du risque d'événements CV au-delà des facteurs de risque traditionnels.
Résumé
L'athérosclérose a une longue phase préclinique et le risque d'événements cardiovasculaires (CV) peut être élevé chez les sujets asymptomatiques. Les facteurs de risque conventionnels fournissent des informations sur la probabilité statistique de développer des événements CV, mais ils manquent de précision chez les sujets asymptomatiques. Cette revue vise à résumer le rôle de certains indicateurs largement diffusés de l'athérosclérose précoce dans la prédiction des événements CV.
Le premier indicateur mesurable du processus athéroscléreux est le dysfonctionnement endothélial, mesuré par la dilatation médiée par le flux (FMD) de l'artère brachiale. Cependant, une réduction de la fièvre aphteuse est un meilleur prédicteur d'événements CV futurs chez les patients atteints d'une maladie CV existante que chez les personnes apparemment en bonne santé.
Alternativement, la mesure de l'épaisseur intima-média de l'artère carotide n'améliore pas la valeur prédictive des scores des facteurs de risque, tandis que la détection de plaques athérosclérotiques asymptomatiques dans les artères carotides ou fémorales communes par échographie indique un risque CV élevé.
Le score clacique est une aide robuste et validée dans l'estimation des changements vasculaires et du risque, ce qui peut améliorer la stratification du risque au-delà des facteurs de risque traditionnels avec une exposition aux rayonnements relativement faible.
La rigidité artérielle de l'aorte, mesurée par la vitesse de l'onde de pouls carotido-fémorale, est un marqueur indépendant du risque CV au niveau de la population, mais elle n'est pas recommandée comme procédure de routine en raison des difficultés de mesure.
Un faible indice cheville-bras (IPS) indique une athérosclérose limitant le débit dans les membres inférieurs et indique un risque CV élevé, tandis qu'un ICB normal n'exclut pas une athérosclérose asymptomatique avancée.
De nouveaux biomarqueurs circulants sont associés au processus athéroscléreux. Cependant, en raison d'une spécificité limitée, leur capacité à améliorer la classification des risques reste actuellement faible.
Résumé graphique
 Article 3 : Gliflozins in the Management of Cardiovascular Disease,Braunwald E, NEJM 20221;386:2024-2034
Article 3 : Gliflozins in the Management of Cardiovascular Disease,Braunwald E, NEJM 20221;386:2024-2034SYNTHESE
En 2022, pour les patients atteints de diabète de type 2 et d'une maladie cardiovasculaire artérioscléreuse établie, de facteurs de risque multiples ou d'une maladie rénale diabétique, l'American Diabetes Association a recommandé un traitement avec un inhibiteur du SGLT2, un agoniste du récepteur du peptide 1 de type glucagon, ou les deux pour réduire le risque d'un événement cardiovasculaire indésirable majeur. Les lignes directrices 2021 de la Société européenne de cardiologie et les lignes directrices 2022 de l'American Heart Association pour le traitement de l'insuffisance cardiaque ont formulé des recommandations similaires.La FDA a approuvé l'empagliflozine pour réduire le risque de décès cardiovasculaire et d'hospitalisation pour insuffisance cardiaque chez les adultes souffrant d'insuffisance cardiaque, quelle que soit la fraction d'éjection. L'approbation de la dapagliflozine par la FDA était similaire mais était limitée (au moment d'écrire ces lignes) aux patients avec une fraction d'éjection réduite. La canagliflozine a été approuvée pour réduire le risque d'événements cardiovasculaires indésirables majeurs chez les adultes atteints de diabète de type 2 et d'une maladie cardiovasculaire établie. Un examen détaillé a identifié les inhibiteurs du SGLT2 comme traitement précoce de première intention chez les patients souffrant d'insuffisance cardiaque nouvellement diagnostiquée et d'une fraction d'éjection réduite. La dapagliflozine et la canagliflozine ont également été approuvées par la FDA pour réduire le risque d'insuffisance rénale terminale.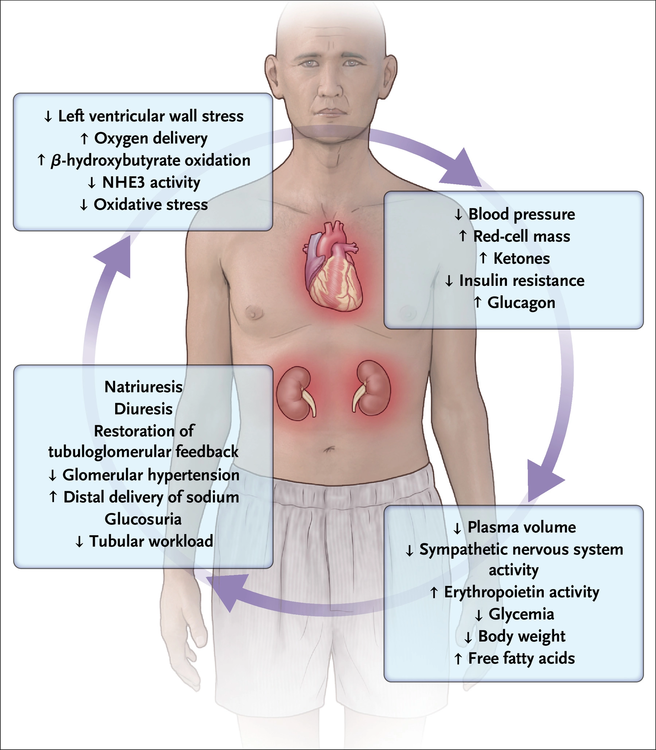
The Kidney–Heart Connection for Organ Protection by SGLT2Inhibitors.
NHE3 denotes sodium–hydrogen exchanger 3. Modified from Tuttle et al.39ARTICLE 4 : The effect of hormone replacement therapy on the survival of UK women: a retrospective cohort study 1984−2017,Akter N et Coll, BJOG 2022;129:994-1003
L'effet de l'hormonothérapie substitutive sur la survie des femmes britanniques : une étude de cohorte rétrospective de 1984 à 2017
Objectif
Estimer l'effet des œstrogènes seuls et de l'hormonothérapie substitutive (HTS) combinée sur les risques de mortalité globale et par âge, toutes causes confondues, chez les femmes en bonne santé âgées de 46 à 65 ans lors de la première prescription.
Conception
Étude de cohorte appariée.Paramètre
Dossiers électroniques de soins primaires de la base de données The Health Improvement Network (THIN), Royaume-Uni (1984-2017).Population
105 199 utilisatrices de THS (cas) et 224 643 non utilisatrices (témoins) appariées sur l'âge et la pratique générale.Méthodes
Modèles de régression de Weibull-Double-Cox ajustés pour l'âge au premier traitement, la cohorte de naissance, le diabète de type 2, l'hypertension et le traitement de l'hypertension, la maladie coronarienne, l'ovariectomie, l'hystérectomie, l'indice de masse corporelle, le tabagisme et le statut de privation.Principaux critères de jugement
Mortalité toutes causes confondues.
Résultats
Au total, 21 751 femmes sont décédées sur une moyenne de 13,5 ans de suivi par participante, dont 6 329 utilisatrices et 15 422 non-utilisatrices. Le rapport de risque (HR) ajusté de la mortalité globale toutes causes confondues chez les utilisatrices de THS combinés était de 0,91 (IC à 95 % 0,88-0,94) et chez les utilisatrices d'œstrogènes seuls était de 0,99 (0,93-1,07), par rapport aux non-utilisatrices. Les RR ajustés selon l'âge pour les participants âgés de 46 à 50, 51 à 55, 56 à 60 et 61 à 65 ans au premier traitement étaient de 0,98 (0,92 à 1,04), 0,87 (0,82 à 0,92), 0,88 (0,82 à 0,93) et 0,92 (0,85-0,98) pour les utilisatrices combinées de THS par rapport aux non-utilisatrices, et 1,01 (0,84-1,21), 1,03 (0,89-1,18), 0,98 (0,86-1,12) et 0,93 (0,81-1,07) pour les utilisatrices d'œstrogènes seuls, respectivement .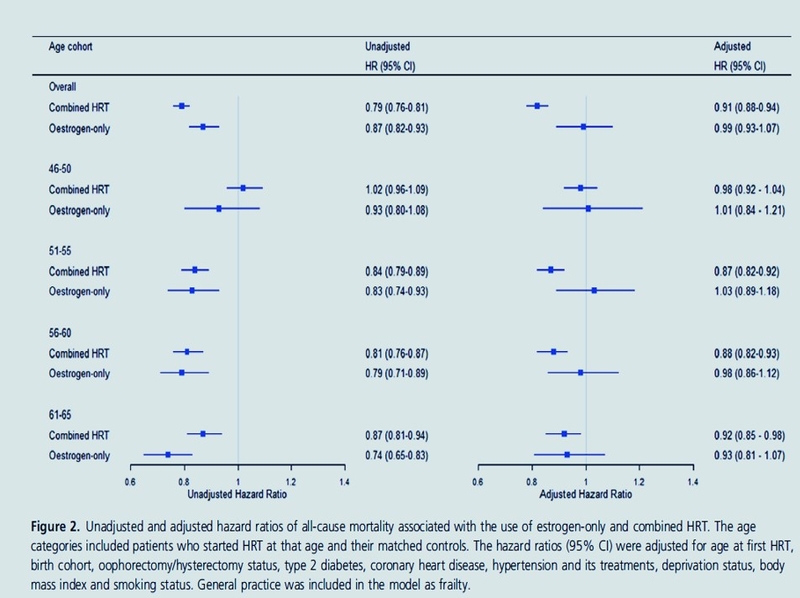
Conclusion
Le THS combiné était associé à un risque inférieur de 9 % de mortalité toutes causes confondues et la formulation à base d'œstrogène seul n'était associée à aucun changement significatif.
Le THS aux œstrogènes seuls n'est pas associé à la mortalité toutes causes confondues et le THS combiné réduit les risques.
MAIS attention aux femmes à risque artériel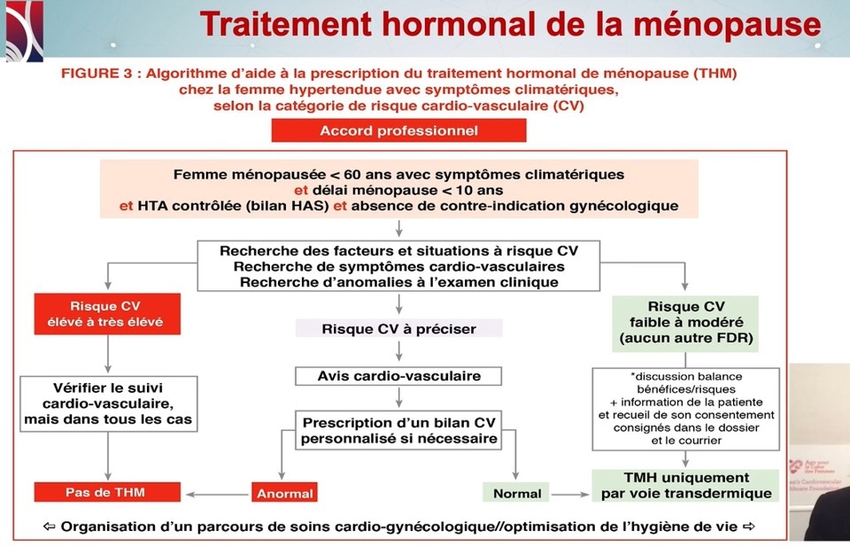 MAIS attention aux femmes à risque veineux (dias Dr J Hugon-Rodin et Pr G Plu Bureaux, Hôpital Cochin Paris)
MAIS attention aux femmes à risque veineux (dias Dr J Hugon-Rodin et Pr G Plu Bureaux, Hôpital Cochin Paris)

 Aprs l’arrêt d’un THM, il est necessaire de maintenir un suivi medical specifique comprenant entre autres un suivi gynécologique annuel mais aussi la réalisation des examens dedépistage des différents cancers gynécologiques (en particulier pour le cancer du sein) en fonction des facteurs de risque individuels de chaque patiente (avis d’expert).
Aprs l’arrêt d’un THM, il est necessaire de maintenir un suivi medical specifique comprenant entre autres un suivi gynécologique annuel mais aussi la réalisation des examens dedépistage des différents cancers gynécologiques (en particulier pour le cancer du sein) en fonction des facteurs de risque individuels de chaque patiente (avis d’expert).
file:///E:/Downloads/1-s2.0-S2468718921000696-main.pdf -
Oestrogène et atteinte CV
 THM, oui, mais !
THM, oui, mais ! -
THM : stop ou encore !
 iconographie : JPL"La crise de la ménopause coupe en deux avec brutalité la vie féminine ; c'est cette discontinuité qui donne à la femme l'illusion d'une « nouvelle vie » "Simone de Beauvoir
iconographie : JPL"La crise de la ménopause coupe en deux avec brutalité la vie féminine ; c'est cette discontinuité qui donne à la femme l'illusion d'une « nouvelle vie » "Simone de Beauvoir
"Tant de femmes à qui j'ai parlé voient la ménopause comme une fin. Mais j'ai découvert que c'était le moment de se réinventer après des années consacrées à répondre aux besoins des autres. C'est l'occasion pour elles de comprendre ce qui leur importe réellement et, dès lors, de s'y consacrer avec toute l'énergie, le temps et le talent dont elles sont capables."Oprah Winfrey
Cho Leslie, Kaunitz, Andrew, Faubion, Stéphanie, et al. Repenser l'hormonothérapie de la ménopause : pour qui, quoi, quand et combien de temps ?. Circulation. 2023;147(7):597-610. doi:10.1161/CIRCULATIONAHA.122.061559.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.122.061559
L'hormonothérapie (THM) de la ménopause était largement utilisée dans le passé, mais avec la publication d'essais séminaux de prévention primaire et secondaire faisant état d'un excès de risque cardiovasculaire avec l'association œstrogène-progestatif, l'utilisation du THM a diminué de manière significative.
Cependant, au cours des 20 dernières années, on a beaucoup appris sur la relation entre le moment de l'utilisation du THM en fonction de l'âge et du temps écoulé depuis la ménopause, la voie d'administration du THM et le risque de maladie cardiovasculaire. Quatre grandes sociétés médicales recommandent le THM pour le traitement des femmes ménopausées présentant des symptômes gênants de la ménopause.Dans ce contexte, cette revue, dirigée par l'American College of Cardiology Cardiolovascular Disease in Women Committee, avec d'éminents gynécologues, des internistes en santé des femmes et des endocrinologues, vise à fournir des conseils sur l'utilisation du THMSYNTHESE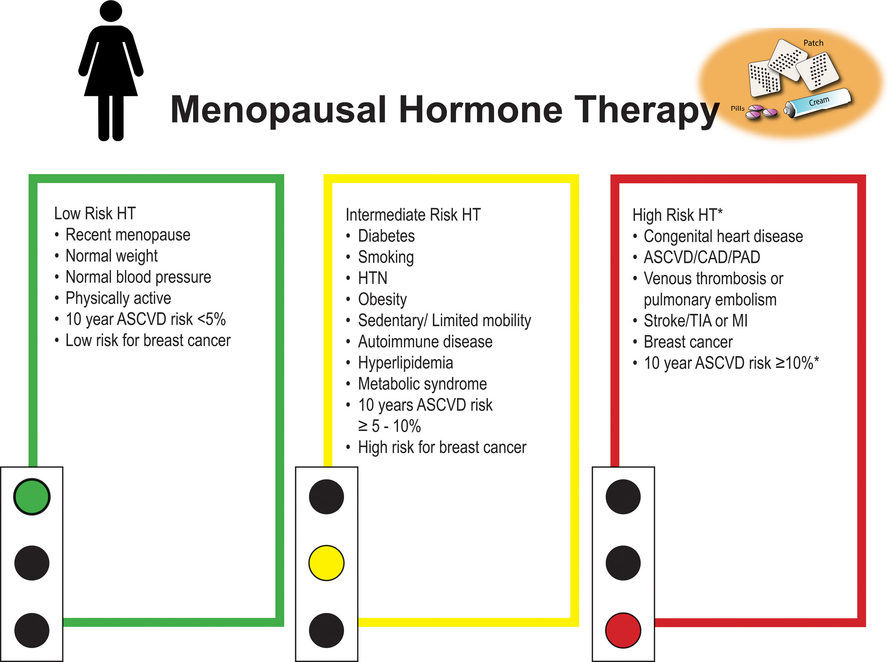
Recommandation d'hormonothérapie ménopausique selon le risque du patient. *En général, il est conseillé d'éviter l'hormonothérapie systémique. Envisagez une thérapie alternative et si des symptômes vasomoteurs graves persistent, une prise de décision individualisée et partagée est recommandée. Toutes les femmes sont candidates à une œstrogénothérapie vaginale à faible dose pour les symptômes génito-urinaires de la ménopause. L'ASCVD indique une maladie cardiovasculaire athéroscléreuse ; CAD, maladie coronarienne ; HTN, hypertension ; IM, infarctus du myocarde ; PAD, maladie artérielle périphérique ; et AIT, accident ischémique transitoire.
Le traitement hormonal de la ménopause (THM) en 2022 : que nous disent les recommandations américaines ?
"Le Docteur Brigitte Letombe, gynécologue à Paris et ambassadrice d’Agir pour le Cœur des Femmes a lu pour nous les nouvelles recommandations de la Société Savante Américaine de référence sur la Ménopause (NAMS) sur les modalités de prescription du THM parus en juillet 2022.Source : https://www.agirpourlecoeurdesfemmes.com/anticiper/media/Le-traitement-hormonal-de-la-menopause-(THM)-en-2022-que-nous-disent-les-recommandations-americaines-Les nouvelles recommandations de la Société Savante Américaine de référence sur la Ménopause (NAMS) ouvrent la voie à de plus en plus de prescriptions de Thérapie Hormonale aux États-Unis (THM).
Ces nouvelles recommandations ont notamment fait du bruit parce qu’elles viennent du pays d’origine de l’étude de 2002 (Women Health Initiative : WHI) qui avait provoqué la baisse de la prescription de THM non seulement en Amérique du nord mais aussi en Europe. Les nouvelles études publiées depuis remettent largement en cause les conclusions de ladite étude et ont mené à la mise à jour attendue des recommandations américaines.
Rappelons quelques chiffres : aux États-Unis, environ 40% des femmes prenaient un THM à un moment de leur ménopause en 2001, contre 12% maintenant, du fait de cette étude. En France, on passe de 35% en 2001 à 7% aujourd’hui, et le chiffre est en constante diminution, tandis qu’aux États-Unis on observe maintenant une augmentation de la prescription de THM, qui devrait s’accentuer avec ces nouvelles recommandations !
Un aperçu
Les dernières recommandations de la Société Nationale Américaine de Ménopause (NAMS) sur le THM dataient de 2017, en ce mois de juillet 2022 viennent d’être publiées les nouvelles recommandations après une revue exhaustive de la littérature récente.
Elles paraissent 20 ans exactement après la publication de l’étude randomisée de prévention primaire cardiovasculaire WHI (Women Health Initiative) en 2002 qui fut à l’origine de cette baisse majeure sur le plan international de la prescription du THM.
Ces nouvelles recommandations sont désormais beaucoup moins restrictives, elles rappellent l’intérêt majeur du THM en début de ménopause pour améliorer la qualité de vie, prévenir le risque fracturaire et soulignent combien le THM est bénéfique en ce début de ménopause et sans véritable limite d’âge de poursuite de prescription en évaluant constamment la balance bénéfices / risques de façon personnalisée. Par ailleurs est rappelée l’absence de limite de temps de prescription des estrogènes locaux dans le cadre du Syndrome Génito-urinaire de la Ménopause (SGM).
Les points forts de ces nouvelles recommandations
Les points importants des nouvelles recommandations de la NAMS, telles que publiées en anglais en ce mois de juillet 2022 dans The 2022 Hormone Therapy Position Statement of The North American Menopause Society Advisory Panel, peuvent être résumées, traduites et précisées de la manière suivante.
(publiées dans Menopause: The Journal of The North American Menopause Society Vol. 29, No. 7, pp. 767-794)
• Sur la prescription de THM :
- Le THM reste le traitement le plus efficace sur la symptomatologie vasomotrice, le Syndrome Génito-urinaire de la Ménopause (SGM), la prévention de la perte osseuse et des fractures.
- La personnalisation et la décision partagée avec réévaluations régulières restent la clé pour déterminer de façon individuelle la balance bénéfices / risques avec conseils dans l’usage de la dose appropriée, la durée, le schéma, la voie d’administration pour soulager la symptomatologie et atteindre les objectifs attendus.
- Le THM n’a pas à être arrêté à 60 ou 65 ans et peut être poursuivi après 65 ans si des bouffées vasomotrices persistent pour améliorer la qualité de vie ou pour prévenir l’ostéoporose après évaluation de la balance bénéfices risques de cette poursuite.
- Pour les femmes présentant un Syndrome Génito-urinaire de la Ménopause (SGM) les estrogènes locaux ou des traitements non estrogéniques peuvent être utilisés à n’importe quel âge et poursuivis si nécessaire.
• Sur l’Insuffisance Ovarienne Prématurée (IOP) :
- Les femmes présentant une ménopause précoce ou anticipée (avant 40-45 ans) ou une Insuffisance Ovarienne Prématurée (< 40 ans) sont plus à risque de perte osseuse, de maladies cardio- vasculaires, de troubles affectifs et cognitifs du fait de l'hypo-oestrogénie. Il est recommandé de mettre en place un THM au moins jusqu’à l’âge classique de ménopause à moins d’une contre-indication à son utilisation.
• Sur l’évaluation des risques d’un THM :
- Il est recommandé une stratification des risques en fonction de l’âge et du temps de ménopause installée.
- Les bénéfices du THM l’emportent sur les risques chez les femmes symptomatiques en bonne santé qui ont moins de 60 ans et sont à moins de 10 ans de ménopause installée.
- Les voies transdermiques et la baisse des doses peuvent diminuer les risques thrombo-emboliques veineux et les accidents vasculaires cérébraux.
- Il existe peu d’études de qualité (études randomisées et essais contrôlés) sur les risques de la poursuite du THM chez des femmes âgées de plus de 60 ou 65 ans même si des études observationnelles suggèrent un risque rare potentiel de cancer du sein avec l’allongement du temps de suivi du THM.
- Pour certaines femmes après cancer du sein et de l’endomètre, les données observationnelles montrent que l’utilisation à faible dose d’estrogènes locaux vaginaux, pour celles qui ne répondent pas aux traitements non hormonaux semble, est sûre et améliore grandement leur qualité de vie.
- Le risque de cancer du sein n’augmente pas de façon sensible avec un THM combiné estro-progestatif à court terme et diminuerait avec un estrogène seul.
- Les préparations de composés bio identiques présentent un problème de sécuritéen l’absence de régulation et de surveillance minimales gouvernementales (surdosage, sous-dosage, présence d’impureté, de manque de stérilité, de manque d’efficacité scientifique, de sécurité et manque d’affichage des risques).
Conclusion
On peut espérer que ces recommandations américaines, qui s’alignent de plus en plus avec celles de la International Menopause Society (IMS) et du Groupe d’étude sur la Ménopause et le Vieillissement Hormonal (GEMVI) contribueront à ce mouvement de reconsidération du THM et aideront plus de femmes à pouvoir y accéder, à l’étranger comme en France pour leur permettre de vivre mieux cette période de vie souvent compliquée et impactante pour nombre d’entre elles.
Source: The 2022 Hormone Therapy Position Statement of The North American Menopause Society Advisory Panel
Lien : https://www.menopause.org/docs/default-source/professional/nams-2022-hormone-therapy-position-statement.pdf
L'aspect CARDIO VASCULAIRE du THMSource :
https://reader.elsevier.com/reader/sd/pii/S2468718921000672?token=A3C18A8F30AF8694424458337963A4DBBAE8AE3E11997A28C475942B7DDCDD1D319CD80ADCC0FE4B2A347F5086497D19&originRegion=eu-west-1&originCreation=20230220094428
http://gemvi.org/wp-content/uploads/2022/06/actu-62-1610615800.pdf
https://vimeo.com/showcase/7482226/video/645828787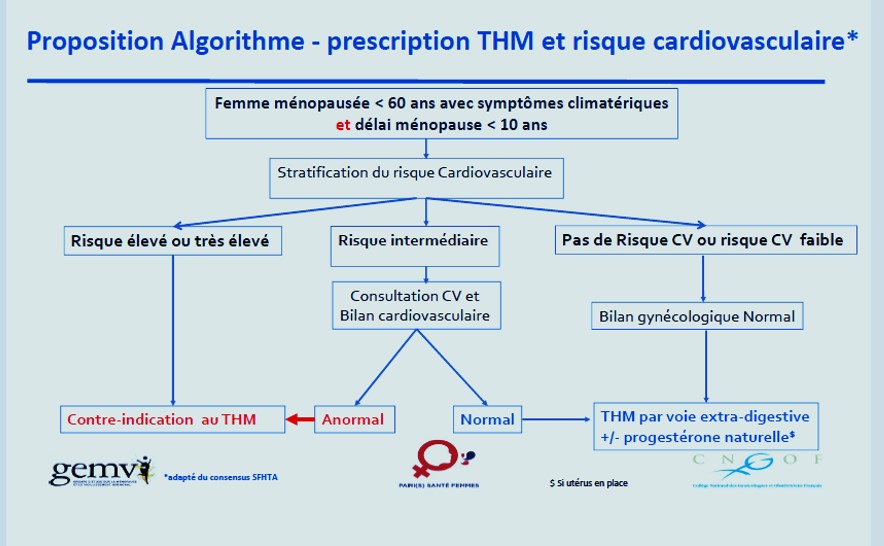 Lors d’une consultation de ménopause, il est recommandé d’évaluer de manière individuelle le risque cardio-vasculaire (grade A).
Lors d’une consultation de ménopause, il est recommandé d’évaluer de manière individuelle le risque cardio-vasculaire (grade A).
Il est recommandé de ne pas prescrire un traitement hormonal de la ménopause après un infarctus du myocarde ;ou accident vasculaire cérébral ischémique (grade B).
En l’état actuel des connaissances, il n’est pas recommandé de débuter un traitement hormonal de
ménopause pour la seule raison de la prévention du risque coronarien (grade B).
Le risque d’IDM n’est pas augmenté (NP1) et apparait significativement diminué lorsque le THM est utilisé moins de 10 ans après la ménopause (NP2) ou avant l’âge de 60 ans (NP3). A distance de la ménopause, il existe une augmentation du risque d’IDM associé à l’initiation du THM (NP1).
Pour limiter le risque d’accident vasculaire cérébral ischémique attribuable au traitement
hormonal de ménopause par voie orale, il est recommandé de privilégier l’association
d’estradiol par voie cutanée et de progestérone (grade B)
En pratique
THM , stop ou encore ? Ni l'un, ni l'autre
C'est une prescription qui doit être réalisée par un(e) gynécologue essentiellement
L'époque des anti THM ou des pros THM est révolue
Le THM est une prescription médicale classique qui doit tenir compte des éléments suivant :
* C'est l'occasion d'actualiser les dépistages "non réalisés"
* un examen clinique attentif
* une évaluation précise de l'indication et des contre indications du THM au cas par cas
* évlauer les risque de cancer du sein
* évaluer le risque CV : atcds CV (AVC, coronaire, AOMI) obésité, dyslipidémie, HTA, tabac, diabète.....
* évaluer le risque de MTEV : atcds de MTEV familial, personnel présence d'un thrombophilie acquise et ous constitutionnelle
Tenir compte des souhaits de la patiente, de son âge, depuis quand elle est ménopausée mais aussi de ses antécédents familiaux
Prvilégier un oestrogène par voie percutanée et de la progestérone naturelle
Expliquer à la patiente le bénéfice/ risque du THM
Evaluer la Qualité de Vie attendue par la patiente
Ne pas hésiter avant la prescription du THM à recourir à un examen cardiologique et vasculaire ou autre
Demain la médecine personnalisée, la médecine de précision et la médecine prédictive devraient toutes "transformer" la ménopause.A télécharger sur le site GEMMAT : https://www.gemmat-thrombose.fr/wp-content/uploads/2019/11/GEMMAT-3volets-Hormones-web2.pdf
Annexe : La Chek-List de la Médecine Vasculaire (Ed DOIN 2020)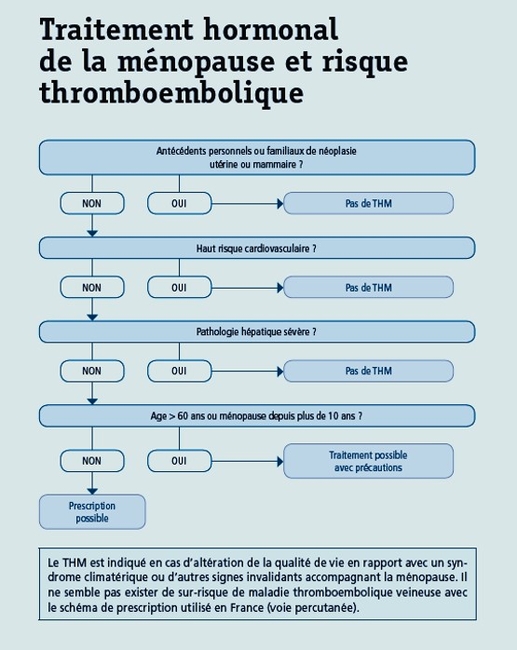 A lire : https://www.afterwork.vc/articles/the-future-of-menopauseUn extrait Écrit par Annabel Acton, Publié 15 septembre 2022
A lire : https://www.afterwork.vc/articles/the-future-of-menopauseUn extrait Écrit par Annabel Acton, Publié 15 septembre 2022
"50 ans à partir de maintenant
Les prédictions sur les futurs futurs sont toujours en partie excitantes, en partie dystopiques et entièrement spéculatives. Voici quelques-uns des nôtres :
- La ménopause sera célébrée comme une transition joyeuse, et non comme une fin embarrassante à la jeunesse et à la vitalité. Il y aura des stéréotypes festifs et stimulants, bien loin des explosions émotionnelles des femmes des années 50.
- Les employeurs et les assureurs partageront une grande partie des coûts de santé associés à la ménopause
- Il y aura des camps et des retraites sur la ménopause qui inviteront joyeusement les femmes à entrer dans cette phase de la vie à leurs conditions.
- En étant capable de suivre les niveaux d'hormones au jour le jour, une foule d'autres produits utiliseront ces données pour encapsuler des services autour d'elles. Par exemple, des plans de repas personnalisés, des médicaments qui changent de dosage au jour le jour et des entraîneurs prêts à vous appeler au moment où vous en avez le plus besoin.
- Grâce aux progrès technologiques, les partenaires, les enfants et les collègues pourront enfiler un casque et ressentir le fardeau de la ménopause en un instant ; créant ainsi de l'empathie et de la compréhension pour les femmes âgées dans leur vie.
- En libérant la science, nous pourrons accélérer le processus ; réduire la chronologie de la ménopause d'une décennie à quelques années seulement, à la discrétion du patient, avec l'avis d'un professionnel de la santé."...........
Quel est l'avenir de la ménopause pur une IA
https://chat.openai.com/chat/0c04007c-b310-4e2f-bc4c-f89f16c14be8
L'avenir de la ménopause impliquera probablement une concentration continue sur l'amélioration de la qualité de vie des femmes qui vivent cette transition naturelle. Bien que la ménopause soit une partie naturelle du processus de vieillissement, elle peut s'accompagner d'une gamme de symptômes physiques et émotionnels qui peuvent affecter le bien-être d'une femme.
Les progrès de la technologie médicale et de la recherche peuvent fournir de nouveaux traitements ou thérapies pour gérer les symptômes de la ménopause, tels que les bouffées de chaleur, les sueurs nocturnes, les sautes d'humeur et la sécheresse vaginale. L'hormonothérapie substitutive (HTS) reste une option de traitement courante, mais de nouvelles thérapies non hormonales sont également en cours de développement, notamment des médicaments et des suppléments qui peuvent aider à soulager les symptômes.
De plus, l'importance des facteurs liés au mode de vie, tels que l'exercice, l'alimentation et la réduction du stress, dans la gestion des symptômes de la ménopause et la promotion de la santé globale à ce stade de la vie, suscite probablement une attention croissante.
Dans l'ensemble, à mesure que notre compréhension de la ménopause et de ses effets continue d'évoluer, nous pouvons nous attendre à des progrès continus dans l'amélioration du bien-être et de la qualité de vie des femmes pendant et après la ménopause.

-
THM et Risque MTEV


