"Cet AVC a été un coup dur mais je l'ai vaincu." Jean-Paul Belmondo.
" Après tant d'années de travail acharné et d'épreuves, je me réjouissais de profiter de l'instant présent… Trois mois plus tard, je me suis réveillé en proie à la panique. Ce qui m'arrivait dépassait mes pires craintes. Je faisais un AVC." Tina Turner
" L’accident vasculaire cérébral est une urgence médicale absolue. Mais il est possible de s’en remettre si la prise en charge est rapide et qu’elle s’accompagne d’une rééducation bien menée" Prise en charge de l’AVC
Accident vasculaire cérébral : améliorer le parcours de santé et la prise en charge des patients
Première cause de décès chez la femme et deuxième chez l’homme en France, les accidents vasculaires cérébraux (AVC) entraînent plus de 30 000 décès et 120 000 hospitalisations par an.
Ils peuvent également provoquer des troubles cognitifs (il s’agit de la 2e cause de ces troubles après la maladie d’Alzheimer) et un handicap physique. La qualité de la prise en charge constitue donc un enjeu majeur de santé publique. À l’occasion de la journée mondiale de l’AVC, en ce 29 octobre 2025, la HAS publie de nouveaux travaux pour améliorer le parcours de santé du patient, depuis l’identification des symptômes jusqu’à la reprise de sa vie quotidienne. Ces travaux sont destinés aux professionnels impliqués dans la prise en charge des personnes ayant fait un AVC, aux agences régionales de santé, aux patients concernés ainsi qu’à leur entourage.
L’AVC est lié à l’obstruction d’une artère cérébrale (AVC ischémique, 80 à 85 % des cas) ou à la rupture d’un vaisseau sanguin cérébral (AVC hémorragique).
Ses séquelles peuvent être multiples, affectant notamment les fonctions motrices, l’expression verbale et la compréhension, jusqu’à provoquer une perte d’autonomie ou le décès. L’accident ischémique transitoire (AIT) quant à lui, résulte d’une obstruction artérielle passagère. Ses symptômes sont les mêmes que ceux de l’AVC, mais durent habituellement moins d’une heure avant le retour à la normale sans lésion à l’imagerie.
Afin de réduire les séquelles potentielles de l’AVC, il est essentiel de mettre en place dès le début des symptômes, la prise en charge et le traitement adaptés : plus rapidement ils sont débutés, plus ils sont efficaces.
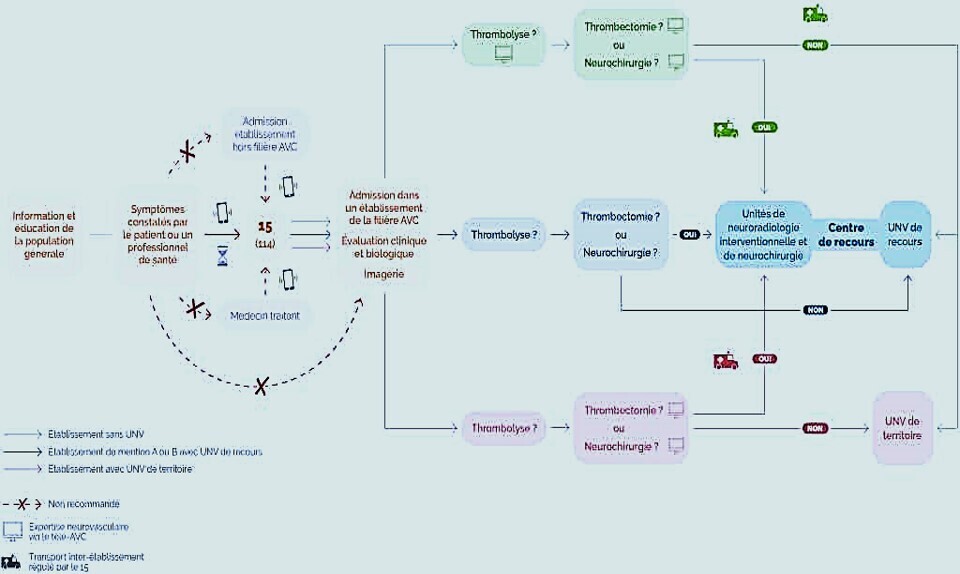
Dans le cas de l’AVC ischémique, la thrombolyse intraveineuse (traitement médicamenteux pour dissoudre le caillot sanguin) ou la thrombectomie mécanique (procédure médicale pour retirer le caillot) peuvent être débutées chez certains patients (selon la durée d’évolution de l’AVC, la localisation de l’occlusion…).
L’AVC hémorragique se traite quant à lui notamment par le contrôle de la pression artérielle et la correction d’un éventuel trouble de la coagulation. Une expertise neurochirurgicale est demandée si besoin.
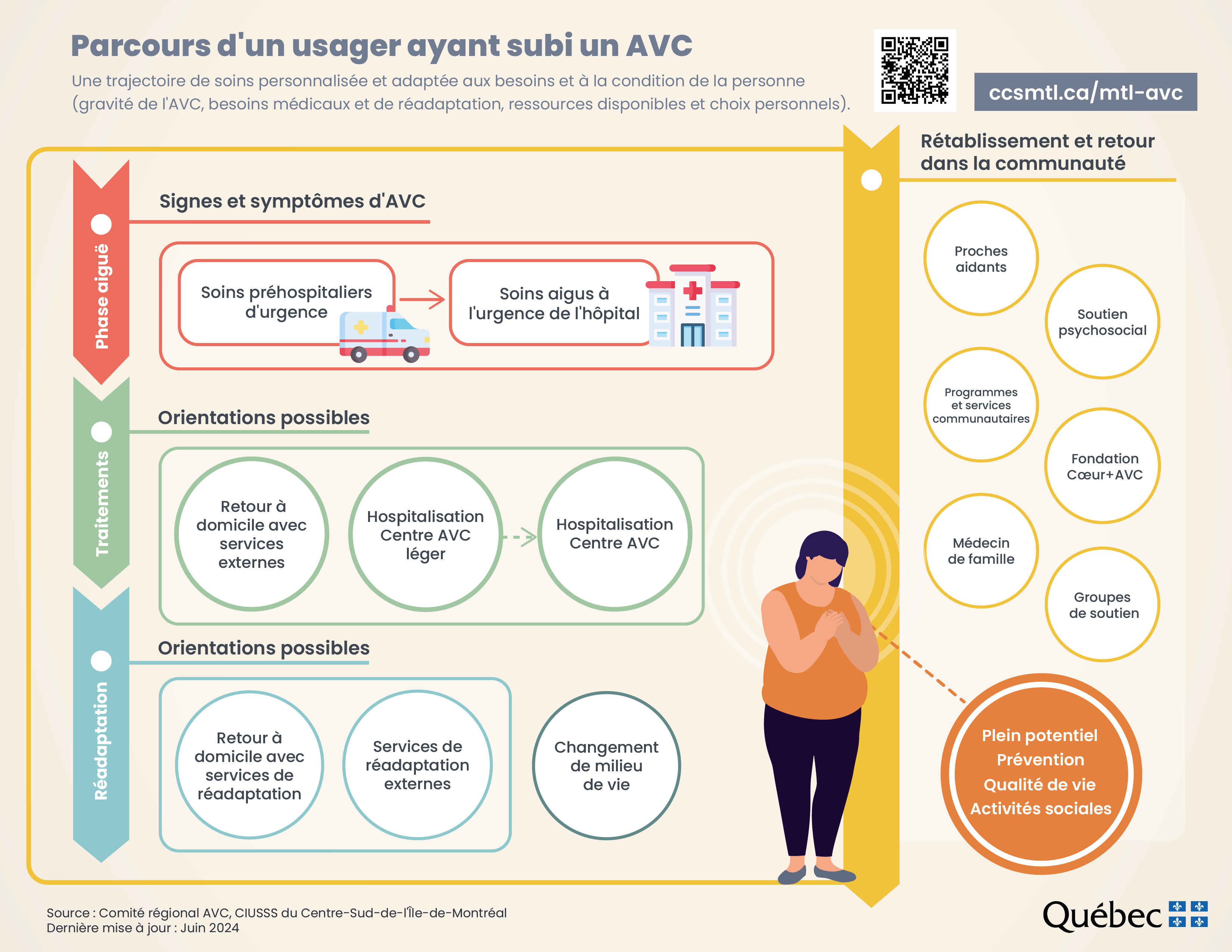
Le parcours menant de la survenue des symptômes de l’AVC jusqu’à la réinsertion du patient dans son milieu de vie peut être long, complexe et impliquer de nombreux professionnels de santé et différentes structures de soin. Il est donc important de pouvoir orienter correctement le patient en fonction de son profil et de ses besoins afin d’améliorer la qualité de sa prise en charge et de son accompagnement et de faciliter la reprise de sa vie quotidienne. C’est l’objectif poursuivi par la HAS en publiant un guide du parcours de santé, un document à l’attention des patients et l’actualisation partielle de la recommandation de prise en charge. Le guide décrit les différents professionnels concernés et précise leur rôle et l’articulation entre eux, afin de proposer la prise en charge, au bon moment. Des fiches et logigrammes associés synthététisent les messages clés et les points critiques du parcours.
Repérer les signes et prendre en charge le plus vite possible l’AVC
Les manifestations possibles de l’AVC sont encore trop méconnues, alors qu’il s’agit pourtant d’un enjeu majeur de santé publique. L’ensemble de la population, notamment les populations à risque d’AVC (personnes présentant des facteurs de risque neuro-cardiovasculaire, sujets âgés, femmes enceintes) et leur entourage, doivent donc être sensibilisés autant que possible aux symptômes évocateurs.
L’apparition brutale d’au moins un des cinq symptômes suivants est évocatrice d’un AVC ou d’un AIT et nécessite un appel immédiat au 15 (114 pour les personnes sourdes, aveugles, malentendantes ou aphasiques et seules au moment de l’événement) :
- Paralysie faciale
- Paralysie d’un bras ou d’une jambe
- Trouble de la parole ou du langage
- Perte de la vue d’un œil, d’un côté du champ visuel ou vision double
- Trouble de l’équilibre ou de la marche
L’appel au 15 (SAMU) doit être systématique et immédiat lors de l’apparition des symptômes d’un AVC ou d’un AIT.
La mobilisation du SAMU permet l’entrée du patient dans la filière spécialisée dans les AVC et l’organisation de la prise en charge la plus adaptée et la plus rapide possible. Le SAMU assure la bonne transmission des informations, décisive pour la suite du parcours.
A l’arrivée dans l’établissement de santé, il est indispensable d’obtenir une expertise neurovasculaire (soit par une équipe dédiée, soit par téléconsultation), de confirmer le diagnostic par la réalisation d’une imagerie cérébrale adaptée si possible dans un délai inférieur à 30 minutes après l’arrivée et, le cas échéant, de débuter les traitements nécessaires si possible dans un délai de moins d’une heure après l’arrivée.
L’accompagnement de l’entourage du patient fait également partie intégrante de la phase hospitalière.
Après l’AVC, une rééducation intensive est à initier le plus tôt possible, en coordination avec les professionnels spécialisés (kinésithérapeute, ergothérapeute, psychomotricien…). Un bilan est réalisé afin d’essayer de déterminer les causes de l’AVC et d’en prévenir les récidives.
Le médecin traitant, au cœur de la coordination des soins après le retour à domicile
Une fois le patient sorti de la phase aigüe, les orientations possibles sont multiples et dépendent de divers critères (notamment de ses besoins en rééducation/réadaptation, de son autonomie, de son environnement humain et matériel…). Le patient peut poursuivre son hospitalisation dans un autre service (comme un service de soins médicaux de réadaptation, SMR) ou retourner à domicile. Le retour à domicile (ou dans un nouveau lieu de vie, si besoin est) est anticipé et préparé soigneusement avec le patient et son entourage.
Une fois le patient rentré à domicile, la coordination des soins et le suivi des démarches sont assurés par le médecin traitant. Le suivi sur le long cours des éventuelles séquelles est primordial, et toutes les déficiences potentielles doivent systématiquement être évaluées. La pratique d’une activité physique régulière après un AVC doit fortement être encouragée, puisqu’elle réduit le handicap et améliore la qualité de vie. Il est enfin primordial de souligner que toutes les personnes qui ont eu un AVC sont à considérer comme des personnes à risque de dépression, et que celle-ci peut survenir à n’importe quelle étape du rétablissement. Une attention particulière doit aussi être portée aux aidants pour minimiser leurs difficultés.
La HAS précise enfin qu’il existe de nombreux leviers mobilisables par les pouvoirs publics pour améliorer le parcours. Il s'agit notamment du développement et consolidation des unités neurovasculaires (UNV), qui permettent d’assurer la continuité entre diagnostic, traitement et surveillance, du renforcement et coordination de l’offre de transports d’urgence, de l'optimisation de la consultation post-AVC, etc.
Elle souhaite notamment attirer l’attention des pouvoirs publics sur la nécessité de garantir la bonne allocation des ressources humaines dédiées, qui sont indispensables à la bonne réalisation du parcours.
https://www.has-sante.fr/jcms/p_3702555/fr/accident-vasculaire-cerebral-ameliorer-le-parcours-de-sante-et-la-prise-en-charge-des-patients
Commentaire
Une course contre la montre
Soyons attentifs à tous les signes cliniques, même les plus minimes.
À LIRE
Parcours de santé – Accident vasculaire cérébral de l’adulte

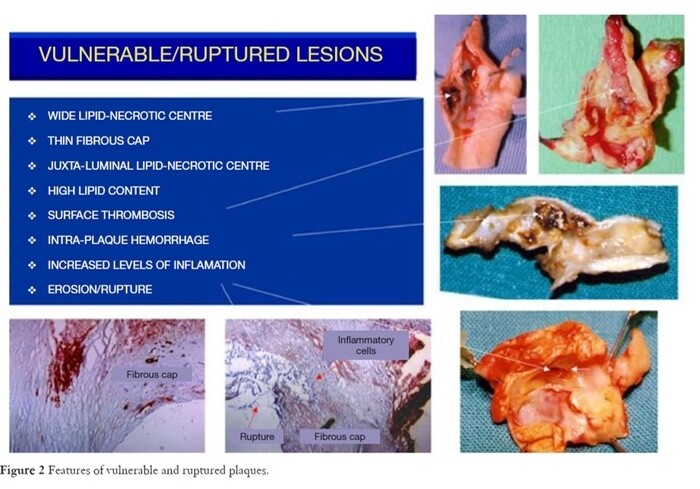
CAROTIDES et AVC : LA MEILLEURE OPTION
https://medvasc.info/archives-blog/carotdes-et-avc-la-meilleure-option
AVC ET ANTITHROMBOTIQUES
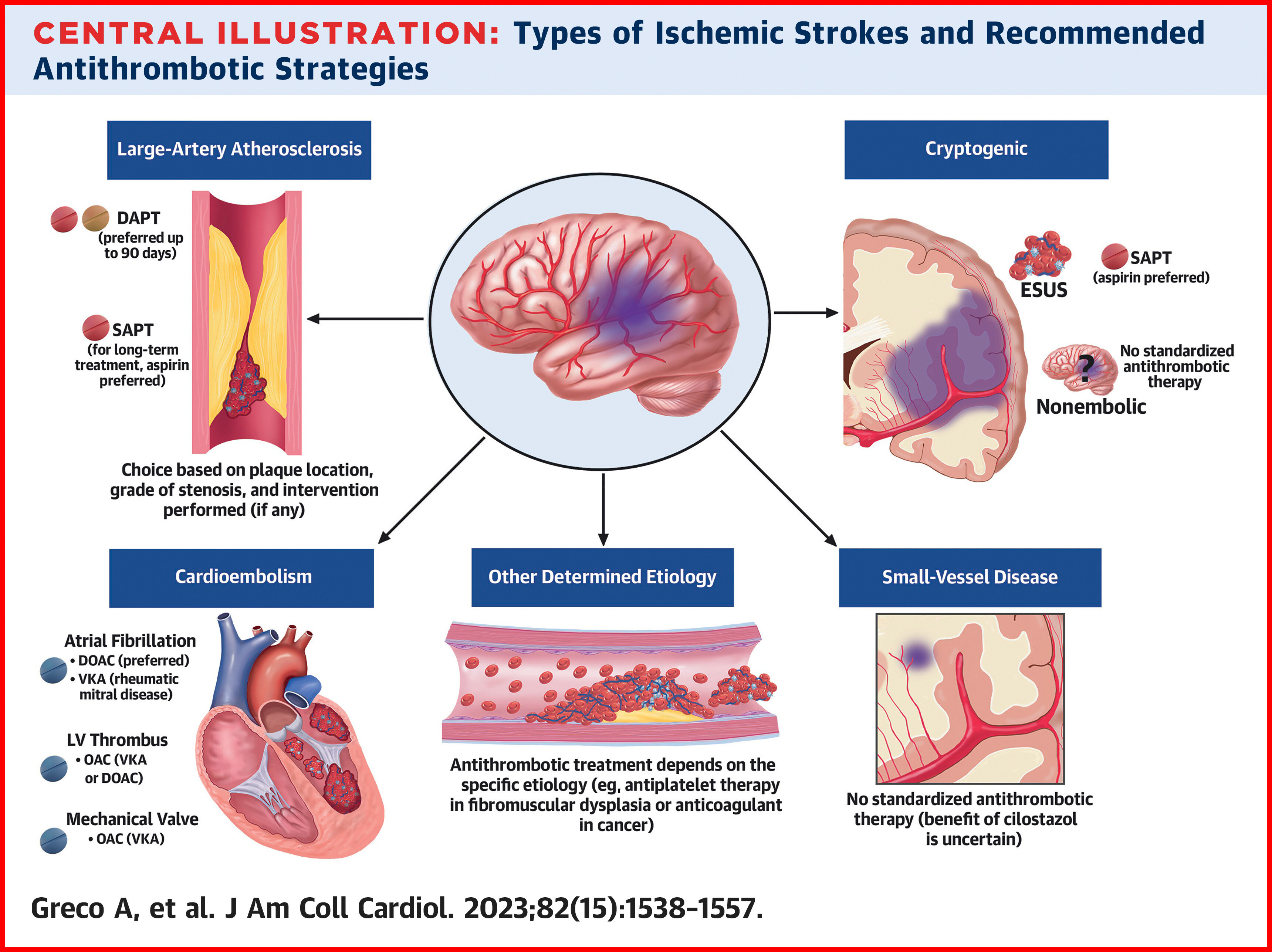
https://medvasc.info/archives-blog/avc-et-antithrombotiques
IA et AVC
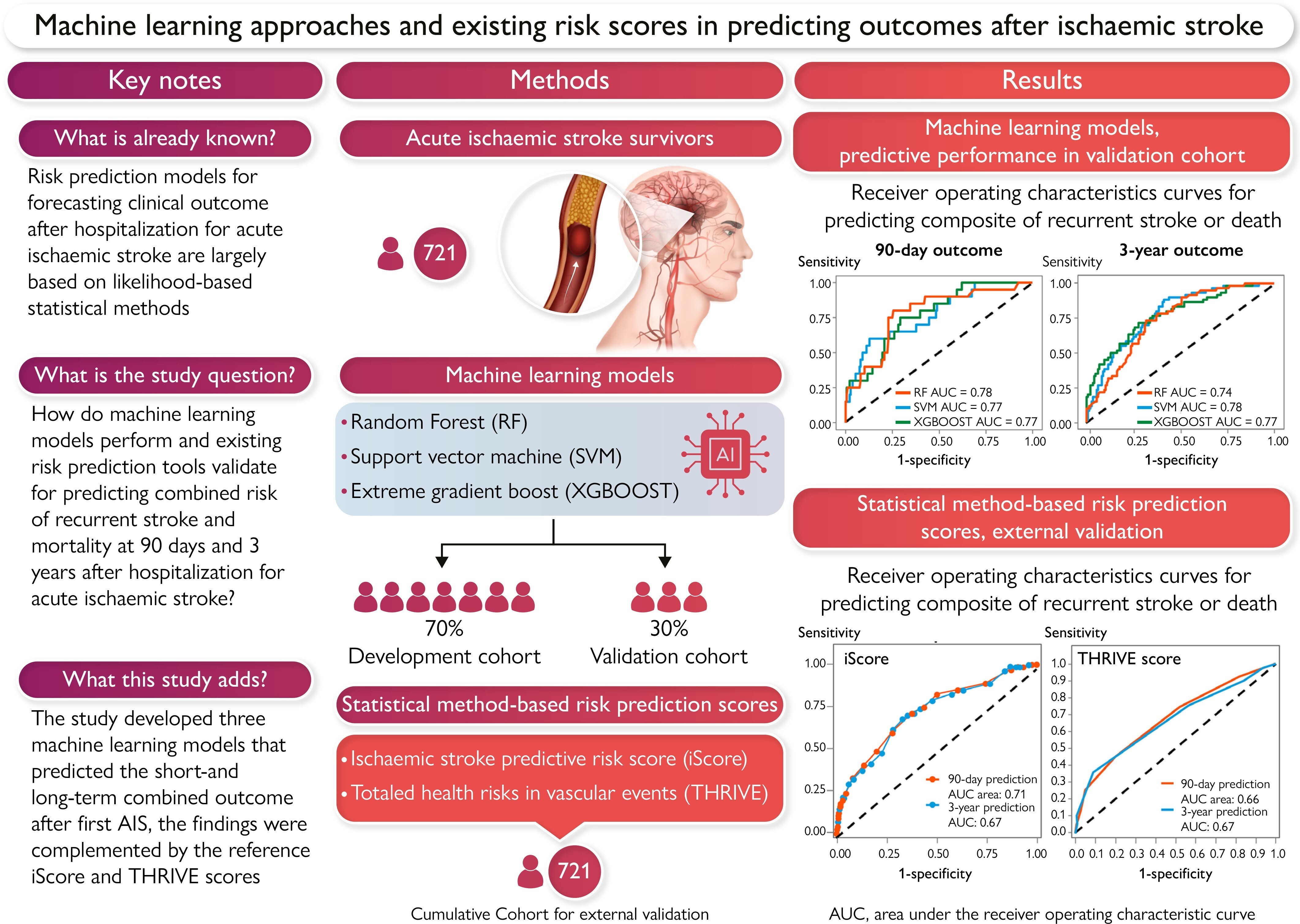
https://medvasc.info/archives-blog/ia-et-avc
 https://atm.amegroups.com/article/view/43265/html,
https://atm.amegroups.com/article/view/43265/html, 




Copyright : Dr Jean-Pierre Laroche / 2025