ça saigne !
"Les choses en médecine ne se mesurent et ne se considèrent que par leurs sens et effets" Ambroise Paré
How to treat patients with bleeding disorder of unknown cause? Comment traiter les patients atteints d’un trouble de la coagulation de cause inconnue ?
Mussert, Caroline et al.
Research and Practice in Thrombosis and Haemostasis, Volume 8, Issue 7, 102585
https://www.rpthjournal.org/article/S2475-0379(24)00280-2/fulltext
https://www.rpthjournal.org/article/S2475-0379(24)00280-2/fulltext
Article libre d'accès
EXTRAITS
Trouble de la coagulation de cause inconnue (TCCI)
L'utilisation fréquente d'agents anti fibrinolytiques est conforme aux études publiées précédemment et aux recommandations de l'ISTH SSC .
Cependant, les transfusions de plaquettes périopératoire ont été utilisées dans 26 % des interventions majeures, 9 % des interventions mineures et 14 % des accouchements, ce qui est plus fréquent que ce qui avait été rapporté précédemment .
En raison du risque d'allo-immunisation, l'utilisation de transfusions de plaquettes doit être soigneusement envisagée chez les personnes atteintes de BDUC afin de prévenir une réfractarité plaquettaire à long terme, conduisant à un traitement inefficace
En attendant de meilleures preuves, l'ISTH SSC recommande une approche pragmatique concernant l'utilisation d'agents hémostatiques chez les personnes atteintes de TCCI en fonction des facteurs liés au patient et à la procédure afin d'établir un plan de traitement personnalisé
Alors que les agents anti fibrinolytiques et la desmopressine peuvent être des options de traitement prophylactique de première intention, il est suggéré d'utiliser les transfusions plaquettaires comme mesure préventive dans les saignements à risque plus élevé
EXTRAITS
Trouble de la coagulation de cause inconnue (TCCI)
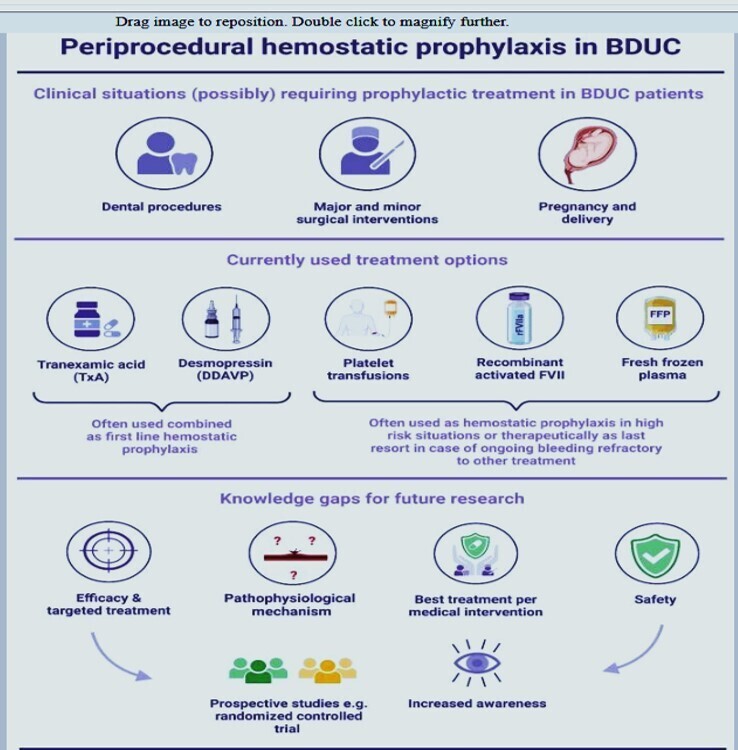
Soixante à soixante-dix pour cent des personnes présentant une tendance au saignement cliniquement pertinente et qui sont adressées à des experts en hémostase sont classées comme souffrant d'un trouble de la coagulation de cause inconnue (TCCI) lorsqu'un diagnostic ne peut être établi après des tests de laboratoire approfondis .
Un symptôme fréquent (présent) chez les personnes atteintes de TCCI est un saignement péri-procédural pendant les interventions chirurgicales et dentaires ainsi que l'hémorragie post-partum, à côté d'événements hémorragiques moins graves tels que des ecchymoses faciles et des saignements mucocutanés, par exemple, une épistaxis et des saignements menstruels abondants .
Le plus souvent, un plan de traitement par étapes est déployé face au risque de saignement pendant les procédures, qui est basé sur la gravité de la tendance au saignement et les complications hémorragiques antérieures .
Le traitement consiste généralement en acide tranexamique et desmopressine , avec une administration plus sporadique de plaquettes, de plasma frais congelé et/ou de facteur activé recombinant (F)VII lorsque le saignement est grave ou réfractaire .
Bien que la communication récemment publiée par le Comité scientifique et de normalisation (SSC) de la Société internationale de thrombose et d'hémostase (ISTH) fournisse des recommandations sur la gestion péri-procédurale et péripartum chez les personnes atteintes de BDUC, des directives claires sur les stratégies de traitement ciblées font encore défaut et la gestion clinique en cas d'interventions médicales et d'accouchement reste difficile
Seules quelques études ont examiné les complications hémorragiques avec ou sans traitement prophylactique face à des problèmes hémostatiques chez les personnes atteintes de TCCI, il n'existe donc que des preuves limitées concernant l'efficacité et la sécurité.
De plus, les connaissances sur les mécanismes physiopathologiques sous-jacents entraînant des saignements sont insuffisantes, ce qui incite à la nécessité de recherches approfondies sur le TCCI , comme indiqué dans la liste des questions clés en suspens publiée par le SSC de l'ISTH
Un symptôme fréquent (présent) chez les personnes atteintes de TCCI est un saignement péri-procédural pendant les interventions chirurgicales et dentaires ainsi que l'hémorragie post-partum, à côté d'événements hémorragiques moins graves tels que des ecchymoses faciles et des saignements mucocutanés, par exemple, une épistaxis et des saignements menstruels abondants .
Le plus souvent, un plan de traitement par étapes est déployé face au risque de saignement pendant les procédures, qui est basé sur la gravité de la tendance au saignement et les complications hémorragiques antérieures .
Le traitement consiste généralement en acide tranexamique et desmopressine , avec une administration plus sporadique de plaquettes, de plasma frais congelé et/ou de facteur activé recombinant (F)VII lorsque le saignement est grave ou réfractaire .
Bien que la communication récemment publiée par le Comité scientifique et de normalisation (SSC) de la Société internationale de thrombose et d'hémostase (ISTH) fournisse des recommandations sur la gestion péri-procédurale et péripartum chez les personnes atteintes de BDUC, des directives claires sur les stratégies de traitement ciblées font encore défaut et la gestion clinique en cas d'interventions médicales et d'accouchement reste difficile
Seules quelques études ont examiné les complications hémorragiques avec ou sans traitement prophylactique face à des problèmes hémostatiques chez les personnes atteintes de TCCI, il n'existe donc que des preuves limitées concernant l'efficacité et la sécurité.
De plus, les connaissances sur les mécanismes physiopathologiques sous-jacents entraînant des saignements sont insuffisantes, ce qui incite à la nécessité de recherches approfondies sur le TCCI , comme indiqué dans la liste des questions clés en suspens publiée par le SSC de l'ISTH

Aperçu de la prophylaxie hémostatique péri-procédurale actuelle dans le BDUC et perspectives d'avenir. BDUC, trouble de la coagulation de cause inconnue. Cette image a été créée avec biorender.com
Dans cette édition de Research and Practice in Thrombosis and Haemostasis , Berkowitz et al * publient leurs données sur la prophylaxie hémostatique péri procédurale et les résultats des saignements chez les personnes atteintes de BDUC.
Cette étude rétrospective a porté sur 127 personnes atteintes de TCCI, dont la majorité étaient des femmes (91,3 %), diagnostiquées selon des critères prédéfinis.
Les données ont été analysées à partir de 48 interventions majeures, 70 interventions mineures et 19 accouchements, y compris la survenue de saignements majeurs ou non majeurs cliniquement pertinents selon les critères de l'ISTH. De plus, le phénotype de saignement observé antérieurement a été signalé pour tous les patients
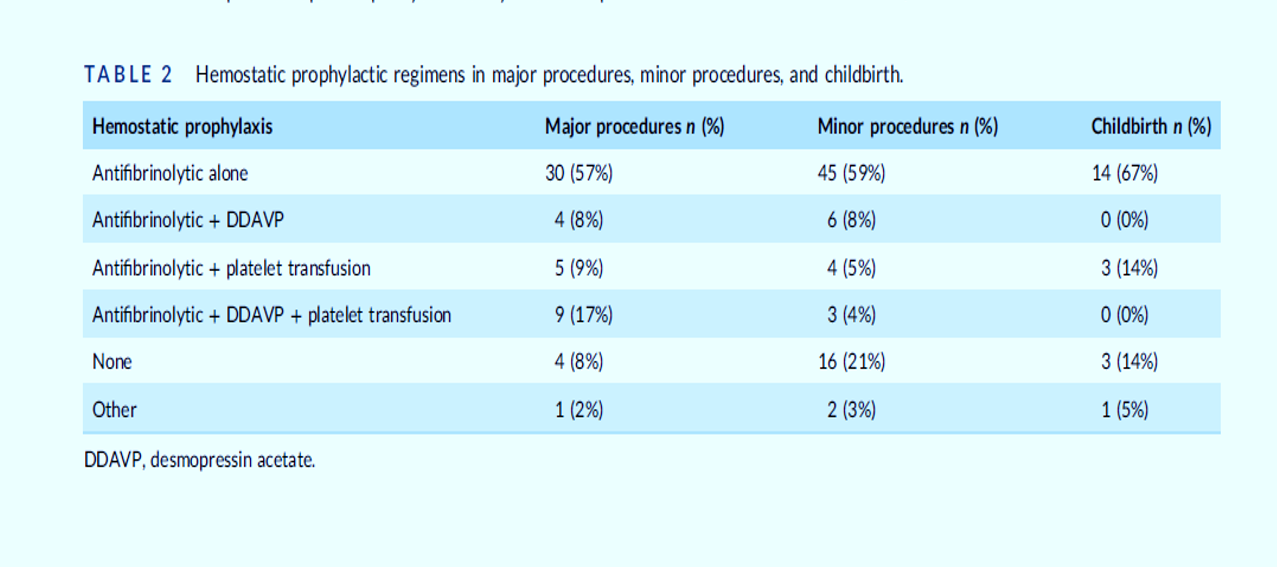
Le traitement prophylactique le plus fréquemment utilisé était des agents anti fibrinolytiques, le plus souvent prescrits en monothérapie
Ceux-ci étaient également souvent utilisés en association avec la desmopressine, les transfusions de plaquettes ou les deux.
Des saignements majeurs ou non majeurs cliniquement pertinents ont été observés dans 10,4 % des interventions majeures, 1,4 % des interventions mineures et 26 % des accouchements.
Lorsque les interventions étaient réalisées sous traitement prophylactique, des saignements sont survenus dans 4,1 % des cas, contre 10 % des interventions sans prophylaxie hémostatique. Dans 2 des 19 accouchements au total, aucun agent prophylactique n'a été administré, l'un d'entre eux s'est compliqué d'un saignement.
En revanche, des saignements sont également survenus dans 23,5 % des 17 autres accouchements au cours desquels une prophylaxie hémostatique a été prescrite. Les marqueurs moléculaires et cliniques pour le diagnostic et la prise en charge des scores de saignement de la maladie de von Willebrand de type 1 n'étaient pas associés à la survenue d'événements hémorragiques.
Cette étude rétrospective a porté sur 127 personnes atteintes de TCCI, dont la majorité étaient des femmes (91,3 %), diagnostiquées selon des critères prédéfinis.
Les données ont été analysées à partir de 48 interventions majeures, 70 interventions mineures et 19 accouchements, y compris la survenue de saignements majeurs ou non majeurs cliniquement pertinents selon les critères de l'ISTH. De plus, le phénotype de saignement observé antérieurement a été signalé pour tous les patients
Le traitement prophylactique le plus fréquemment utilisé était des agents anti fibrinolytiques, le plus souvent prescrits en monothérapie
Ceux-ci étaient également souvent utilisés en association avec la desmopressine, les transfusions de plaquettes ou les deux.
Des saignements majeurs ou non majeurs cliniquement pertinents ont été observés dans 10,4 % des interventions majeures, 1,4 % des interventions mineures et 26 % des accouchements.
Lorsque les interventions étaient réalisées sous traitement prophylactique, des saignements sont survenus dans 4,1 % des cas, contre 10 % des interventions sans prophylaxie hémostatique. Dans 2 des 19 accouchements au total, aucun agent prophylactique n'a été administré, l'un d'entre eux s'est compliqué d'un saignement.
En revanche, des saignements sont également survenus dans 23,5 % des 17 autres accouchements au cours desquels une prophylaxie hémostatique a été prescrite. Les marqueurs moléculaires et cliniques pour le diagnostic et la prise en charge des scores de saignement de la maladie de von Willebrand de type 1 n'étaient pas associés à la survenue d'événements hémorragiques.
En comparant les résultats des saignements entre les différentes études, les résultats sont clairement hétérogènes, comme le montre l'article de Berkowitz et al.
Les explications possibles de cette diversité sont des différences de méthodologie, la définition du BDUC appliquée pour inclure les patients ainsi que les définitions des mesures de résultats et des procédures.
Berkowitz et al. ont observé moins de complications hémorragiques péri-procédurales que Veen et al., à la fois chez les patients avec et sans traitement prophylactique.
Des similitudes sont également présentes, la plus frappante étant la proportion élevée d'hémorragies post-partum chez ces patients, avec et sans mesures préventives.
Les explications possibles de cette diversité sont des différences de méthodologie, la définition du BDUC appliquée pour inclure les patients ainsi que les définitions des mesures de résultats et des procédures.
Berkowitz et al. ont observé moins de complications hémorragiques péri-procédurales que Veen et al., à la fois chez les patients avec et sans traitement prophylactique.
Des similitudes sont également présentes, la plus frappante étant la proportion élevée d'hémorragies post-partum chez ces patients, avec et sans mesures préventives.
L'utilisation fréquente d'agents anti fibrinolytiques est conforme aux études publiées précédemment et aux recommandations de l'ISTH SSC .
Cependant, les transfusions de plaquettes périopératoire ont été utilisées dans 26 % des interventions majeures, 9 % des interventions mineures et 14 % des accouchements, ce qui est plus fréquent que ce qui avait été rapporté précédemment .
En raison du risque d'allo-immunisation, l'utilisation de transfusions de plaquettes doit être soigneusement envisagée chez les personnes atteintes de BDUC afin de prévenir une réfractarité plaquettaire à long terme, conduisant à un traitement inefficace
En attendant de meilleures preuves, l'ISTH SSC recommande une approche pragmatique concernant l'utilisation d'agents hémostatiques chez les personnes atteintes de TCCI en fonction des facteurs liés au patient et à la procédure afin d'établir un plan de traitement personnalisé
Alors que les agents anti fibrinolytiques et la desmopressine peuvent être des options de traitement prophylactique de première intention, il est suggéré d'utiliser les transfusions plaquettaires comme mesure préventive dans les saignements à risque plus élevé
Dans l’ensemble, les données présentées par Berkowitz et al. constituent un ajout précieux à la littérature rare sur le traitement péri procédural chez les patientes atteintes de TCCI.
Cette étude souligne que la prise en charge péri procédurale et péri partum actuelle chez les personnes atteintes de TCCI est insuffisante, car des complications hémorragiques surviennent toujours malgré une prophylaxie hémostatique. Elle souligne donc le besoin urgent d’études thérapeutiques prospectives, idéalement par le biais d’essais contrôlés randomisés, pour obtenir davantage de preuves sur les stratégies de traitement efficaces afin d’élaborer des lignes directrices plus éclairées. En outre, elle souligne l’importance de la recherche fondamentale et diagnostique pour identifier les mécanismes physiopathologiques responsables des saignements dans le TCCI afin de permettre le développement de thérapies ciblées. Ces deux objectifs ne peuvent être atteints qu’en sensibilisant davantage les professionnels de la santé, les scientifiques, les payeurs et les décideurs politiques au fait que le TCCI n’est actuellement pas suffisamment reconnu, compris et donc insuffisamment traité, en particulier en ce qui concerne les procédures médicales.
Référence
Référence
* Periprocedural hemostatic prophylaxis and outcomes in bleeding disorder of unknown cause
Berkowitz, Callie et al.

Research and Practice in Thrombosis and Haemostasis, Volume 8, Issue 7, 102572
https://www.rpthjournal.org/article/S2475-0379(24)00267-X/fulltext
https://www.rpthjournal.org/article/S2475-0379(24)00267-X/fulltext
Article libre d'accès
A RELIRE
Acide Tranexamique la vérité
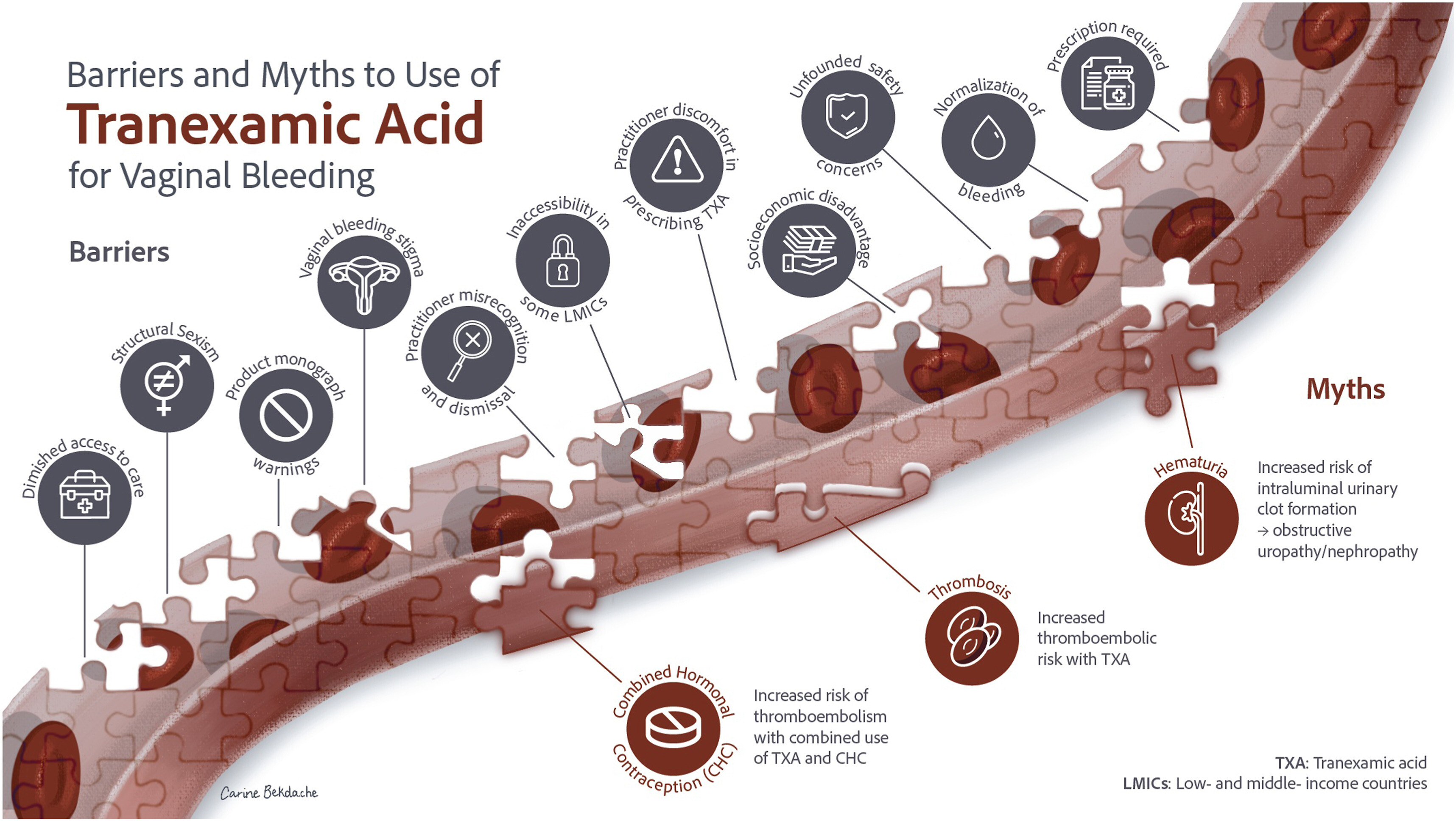
A RELIRE
Acide Tranexamique la vérité
Aujourd’hui les rapports bénéfice/risques/coût de l’ATX lui sont très favorables et conduisent à l’administrer largement lors de toute chirurgie hémorragique, en traumatologie et si hémorragie.
En effet, l’ATX n’est pas cher, sans contre-indication, donc il n’y a pas de raison de ne pas en faire.

https://medvasc.info/archives-blog/acide-tranexamique-la-v%C3%A9rit%C3%A9?highlight=WyJ0cmFuZXhhbWlxdWUiXQ==
Utilisation de l'Acide Tranexamique (EXACYL)
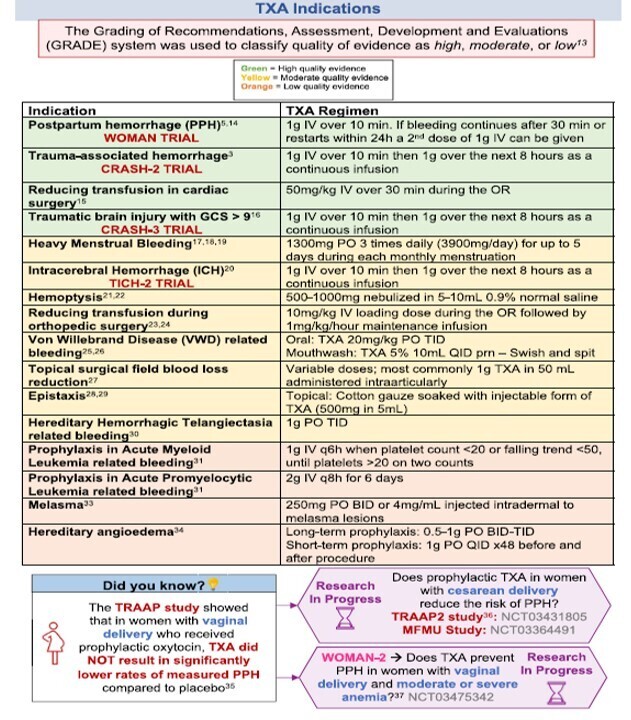
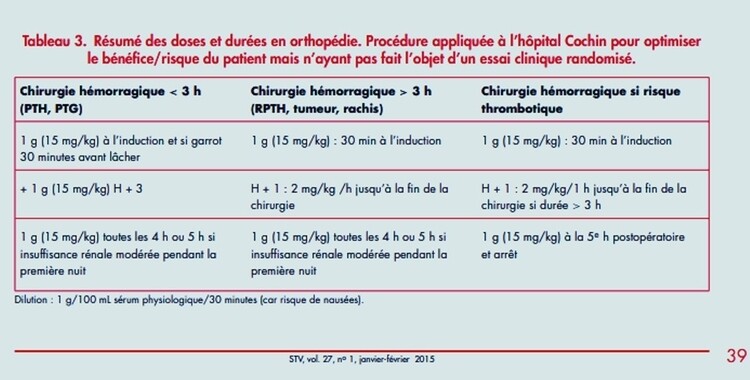
https://medvasc.info/archives-blog/acide-tranexamiques-et-chirurgie-non-cardiaque
DESMOPRESSINE / MINIRIN
Copyright : Dr Jean Pierre Laroche / 2024

