"La connaissance n’efface pas la croyance, tout comme la raison ne supprime pas les émotions" complétée de "Si les connaissances cohabitent avec les croyances… elles sont souvent utilisées de façon sélective pour renforcer les croyances "Michel SETBON
ARTICLE 1 : du LDL à la Lp(a)
Ashish Sarraju, Steve E Nissen,
From LDL-C to lipoprotein(a) - those who fail to learn from history are doomed to repeat it,
Du LDL-C à la lipoprotéine (a) : ceux qui ne tirent pas les leçons de l'histoire sont condamnés à la répéter.
American Journal of Preventive Cardiology, Volume 24, 2025, 101280,https://doi.org/10.1016/j.ajpc.2025.101280.
https://www.sciencedirect.com/science/article/pii/S2666667725003551
Article en libre accès
La réduction du taux plasmatique de cholestérol à lipoprotéines de basse densité (LDL-C) est un élément essentiel de la prise en charge du risque de maladie cardiovasculaire athéroscléreuse (MCVA).
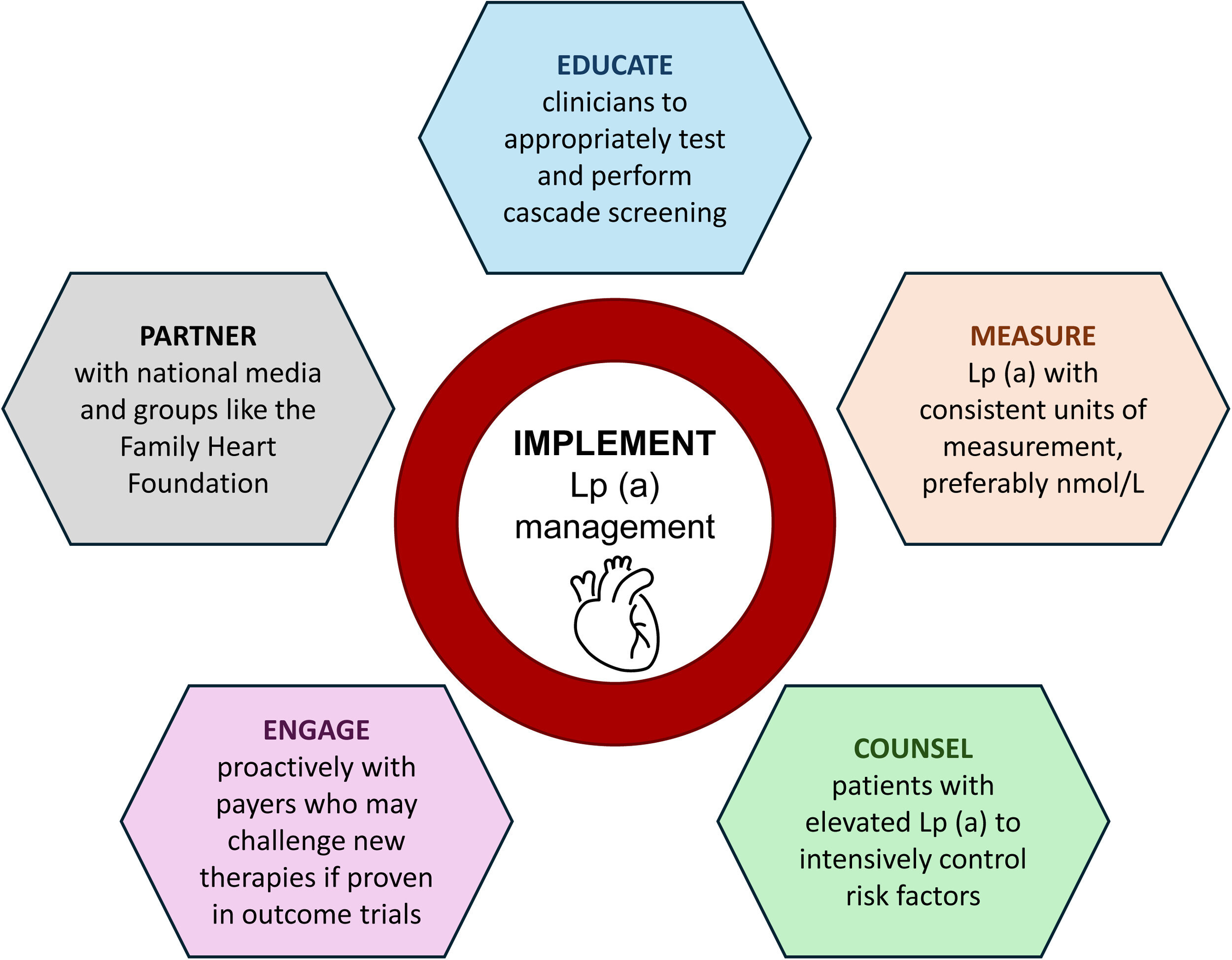
Cet article examine l'importance de la réduction du cholestérol LDL-C dans la gestion du risque de maladie cardiovasculaire athéroscléreuse (ASCVD) et les leçons à tirer pour l'avenir, notamment en ce qui concerne la lipoprotéine (a) [Lp(a)].
Réduction du LDL-C et ASCVD
- La réduction des niveaux de LDL-C est essentielle pour diminuer le risque d'ASCVD, qui reste la principale cause de morbidité et de mortalité.
- Les statines sont les traitements de première ligne, mais leur utilisation est insuffisante, avec seulement 50 % des patients atteints d'ASCVD recevant des statines.
- D'autres thérapies, comme les inhibiteurs de PCSK9, sont disponibles, mais leur adoption est également faible, souvent en raison de coûts élevés et de problèmes d'accès.
Importance de la Lp(a)
- Malgré la réduction du LDL-C, certains patients continuent d'avoir un risque résiduel d'ASCVD, ce qui a conduit à un intérêt croissant pour la Lp(a), un facteur de risque génétiquement déterminé.
- Des traitements pharmacologiques pour réduire la Lp(a) sont en développement, avec plusieurs essais cliniques en cours pour évaluer leur impact sur les événements d'ASCVD.
Leçons tirées de l'implémentation des thérapies LDL-C
- Scepticisme envers le LDL-C : Malgré des preuves solides, le scepticisme persiste concernant le lien entre le LDL-C et l'ASCVD, ce qui a conduit à une réticence des patients à utiliser des traitements.
- Retard dans l'adoption de la réduction intensive du LDL-C : Des études ont montré que des niveaux de LDL-C plus bas sont bénéfiques, mais des publications antérieures ont retardé l'adoption de ces pratiques.
- Fluctuation des recommandations et limitations des calculateurs de risque : Les recommandations ont varié, ce qui a entraîné des occasions manquées de traiter des patients à risque élevé, notamment les jeunes avec des antécédents familiaux.
- Industrie des suppléments alimentaires : La perception des suppléments comme alternatives sûres aux traitements prouvés a contribué à la sous-utilisation des thérapies efficaces.
- Introduction défectueuse des inhibiteurs de PCSK9 : Bien que ces traitements soient efficaces pour réduire le LDL-C, leur adoption a été entravée par des coûts élevés et des essais cliniques mal conçus qui n'ont pas montré de bénéfices clairs en matière de réduction des événements cardiovasculaires.
Stratégies pour éviter la sous-utilisation des agents de réduction de Lp(a)
- Éducation des médecins : Il est crucial de former les médecins à tester et à dépister les niveaux de Lp(a) dès le jeune âge et d'encourager le dépistage des membres de la famille.
- Normalisation des unités de mesure : L'utilisation d'unités de mesure cohérentes pour la Lp(a) est nécessaire pour clarifier les seuils de traitement.
- Contrôle intensif des autres facteurs de risque : Les patients avec des niveaux élevés de Lp(a) doivent être conseillés sur l'importance de contrôler intensivement d'autres facteurs de risque, y compris le LDL-C.
- Engagement avec les payeurs : Il est essentiel de collaborer avec les assureurs pour surmonter les obstacles liés aux coûts des nouveaux traitements.
- Partenariat avec les médias et les groupes de défense des patients : Informer et éduquer le public sur la Lp(a) est crucial pour améliorer la sensibilisation et l'acceptation des traitements.
Conclusion L'histoire de la gestion du LDL-C offre des leçons précieuses pour l'avenir de la réduction du risque d'ASCVD, en particulier pour la Lp(a). En apprenant des erreurs passées, les professionnels de la santé peuvent mieux prévenir cette maladie chronique, qui est largement évitable.

SYNTHÈSES
Cet article de revue examine les défis liés à la gestion du cholestérol LDL (lipoprotéine de basse densité) et suggère des leçons pour le futur traitement de la lipoprotéine (a) (Lp(a)) afin de réduire le risque de maladie cardiovasculaire athéroscléreuse (MCVAS). Les auteurs mettent en lumière cinq facteurs ayant entravé l'utilisation optimale des thérapies abaissant le LDL-C, notamment le scepticisme persistant, les retards dans l'adoption d'approches de réduction intensive, les recommandations directrices fluctuantes, la prolifération des suppléments alimentaires non réglementés et l'introduction imparfaite des inhibiteurs de la PCSK9. En s'établissant sur ces expériences, l'article propose des stratégies pour une meilleure implémentation des futurs agents hypolipémiants. Il souligne à cet effet l'importance de l'éducation des médecins et des patients, de la standardisation des mesures, de la collaboration avec les payeurs et de l'engagement public. L'objectif est d'éviter les erreurs passées et d'améliorer les résultats en matière de santé publique pour la prévention des MCVAS. NoteBookKLM.

Commentaire
En médecine comme ailleurs et notamment en politique, on ne reconnait pas le passé, l'Histoire avec un grand H. Le dépistage universel de la Lp(a) devrait être obligatoire et il faut rapidement l' organiser car c'est un FDRCV majeur. Le LDL si important est encore trop souvent négligé pour des raisons diverses et variées : les anti-statines (médecins compris) , les FakeNews, l'usage des compléments alimentaires, celles et ceux qui croient que le "bon cholestérol équilibre le mauvais cholestérol", celles et ceux qui prescrivent encore des fénofibrates, etc. La Lp(a) rappelons-le, permet de mieux quantifier le RCV lorsqu'il est associée au contrôle du LDL. Le LDL a été longtemps négligé à tort, ce retard a été et est encore préjudiciable pour les patients. Avec la Lp(a) on recommence les mêmes erreurs.
ARTICLE 2 / COUT-EFFICACITÉ DU DOSAGE DE LA Lp(a)
Test Lp(a) pour la prévention primaire des maladies cardiovasculaires dans les pays à revenu élevé : une analyse coût-efficacité Morton, Jedidiah I. et al. Athérosclérose, Volume 0, Numéro 0, 120447,2025
https://www.atherosclerosis-journal.com/article/S0021-9150(25)01345-0/fulltext
Contexte et objectifs
Méthodes
Résultats
Résultats de l'analyse de sensibilité probabiliste pour le test Lp(a) (intervention) comparé à la norme de soins (témoin) dans un plan coût-efficacité commun pour chaque pays. Le plan coût-efficacité montre les années de vie ajustées en fonction de la qualité (QALY) supplémentaires pour l'intervention par rapport au témoin le long de l'axe des x, et les coûts supplémentaires le long de l'axe des y. Chaque point représente une simulation unique dans laquelle les paramètres d'entrée ont été modifiés de manière probabiliste pour fournir une estimation de l'incertitude globale des résultats. Les lignes diagonales représentent les seuils de volonté de payer pour chaque pays. Le seuil de volonté de payer était de 28 000 $ par QALY gagnée en Australie [ 48 ] et de 20 000 £ au Royaume-Uni [ 47 ]. Chaque point du graphique représente un rapport coût-efficacité supplémentaire (défini comme les coûts supplémentaires divisés par les QALY supplémentaires). Si un ICER (c'est-à-dire un seul point dans le graphique) était inférieur au seuil de volonté de payer (c'est-à-dire à droite de la ligne) mais produisait toujours des coûts (c'est-à-dire dans le quadrant supérieur droit du plan), les résultats étaient considérés comme rentables ; si les coûts différentiels étaient négatifs (c'est-à-dire dans le quadrant inférieur droit du plan), les interventions étaient considérées comme permettant de réaliser des économies.
Conclusions
Points forts
RESUME GENERATIF
Ce document analyse la rentabilité des tests de lipoprotéine(a) pour la prévention primaire des maladies cardiovasculaires dans les pays à revenu élevé.
Coût-efficacité du test Lp(a)
L'étude évalue la rentabilité du test de lipoprotéine (a) pour la prévention primaire des maladies cardiovasculaires (MCV) dans les pays à revenu élevé.
- Première étude de coût-efficacité sur le test Lp(a) pour la prévention primaire des MCV.
- Le test Lp(a) peut reclasser le risque de MCV et être économiquement avantageux.
- Utilisation de données d'essais et de la randomisation mendélienne pour évaluer l'impact à vie de Lp(a) sur le risque de MCV.
- Introduction d'un modèle de microsimulation open-access pour modéliser les trajectoires de risque individuel.
- Les résultats soutiennent l'ajout de Lp(a) aux directives de risque de MCV et aux modèles de financement.
Méthodologie de l'étude
L'étude utilise un modèle de microsimulation pour évaluer l'impact du test Lp(a) sur la prévention des MCV.
- Modèle multi-états validé pour 10,000 individus âgés de 40 à 69 ans sans MCV.
- Les individus avec un Lp(a) ≥105 nmol/L sont considérés à haut risque et traités.
- Comparaison entre le test Lp(a) et les soins standards.
- Analyse principale réalisée selon les perspectives des systèmes de santé australien et britannique.
Résultats de l'analyse
Les résultats montrent que le test Lp(a) est bénéfique en termes de qualité de vie et de coûts.
- 1,807 individus ont modifié leur traitement suite au test Lp(a).
- Gains de 217 QALYs en Australie et 255 au Royaume-Uni.
- Coût-efficacité : 12,134 AUD/QALY en Australie et 3,491 GBP/QALY au Royaume-Uni.
- Économie de 85 AUD et 263 GBP par personne du point de vue sociétal.
Caractéristiques de la population étudiée
Les caractéristiques de la population de l'étude sont représentatives des risques cardiovasculaires.
- Population de 10,000 individus : 5,477 femmes et 4,523 hommes.
- 19.9 % de la population avait un Lp(a) ≥105 nmol/L.
- Médiane de LDL-C : 3.7 mmol/L et de pression artérielle systolique : 138 mmHg.
Implications pour la santé publique
Les résultats suggèrent que le test Lp(a) pourrait améliorer la prévention des MCV.
- Le test pourrait identifier des individus à risque élevé non détectés par les méthodes actuelles.
- Recommandations pour intégrer le test Lp(a) dans les stratégies de prévention des MCV.
- Potentiel d'amélioration de l'équité et de l'efficacité des stratégies de prévention.
Analyse de la rentabilité du test Lp(a)
Le test Lp(a) est rentable pour la prévention des maladies cardiovasculaires dans les pays à revenu élevé.
- En Australie, le rapport coût-efficacité incrémental (ICER) est de 12 134 $ par QALY, en dessous du seuil de 28 000 $ par QALY.
- Au Royaume-Uni, le test est considéré comme dominant, entraînant des économies de coûts tout en augmentant les QALYs.
- Les résultats montrent que le test Lp(a) est rentable dans tous les pays simulés, avec des ICER variant de 2 513 € en Espagne à 12 276 $ aux États-Unis.
- Les économies de coûts peuvent atteindre 1 167 $ par personne aux États-Unis.
Résultats des analyses de sensibilité
Les analyses de sensibilité montrent une robustesse des résultats concernant le test Lp(a).
- Aucune variable individuelle n'a eu d'impact sur l'ICER en Australie ou au Royaume-Uni.
- La probabilité que le test Lp(a) soit rentable est de 99 % en Australie et de 100 % au Royaume-Uni.
- Les analyses de scénario confirment que le test reste rentable même avec des seuils de risque plus élevés.
Importance du test Lp(a) dans la prévention
Le test Lp(a) est crucial pour la stratification du risque cardiovasculaire dans la population de prévention primaire.
- Environ 10 à 20 % de la population a des niveaux élevés de Lp(a), ce qui les expose à un risque accru de maladies cardiovasculaires.
- Le test permet d'identifier les individus à risque et d'optimiser les traitements préventifs.
- Malgré les recommandations des directives, le test Lp(a) n'est pas largement pratiqué, souvent en raison de l'absence de traitements spécifiques.
Forces et limites de l'étude
L'étude présente des forces significatives mais également des limitations importantes.
- Établie sur des données réelles et des trajectoires de facteurs de risque, l'étude renforce la validité des résultats.
- La population de l'étude présente un biais de "volontaire en bonne santé", ce qui pourrait sous-estimer les taux de CVD.
- Les résultats ne tiennent pas compte des effets d'autres maladies cardiovasculaires moins courantes.
Conclusion sur le test Lp(a)
Le test Lp(a) est une stratégie rentable pour la prévention des maladies cardiovasculaires.
- Il est recommandé d'intégrer le test Lp(a) dans les plans de santé cardiovasculaire nationaux.
- L'implémentation du test pourrait également réduire les inégalités en matière de santé et améliorer l'accès à des informations de santé essentielles.
SYNTHÈSE
Cet article de recherche se concentre sur une analyse coût-efficacité des tests de la lipoprotéine(a) [Lp(a)] pour la prévention primaire des maladies cardiovasculaires (MCV) dans les pays à revenu élevé. Les auteurs ont développé un modèle de microsimulation multi-états pour évaluer l'impact de ces tests sur la reclassification des risques et les modifications de traitement. Les résultats suggèrent que les tests Lp(a) sont rentables, voire générateurs d'économies, du point de vue des soins de santé et de la société, conduisant à une réduction des événements cardiovasculaires et des décès. Cette étude soutient l'intégration des tests Lp(a) dans les directives de prévention des MCV pour améliorer les stratégies de santé publique. NoteBookKLM
La Lp(a), comme le LDL, sont des enjeux de santé publique.
À LIRE
Comment faire comprendre à un patient que son risque cardiovasculaire est élevé ?
Communiquer sur le risque absolu n’a d’intérêt que si celui-ci peut être modifié, d’où le choix de communiquer sur l’augmentation du risque relatif induit par des facteurs de risque modifiables."
https://www.preuvesetpratiques.com/articles/revue-no-105/comment-faire-comprendre-a-un-patient-que-son-risque-cardiovasculaire-est-eleve.htmlLp(a) : un dépistage universel
https://medvasc.info/archives-blog/lp-a-un-d%C3%A9pistage-universel
https://medvasc.info/archives-blog/lp-a-nouvelle-done
https://medvasc.info/archives-blog/lp-a-en-savoir-plus
https://medvasc.info/archives-blog/lp-a-encore-et-encore
https://medvasc.info/archives-blog/d%C3%A9pistage-lp-a
https://medvasc.info/archives-blog/lp-a-et-zerlasiran
https://medvasc.info/archives-blog/lp-a-en-r%C3%A9sum%C3%A
https://www.louvainmedical.be/fr/article/prevention-cardiovasculaire-et-dyslipidemies-de-nouveaux-outils-et-de-nouvelles-molecules
AHA Lp(a)
https://www.heart.org/en/health-topics/cholesterol/genetic-conditions/lipoprotein-a
LP(a) Forum
https://lpaforum.org/slides/
EN DIRECT de l'ESC 2025, Lp(a) ++++
Copyright : Dr Jean-Pierre Laroche / 2025

