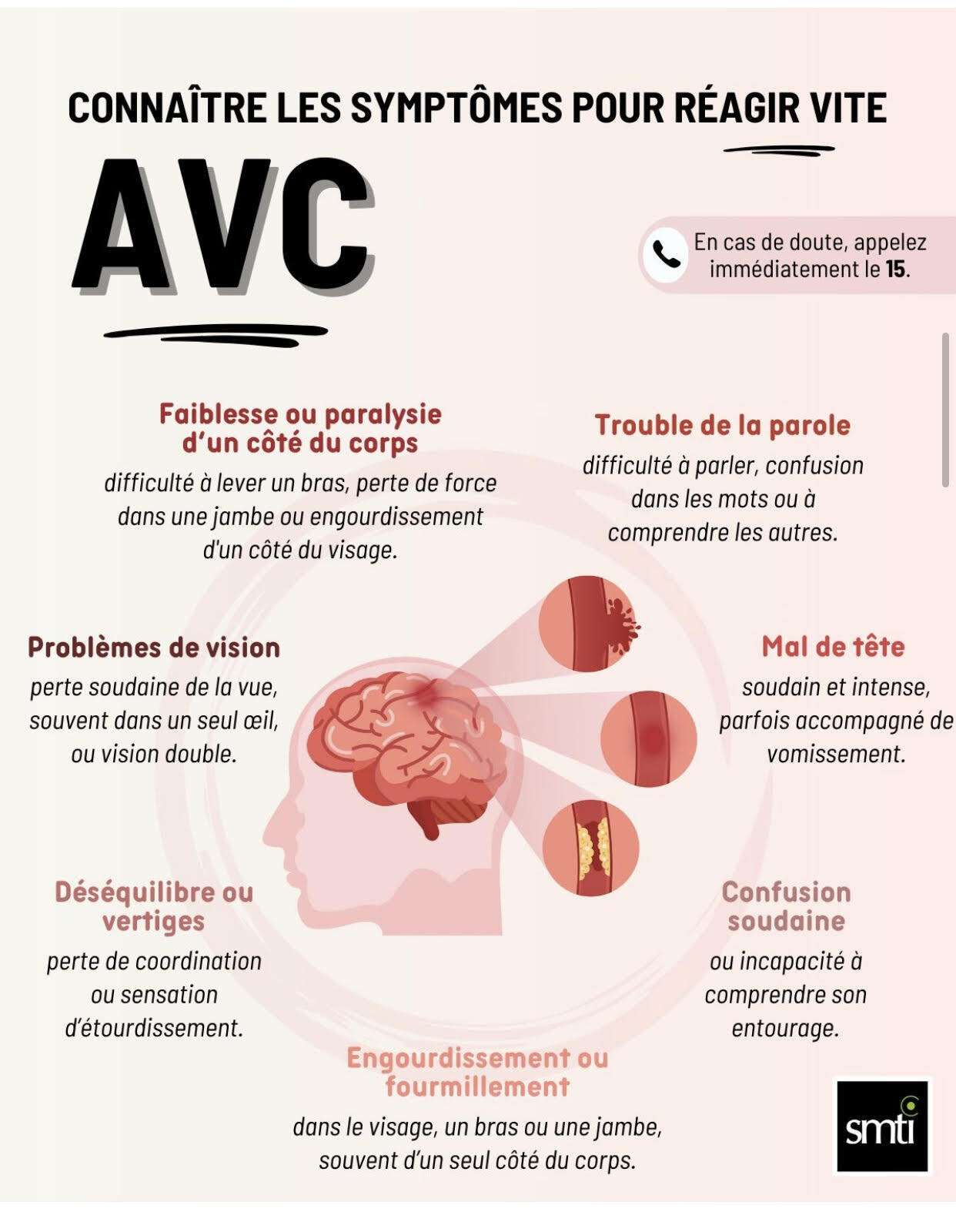
"En cas d’AVC, chaque minute compte : le temps, c’est du cerveau" Gruppo San Donato

Guzik AK, Fraser JF, Southerland AM, Vagal A, Tsai JP, Dumitrascu OM, Nystrom KV, Martinez Johnson M, Hess DC, Jayaraman MV; American Heart Association Stroke Council; Council on Basic Cardiovascular Sciences; and Council on Cardiovascular and Stroke Nursing. Creating Virtual Stroke Networks: Current and Future Role of Artificial Intelligence, Mobile Imaging Applications, and Telehealth in Triage and Treatment of Acute Ischemic Stroke: A Scientific Statement From the American Heart Association.
Création de réseaux virtuels de prise en charge des AVC : rôle actuel et futur de l’intelligence artificielle, des applications d’imagerie mobile et de la télésanté dans le triage et le traitement de l’AVC ischémique aigu : une déclaration scientifique de l’American Heart Association
Stroke. 4 Dec 2025. doi: 10.1161/STR.0000000000000511. Epub ahead of print. PMID: 41342129.https://www.ahajournals.org/doi/10.1161/STR.0000000000000511
Article en libre accès
L'évaluation rapide, le triage et le transport des patients victimes d'un AVC pour la thrombolyse, la thrombectomie et d'autres traitements d'urgence sont devenus essentiels à la prise en charge des maladies cérébrovasculaires.
De ce fait, il est nécessaire de recourir à des technologies facilitant la coordination interinstitutionnelle des soins.
Cette étude scientifique décrit comment la technologie contribue à l'expansion des systèmes de prise en charge des AVC.
Grâce à la télésanté, à l'accès virtuel aux informations de santé et à une meilleure interconnexion entre les établissements concernés, un réseau virtuel de prise en charge des AVC permet d'apporter aux patients, quel que soit leur lieu de résidence, des professionnels, une expertise spécialisée et les meilleurs soins d'urgence.
Nous résumons les composantes actuelles de la prise en charge virtuelle des AVC, décrivons les intégrations potentielles et examinons les enjeux réglementaires et éthiques. À partir de cette analyse, nous proposons un cadre pour orienter les recherches et les politiques futures.
Points clés
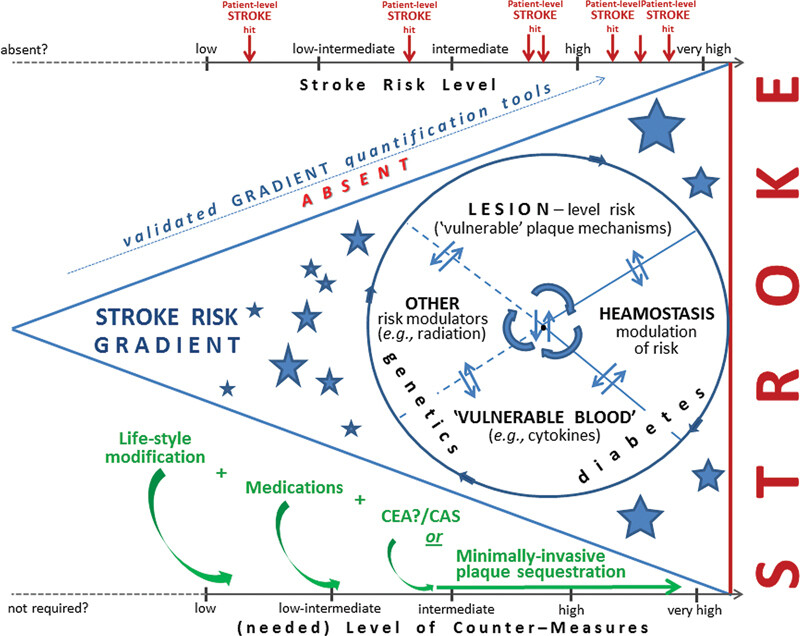
La télésurveillance et la télérobotique pourraient élargir l'accès aux soins neurointerventionnels.
Les progrès technologiques sont freinés par de multiples obstacles à leur mise en œuvre, notamment le manque d'accès à un réseau haut débit fiable et suffisant, les procédures manuelles et les besoins complexes en matière de soins postopératoires.
PERSPECTIVES D'AVENIR ET QUESTIONS EN COURS
Par ailleurs, des questions demeurent et nécessitent des recherches approfondies. Avec le développement d'outils d'IA pour le diagnostic et les recommandations thérapeutiques, où fixer les limites entre les soins assistés par l'IA et la prise de décision clinique ? Face à la complexification de ces interactions, les réseaux Wi-Fi et de communication sont-ils suffisamment robustes, notamment en milieu rural, où la présence virtuelle au chevet du patient est essentielle à une prise en charge rapide ? Les coûts initiaux de la technologie et de sa maintenance sont-ils compensés par les économies globales réalisées sur le système de santé ? Ces questions nécessitent des recherches ciblées au fur et à mesure des progrès technologiques.
La mise en œuvre au sein d'un système de prise en charge des AVC devrait s'appuyer sur des données probantes, les ressources régionales et les retours des parties prenantes. L'interaction entre les cliniciens de différentes disciplines et la compréhension de cette technologie de plus en plus complexe et intégrée sont essentielles pour optimiser les résultats au sein du réseau émergent de prise en charge virtuelle des AVC.
Résumé génératif
Ce document traite de l'importance des réseaux de soins virtuels pour les AVC, en mettant en avant le rôle de l'intelligence artificielle, des applications d'imagerie mobile et de la télésanté dans le triage et le traitement des AVC ischémiques aigus.
Réseaux de soins virtuels pour AVC
L'intégration de la technologie dans les soins des AVC permet d'améliorer l'accès et la qualité des traitements, en particulier dans les zones sous-desservies.
- * Les réseaux de soins virtuels facilitent l'évaluation, le triage et le transport des patients pour des traitements rapides.
- * En 2019, seulement 46 % des services d'urgence aux États-Unis étaient des centres désignés pour AVC.
- * 64 % des patients pouvaient être transportés vers un centre de soins avancés en moins de 60 minutes.
- * Les disparités d'accès entraînent des inégalités dans les résultats des AVC, notamment des taux de mortalité plus élevés dans les zones rurales.
Télestroke : le réseau virtuel initial
La télestroke a été développée pour étendre l'accès aux soins spécialisés en AVC dans les hôpitaux sans neurologie sur place.
- * La télestroke permet une consultation à distance pour la décision d'administration de thrombolytiques.
- * En 2019, 96 % de la population américaine avait accès à un service d'urgence avec capacité de télestroke.
- * Les consultations téléstroke peuvent se faire directement dans les ambulances, améliorant le diagnostic préhospitalier.
Imagerie mobile et IA pour l'AVC
L'imagerie neurovasculaire avancée et les outils d'IA améliorent le diagnostic et le triage des AVC.
- * Les logiciels d'imagerie assistés par IA, comme RapidAI et Viz.ai, permettent une analyse rapide des données d'imagerie.
- * Ces outils fournissent des notifications automatisées, souvent avant les rapports de radiologie formels.
- * L'accès mobile à l'imagerie permet aux professionnels de la santé d'interpréter les résultats à distance.
Outils émergents d'IA pour les soins d'AVC
Les outils d'IA en développement visent à améliorer le diagnostic et la prise de décision dans les soins des AVC.
- * La plupart des applications d'IA sont encore en phase pilote et ne sont pas prêtes pour une utilisation clinique généralisée.
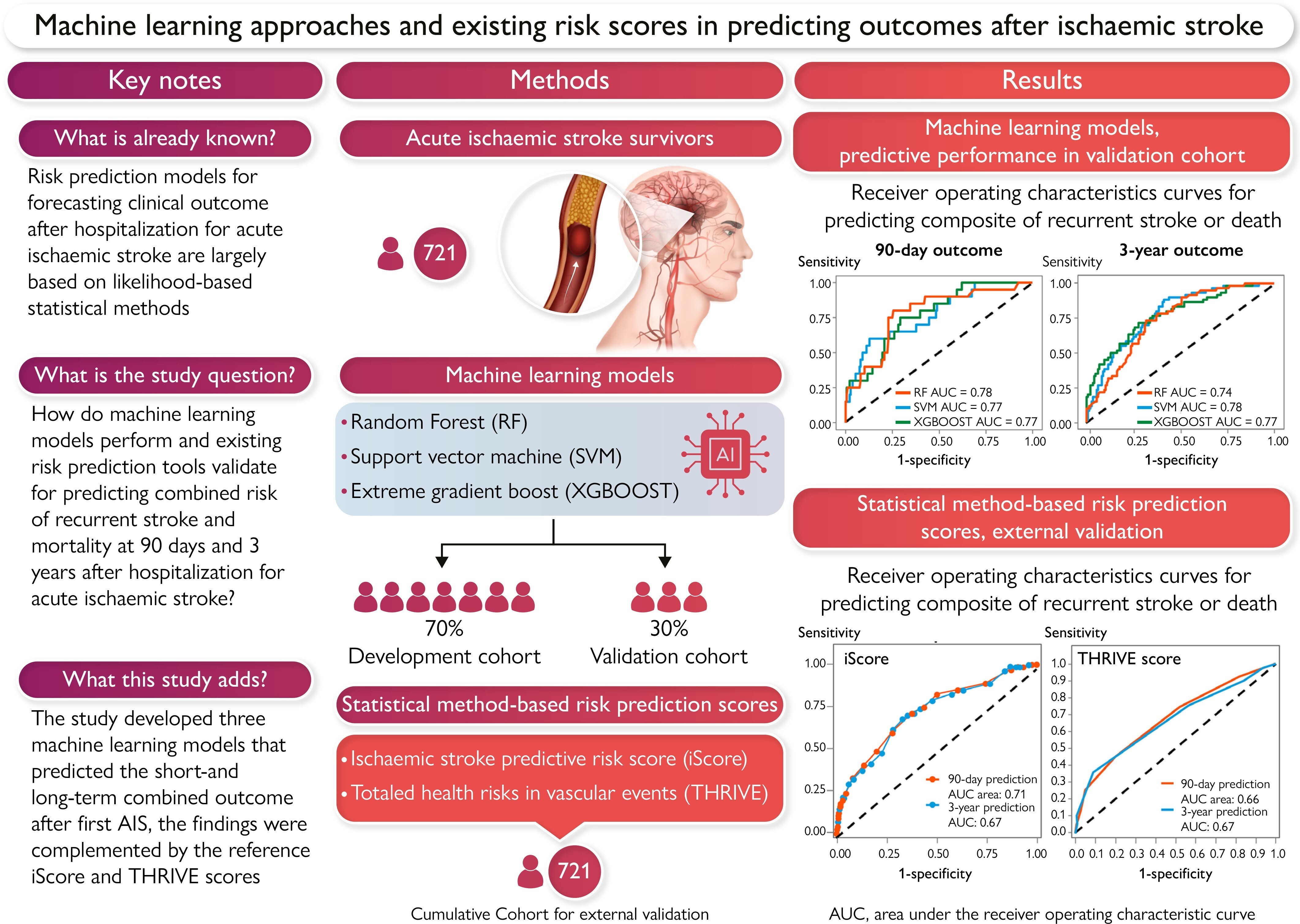
- * Des modèles d'apprentissage automatique (ML) sont développés pour prédire les complications et améliorer la détection des AVC.
- * Les outils d'IA pourraient révolutionner la gestion des risques d'AVC et améliorer les résultats cliniques.
Intervention neurovasculaire à distance
Les méthodes d'intervention à distance, comme le téléproctoring et la robotique, pourraient élargir l'accès aux traitements d'AVC.
- * Le téléproctoring permet une assistance en temps réel pour les procédures d'AVC à distance.
- * Les systèmes robotiques ont montré une précision comparable à celle des neurointerventionnistes expérimentés.
- * Les limitations incluent la nécessité d'une connexion Internet robuste et des coûts opérationnels élevés.
Vision d'un réseau virtuel intégré
L'intégration des technologies mobiles et des outils d'IA pourrait transformer les soins des AVC en un réseau virtuel interconnecté.
- * Les outils établis sur des smartphones et l'IA pourraient améliorer le diagnostic et le triage des AVC dans le cadre préhospitalier.
- * Dans les hôpitaux, les réseaux virtuels peuvent renforcer la collaboration entre les systèmes de santé.
- * Des algorithmes de triage pourraient optimiser la prise de décision pour le transfert des patients.
Considérations médico-légales et éthiques
L'intégration des réseaux de soins virtuels soulève des préoccupations médico-légales et éthiques.
- * Les cas de faute professionnelle liés aux AVC sont souvent dus à des retards dans le diagnostic et le traitement.
- * Les nouvelles technologies doivent être mises en œuvre avec prudence pour éviter des conséquences négatives sur les soins cliniques.
Rôle croissant des technologies dans les soins des AVC
L'intégration des réseaux de télestroke et des technologies avancées dans les soins des AVC soulève des préoccupations éthiques et juridiques.
- * Environ 80 % des cas d'AVC se produisent dans des hôpitaux communautaires utilisant des réseaux de télestroke.
- * Les préoccupations de responsabilité incluent la confidentialité des données, la sécurité, et la définition élargie de la relation médecin-patient.
- * Les notifications et communications des applications de triage d'AVC doivent être enregistrées dans le dossier médical électronique (DME) pour une future révision.
Considérations éthiques liées à l'IA
L'utilisation d'outils établis sur l'IA dans les réseaux de télestroke soulève des questions éthiques cruciales.
- * Les professionnels de la santé restent responsables de leurs décisions cliniques, même grâce à des outils d'IA.
- * Le biais d'automatisation peut diminuer les compétences diagnostiques des professionnels et exacerber les disparités dans les soins.
- * Les algorithmes d'IA doivent être formés sur des ensembles de données diversifiés pour éviter les biais raciaux et sociaux.
Considérations réglementaires pour l'IA
Des mesures réglementaires sont nécessaires pour garantir l'utilisation sécurisée et efficace de l'IA dans les soins des AVC.
- * La transparence dans la performance des modèles d'IA est essentielle pour surmonter les biais de formation.
- * Les solutions d'IA doivent être développées en collaboration avec des cliniciens, des éthiciens et des experts juridiques.
- * Des modules éducatifs sur les pratiques d'AVC habilitées par l'IA doivent être créés et validés avant leur mise en œuvre.
Directions futures et questions ouvertes
Des recherches supplémentaires sont nécessaires pour évaluer l'impact des technologies sur les soins des AVC.
- * Les questions clés incluent les limites entre les soins soutenus par l'IA et la prise de décision clinique.
- * L'efficacité des communications réseau dans les environnements ruraux doit être examinée.
- * Des analyses de coût-efficacité des modèles de soins avec IA par rapport aux modèles standards doivent être menées.
INFOGRAPHIES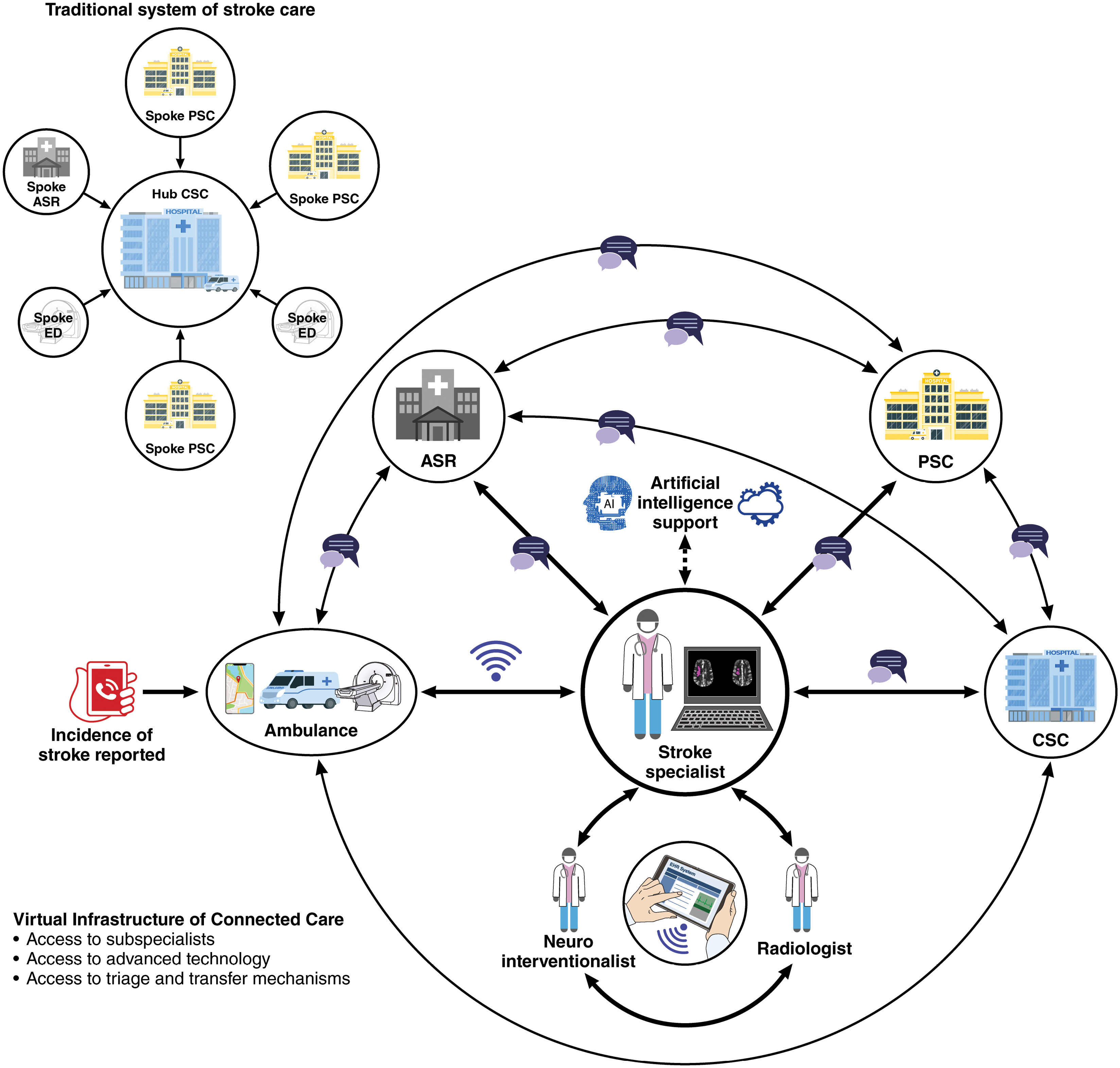
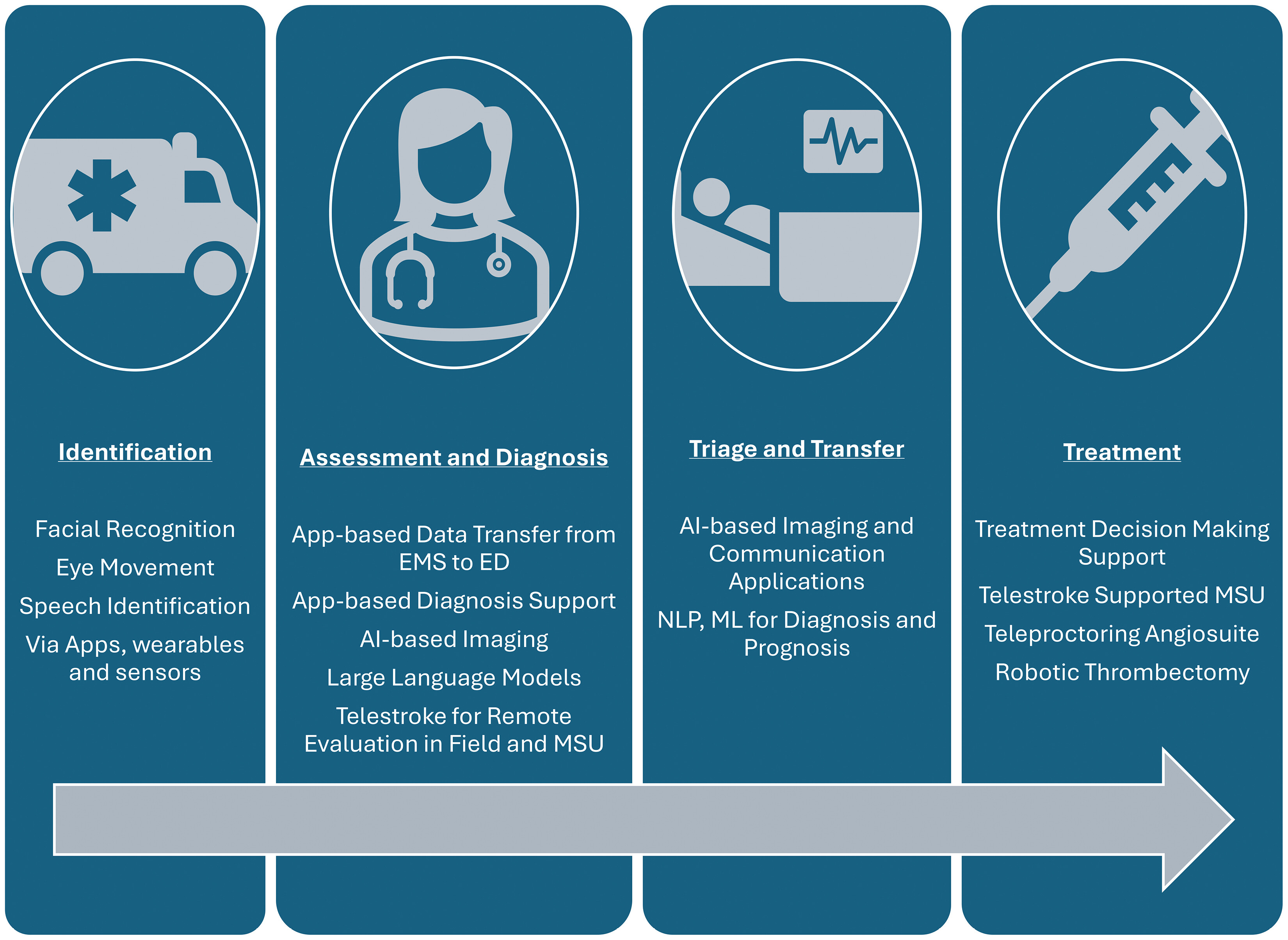
Utilisation d’un réseau virtuel tout au long des phases de la prise en charge de l’AVC aigu. IA : intelligence artificielle ; SU : service des urgences ; SAMU : services d’aide médicale urgente ; ML : apprentissage automatique ; UAM : unité mobile d’AVC ; TAL : traitement automatique du langage naturel.
Cet article est un énoncé scientifique de l'American Heart Association (AHA) intitulé « Creating Virtual Stroke Networks » (Créer des réseaux virtuels d'AVC), qui se concentre sur l'évolution des systèmes de soins pour les accidents vasculaires cérébraux ischémiques aigus. L'énoncé explore le rôle actuel et futur des technologies de télésanté, y compris la télésanté, l'imagerie mobile et l'intelligence artificielle (IA), dans l'amélioration du triage et du traitement des patients. Ces technologies sont essentielles pour surmonter les obstacles géographiques et garantir que les patients, même dans les zones rurales ou mal desservies, aient accès à une expertise spécialisée et à des thérapies urgentes comme la thrombectomie. L'article aborde également les défis éthiques, réglementaires et médicolégaux liés à l'intégration de ces outils d'IA, tels que le biais des données et le besoin de transparence dans la prise de décision clinique. Enfin, il propose un cadre pour la recherche future et les politiques visant à optimiser ces réseaux virtuels de soins en tenant compte de l'accès, des résultats et des coûts.
Commentaire
La prise en charge des AVC est une URGENCE ABSOLUE . Toutes les techniques qui peuvent réduire le temps de la prise en charge et en plus l'optimiser sont à étudier.
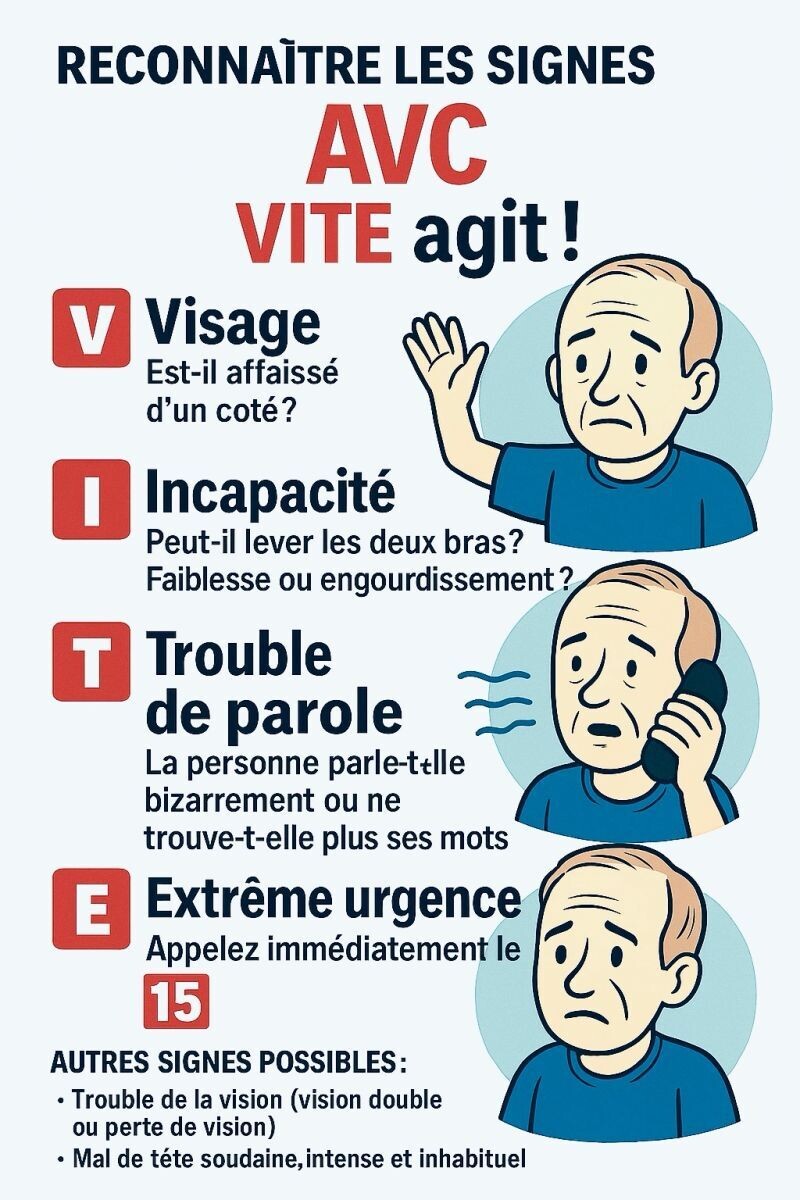

A LIRE
AVC : une URGENCE
https://medvasc.info/archives-blog/avc-une-urgence
https://medvasc.info/archives-blog/ia-et-avc
Carotides et AVC : la meilleure option
https://medvasc.info/archives-blog/carotdes-et-avc-la-meilleure-option
AI-Stroke : l'intelligence artificielle au profit du diagnostic des AVC
6 millions d’images récoltées à l’aide de l’IA
A l’aide d’une équipe de recherche et développement (R&D) de 5 personnes, la medtech s’appuie sur une vaste base de données pour entraîner son algorithme. Grâce à un partenariat avec le Centre hospitalier universitaire de Nîmes, la start-up a recueilli 6 millions d'images et 20 000 vidéos de patients en phase aiguë d'AVC. « Cette base de données nous permet d'alimenter et d'affiner notre IA pour améliorer la prise en charge des AVC », explique l’ingénieur en intelligence artificielle. Actuellement, l'IA d'AI-Stroke atteint un taux de diagnostic correct de 74 %. L'objectif est d'atteindre 85 % avant la commercialisation prévue fin 2026.
Une mise sur le marché avant fin 2026
AI-Stroke a reçu plusieurs aides, notamment de Bpifrance (Bourse French Tech Emergence, French Tech Seed et i-Lab) et de la région Occitanie. Les essais cliniques débuteront dès cette année. « Nous allons comparer la performance de notre IA à celle des pompiers et des urgentistes sur plusieurs milliers de cas », précise le chef d’entreprise. La dernière étape avant la commercialisation sur le marché européen sera une évaluation hospitalière sur des patients non diagnostiqués initialement.
Avec cette solution, AI-Stroke espère bouleverser la prise en charge des attaques cérébrales et offrir un outil efficace aux premiers secours. « Notre ambition est d'apporter une aide déterminante pour sauver des vies et réduire les séquelles neurologiques », conclut Cédric Javault.
FOCUS RAPID AI

https://www.rapidai.com/
Voici un tableau synthétique des principaux apports de l’IA dans la prise en charge des AVC, de la phase préhospitalière au suivi. / PERPLEXITY/IA
Si vous précisez le contexte (SAMU, SAU, UNV, télémédecine régionale), le tableau peut être affiné avec des exemples d’outils et d’indicateurs qualité (délais, mRS, etc.).
Copyright : Dr Jean-Pierre Laroche / 2025
