Résultats cliniques après l'arrêt du traitement anticoagulant chez les patients présentant une première thromboembolie veineuse non provoquée
J Thromb Haemost. 2024 May 16:S1538-7836(24)00289-7. doi: 10.1016/j.jtha.2024.05.007. Epub ahead of print. PMID: 38762019.Contexte
La durée de l'anticoagulation pour un premier épisode de thromboembolie veineuse (TEV) non provoquée doit équilibrer la probabilité de récidive de la TEV et le risque d'hémorragie majeure.
Objectifs
Analyser les taux et les taux de létalité (CFR) de MTEV récurrente et d'hémorragie majeure après l'arrêt de l'anticoagulation chez les patients présentant une première MTEV non provoquée après au moins 3 mois d'anticoagulation.
Patients/méthodes
Nous avons comparé les taux et les létalités chez les patients des registres RIETE et COMMAND-VTE. Nous avons utilisé des modèles de régression logistique pour identifier les prédicteurs d'embolie pulmonaire (EP) récurrente et d'hémorragies majeures.
Résultats
Parmi les 8 261 patients atteints de MTEV non provoquée dans l'étude RIETE, 4 012 (48,6 %) avaient une thrombose veineuse profonde (TVP) isolée et 4 250 avaient une EP. Le suivi (médiane, 318 jours) a montré 543 TVP récurrentes, 540 EP récurrentes, 71 épisodes hémorragiques majeurs et 447 décès. Le registre COMMAND VTE a donné des résultats similaires. Les taux de létalité correspondants de TVP récurrente, d'EP et d'hémorragie majeure étaient respectivement de 0,4 %, 4,6 % et 24 %.
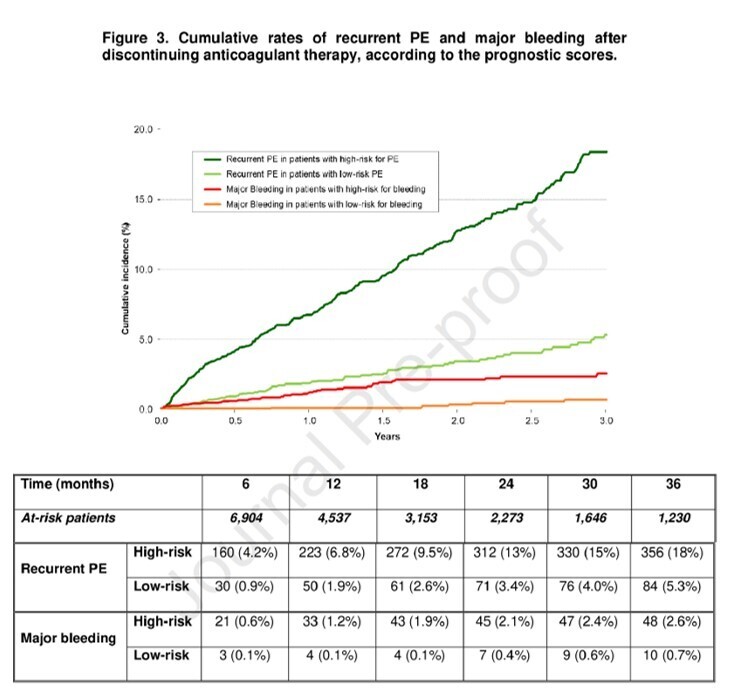
Sur les analyses multivariées, présentation initiale de l'EP (hazard ratio (HR) : 3,03 ; IC 95 % : 2,49-3,69), démence (HR : 1,47 ; IC 95 % : 1,01-2,13) et anémie (HR : 0,72 ; IC 95 % : 0,57-0,91) prédisait une EP récurrente, alors qu'un âge plus avancé (HR : 2,11 ; IC 95 % : 1,15-3,87), une maladie inflammatoire de l'intestin (HR : 4,39 ; IC 95 % : 1,00-19,3) et une anémie (HR : 2,24 ; 95). %CI : 1,35-3,73) prédisait un saignement majeur. Des scores pronostiques ont été formulés, avec une statistique C de 0,63 pour l'EP récurrente et de 0,69 pour les hémorragies majeures.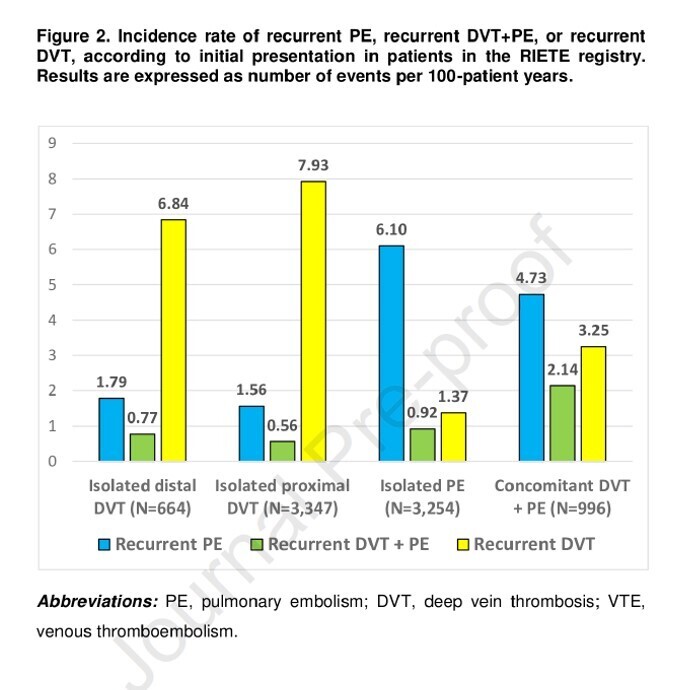

Conclusions
Les TVP et EP récurrentes étaient fréquentes mais avaient un faible létalité (0,4 % et 4,6 %, respectivement) après l'arrêt de l'anticoagulation. Au contraire, les hémorragies majeures étaient rares, mais avaient un taux de létalité élevé (24 %). Quelques facteurs cliniques peuvent prédire ces résultats.
M MONREAL on TWEETER
Après l'arrêt du traitement anticoagulant pour une MTEV non provoquée, il y a eu beaucoup plus de récidives de TEV que d'hémorragies majeures. Mais la mortalité due à la récidive ou aux saignements était similaire
Commentaire
Etude très intéressante mais quelques remarques
* Parmi ces MTEV sans facteur déclenchant il persiste un doute sur la présence d'un cancer occulte asymptomatique ou d'un SAPL non recherché
* D'autre part l'anticoagulation était de 3 mois, quid à 6 mois, 12 mois et au long cours
* Pourquoi l'anticoagulation a - t'elle était stoppée à 3 mois ?
* Moyenne d'âge "jeune" 35/66 ans
* Beaucoup de patients aux AVK, 50 à 60%.....explication du sur risque hémorragique ?
* Dans les facteurs de co morbidité cliniques majeurs l'HTA arrive en un (47%) loin de tous les autres facteurs, le tabac en deux (16%) et un atcd de pathologie artérielle en trois (10%) , étonnamment les varicosités sont retrouvés à 20% , mais c'est à priori une facteur de risque mineur
* Sur le plan biologique on constate une anémie dans 22% des cas
* Les populations comparées RIETE et COMMAND VTE restent assez homogènes
Dans ma pratique , celle de la VRAIE VIE, en cas d'EP sans aucun facteur déclenchant , AOD au long cours avec un suivi régulier du patient notamment fonction rénale et risque hémorragique. De plus ré évaluation à 6 mois de la recherche étiologique. TVP distale isolée 3 mois d'AC et stop . TVP proximale, 6 mois d'AC , suivi, ré évaluation étiologie. TVP Proximale + EP , AC au long cours avec le même suivi que l'EP isolée. Enfin ne pas oublier qu'une EP récidive par une ET et qu'une TVP récidive par une TVP le plus souvent.
Mais le cas par cas est l'attitude la plus fréquente
Rappel important dans ce contexte : ESVS Guidelines 2021
ESVS Guidelines 2021

