"La médecine a fait depuis un siècle des progrès sans répit, inventant par milliers des maladies nouvelles." Louis Scutenaire
Contexte et objectifs
Des taux élevés de lipoprotéine(a) augmentent le risque de maladie cardiovasculaire athéroscléreuse (MCVA) chez les personnes par ailleurs en bonne santé, indépendamment du sexe et de l’origine ethnique. Cette étude visait à évaluer si ce constat s’applique également aux MCVA récurrentes et si un traitement hypolipémiant peut atténuer cette association.
Méthodes
Dans les données de remboursement de soins de santé aux États-Unis entre 2012 et 2022 concernant 340 millions d’individus, 273 770 présentaient un diagnostic d’ASCVD et un taux de lipoprotéine(a) mesuré en nmol/L. Parmi ces personnes, 117 269 femmes (43 %) et 156 501 hommes (57 %) étaient noirs (n = 22 451 ; 8 %), hispaniques (n = 24 606 ; 9 %) et blancs (n = 161 165 ; 59 %).
Résultats
Les taux de lipoprotéine (a) étaient plus élevés chez les femmes que chez les hommes et chez les personnes noires que chez les personnes hispaniques et blanches.
Lors d'un suivi médian de 5,4 ans, 41 687 personnes (15 %) ont présenté une récidive d’ASCVD. Des taux plus élevés de lipoprotéine (a) étaient associés à un risque croissant de récidive d’ASCVD.
Comparativement aux personnes dont le taux de lipoprotéine (a) était inférieur à 15 nmol/L, les rapports de risque ajustés pour les récidives d’ASCVD étaient de 1,04 (intervalle de confiance à 95 % : 1,01-1,07) pour un taux de 15 à 79 nmol/L, de 1,15 (1,12-1,19) pour un taux de 80 à 179 nmol/L, de 1,29 (1,25-1,33) pour un taux de 180 à 299 nmol/L et de 1,45 (1,39-1,51) pour un taux supérieur ou égal à 300 nmol/L. Les résultats étaient similaires pour chaque composante de l'ASCVD et dans les sous-groupes définis par le sexe, l'origine ethnique, l'ASCVD initiale et le diabète. Cependant, un traitement hypolipémiant à fort impact pourrait atténuer l'effet délétère d'un taux de lipoprotéine(a) ≥ 180 nmol/L, effet particulièrement marqué chez les patients sous inhibiteurs de PCSK9. L'interaction entre les catégories de lipoprotéine(a) et le sexe, l'origine ethnique, l'ASCVD initiale, le diabète et l'impact du traitement hypolipémiant sur la récidive d'événements ASCVD présentait des valeurs p respectives de 0,61, 0,06, 0,33, 0,91 et 2 × 10⁻⁸.
Distribution of lipoprotein(a) in individuals with ASCVD at baseline and by sex and race/ethnicity. Lipoprotein(a) values > 500 nmol/L and in stratified analysis > 400 nmol/L are not displayed. The highest percentile of lipoprotein(a) values (n = 2762 individuals) ranged from 453 to 1153 nmol/L. ASCVD, atherosclerotic cardiovascular disease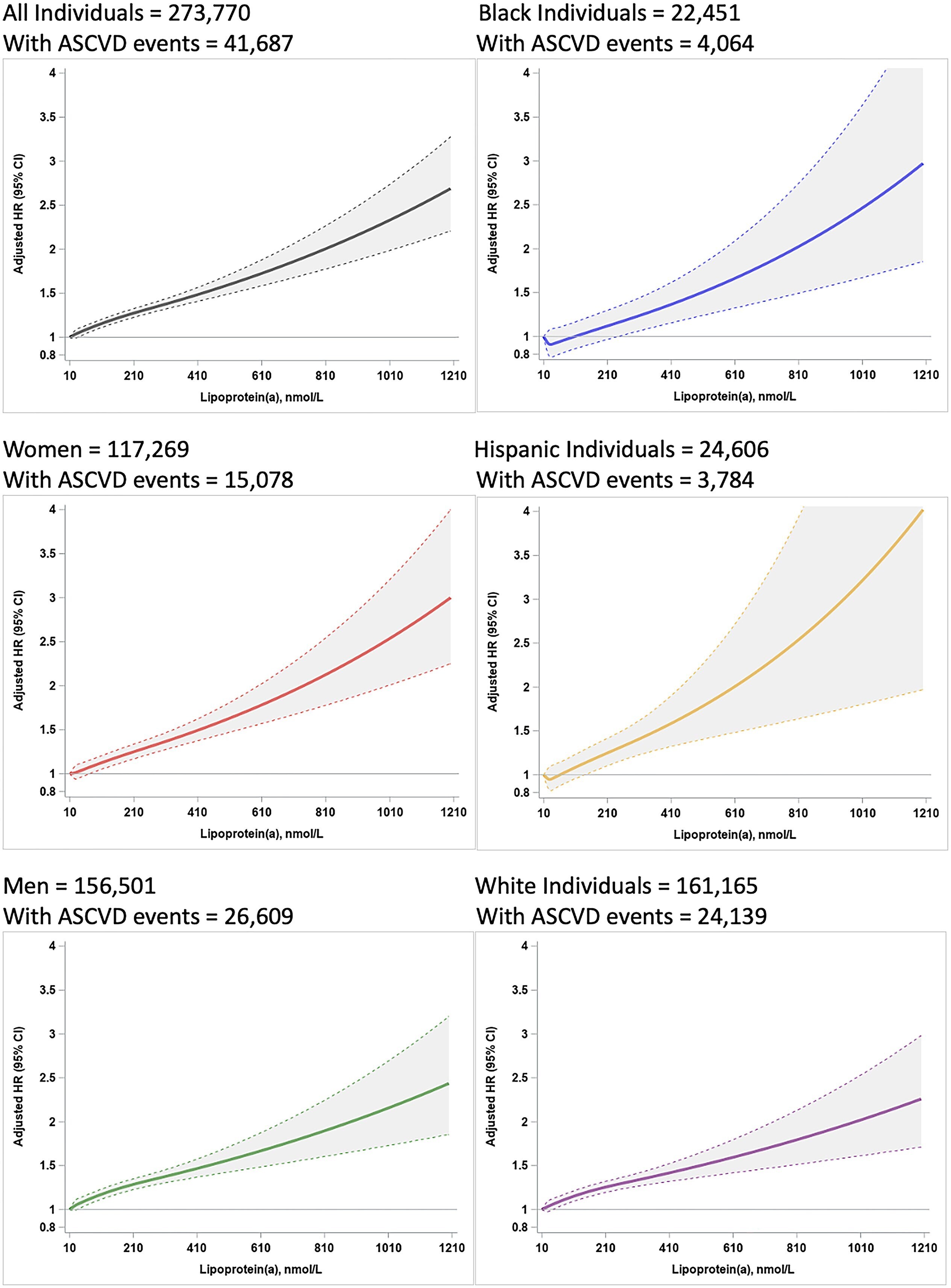
Risque de récidive d'événements ASCVD en fonction de l'augmentation continue du taux de lipoprotéine(a). Analyses de Cox à risques proportionnels, avec le délai avant la récidive d'un événement ASCVD après un premier ASCVD comme variable dépendante et le taux de lipoprotéine(a) comme variable indépendante. Les rapports de risque ajustés pour le sexe, l'origine ethnique et l'âge sont représentés par des lignes pleines, tandis que les intervalles de confiance à 95 % sont représentés par des zones grisées. Lorsque la limite inférieure de l'intervalle de confiance à 95 % ne comprend plus le rapport de risque de 1,0 (représenté par une ligne grise), celui-ci est significativement différent de 1,0. Les taux de lipoprotéine(a) < 10 nmol/L et les taux non nominaux rapportés comme « > 600 » sont exclus. ASCVD : maladie cardiovasculaire athéroscléreuse ; IC : intervalle de confiance ; RR : rapport de risque.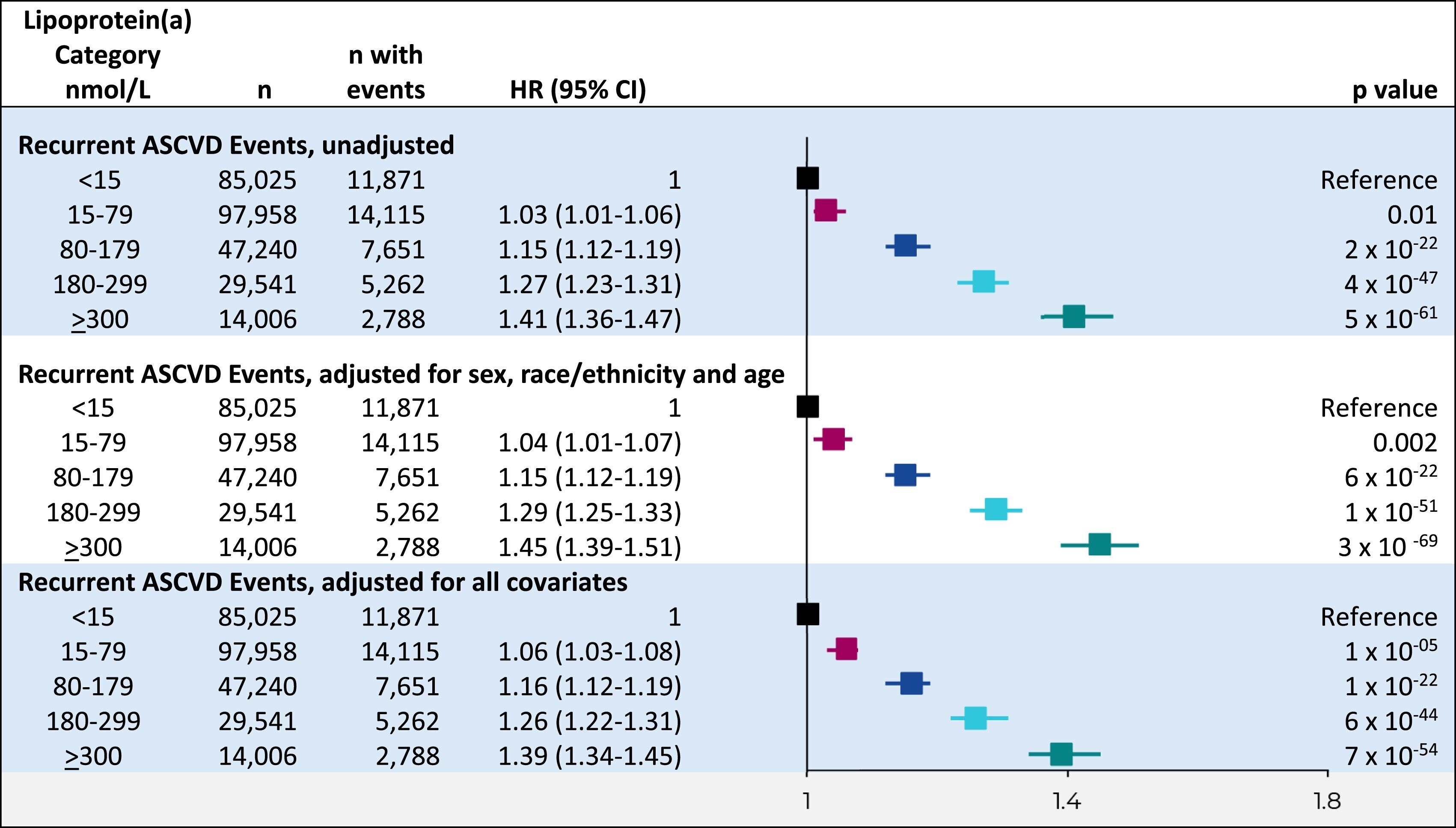
Risque de récidive d'événements ASCVD selon les catégories cliniquement pertinentes de lipoprotéine(a). Analyses de Cox à risques proportionnels avec le délai avant la récidive d'un événement ASCVD après un premier ASCVD (à l'inclusion) comme variable dépendante et les catégories de lipoprotéine(a) comme variables indépendantes. Les covariables incluaient l'âge, le sexe, l'origine ethnique, le niveau d'éducation, le revenu du ménage, la région des États-Unis. Elles incluaient également l'hyperlipidémie, l'hypertension, l'insuffisance rénale chronique, le diabète, un ASCVD initial, la fibrillation auriculaire. Et enfin, le recours à un traitement hypolipémiant, antihypertenseur et antiplaquettaire, la durée du traitement hypolipémiant, l'indice de comorbidité de Charlson, le cholestérol LDL, le cholestérol total et les triglycérides totaux. IC : intervalle de confiance ; HR : rapport de risque ; ASCVD : maladie cardiovasculaire athéroscléreuse.
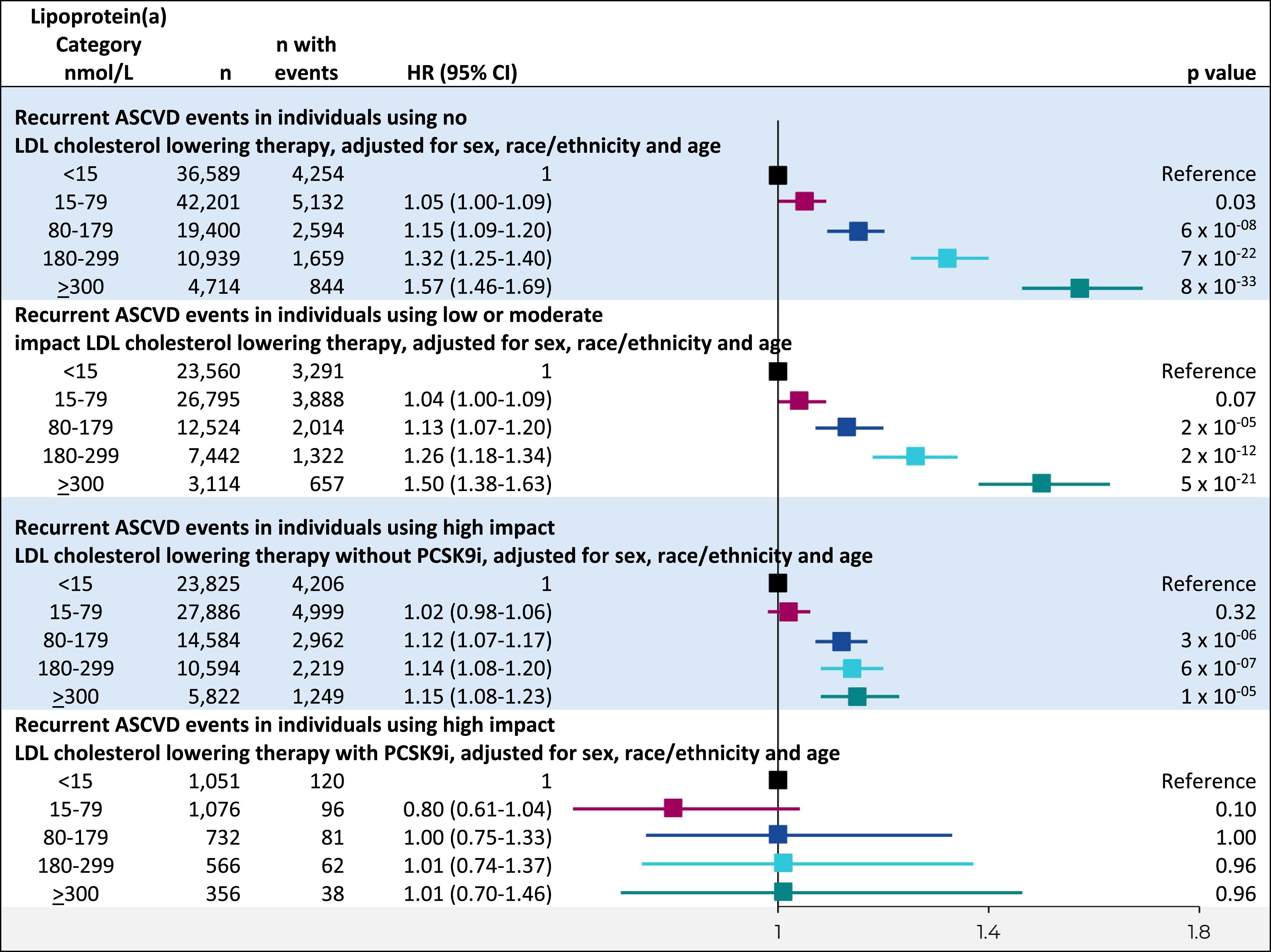
Risque de récidive d'événements cardiovasculaires athéroscléreux (ASCVD) selon les catégories de lipoprotéine(a) et l'impact d'un traitement hypolipémiant. Analyses de Cox à risques proportionnels, ajustées sur le sexe, l'origine ethnique et l'âge, avec le délai de récidive d'un ASCVD après un premier ASCVD comme variable dépendante et les catégories de lipoprotéine(a) comme variables indépendantes. IC : intervalle de confiance ; HR : rapport de risque ; ASCVD : maladie cardiovasculaire athéroscléreuse ; PCSK9i : inhibiteur de la proprotéine convertase subtilisine/kexine de type 9
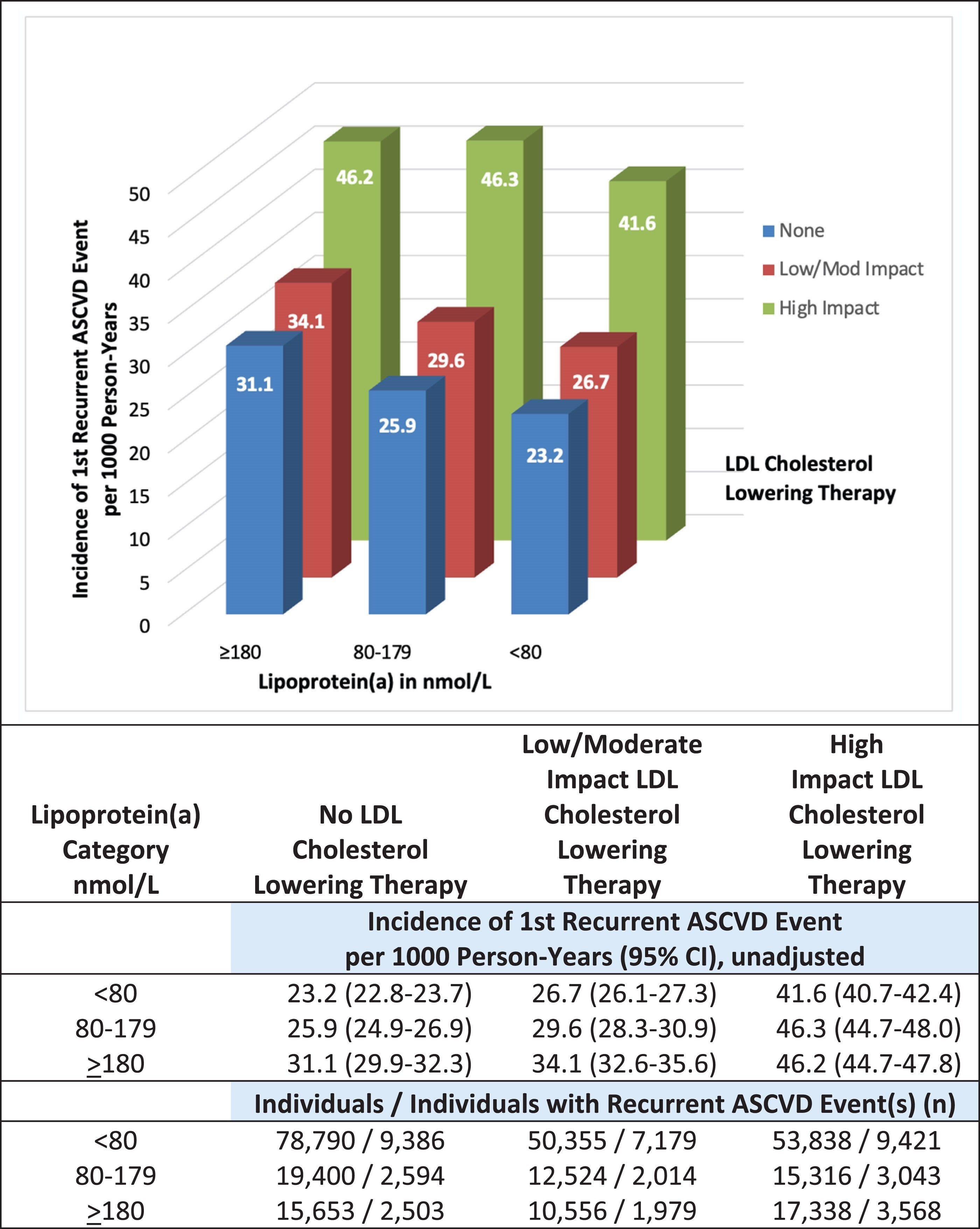
Risque absolu de récidive d'événements ASCVD selon les catégories de lipoprotéine(a) et l'impact du traitement hypolipémiant. Analyse de régression de Poisson non ajustée, avec la récidive d'événement ASCVD après un premier ASCVD comme variable dépendante, les catégories de lipoprotéine(a) et l'impact du traitement hypolipémiant comme variables indépendantes, et le logarithme du temps (en années) jusqu'à la première récidive d'événement ASCVD, ou la fin du suivi en l'absence de récidive, comme variable d'ajustement. IC : intervalle de confiance ; HR : rapport de risque ; ASCVD : maladie cardiovasculaire athéroscléreuse
Conclusions
Chez 273 770 personnes atteintes d'ASCVD, des niveaux plus élevés de lipoprotéine(a) étaient associés à un risque croissant et continu d'événements ASCVD récurrents, indépendamment du sexe et de la race/origine ethnique, qui pourrait avoir été partiellement atténué par un traitement hypolipémiant à fort impact sur le cholestérol LDL.
Conclusion
D’après une étude menée auprès de 273 770 Américains présentant une maladie cardiovasculaire athéroscléreuse (ASCVD) initiale, des taux élevés de lipoprotéine(a) étaient associés à un risque croissant de récidive d’ASCVD, indépendamment du sexe et de l’origine ethnique. De plus, nos données montrent qu’à taux de lipoprotéine(a) égal, les femmes sont plus nombreuses que les hommes et les personnes noires sont plus nombreuses que les personnes hispaniques et blanches à présenter un risque de récidive d’ASCVD lié à un taux élevé de lipoprotéine (a). Le risque associé à la lipoprotéine(a) était similaire, indépendamment de la présence d’une ASCVD initiale et du diabète, et pourrait avoir été partiellement atténué par l’utilisation d’un traitement hypolipémiant puissant, notamment par les inhibiteurs de PCSK9.
Ces données révèlent un besoin médical non satisfait en matière de traitement hypolipémiant chez l'ensemble de la population américaine atteinte d'ASCVD, population caractérisée par sa diversité raciale et ethnique. Elles soulignent également la nécessité de mesurer le taux de lipoprotéine(a) et de prendre en compte l'importance des taux élevés lors de l'évaluation du risque de récidive d'événements ASCVD chez toutes les personnes atteintes d'ASCVD. Si les essais cliniques en cours sur les agents hypolipémiants démontrent leur innocuité et leur efficacité, ces agents devraient être intégrés à l'arsenal thérapeutique des médicaments hypolipémiants efficaces.
SYNTHESE
Article de recherche clinique publié dans l'European Heart Journal en 2025, qui examine le lien entre des niveaux élevés de lipoprotéine(a) (Lp(a)) et le risque d'événements cardiovasculaires athérosclérotiques (ASCVD) récurrents. L'étude, menée sur plus de 273 000 individus américains avec un ASCVD préexistant, confirme qu'une Lp(a) élevée est associée à un risque accru de récidive, indépendamment du sexe et de l'origine ethnique. Les résultats suggèrent que les traitements intensifs de réduction du cholestérol LDL, notamment les inhibiteurs de PCSK9, pourraient partiellement atténuer ce risque. Les auteurs soulignent l'urgente nécessité de développer des thérapies spécifiques pour abaisser la Lp(a) dans cette population diversifiée.
Commentaire
La Lp(a), article après article, fait son chemin, le chemin du "surrisque CV".
La Lp(a) est très importante pour mieux stratifier le risque CV, surtout chez les sujets à risque intermédiaire, elle permet un reclassement si elle est augmentée en surrisque CV et alors des conséquences thérapeutiques en rapport.
Ce n'est pas un nouveau "gadget médical", bien au contraire.
Lp(a) à contrôler en prévention CV PRIMAIRE et SECONDAIRE.
Il est urgent que son dosage soit remboursé, ce n'est pas encore le cas aujourd'hui.
Attention, on doit la doser qu'une fois par son origine génétique.
Demain des molécules adaptées et validées feront diminuer efficacement le taux de Lp(a), ce n'est qu'une question de mois…
Il faut donc intégrer la Lp(a) à la décision médicale lorsqu'il s'agit de prévention CV primaire essentiellement, mais aussi secondaire car c'est un facteur de risque de récidive lorsqu'elle est augmentée.
La multiplication des essais thérapeutiques pour la réduction de la Lp(a) touche à sa fin.
Il va donc être possible enfin de réduire la Lp(a) mais quel traitement pour quel risque ?
Les traitements à venir seront-ils soit "globaux" ou spécifiques de telle ou telle atteinte cardiovasculaire ?
Les traitements seront-ils efficaces ? Feront -ils baisser le risque CV de manière très significative ? Les preuves actuellement manquent cruellement.
https://medvasc.info/archives-blog/lp-a-nouvelle-done
https://medvasc.info/archives-blog/lp-a-en-savoir-plus
Copyright : Dr Jean Pierre Laroche / 2025

