Lipoprotéine (a) élevée : stratégies concrètes d’évaluation et d’atténuation des risques
American Journal of Preventive Cardiology, Volume 18, 2024,https://doi.org/10.1016/j.ajpc.2024.100651.
https://www.sciencedirect.com/science/article/pii/S2666667724000199
Abstract
Ce risque persiste même en présence de taux de LDL-C conformes aux recommandations et en cas d'adhésion aux modifications du mode de vie.
Les données épidémiologiques et génétiques confirmant son rôle causal dans les MCVA et le rétrécissement aortique calcifié continuent de s'accumuler, bien que divers aspects de la biologie de la Lp(a) (génétique, physiopathologie et expression selon les groupes raciaux et ethniques) ne soient pas encore pleinement élucidés.
L'évolution des recommandations cliniques et des déclarations de consensus préconisant le dosage systématique de la Lp(a) renforce l'intérêt clinique de mettre en place dès maintenant un dépistage systématique de la Lp(a) au sein de la population. Idem pour les données scientifiques étayant son rôle dans de nombreuses pathologies.
Il existe actuellement un manque de recommandations concernant la prévention primaire et secondaire des maladies cardiovasculaires (MCV) chez les personnes présentant un taux élevé de Lp(a), notamment en raison de l'absence de protocoles de prise en charge. Il est important de noter que des traitements ciblés visant à réduire le taux d'apolipoprotéine (a) [apo(a)] chez les patients présentant un taux élevé de Lp(a) sont en phase 3 d'essais cliniques. Cette revue se concentre sur l'identification et la prise en charge clinique des patients présentant un taux élevé de Lp(a). Plus précisément, nous soulignons l'intérêt clinique du dosage de la Lp(a) et son utilisation pour déterminer le risque de MCV associé à la Lp(a), en fournissant des recommandations pratiques, fondées sur des données scientifiques, qui peuvent être mises en œuvre dès maintenant pour atténuer ce risque.
RESUME GENERATIF
Ce document traite des stratégies d'évaluation et de mitigation des risques associés à des niveaux élevés de lipoprotéine (a) [Lp(a)] comme facteur de risque causal pour les maladies cardiovasculaires.
L'importance de la lipoprotéine (a) dans les maladies cardiovasculaires
Les niveaux élevés de lipoprotéine (a) [Lp(a)] sont un facteur de risque causal pour les maladies cardiovasculaires athérosclérotiques (ASCVD).
- * Lp(a) est la dyslipidémie héréditaire la plus répandue et le facteur de risque génétique le plus fort pour l'ASCVD.
- * Environ 1,5 milliard de personnes dans le monde ont des niveaux élevés de Lp(a) (≥ 100-125 nmol/L).
- * La prévalence de Lp(a) varie selon les groupes raciaux, avec des niveaux médian plus élevés chez les individus noirs (75 nmol/L).
- * Des études montrent que Lp(a) contribue au risque résiduel de CVD même avec des niveaux de LDL-C optimaux.
Mécanismes biologiques de Lp(a) et leur impact
Les particules de Lp(a) sont impliquées dans l'athérosclérose, l'inflammation et la thrombose.
- * Lp(a) a des propriétés pro-atherogènes, pro-inflammatoires et pro-thrombotiques.
- * La présence de Lp(a) dans les plaques athérosclérotiques est corrélée à des événements thromboemboliques.
- * Les niveaux élevés de Lp(a) sont associés à des caractéristiques de plaques vulnérables et à une inflammation accrue des parois artérielles.
- * Lp(a) est également lié à la calcification valvulaire aortique, un facteur de risque pour les maladies cardiaques.
Recommandations pour le dépistage de Lp(a)
Le dépistage de Lp(a) est recommandé par plusieurs lignes directrices cliniques.
- * Les lignes directrices de l'AHA/ACC et de l'ESC/EAS recommandent de mesurer Lp(a) au moins une fois dans la vie de chaque adulte.
- * Le dépistage est particulièrement important pour les individus à risque élevé ou ayant des antécédents familiaux de CVD précoce.
- * L'ajout de Lp(a) à l'évaluation du risque cardiovasculaire améliore la discrimination et la reclassification du risque.
- * Des études montrent que le dépistage de Lp(a) peut reclasser jusqu'à 40 % des individus à risque intermédiaire.
Gestion des niveaux élevés de Lp(a)
Des stratégies de gestion sont nécessaires pour les patients avec des niveaux élevés de Lp(a).
- * Les thérapies ciblées pour réduire les niveaux de Lp(a) sont en développement clinique.
- Les patients avec des niveaux élevés de Lp(a) doivent avoir leurs autres facteurs de risque cardiovasculaire optimisés.
- * Des études montrent que des changements de mode de vie peuvent réduire le risque de CVD chez les individus avec des niveaux élevés de Lp(a).
- * La mesure des niveaux de Lp(a) peut aider à expliquer des cas de CVD inexpliqués et à améliorer l'engagement des patients.
Importance de la mesure du Lp(a)
La mesure du Lp(a) est essentielle pour évaluer le risque cardiovasculaire et doit être intégrée dans la pratique clinique.
- * En 2018, deux codes ICD-10 pour le Lp(a) ont été approuvés, facilitant le diagnostic et la recherche.
- * Environ 60 millions d'Américains pourraient avoir des niveaux élevés de Lp(a), mais seulement 0,3 % des individus ont été testés.
- * Les barrières à la mesure du Lp(a) incluent la perception de valeur limitée par les cliniciens et l'absence de traitements ciblés.
Approche pragmatique pour évaluer le risque
Une approche continue est nécessaire pour évaluer le risque cardiovasculaire associé au Lp(a).
- * Les niveaux de Lp(a) sont considérés comme normales en dessous de 75 nmol/L et très élevés au-dessus de 125 nmol/L.
- * Le risque d'ASCVD augmente de 11 % pour chaque augmentation de 50 nmol/L de Lp(a).
- * Les recommandations actuelles suggèrent une approche basée sur le risque pour la gestion des niveaux élevés de Lp(a).
Coût des tests et couverture d'assurance
Le coût des tests de Lp(a) et leur couverture par les assurances sont des préoccupations majeures.
- * Le coût d'un test de Lp(a) varie de 25 à 100 dollars, similaire à un profil lipidique standard.
- * Certaines assurances ne couvrent pas les tests de Lp(a), ce qui peut constituer un obstacle pour les patients.
- * Des tests directs aux consommateurs sont disponibles à des prix raisonnables.
Considérations sur les essais de Lp(a)
La standardisation des essais de Lp(a) est cruciale pour des résultats fiables.
- * Les essais de Lp(a) doivent être mesurés en nmol/L avec des méthodes standardisées.
- * Il n'existe pas de facteur de conversion universel entre les unités de mesure mg/dL et nmol/L.
- * L'utilisation d'un même essai standardisé pour les mesures futures est recommandée.
Actions après identification d'un Lp(a) élevé
Des stratégies d'intervention doivent être mises en place après la détection de niveaux élevés de Lp(a).
- * Des calculateurs de risque et des flux de travail d'évaluation des risques ont été développés pour guider les cliniciens.
- * Les modifications du mode de vie et les thérapies pharmacologiques sont recommandées pour les patients à risque élevé.
- * La gestion des comorbidités et le dépistage en cascade des membres de la famille sont également conseillés.
Thérapies ciblées émergentes pour réduire le Lp(a)
Des thérapies innovantes visant à réduire les niveaux de Lp(a) sont en cours de développement.
- * Pelacarsen et olpasiran montrent des réductions de Lp(a) allant jusqu'à 80 % dans des essais cliniques.
- * D'autres thérapies, comme le muvalaplin, montrent également des réductions significatives des niveaux de Lp(a).
- * Des approches de modification génétique, comme CRISPR, sont à l'étude pour cibler le Lp(a) de manière durable.
Conclusion sur le Lp(a) et le risque cardiovasculaire
Le Lp(a) est un facteur de risque cardiovasculaire important qui nécessite une attention accrue.
- * La détection et la gestion des niveaux élevés de Lp(a) peuvent améliorer les résultats cardiovasculaires.
- * Les essais cliniques en cours sur les thérapies ciblées offrent de l'espoir pour la réduction du risque associé au Lp(a).
- * Une stratégie établie sur le risque est essentielle jusqu'à ce que des traitements spécifiques soient disponibles.
Évolocumab et résultats cliniques
L'étude a examiné l'impact d'Evolocumab sur les résultats cliniques chez les patients atteints de maladies cardiovasculaires.
- * Evolocumab a été associé à une réduction significative des événements cardiovasculaires majeurs.
- * L'étude a été publiée dans le New England Journal of Medicine en 2017.
- * Les résultats montrent une amélioration des résultats cliniques chez les patients traités.
Alirocumab après syndrome coronarien aigu
Cette recherche a évalué l'effet d'Alirocumab sur les résultats cardiovasculaires après un syndrome coronarien aigu.
- * Alirocumab a démontré une réduction des événements cardiovasculaires chez les patients post-syndrome coronarien aigu.
- * L'étude a été publiée dans le New England Journal of Medicine en 2018.
- * Les résultats indiquent une amélioration des résultats cliniques dans cette population à risque.
Une analyse des essais d'inclisiran a été réalisée pour des patients atteints d'hypercholestérolémie familiale ou d'athérosclérose.
Une analyse regroupée des essais d'inclisiran a été réalisée pour des patients atteints d'hypercholestérolémie familiale ou d'athérosclérose.
- * Inclisiran a montré une efficacité dans la réduction du cholestérol LDL chez les patients concernés.
- * L'étude a été publiée dans le Journal of the American College of Cardiology en 2021.
- * Les résultats suggèrent un potentiel bénéfice clinique pour ces patients.
Le Lepodisiran et son efficacité
L'étude a évalué le Lepodisiran, un ARN interférent à durée prolongée ciblant la lipoprotéine(a).
- * Le Lepodisiran a montré des résultats prometteurs dans un essai clinique randomisé.
- * L'étude a été publiée dans JAMA en 2023.
- * Les résultats indiquent une réduction significative des niveaux de lipoprotéine(a) chez les participants.
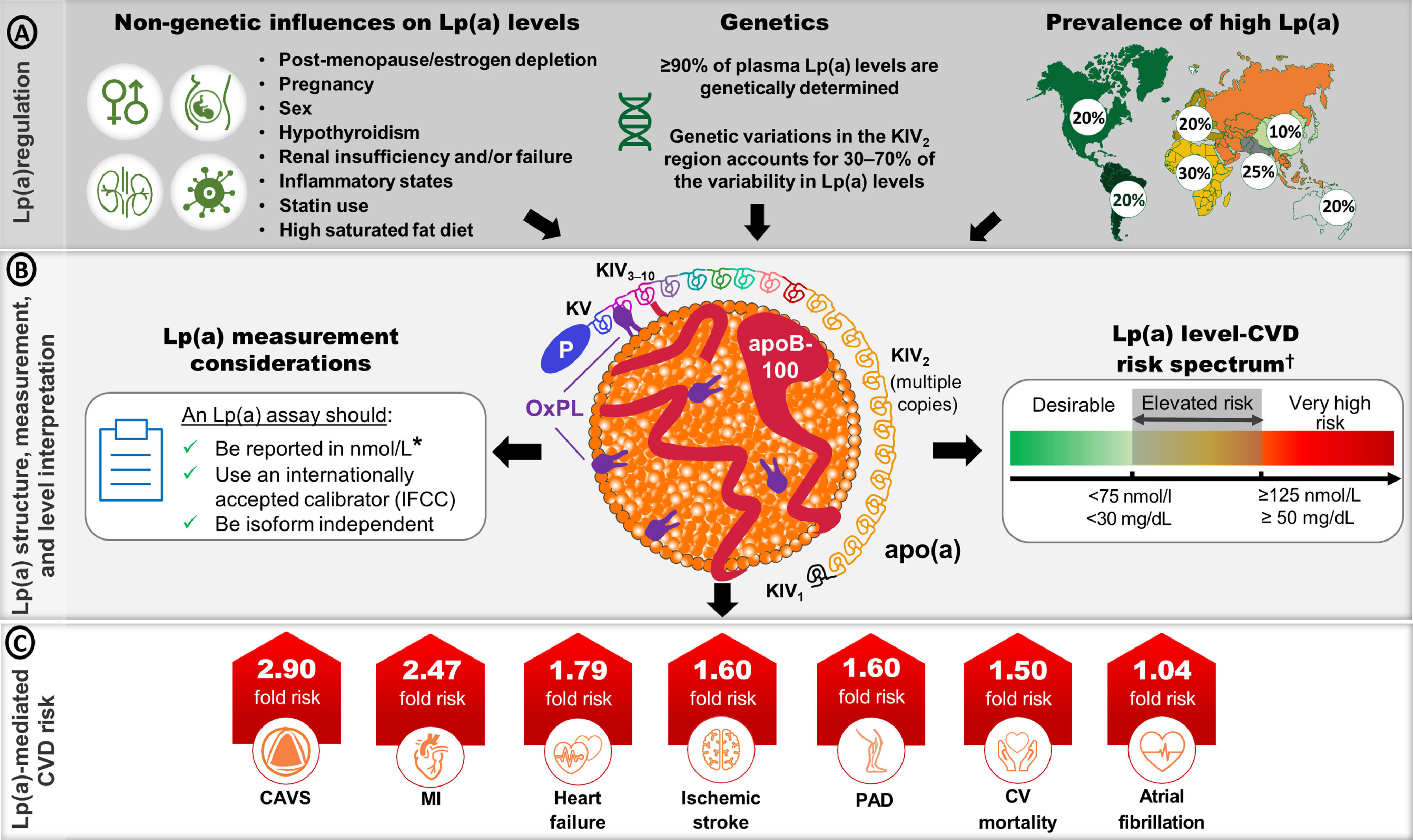
Aperçu de la structure, de la régulation, des considérations de mesure et de l'interprétation des taux de Lp(a) et du risque cardiovasculaire associé. A) Liste des facteurs génétiques et non génétiques modulant les taux de lipoprotéine (a) [Lp(a)]. Les taux de Lp(a) sont principalement déterminés par la variabilité du gène LPA , qui code pour l'apolipoprotéine(a) [apo(a)], composant de la particule [5] . La prévalence de taux élevés de Lp(a) varie de 10 à 30 % selon l'origine ethnique [13] . B) La particule de Lp(a) est constituée d'une seule lipoprotéine contenant l'apolipoprotéine B-100 (apoB-100), associée de manière covalente à l'apo(a). Les phospholipides oxydés (OxPL) sont associés de manière covalente à l'apo(a), à l'apoB-100 et au noyau lipidique. L’apo(a) est composée de 10 domaines kringle IV (KIV), d’un seul domaine KV et d’un domaine inactif de type protéase. Les différentes isoformes d’apo(a) présentent des nombres de copies de KIV 2 différents [69] . Des recommandations récentes concernant les points importants à prendre en compte lors du choix des dosages de Lp(a), ainsi que les seuils de risque permettant de déterminer le risque à partir d’une mesure de Lp(a), sont décrites [ 5 , 10 ]. C) Rapports de risque ajustés pour certains événements cardiovasculaires (ECV) comparant les participants appartenant au percentile supérieur de la distribution de Lp(a) (> 95e percentile pour la sténose aortique calcifiée [SAC], l'accident vasculaire cérébral ischémique et la mortalité cardiovasculaire ; > 99e percentile pour l'infarctus du myocarde [IDM] et l'insuffisance cardiaque [IC]) à ceux présentant des taux de Lp(a) plus faibles (< 22e percentile pour la SAC ; < 34e percentile pour l'IDM et l'IC ; < 50e percentile pour l'accident vasculaire cérébral ischémique et la mortalité cardiovasculaire) [45] . Le risque d'artériopathie oblitérante des membres inférieurs (AOMI) est basé sur un odds ratio ajusté pour un taux de Lp(a) > 66e percentile par rapport à < 33e percentile [45] . Le risque de fibrillation auriculaire est basé sur une analyse de randomisation mendélienne de l'odds ratio pour une augmentation de 50 nmol/L de Lp(a) [55] .
*Les taux de Lp(a) sont toujours exprimés en mg/dL ; il est donc crucial de savoir si la mesure de Lp(a) a été effectuée en nmol/L ou en mg/dL ; † la conversion entre nmol/L et mg/dL est une estimation approximative. IFCC = Fédération internationale de chimie clinique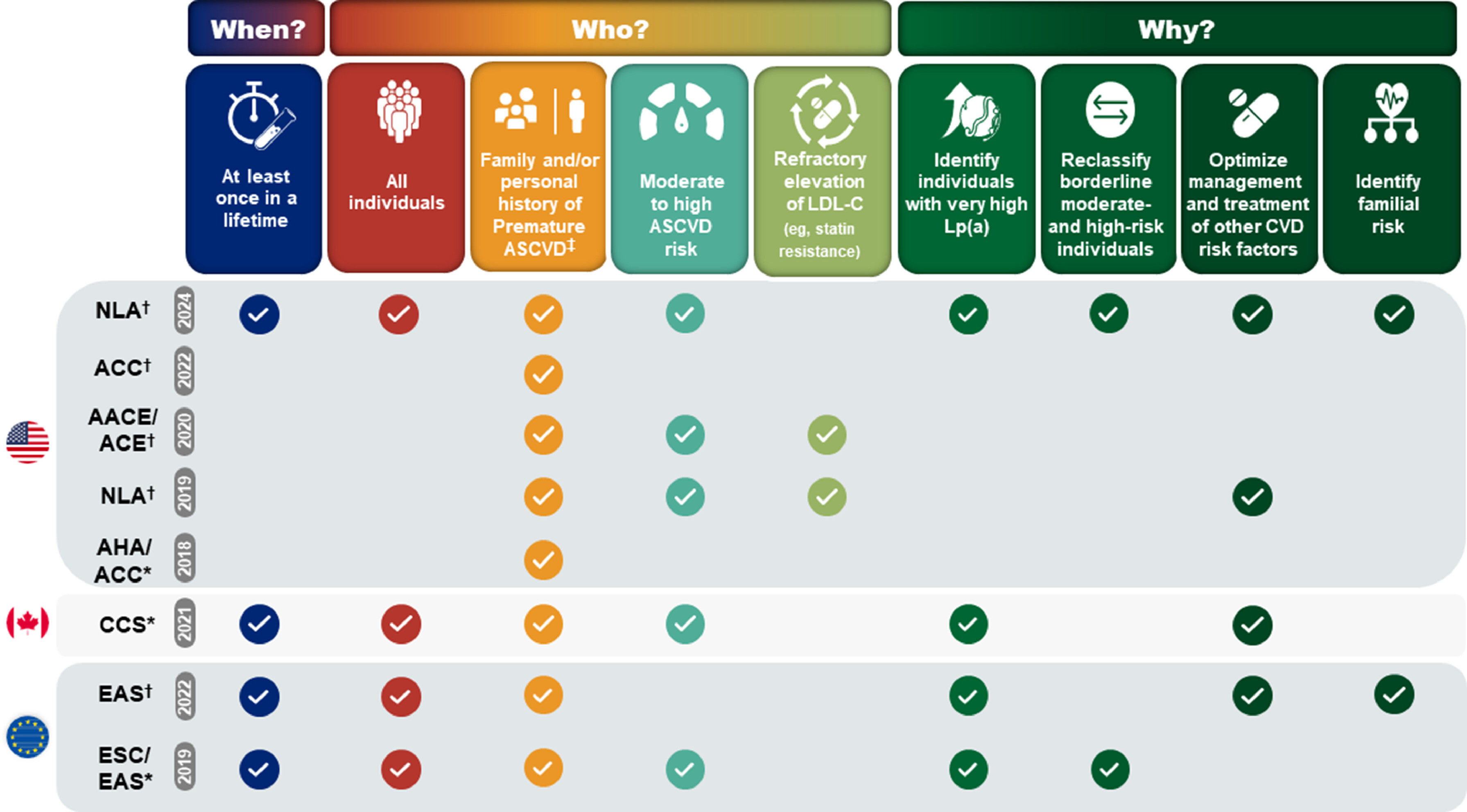
Les recommandations cliniques et les déclarations de consensus préconisent le dépistage de la Lp(a) : quand, chez qui et pourquoi ? De nombreuses recommandations cliniques internationales et déclarations de consensus d’experts recommandent le dépistage de la Lp(a) pour la prise en charge de la dyslipidémie et la réduction du risque cardiovasculaire associé à la Lp(a). Ce document présente une synthèse des principales recommandations relatives au dosage de la Lp(a) issues des recommandations cliniques suivantes : American Heart Association/American College of Cardiology (AHA/ACC) [80] , Société canadienne de cardiologie [82] et Société européenne de cardiologie/Société européenne d’athérosclérose (ESC/EAS) [81] ; et des déclarations de consensus de l’ACC, de l’American Association for Clinical Endocrinology/American College of Endocrinology (AACE/ACE) [31] , de l’EAS [5] et de la National Lipid Association (NLA) [ 4 , 83 ].
*Indique une directive clinique ; † Indique une déclaration scientifique/de consensus ; ‡ La maladie cardiovasculaire athéroscléreuse prématurée (ASCVD) est définie comme survenant chez les hommes âgés de moins de 55 ans et les femmes âgées de moins de 65 ans.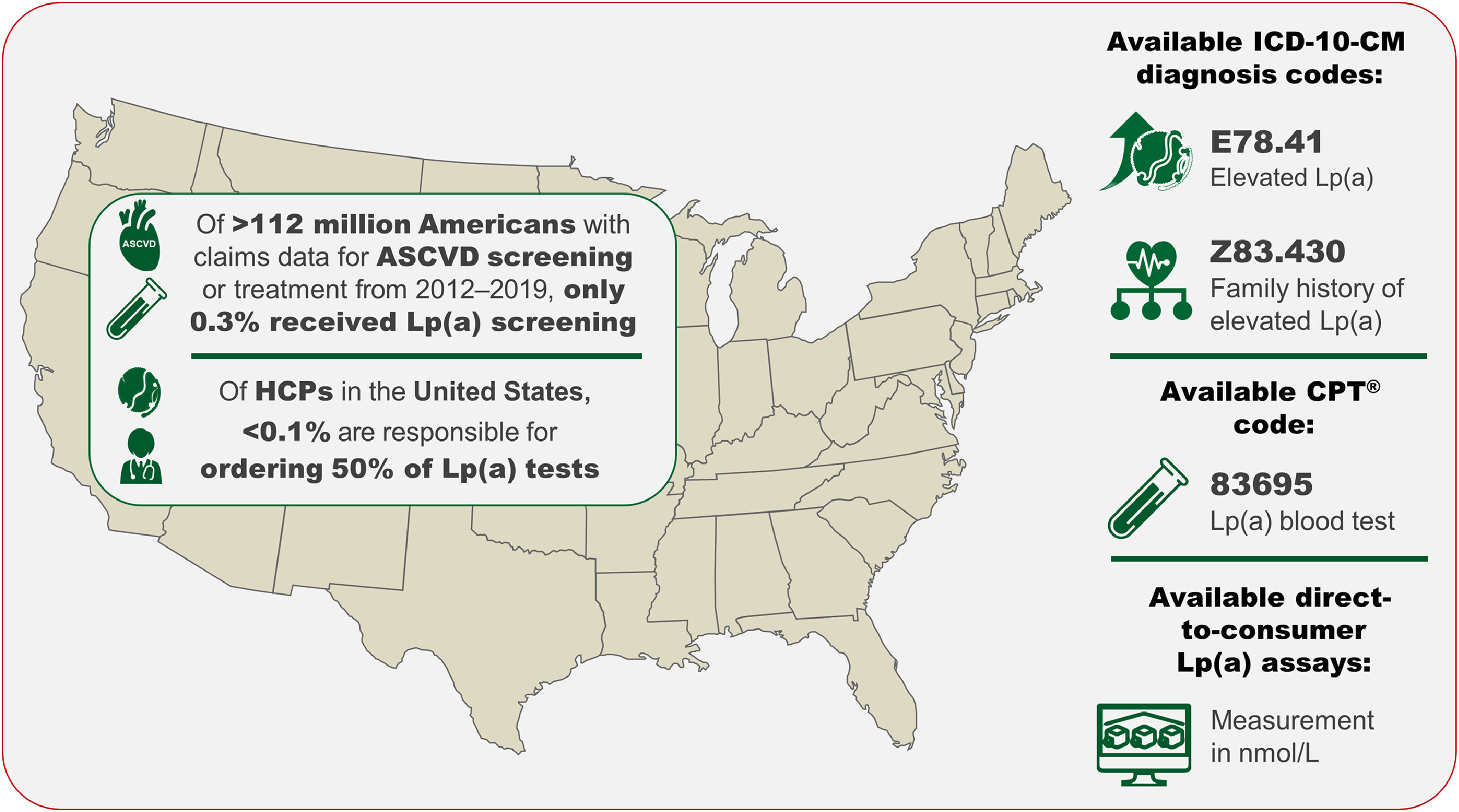
Aux États-Unis, le dépistage de la Lp(a) est insuffisant et se concentre actuellement entre les mains d'un petit nombre de professionnels de santé [102] . Deux codes CIM-10-CM spécifiques, E78.41 et Z83.430, permettent d'améliorer le diagnostic d'un taux élevé de Lp(a) et d'attribuer un risque familial aux patients présentant un risque cardiovasculaire lié à la Lp(a). Le code CPT® disponible (83695) correspond à un test sanguin de dosage de la Lp(a), tandis que des tests de dosage de la Lp(a) en nmol/L, disponibles directement auprès des consommateurs, sont proposés à un prix abordable.
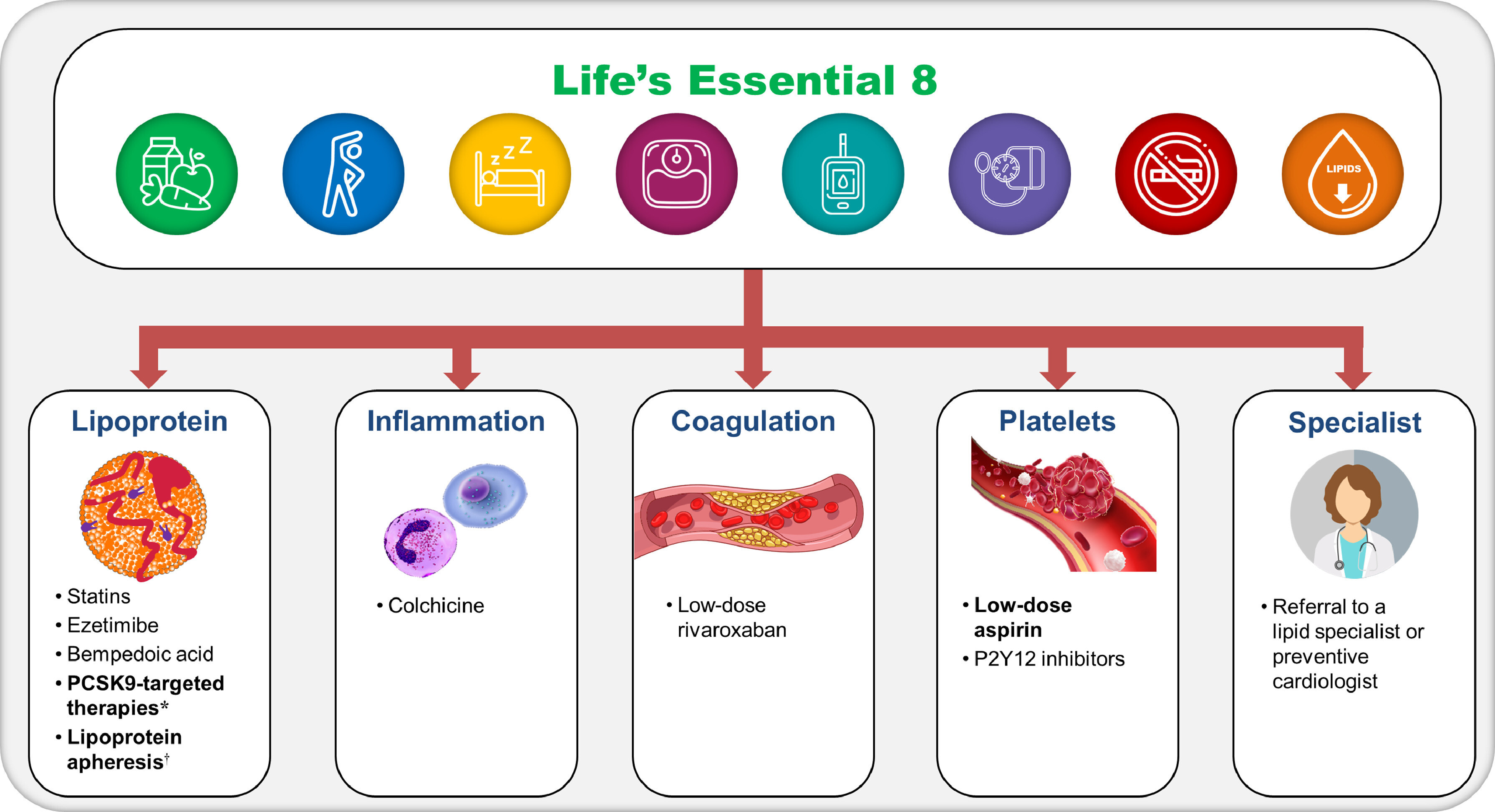
Atténuation du risque associé à la Lp(a) chez les patients atteints d'ASCVD. Les patients présentant un taux élevé de Lp(a) et une ASCVD doivent être considérés comme à haut risque d'événements cardiovasculaires futurs. Conformément à l'illustration centrale, l'adoption des « 8 mesures essentielles pour la santé » est recommandée dès les premières discussions sur l'atténuation des risques. Une meilleure compréhension du rôle pro-athérogène, pro-inflammatoire et pro-thrombotique de la Lp(a) dans le risque d'ASCVD doit inciter à envisager l'ensemble des traitements susceptibles d'atténuer ce risque (notamment les traitements hypolipémiants et/ou l'aphérèse des lipoprotéines , ainsi que les traitements anti-inflammatoires, antiplaquettaires et/ou anticoagulants), et à envisager une consultation auprès d'un spécialiste (par exemple, un lipidologue ou un cardiologue préventif). Les traitements en gras sont ceux pour lesquels les données actuelles suggèrent un bénéfice clinique chez les patients présentant un taux élevé de Lp(a).
*Anticorps monoclonaux anti-PCSK9 ou thérapies par siRNA PCSK9 ; † l’aphérèse des lipoprotéines est actuellement approuvée par la FDA pour les patients présentant un taux élevé de Lp(a) uniquement dans le contexte d’une hypercholestérolémie familiale (HF). HF = hypercholestérolémie familiale ; P2Y12 = récepteur purinergique P2Y12 couplé aux protéines G.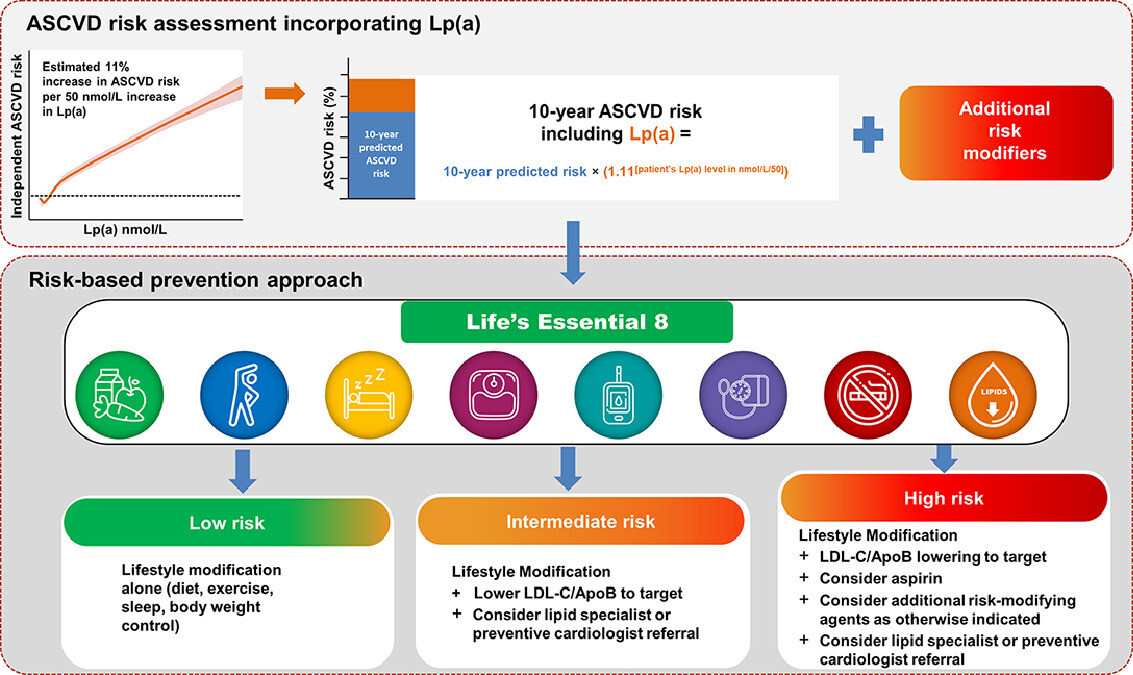
Illustration centrale. Intégration du dosage de Lp(a) dans l'évaluation du risque d'ASCVD en prévention primaire, selon une approche de prévention basée sur le risque. Le schéma supérieur décrit comment le dosage de Lp(a) en nmol/L peut être intégré comme facteur de risque dans une évaluation du risque d'ASCVD prédictif à 10 ans. Le risque lié à la Lp(a) est calculé à partir du risque standardisé d'ASCVD, qui est supérieur de 11 % par augmentation de 50 nmol/L au sein d'une population multiethnique issue de la UK Biobank [12] . D'autres facteurs de risque doivent également être pris en compte. Le schéma inférieur décrit les stratégies d'atténuation du risque en fonction de la catégorie de risque attribuée. Tous ces patients devraient initialement adopter l'approche holistique de l'AHA en matière de santé cardiovasculaire, les « 8 éléments essentiels à une vie saine », incluant une alimentation saine, une activité physique régulière, l'arrêt du tabac, un sommeil réparateur, un poids santé et des taux normaux de lipides sanguins, de glycémie et de pression artérielle [117] . En cas de risque accru (c.-à-d. de risque modéré à élevé), une ou plusieurs interventions pharmacologiques devraient être envisagées pour réduire le risque global d'ASCVD, avec la possibilité de consulter un spécialiste (p. ex., un lipidologue ou un cardiologue préventif) afin d'obtenir des conseils éclairés sur le risque associé à la Lp(a).
SYNTHÈSE / NOTEBOOKLM
Le texte est un article de synthèse de pointe de The American Journal of Preventive Cardiology sur les stratégies exploitables pour l'évaluation et l'atténuation des risques liés à un taux élevé de lipoprotéine (a) [Lp(a)], un facteur de risque cardiovasculaire (MCV) génétique prévalent. L'article soutient que des taux élevés de Lp(a) sont une cause de maladie cardiovasculaire athéroscléreuse (MCVAS) et que le dépistage de la Lp(a) devrait universellement être mis en œuvre pour évaluer le risque de MCV. Il examine la biologie de la Lp(a), y compris sa régulation génétique, sa structure et son association avec diverses manifestations cliniques de MCV, notamment les maladies coronariennes et la sténose aortique calcifiée (SACV). De plus, l'article fournit des conseils pratiques aux cliniciens pour évaluer les risques et l'optimisation de la gestion des patients ayant des taux élevés de Lp(a), en insistant sur l'importance de stratégies de mode de vie et de l'utilisation intensive des thérapies de réduction des lipides et d'autres agents modificateurs des risques, en attendant les résultats des essais cliniques de phase 3 sur les thérapies ciblant la Lp(a).
La Lp(a) STRATIFIE LE RISQUE CARDIOVASCULAIRE ++++++
Liste d'articles sur la Lp(a)
https://medvasc.info/archives-blog/lp-a-nouvelle-done
https://medvasc.info/archives-blog/lp-a-en-savoir-plus
Copyright: Dr. Jean-Pierre Laroche / 2025

