HBPM
-
Anticoagulation préemptive et TVP
 Sureté de l'AC préemptive
Sureté de l'AC préemptive -
AOD/Poids/RPTH /RIETE
 AOD et obésité, ça se maîtrise
AOD et obésité, ça se maîtriseCancer/MTEV/HBPM/AOD
 Prespectives
PrespectivesHBPM et Covid : toujours des incertitudes
 iconographie : https://www.cmaj.ca/content/192/50/E1816
iconographie : https://www.cmaj.ca/content/192/50/E1816
" L'ignorant affirme, le savant doute, le sage réfléchit. " Aristote
"Le tout dans l'audace c'est de savoir jusqu'où aller trop loin."Jean Cocteau
"Apprenez à apprécier ce que vous avez avant que le temps vous oblige à apprécier ce que vous aviez. » Morgan Freeman
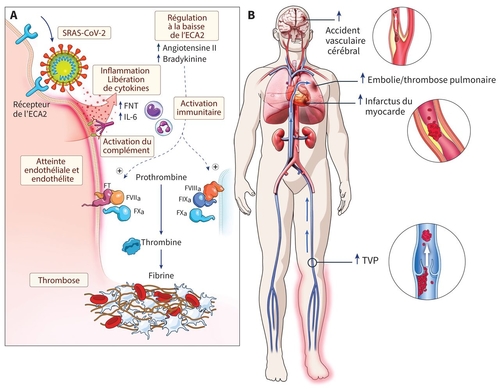
Deux articles récents publiés dans le NEJM abordent de nouveau la question de la dose d' anticoagulant en prévention de la maladie thrombo- embolique veineuse (MTEV) au décours de la Covid-19.
"Parmi les 75 essais cliniques enregistrés de différentes stratégies antithrombotiques avec différents agents chez des patients atteints de Covid-19, une majorité ont impliqué l'utilisation d'héparine ou d'HBPM. L'essai INSPIRATION, qui comparait des doses intermédiaires d'HBPM à une prophylaxie à dose standard chez 562 patients traités dans une unité de soins intensifs, n'a montré aucune différence entre les groupes dans le critère de jugement principal (un composite de MTEV aiguë, thrombose artérielle, traitement par oxygénation extracorporelle par membrane ou mort) mais plus de saignements dans le groupe à dose intermédiaire. Dans un article de prépublication, les auteurs ont rapporté les résultats de l'essai RAPID, qui a évalué l'héparine thérapeutique par rapport à l'héparine prophylactique ou à l'HBPM chez 465 patients qui n'étaient pas gravement malades. Dans cet essai, il n'y avait pas non plus de différence entre les groupes dans le critère de jugement principal (un composite d'admission en soins intensifs, de ventilation mécanique non invasive ou invasive ou de décès), mais le groupe d'anticoagulation thérapeutique avait une incidence plus faible de décès à 28 jours."
"Les articles publiés das le NEJM rapportent les résultats d'un essai clinique international, multiplateforme et randomisé qui a combiné les données de patients qui ont été inscrits dans un essai randomisé conventionnel (ACTIV-4a) et dans deux essais qui ont utilisé la randomisation adaptative de la réponse (REMAP-CAP et ATTACC).L'essai REMAP-CAP a été réaliseé aux Royaume-Uni, les patients atteints d'une maladie modérée ont été recrutés principalement dans les essais ATTACC et ACTIV-4a aux États-Unis et au Brésil, mais aussi en Australie, Nouvelle Zélande, , Asie,Canada, en France......un mixe artificiel et hétérogène avec des "habitudes thérapeutiques " très différentes, des spécialités tout aussi différentes et trés peu de spécialistes de la thrombose.
La lecture des "supplementary" est édifiante à ce sujet.(https://www.nejm.org/doi/suppl/10.1056/NEJMoa2105911/suppl_file/nejmoa2105911_appendix.pdf
Le premier article se concentre sur les patients atteints d'une maladie grave et l'autre sur ceux atteints d'une maladie modérée, tous les deux en réanimation. Dans les deux articles, les bénéfices et risques potentiels de l'héparine à dose thérapeutique ou de l'HBPM (cette dernière étant utilisée chez > 90 % des patients des deux groupes) sont évalués par rapport à la thromboprophylaxie standard.
https://www-nejm-org.proxy.insermbiblio.inist.fr/doi/full/10.1056/NEJMe2111151Article 1 : Therapeutic Anticoagulation with Heparin in Noncritically Ill Patients with Covid-19 The ATTACC, ACTIV-4a, and REMAP-CAP Investigators*,N Engl J Med 2021;385:790-802.,Article 1.Contexte : La thrombose et l'inflammation peuvent contribuer au risque de décès et de complications chez les patients atteints de la maladie à coronavirus 2019 (Covid-19). Nous avons émis l'hypothèse que l'anticoagulation à dose thérapeutique pourrait améliorer les résultats chez les patients non gravement malades hospitalisés avec Covid-19.
MÉTHODES
Dans cet essai contrôlé ouvert, adaptatif, multiplateforme, nous avons assigné au hasard des patients hospitalisés pour Covid-19 et qui n'étaient pas gravement malades (ce qui était défini comme une absence de soutien des organes au niveau des soins intensifs au moment de l'inscription) pour recevoir de manière pragmatique des schémas thérapeutiques définis d'anticoagulation à dose thérapeutique avec de l'héparine ou de thromboprophylaxie pharmacologique en soins habituels. Le critère de jugement principal était le nombre de jours sans soutien d'organes, évalué sur une échelle ordinale qui combinait la mort à l'hôpital (une valeur de −1) et le nombre de jours sans soutien d'organes cardiovasculaires ou respiratoires jusqu'au jour 21 chez les patients ayant survécu à sortie de l'hôpital. Ce résultat a été évalué à l'aide d'un modèle statistique bayésien pour tous les patients et selon le niveau de d- dimère de base .
RÉSULTATS
L'essai a été arrêté lorsque les critères prédéfinis de supériorité de l'anticoagulation à dose thérapeutique étaient remplis. Parmi les 2 219 patients de l'analyse finale, la probabilité que l'anticoagulation à dose thérapeutique augmente le nombre de jours sans soutien organique par rapport à la thromboprophylaxie en soins habituels était de 98,6 % (rapport de cotes ajusté, 1,27 ; intervalle de crédibilité à 95 %, 1,03 à 1,58). La différence absolue ajustée de survie entre les groupes jusqu'à la sortie de l'hôpital sans soutien organique en faveur d'une anticoagulation à dose thérapeutique était de 4,0 points de pourcentage (intervalle de crédibilité à 95 %, 0,5 à 7,2). La probabilité finale de la supériorité de l'anticoagulation à dose thérapeutique par rapport à la thromboprophylaxie habituelle était de 97,3 % dans la cohorte des d- dimères élevés, de 92,9 % dans la cohorte des d- dimères faibles et de 97,3 % dans la cohorte inconnue.cohorte d- dimères. Des saignements majeurs sont survenus chez 1,9 % des patients recevant une anticoagulation à dose thérapeutique et chez 0,9 % de ceux recevant une thromboprophylaxie.
CONCLUSION
Chez les patients non gravement malades atteints de Covid-19, une stratégie initiale d'anticoagulation à dose thérapeutique avec de l'héparine ou HBPM a augmenté la probabilité de survie à la sortie de l'hôpital avec une utilisation réduite de l'assistance des organes cardiovasculaires ou respiratoires par rapport à la thromboprophylaxie habituelle.
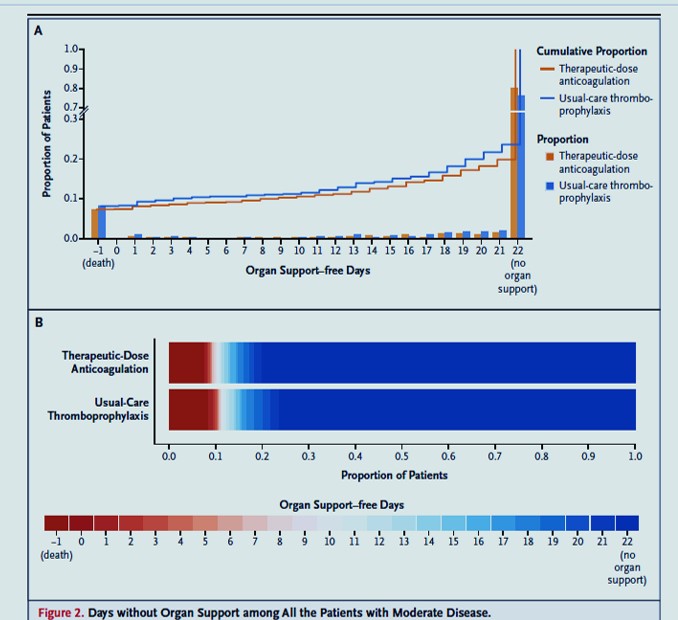 Jours sans soutien d'organes chez tous les patients atteints d'une maladie modérée.
Jours sans soutien d'organes chez tous les patients atteints d'une maladie modérée.
Le panneau A montre la distribution des jours sans soutien d'organes parmi tous les patients atteints d'une maladie modérée. L'échelle ordinale comprend un score de –1 (décès à l'hôpital, le pire résultat possible), un score de 0 à 21 (le nombre de jours de vie sans soutien d'organe) et un score de 22 (survie jusqu'à la sortie de l'hôpital sans reçu de soutien d'organe, le meilleur résultat possible). La différence de hauteur des deux courbes en tout point représente la différence de probabilité cumulée d'avoir une valeur pour les jours sans support d'organe inférieure ou égale à ce point sur l'axe des x. Le panneau B montre le nombre de jours sans soutien d'organe sous forme de proportions empilées horizontalement de patients dans les deux groupes de traitement, avec les résultats possibles suivants : décès à l'hôpital avec ou sans réception d'un soutien d'organe (rouge foncé, le pire résultat possible, correspondant à un score de -1 sur l'échelle ordinale) ; survie avec soutien d'organe fourni dans une unité de soins intensifs (USI) (gradient de couleur rouge à bleu basé sur le nombre de jours de vie sans soutien d'organe ; résultat intermédiaire, correspondant à un score de 0 à 21 sur l'échelle ordinale) ; et la survie jusqu'à la sortie de l'hôpital sans soutien d'organe au niveau de l'USI (bleu foncé, le meilleur résultat possible, correspondant à un score de 22 sur l'échelle ordinale).
DISCUSSIONChez les patients non gravement malades hospitalisés avec Covid-19, l'anticoagulation à dose thérapeutique avec de l'héparine (le plus souvent, de l'héparine de bas poids moléculaire) a augmenté la probabilité de survie jusqu'à la sortie de l'hôpital avec un besoin réduit de soutien des organes au niveau des soins intensifs à 21 jours par rapport avec une thromboprophylaxie habituelle. L'anticoagulation à dose thérapeutique a été bénéfique quelle que soit la ligne de base du patient d-niveau de dimère. Les saignements majeurs sont survenus plus fréquemment dans le groupe anticoagulant (1,9 % contre 0,9 %). Sur la base de ces résultats, pour 1000 patients hospitalisés atteints d'une maladie modérée, une stratégie initiale d'anticoagulation à dose thérapeutique, par rapport à la thromboprophylaxie habituelle, devrait permettre la survie de 40 patients supplémentaires jusqu'à la sortie de l'hôpital sans organe. prise en charge au détriment de 7 événements hémorragiques majeurs supplémentaires. Les avantages absolus du traitement étaient plus apparents dans la cohorte à d- dimères élevés que dans la cohorte à d- dimères faibles . Les patients de la cohorte à d- dimères élevés étaient généralement plus âgés et présentaient une prévalence plus élevée de maladies coexistantes que ceux de la cohorte à d- dimères faibles
Article 2 : Therapeutic Anticoagulation with Heparin in Critically Ill
Patients with Covid-19 The REMAP-CAP, ACTIV-4a, and ATTACC Investigators* Article 2CONTEXTE
La thrombose et l'inflammation peuvent contribuer à la morbidité et à la mortalité chez les patients atteints de la maladie à coronavirus 2019 (Covid-19). Nous avons émis l'hypothèse que l'anticoagulation à dose thérapeutique améliorerait les résultats chez les patients gravement malades atteints de Covid-19.
MÉTHODES
Dans un essai clinique ouvert, adaptatif, multiplateforme et randomisé, des patients gravement malades atteints de Covid-19 sévère ont été assignés au hasard à un schéma pragmatique défini d'anticoagulation à dose thérapeutique avec de l'héparine ou de thromboprophylaxie pharmacologique conformément aux soins habituels locaux. Le critère de jugement principal était le nombre de jours sans soutien d'organes, évalué sur une échelle ordinale qui combinait la mort à l'hôpital (une valeur de −1) et le nombre de jours sans soutien d'organes cardiovasculaires ou respiratoires jusqu'au jour 21 chez les patients ayant survécu à sortie de l'hôpital.
RÉSULTATS
L'essai a été arrêté lorsque le critère prédéfini de futilité était rempli pour l'anticoagulation à dose thérapeutique. Les données sur le critère de jugement principal étaient disponibles pour 1098 patients (534 affectés à l'anticoagulation à dose thérapeutique et 564 affectés à la thromboprophylaxie habituelle). La valeur médiane des jours sans soutien d'organe était de 1 (intervalle interquartile, -1 à 16) parmi les patients assignés à l'anticoagulation à dose thérapeutique et était de 4 (intervalle interquartile, -1 à 16) parmi les patients assignés à la thromboprophylaxie habituelle. (rapport de cotes proportionnel ajusté, 0,83 ; intervalle de crédibilité à 95 %, 0,67 à 1,03 ; probabilité postérieure de futilité [définie comme un rapport de cotes < 1,2], 99,9 %). Le pourcentage de patients ayant survécu à la sortie de l'hôpital était similaire dans les deux groupes (62,7 % et 64,5 %, respectivement ; rapport de cotes ajusté, 0,84 ; intervalle de crédibilité à 95 %, 0. 64 à 1.11). Une hémorragie majeure est survenue chez 3,8% des patients assignés à une anticoagulation à dose thérapeutique et chez 2,3% de ceux assignés à une thromboprophylaxie pharmacologique habituelle.
CONCLUSION
Chez les patients gravement malades atteints de Covid-19, une stratégie initiale d'anticoagulation à dose thérapeutique avec de l'héparine n'a pas entraîné une plus grande probabilité de survie à la sortie de l'hôpital ou un plus grand nombre de jours sans assistance cardiovasculaire ou respiratoire que les soins pharmacologiques habituels. thromboprophylaxie. (Numéros REMAP-CAP, ACTIV-4a et ATTACC ClinicalTrials.gov, NCT02735707.
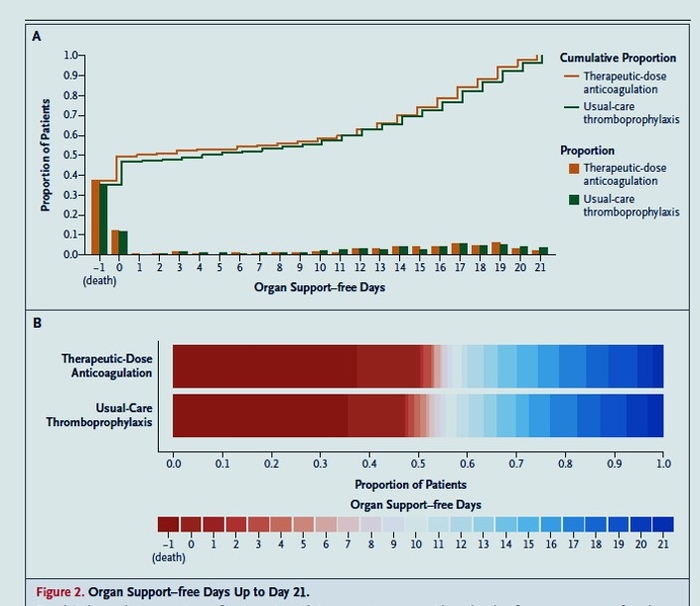 Jours sans soutien d'organes jusqu'au jour 21.
Jours sans soutien d'organes jusqu'au jour 21.
Le panneau A montre les proportions de patients dans chaque groupe d'intervention avec chaque valeur pour les jours sans soutien d'organe, le décès étant indiqué en premier sur l'axe des x (−1). Les courbes qui montent plus lentement indiquent une distribution plus favorable du nombre de jours vivants et sans support d'organes. La hauteur de chaque courbe à -1 indique la mortalité hospitalière associée à chaque intervention. La hauteur de chaque courbe à n'importe quel point de 0 à 21 jours indique la proportion de patients avec ce nombre de jours sans soutien d'organe ou moins (par exemple, à 10 jours, la courbe indique la proportion de patients avec ≤10 jours sans soutien d'organe jours). La différence de hauteur entre les deux courbes en tout point représente la différence de probabilité cumulée d'avoir un nombre de jours sans soutien d'organe inférieur ou égal à ce nombre sur l'axe des x. Le panneau B montre les valeurs des jours sans soutien d'organes sous forme de proportions empilées horizontalement pour chaque groupe d'intervention. Le rouge représente les pires résultats et le bleu les meilleurs résultats. L'odds ratio médian ajusté dans l'analyse principale était de 0,83 (intervalle de crédibilité à 95 %, 0,67 à 1,03 ; probabilité postérieure de futilité, 99,9 %). Parmi les patients de REMAP-CAP, 12 patients assignés à recevoir une anticoagulation à dose thérapeutique et 19 patients assignés à recevoir une thromboprophylaxie pharmacologique de soins habituels ont eu 21 jours sans soutien d'organes ; le soutien cardiovasculaire ou respiratoire que ces patients recevaient au moment de la randomisation a été interrompu dans les 12 heures suivant la randomisation. L'odds ratio médian ajusté dans l'analyse principale était de 0,83 (intervalle de crédibilité à 95 %, 0,67 à 1,03 ; probabilité postérieure de futilité, 99,9 %). Parmi les patients de REMAP-CAP, 12 patients assignés à recevoir une anticoagulation à dose thérapeutique et 19 patients assignés à recevoir une thromboprophylaxie pharmacologique de soins habituels ont eu 21 jours sans soutien d'organes ; le soutien cardiovasculaire ou respiratoire que ces patients recevaient au moment de la randomisation a été interrompu dans les 12 heures suivant la randomisation. L'odds ratio médian ajusté dans l'analyse principale était de 0,83 (intervalle de crédibilité à 95 %, 0,67 à 1,03 ; probabilité postérieure de futilité, 99,9 %). Parmi les patients de REMAP-CAP, 12 patients assignés à recevoir une anticoagulation à dose thérapeutique et 19 patients assignés à recevoir une thromboprophylaxie pharmacologique de soins habituels ont eu 21 jours sans soutien d'organes ; le soutien cardiovasculaire ou respiratoire que ces patients recevaient au moment de la randomisation a été interrompu dans les 12 heures suivant la randomisation. 12 patients assignés à recevoir une anticoagulation à dose thérapeutique et 19 patients assignés à recevoir une thromboprophylaxie pharmacologique en soins habituels ont eu 21 jours sans soutien d'organes ; le soutien cardiovasculaire ou respiratoire que ces patients recevaient au moment de la randomisation a été interrompu dans les 12 heures suivant la randomisation. 12 patients assignés à recevoir une anticoagulation à dose thérapeutique et 19 patients assignés à recevoir une thromboprophylaxie pharmacologique en soins habituels ont eu 21 jours sans soutien d'organes ; le soutien cardiovasculaire ou respiratoire que ces patients recevaient au moment de la randomisation a été interrompu dans les 12 heures suivant la randomisation.DISCUSSION
Dans cet essai randomisé multiplateforme impliquant plus de 1 000 patients gravement malades atteints de Covid-19 confirmé, l'anticoagulation à dose thérapeutique n'a pas augmenté la probabilité de survie à la sortie de l'hôpital ou le nombre de jours sans assistance cardiovasculaire ou respiratoire et a eu un probabilité d'être inférieure à la thromboprophylaxie pharmacologique habituelle. Il y avait une probabilité de 89 % que l'anticoagulation à dose thérapeutique conduise à une probabilité de survie à la sortie de l'hôpital plus faible que la thromboprophylaxie habituelle. Les complications hémorragiques étaient peu fréquentes dans les deux groupes d'intervention. Nos résultats réfutent l'hypothèse selon laquelle l'anticoagulation à dose thérapeutique de routine profite aux patients gravement malades atteints de Covid-19. Cette hypothèse était basée en partie sur des études d'observation qui ont rapporté une association entre l'anticoagulation à dose thérapeutique et l'amélioration des résultats. 14,20,21 De multiples essais randomisés de petite et moyenne taille continuent d'évaluer différentes stratégies d'anticoagulation dans le Covid-19
SYNTHESE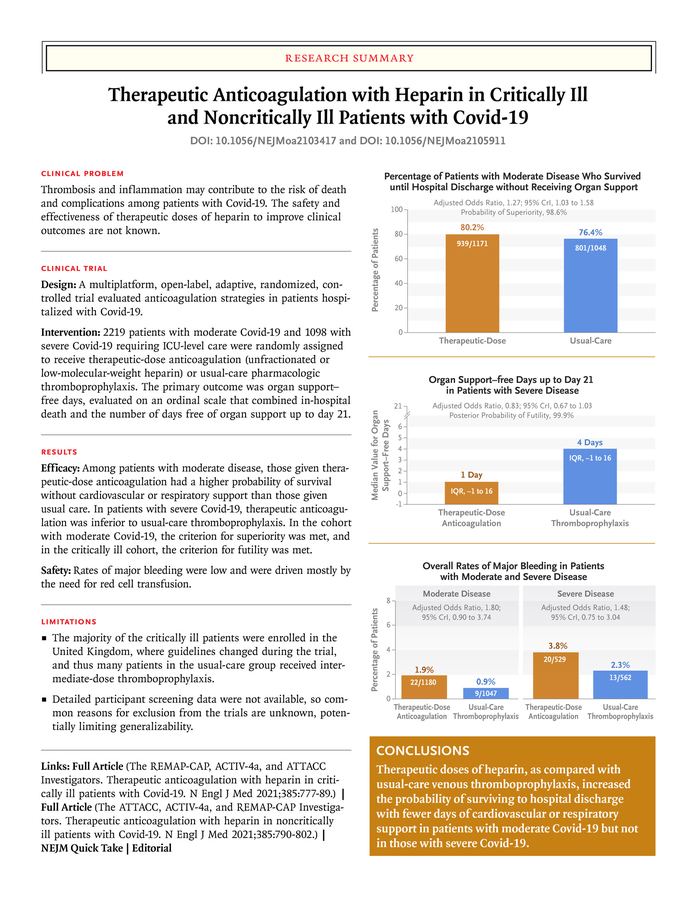
Commentaires
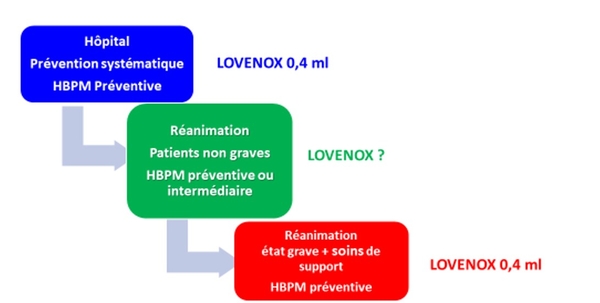
Ces deux études par les mêmes groupes différencient la prévention de la MTEV chez des patients en réanimation en état critique et des patients en réanimations sans soins de supports.Les patients les plus "lourds" doivent bénéficirer d'une prévention de la MTEV classique par HBPM préventive. Les autres justifieraient d'une prévention de la MTEV à dose curative. Ces deux articles rejoignent les recommandations du GIHP en Avril 2020, tout au moins en partie. De plus différentes études sur cette même thématique ne nous éclarent pas vraiement mais sont en faveur des HBPM à dose préventive dans tous les cas de figure pour la prévention de la MTEV au décours de la Covid-19
De plus différentes études sur cette même thématique ne nous éclarent pas vraiement mais sont en faveur des HBPM à dose préventive dans tous les cas de figure pour la prévention de la MTEV au décours de la Covid-19
Les principaux résultats étaient que l'héparine à dose thérapeutique ou l'HBPM n'améliorait pas le critère de jugement principal des jours sans soutien organique chez les patients gravement malades et était associée à plus de complications hémorragiques majeures que la prophylaxie habituelle (3,8 % contre 2,3 %). En revanche, chez les patients modérément malades, l'héparine à dose thérapeutique ou l'HBPM semblait augmenter la probabilité de survie jusqu'à la sortie de l'hôpital avec un besoin réduit de soutien organique.Hugo Ten Cate ; "Comment pouvons-nous concilier ces différents résultats dans différentes populations ? Un facteur peut être que chez les patients gravement malades, les dommages thrombotiques et inflammatoires sous-jacents peuvent avoir été trop avancés pour avoir été influencés par des doses plus élevées d'héparines. En cas de Covid-19 sévère, la formation de thrombus est entraînée par un orchestre de cytokines, de complément activé, de plaquettes, de cellules endothéliales et inflammatoires et de microvésicules qui fournissent une surface catalytique efficace pour les réactions de coagulation. Ces complexes liés à la surface et la thrombine liée à la fibrine sont assez résistants à l'inhibition par l'antithrombine, le cofacteur clé de l'héparine et de l'HBPM. Si nous supposons que de tels mécanismes sont légèrement moins actifs chez les patients atteints d'une maladie modérée, cela pourrait aider à expliquer le bénéfice observé de la thromboprophylaxie chez les patients non gravement malades."On peut cependant shématiser les choses ainsi :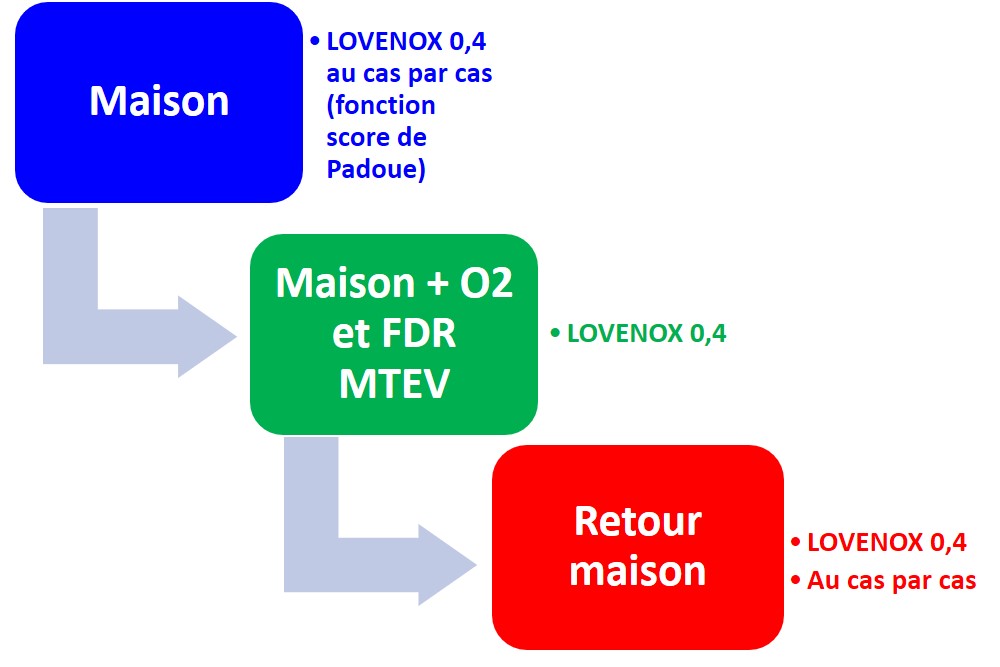
 Il faut surtout pour la prévention à dose intermédiare ou curative mettre en place des curseurs de risque dont le risque hémorragique dans une population qui reste très hétérogène. Quand on caonnaît le risque hémorragique de la prévention "banale" de la MTEV en médecine et en chirurgie chez des patients beuacoup moins grave,
Il faut surtout pour la prévention à dose intermédiare ou curative mettre en place des curseurs de risque dont le risque hémorragique dans une population qui reste très hétérogène. Quand on caonnaît le risque hémorragique de la prévention "banale" de la MTEV en médecine et en chirurgie chez des patients beuacoup moins grave,
Curseur du choix de la dose d' HBPM en prévention de la MTEV au décours de la Covid-19
- Facteurs de co morbidités présents : cardio vasculaires, fonction rénale, diabète, plaquettes etc
- Age Un Bilan Hémostase complet est nécessaire pour affiner la dose de l'anticoagulation préventive, tout ne doit pas être basé sur les D Dimères. Alors que faire aujourd'hui ?
Un Bilan Hémostase complet est nécessaire pour affiner la dose de l'anticoagulation préventive, tout ne doit pas être basé sur les D Dimères. Alors que faire aujourd'hui ?
Tous les patients dès lors qu'il sont hospitalisés dans un service de médecine et ou de raanimation doivent bénéficier d'une prévention systématique de la MTEV par une HBPM ou de l'HEPARINE à dose préventive. C'est une certitude absolue. Une incertitude, celle des patients en réanimation à risque intermédiaire : HBPM intermédiaire ou curative ou préventive ? Raisonnablement et en attendant les résultats de Covi-Dose , la décision doit se faire au cas par cas en tenant compte des paramètres sus cités. Le risque hémorragique doit toujours être évalué dans ce contexte, comme le fonction rénale, l'état du patient , ses facteurs de comorbidités etc........
Conclusion de Hugo Ten Cate comme l'a conclu le regretté Ed Salzman dans les débuts de la recherche clinique sur les HBPM « une innovation prometteuse dans le traitement antithrombotique, mais le jury n'est toujours pas là......." adaptable à la question de la prévention de la MTEV au décours de la Covid-19. De plus malgré les signaux d'un bénéfice de l'anticoagulation chez les patients non gravement malades atteints de Covid-19, les médecins doivent faire face aux problèmes clés concernant le manque de compréhension des mécanismes par lesquels l'héparine ou l'HBPM protège (ou non) et la question de savoir si risque de saignement du patient individuel l'emporte sur le bénéfice
(https://www.nejm.org/doi/full/10.1056/NEJMe2111151)WAIT COVI-DOSE !#VACCINE2.0IRC et TINZAPARINE, un pas en avant
 Adieu à la calciparine !
Adieu à la calciparine !Les HBPM ne sont pas anticancéreux : la confirmation définitive
 iconographie : cancer cycle
iconographie : cancer cycle
“La recherche fondamentale ne peut être pratiquée que dans un climat de liberté intellectuelle.”Pierre Joliot
“Chercher n'est pas une chose et trouver une autre, mais le gain de la recherche, c'est la recherche même." Saint Grégoire de Nysse
Efficacy and safety of extended duration to perioperative thromboprophylaxis with low molecular weight heparin on disease-free survival after surgical resection of colorectal cancer (PERIOP-01): multicentre, open label, randomised controlled trial,
Efficacité et sécurité d'une durée prolongée de la thromboprophylaxie périopératoire par héparine de bas poids moléculaire sur la survie sans maladie après résection chirurgicale du cancer colorectal (PERIOP-01) : essai multicentrique, ouvert et contrôlé randomisé
Rebecca C Auer et Coll, BMJ 2022; 378 doi: https://doi.org/10.1136/bmj-2022-071375 (Published 13 September 2022)Cite this as: BMJ 2022;378:e071375
Objectif
Déterminer l'efficacité et l'innocuité d'une thromboprophylaxie périopératoire prolongée par héparine de bas poids moléculaire lors de l'évaluation de la survie sans maladie chez les patients subissant une résection pour cancer colorectal.Conception
Essai multicentrique, ouvert, contrôlé randomisé.12 hôpitaux du Québec et de l'Ontario, Canada, entre le 25 octobre 2011 et le 31 décembre 2020.Participants 614 adultes (âge ≥ 18 ans) étaient éligibles avec un adénocarcinome invasif du côlon ou du rectum confirmé pathologiquement, aucun signe de maladie métastatique, une concentration d'hémoglobine ≥ 8 g/dL et devaient subir une résection chirurgicale.Interventions
Attribution aléatoire à une thromboprophylaxie de durée prolongée utilisant de la tinzaparine sous-cutanée quotidienne à 4500 UI, commençant à la décision d'opérer et se poursuivant pendant 56 jours après l'opération, par rapport à la thromboprophylaxie postopératoire en milieu hospitalier uniquement.Principaux critères de jugement
Le critère de jugement principal était la survie sans maladie à trois ans, définie comme la survie sans récidive locorégionale, métastases à distance, deuxième primaire (même cancer), deuxième primaire (autre cancer) ou décès. Les critères de jugement secondaires comprenaient la thromboembolie veineuse, les complications hémorragiques majeures postopératoires et la survie globale à cinq ans. Les analyses ont été faites dans la population en intention de traiter.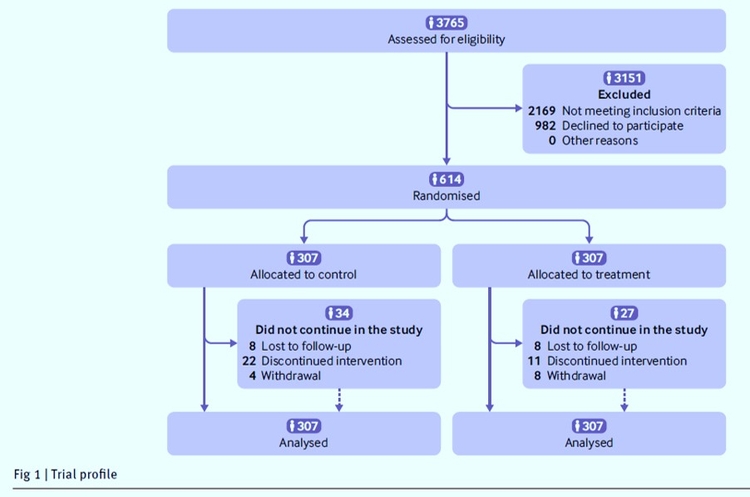
 Résultats
Résultats
L'essai a arrêté le recrutement prématurément après l'analyse intermédiaire de futilité. Le critère de jugement principal est survenu chez 235 (77 %) des 307 patients du groupe de durée prolongée et chez 243 (79 %) des 307 patients du groupe de thromboprophylaxie à l'hôpital (risque relatif 1,1, intervalle de confiance à 95 % de 0,90 à 1,33 ; P= 0.4). Une thromboembolie veineuse postopératoire est survenue chez cinq patients (2 %) dans le groupe durée prolongée et chez quatre patients (1 %) dans le groupe thromboprophylaxie hospitalière (P = 0,8). Une hémorragie majeure liée à la chirurgie au cours de la première semaine postopératoire a été signalée chez une personne (<1 %) dans la durée prolongée et chez six personnes (2 %) dans le groupe thromboprophylaxie à l'hôpital (P = 0,1).Conclusions
La durée prolongée de l'anticoagulation périopératoire avec la tinzaparine n'a pas amélioré la survie sans maladie ou la survie globale chez les patients atteints d'un cancer colorectal subissant une résection chirurgicale par rapport à la thromboprophylaxie postopératoire en hospitalisation seule. Les incidences de thromboembolie veineuse et d'hémorragie majeure postopératoire étaient faibles et similaires entre les groupes.
Qu'est-ce qu'on sait déjà à ce sujet
L'héparine de bas poids moléculaire atténue les métastases cancéreuses dans des modèles précliniques et a été reproduite dans de nombreux modèles animaux
Cet effet ne s'est pas traduit par une réduction des métastases ou une amélioration des résultats du cancer chez les patients
La période périopératoire pourrait être le cadre idéal pour étudier les effets antimétastatiques de l'héparine de bas poids moléculaire, car la chirurgie entraîne un état d'hypercoagulabilité et une incapacité à éliminer la maladie micrométastatique, entraînant une récidive potentielle du cancer et une pire survie.
Ce que cette étude ajoute
La durée prolongée de la thromboprophylaxie périopératoire avec la tinzaparine n'entraîne pas d'amélioration de la survie sans maladie à trois ans par rapport à la thromboprophylaxie à l'hôpital chez les patients atteints d'un cancer colorectal invasif localisé sans signe de maladie métastatique qui étaient éligibles pour subir une résection chirurgicale
Les taux de thromboembolie veineuse et de complications hémorragiques majeures postopératoires étaient faibles dans cette population de patients et similaires entre les groupes
Retour en arrière.....du temps où on croyait aux vertus anti tumorales des HBPM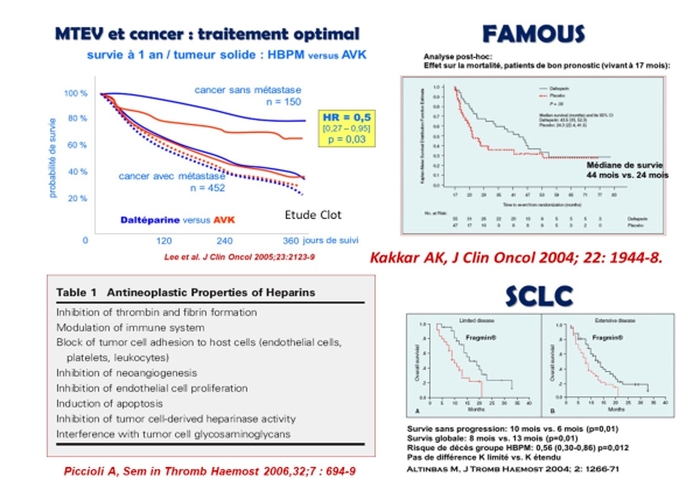
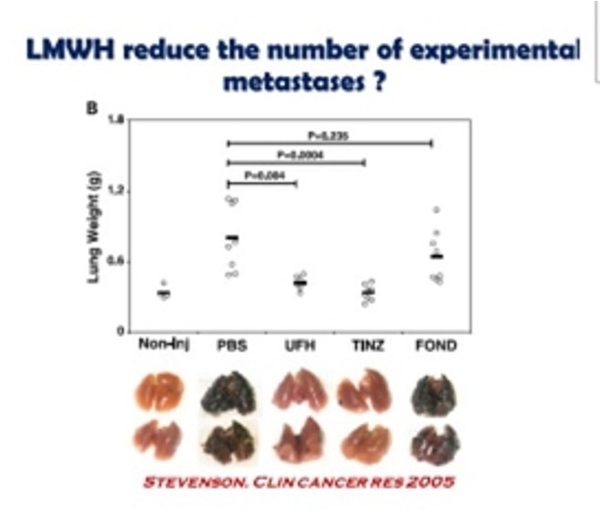
CommentaireGuy Meyer a été le premier (une fois encore) a démontrer que les HBPM n'avaient pas de proriétés anti carcinologioques dans l'étude TILT sur le cancer du poumon. Résultats de l'étude TILT publiés en 2018
Effet anti-tumoral de l'héparine de bas poids moléculaire dans le cancer pulmonaire localisé : un essai clinique de phase III, Tilt Trial, Guy Meyer et Coll, Eur Respir J
.4 octobre 2018;52(4):1801220. doi : 10.1183/13993003.01220-2018.
https://erj.ersjournals.com/content/52/4/1801220.long
Article libre d'accés
Voici le résumé de cet article...qui a écrit l'histoire celle de la saga HBPM/MTEV/Cancer
Les propriétés anti-tumorales et anti-métastatiques des héparines n'ont pas été testées chez les patients atteints d'un cancer à un stade précoce. L'impact de la tinzaparine sur la survie des patients atteints d'un cancer du poumon non à petites cellules (NSCLC) réséqué a été étudié.Les patients atteints d'un CPNPC de stade I, II ou IIIA complètement réséqué ont été répartis au hasard pour recevoir de la tinzaparine sous-cutanée 100 UI·kg −1 une fois par jour pendant 12 semaines ou aucun traitement en plus des soins standards. L'essai était ouvert avec une décision centrale en aveugle sur les résultats de l'étude. Le critère de jugement principal était la survie globale.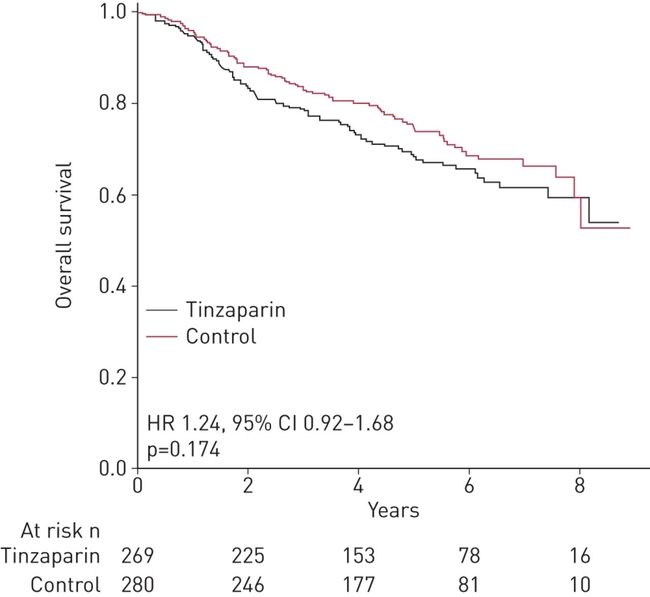 Survie globale dans la population en intention de traiter. Estimations de Kaplan-Meier de la survie globale selon le groupe de traitement dans la population en intention de traiter. La survie globale à 5 ans a été estimée à 68,2 % (IC à 95 % 62,5–74,4 %) dans le groupe tinzaparine contre 74,2 % (IC à 95 % 68,9–79,9 %) dans le groupe témoin. La valeur de p a été calculée à l'aide du test du log-rank. HR : rapport de risque.Chez 549 patients randomisés pour recevoir la tinzaparine (n = 269) ou le groupe témoin (n = 280), l'âge moyen ± sd était de 61,6 ± 8,9 ans, 190 (34,6 %) patients avaient une maladie de stade II-III et 220 (40,1 %) patients ont reçu chimiothérapie adjuvante. Le suivi médian était de 5,7 ans. Il n'y avait pas de différence significative dans la survie globale entre les groupes (risque relatif (HR) 1,24, IC à 95 % 0,92-1,68 ; p = 0,17). Il n'y avait aucune différence dans l'incidence cumulée des récidives entre les groupes (sous-distribution HR 0,94, IC à 95 % 0,68-1,30 ; p = 0,70).La tinzaparine adjuvante n'a eu aucun impact détectable sur la survie globale et sans récidive des patients atteints d'un CPNPC de stade I-IIIA complètement réséqué. Ces résultats ne supportent pas une évaluation clinique plus poussée des HBPM en tant qu'agents anti-tumoraux.
Survie globale dans la population en intention de traiter. Estimations de Kaplan-Meier de la survie globale selon le groupe de traitement dans la population en intention de traiter. La survie globale à 5 ans a été estimée à 68,2 % (IC à 95 % 62,5–74,4 %) dans le groupe tinzaparine contre 74,2 % (IC à 95 % 68,9–79,9 %) dans le groupe témoin. La valeur de p a été calculée à l'aide du test du log-rank. HR : rapport de risque.Chez 549 patients randomisés pour recevoir la tinzaparine (n = 269) ou le groupe témoin (n = 280), l'âge moyen ± sd était de 61,6 ± 8,9 ans, 190 (34,6 %) patients avaient une maladie de stade II-III et 220 (40,1 %) patients ont reçu chimiothérapie adjuvante. Le suivi médian était de 5,7 ans. Il n'y avait pas de différence significative dans la survie globale entre les groupes (risque relatif (HR) 1,24, IC à 95 % 0,92-1,68 ; p = 0,17). Il n'y avait aucune différence dans l'incidence cumulée des récidives entre les groupes (sous-distribution HR 0,94, IC à 95 % 0,68-1,30 ; p = 0,70).La tinzaparine adjuvante n'a eu aucun impact détectable sur la survie globale et sans récidive des patients atteints d'un CPNPC de stade I-IIIA complètement réséqué. Ces résultats ne supportent pas une évaluation clinique plus poussée des HBPM en tant qu'agents anti-tumoraux.
L'étude PERIOP-O1 (CANADA) ne fait que confirmer ce que l'on savait pour le cancer du poumon dans le cancer du colon.
Ce qu'il faut retenir définitivement : aucun anticoagulant (Héparine, HBPM, AVK ,AOD, Fondaparinux) n'ont un effet anticarcinologique. Aucun d'eux n'augmentent la survie des patients atteints de cancer. Ils traitent la MTEV complication du cancer , mais ils ne traitent pas le cancer.
En 2020 l'équipe de Sainté Etienne, Silvy Laporte and Co publie une méta anlyse sur ce sujet :
Malgré des données expérimentales à l'appui et des résultats cliniques précoces, l'effet antitumoral prometteur des HBPM chez les patients atteints de cancer s'est progressivement estompé au fil du temps vers une absence d'impact sur la survie globale. Ce résultat suggère un "p-hacking" et un rapport sélectif des résultats positifs des analyses de sous-groupes post hoc dans les premières études.
L'outil de méta-analyse cumulative permet de mettre en évidence précocement
l'absence d'effet antitumoral des HBPM sur le la survie des patients atteints de cancer et la stabilité de cette résultat depuis plusieurs années.
On doit refermer la page HBPM et activité anticarcinologique de manière définitive.
A savoirRémission ou rémission complète ?
Au cours de la prise en charge médicale d’un cancer, différents bilans sont pratiqués pour évaluer le résultat des traitements. Et ce jusqu’à la rémission complète, lorsque plus aucun examen ne montre la trace d’un quelconque résidu de cancer.Mais, même à ce stade, le malade n’est pas nécessairement au bout de ses peines, car un résultat d'examen "normal" peut avoir deux significations.* Soit toutes les cellules cancéreuses ont été éliminées ou détruites. Aucune récidive ne se manifestera ultérieurement et le malade est définitivement guéri.
* Soit quelques cellules malignes ont survécu, mais elles sont trop petites pour être détectées quels que soient les examens pratiqués. Au fil des multiplications de ces cellules cancéreuses résiduelles, la maladie va tôt ou tard récidiver.
Même si cela semble parfois difficile à admettre, la rémission ne permet donc pas nécessairement d’interrompre les traitements. C'est cependant une étape importante qui doit encourager la poursuite des traitements, puisqu’on peut tabler sur une efficacité démontrée.Rémission complète ou guérison ?
Pour déterminer si une rémission complète est ou non synonyme de guérison, il n'y a qu'une seule solution : attendre et surveiller. Au fil du temps, si aucune récidive du cancer ne se manifeste, on considérera que la guérison est définitive.
Combien de temps faudra-t-il attendre avant de parler de guérison ?
Tout dépend du type de cancer. Arbitrairement, la barre a été fixée à 5 ans, mais il n’est pas toujours nécessaire de patienter aussi longtemps pour parler de guérison. À l’inverse, dans de rares cas, une récidive reste possible après plus de 5 ans. Demandez à votre médecin ce qu’il en est pour votre cas particulier. En règle générale, plus une rémission se prolonge, plus il y a de chances d’être définitivement guéri.
https://www.cancer.be/les-cancers/r-mission-de-quoi-s-agit-ilA LIREObésité et HBPM
 "Peut-être qu'en le pratiquant jeune, j'aurais pu faire du sumo, j'avais la taille nécessaire, et le poids, ça s'acquiert." Jacques Chirac
"Peut-être qu'en le pratiquant jeune, j'aurais pu faire du sumo, j'avais la taille nécessaire, et le poids, ça s'acquiert." Jacques Chirac
"Il n'y a pas de prévention efficace dans la demi-mesure." PL Richard
La prévention de la MTEV chez l'obése en général et en cas de chirurgie bariatrique justifie d'une adaptation posologique, nous allons essayer d'y voir plus clair. Les rcommandations récentes de l'ISTH ont permis une avancée importante. (https://medvasc.info/1387-aod-et-obesite)
Analyse article : Optimal enoxaparin dosing strategies for venous thromboembolism prophylaxis and treatment of high body weight patients, Annalise M. Martin, et Coll, In Press, Journal Pre-proof, Disponible en ligne le 22 septembre 2021, https://www-sciencedirect-com.proxy.insermbiblio.inist.fr/science/article/pii/S0049384821004552Objectif
L'obésité est un facteur de risque de développer une maladie thromboembolique veineuse (MTEV). La posologie optimale d'énoxaparine n'a pas été établie dans la population obèse.l'objectif de cette étude était d'étudier les résultats cliniques et les complications de l'énoxaparine chez les patients obèses.
Méthodes
Une étude observationnelle rétrospective monocentrique portant sur des patients obèses traités par énoxaparine pour une MTEV ( n = 47) utilisant une dose stratifiée selon l'indice de masse corporelle (IMC), une thromboprophylaxie ( n = 46) et des témoins non obèses ( n = 20) a été effectué. L'Anti-Xa a été utilisé pour mesurer l'efficacité de l'énoxaparine.
A signaler un collectif faible dans cette étude Australienne.L'Australie est définitivement une nation sportive et pourtant 63,4% de la population est obèse ou en surpoids. Un véritable fléau !!!!Résultats
Les patients avec un IMC médian de 36,3 kg/m 2 (intervalle de 30 à 52,7) et un poids médian de 136 kg (intervalle de 68 à 240) ont reçu de l'énoxaparine thérapeutique à une dose médiane de 120 mg BID (intervalle de 60 à 200). Un niveau médian d'anti-Xa ciblé de 0,79 (IC à 95 % 0,72 à 1,03) UI/mL a été atteint chez 58 % des patients. Une réduction ou une augmentation de la dose était nécessaire chez 25 % et 16 % des patients respectivement. Une hémorragie légère ou majeure, ou TEV, est survenue chez 10 %, 2 % et 2 % des patients respectivement.
Les patients d'un poids médian de 160 kg (extrêmes 130–245) ont reçu une thromboprophylaxie avec 40 mg BID d'énoxaparine. Un anti-Xa médian ciblé de 0,22 UI/mL (IC à 95 % 0,19-0,24) a été atteint chez 59 % des patients. Une hémorragie légère a été observée dans 2 % des cas, tandis qu'aucun n'a développé d'hémorragie majeure ou de TEV.
Les patients témoins qui ont reçu 40 mg d'énoxaparine par jour n'ont pas développé de MTEV ; 5% ont eu des événements hémorragiques mineurs.
Conclusion
Le schéma posologique d'énoxaparine thérapeutique stratifié selon l'IMC est un traitement sûr et efficace chez les patients obèses. Un dosage fixe sans surveillance peut ne pas être approprié. La thromboprophylaxie avec 40 mg BID chez les patients obèses a été efficace pour prévenir la MTEV sans saignement excessif par rapport aux patients témoins.
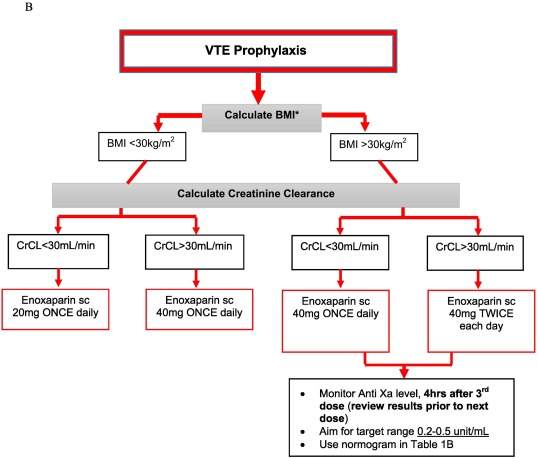
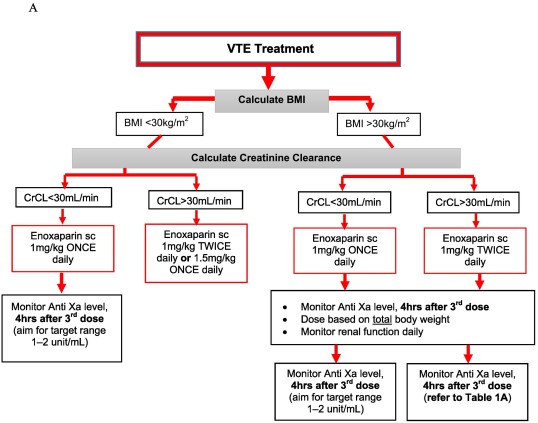
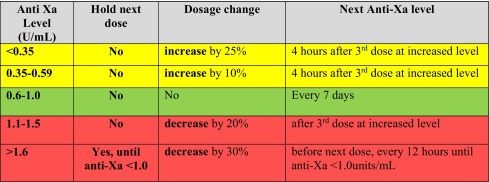 Ajustement posologique des doses thérapeutiques d'énoxaparine en utilisant l' Actvivité Xa chez les patients obèses pesant 100-250 kg, modifié de Netescue et al . Surveillance fréquente conseillée en cas d'insuffisance rénale et de détérioration clinique
Ajustement posologique des doses thérapeutiques d'énoxaparine en utilisant l' Actvivité Xa chez les patients obèses pesant 100-250 kg, modifié de Netescue et al . Surveillance fréquente conseillée en cas d'insuffisance rénale et de détérioration clinique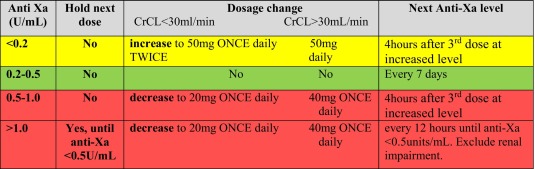 Ajustement posologique des doses prophylactiques d'énoxaparine en utilisant l'Actvité Anti Xa chez les patients pesant entre 100 et 250 kg Guide des taux de circulants pour l'ajustement du dosage de l'énoxaparine.
Ajustement posologique des doses prophylactiques d'énoxaparine en utilisant l'Actvité Anti Xa chez les patients pesant entre 100 et 250 kg Guide des taux de circulants pour l'ajustement du dosage de l'énoxaparine.
CommentaireLes récentes recommandations sur cette thématique par l'ISTH sont claires- Nous suggérons de ne pas utiliser l'AOD pour le traitement ou la prévention de la MTEV dans le cadre aigu après une chirurgie bariatrique (en raison des craintes d'une diminution de l'absorption), et à la place, d'initier ces patients sous anticoagulation parentérale au début de la phase postchirurgicale.
- Nous suggérons que le passage aux AVK ou aux AOD peut être envisagé après au moins 4 semaines de traitement parentéral, et si c'est le cas, suggérons d'obtenir un niveau minimal d'AOD pour vérifier l'absorption et la biodisponibilité du médicament.
Le rôle des HBPM et du Fondaparinux prend toute leur importance en prévention de la MTEV en cas d'obésité et de chirurgie bariatrique dans la prévention de la MTEV. Dans l'étude présentée c'est l'enoxaparine qui est utilisée. Une posologie à 0.40 X 2 est la solution si la Cliarance Créatinie est > 30 ml/mn, en dessous le Lovenox 0.4 à une injection est recommandée
A noter que TOUTES les HBPM peuvent être utilisées dans cette indication
L' Actvité AntiXa apparaît comme importante dans cet article chez l'obése en prévention et à titre thérapeutique pour le Lovexox mais la plupart des recommandations ne vont pas dans cette direction, notamment les recommandations inter sociétés sur la MTEV et avec raisonNous proposons le schéma suivant en intégrant la chirurgie bariatrique (La Check List de Médecine Vasculairee 2020, (Ed Doin)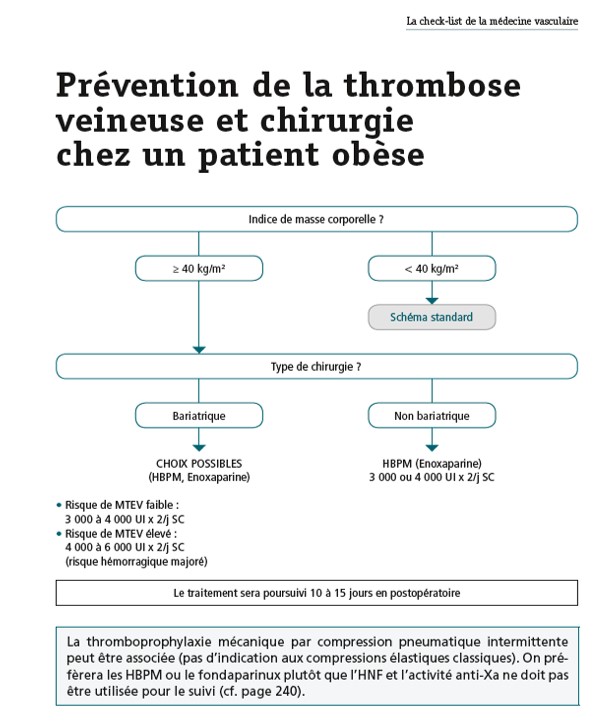
En fait la place de l'Actvité Anti Xa doit se faire uniquement au cas par cas chez des sujets fragiles, à sur-risque hémorragique ou de MTEV en en surpoids majeur (BMI > 45, > 50 et plus) . En pratique quotidienne cela est exceptionnel mais il faut savoir y penser.Pour en savoir plus sur le suivi des anticoagulants en général
https://www.hug.ch/sites/interhug/files/structures/pharmacologie_et_toxicologie_cliniques/documents/anticoagcarte.pdf#VACCINE2.0Récidive MTEV/Cancer
 HBPM ou AOD ?
HBPM ou AOD ?Relais inter anticoagulants
 Relais possible mais pas n'importe comment
Relais possible mais pas n'importe comment
Traitement des TVS mise au point
 TVS nouvelles données thérapeutiques !
TVS nouvelles données thérapeutiques !

