AOD
-
Hémodialyse et AOD
 Une anticoagulation plus simple
Une anticoagulation plus simple -
INNOVTE CAT/T CEREBRALES
 Des incertitudes persistent mais moins !
Des incertitudes persistent mais moins ! -
IRC et anticoagulants
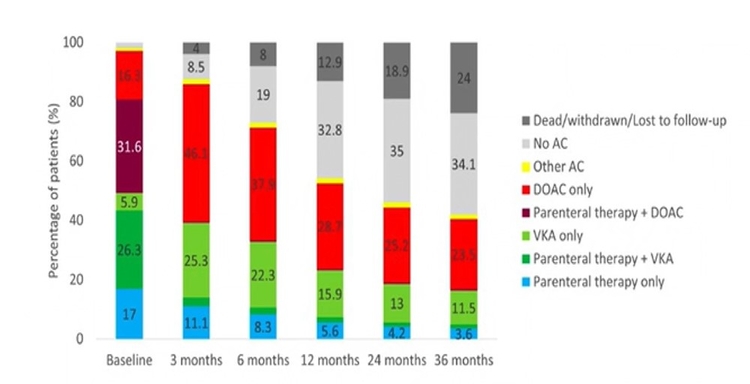
 IRCT et AOD : ça avance
IRCT et AOD : ça avance -
ISTH 2022 en avant première : AOD/AVK Garfield-VTE
 "Garfield, Tome 60 : La haine du lundi de Jim Davis
"Garfield, Tome 60 : La haine du lundi de Jim Davis
[Jon] Tu sais ce que je pense ?
[Garfield] Sûrement pas. Même mon cerveau a ses exigences."
Efficacité comparative des anticoagulants oraux dans la maladie thromboembolique veineuse : analyse pendant le traitement dans GARFIELD-VTE, S. Haas , H. Bounameaux , AE Farjat , W. Ageno , JI Weitz , SZ Goldhaber , AGG Turpie , S. Goto , P. Angchaisuksi , P. MacCallum , H. Ten Cate , E. Panchenko , M. Carrier , CJ Sanchez Dias , H. Gibbs , P. Jansky , G. Kayani , S. Schellong , P. Prandoni , AK Kakkar , pour le compte des investigateurs GARFIELD-VTE
Remarque préliminaire sur le registre Garfield

Contexte :
Les anticoagulants oraux directs (AOD) offrent une alternative sûre et efficace aux antagonistes de la vitamine K (AVK) pour le traitement de la MTEV , comme le montre une précédente analyse d'efficacité comparative en intention de traiter. Cependant, l'analyse pendant le traitement est impérative dans les études observationnelles car la durée et le choix de l'anticoagulation sont à la discrétion des investigateurs.Objectifs :
Comparer l'efficacité des AOD et des AVK sur les résultats à 12 mois chez les patients atteints de TEV à l'aide d'une analyse en cours de traitement.Méthodes :
GARFIELD-VTE (ClinicalTrials.gov : NCT02155491) est une étude globale, prospective et non interventionnelle des pratiques de traitement dans le monde réel. Cette analyse en cours de traitement a inclus 8 034 patients traités soit par AVK (n = 3 043, 37,9 %) soit par AOD (n = 4 991, 62,1 %), avec ou sans pontage par anticoagulation parentérale. L'effet causal du traitement a été estimé à l'aide de modèles structurels marginaux avec des pondérations de probabilité inverses pour tenir compte de la nature variable dans le temps de l'exposition et des facteurs de confusion, et pour corriger l'effet d'une hémorragie majeure sur l'abandon.Résultats:
Après ajustement pour les caractéristiques de base, la mortalité toutes causes confondues était significativement plus faible avec les AOD qu'avec les AVK (risque relatif [HR] : 0,58 ; intervalle de confiance à 95 % [IC] 0,42-0,79, p = 0,001) (Figure 1). Les patients recevant des AVK étaient plus susceptibles que ceux recevant des AOD de mourir de complications de MTEV (4,9 % contre 2,2 %) ou de saignements (4,9 % contre 0,0 %). Il n'y avait pas de différence significative en termes de MTEV récurrent (HR : 0,74, IC à 95 % 0,55-1,01), d'hémorragie majeure (HR : 0,76, IC à 95 % 0,47-1,24) ou d'hémorragie globale (HR : 0,87, IC à 95 % 0,72-1,05). ) avec AOD ou AVK (Tableau 1). Les patients atteints de atteints d'un cancer actif étaient plus susceptibles de mourir s'ils recevaient un AVK qu'un AOD (52,51 [37,33-73,86] vs 26,52 [19,37-36,29] pour 100 personnes-années, respectivement). Cela était également vrai pour les patients avec MTEV avec insuffisance rénale concomitante (9,97 [7,51-13,23] vs 4,70 [3,25-6.)Conclusions :
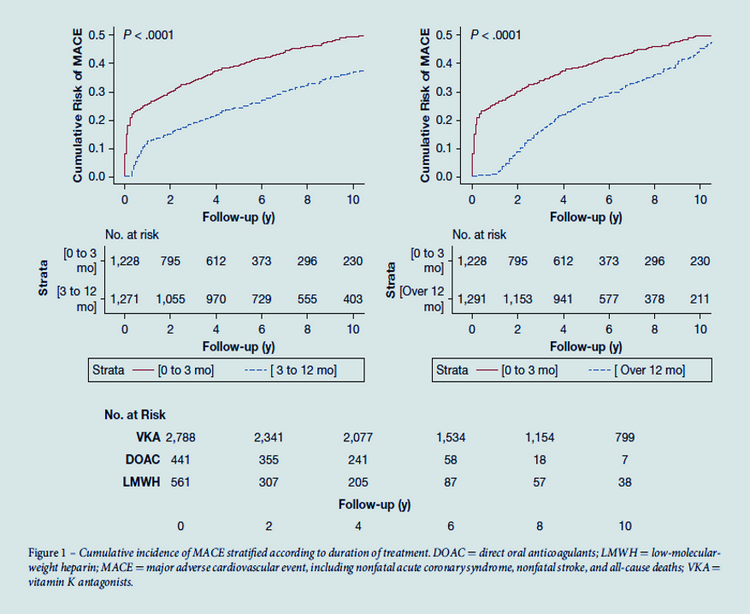
Avec des taux similaires de MTEV récurrentes et d'hémorragies majeures, les AOD étaient associés à des taux réduits de mortalité toutes causes confondues et à une probabilité plus faible de mourir d'une MTEV ou d'une hémorragie mortelle par rapport aux AVK.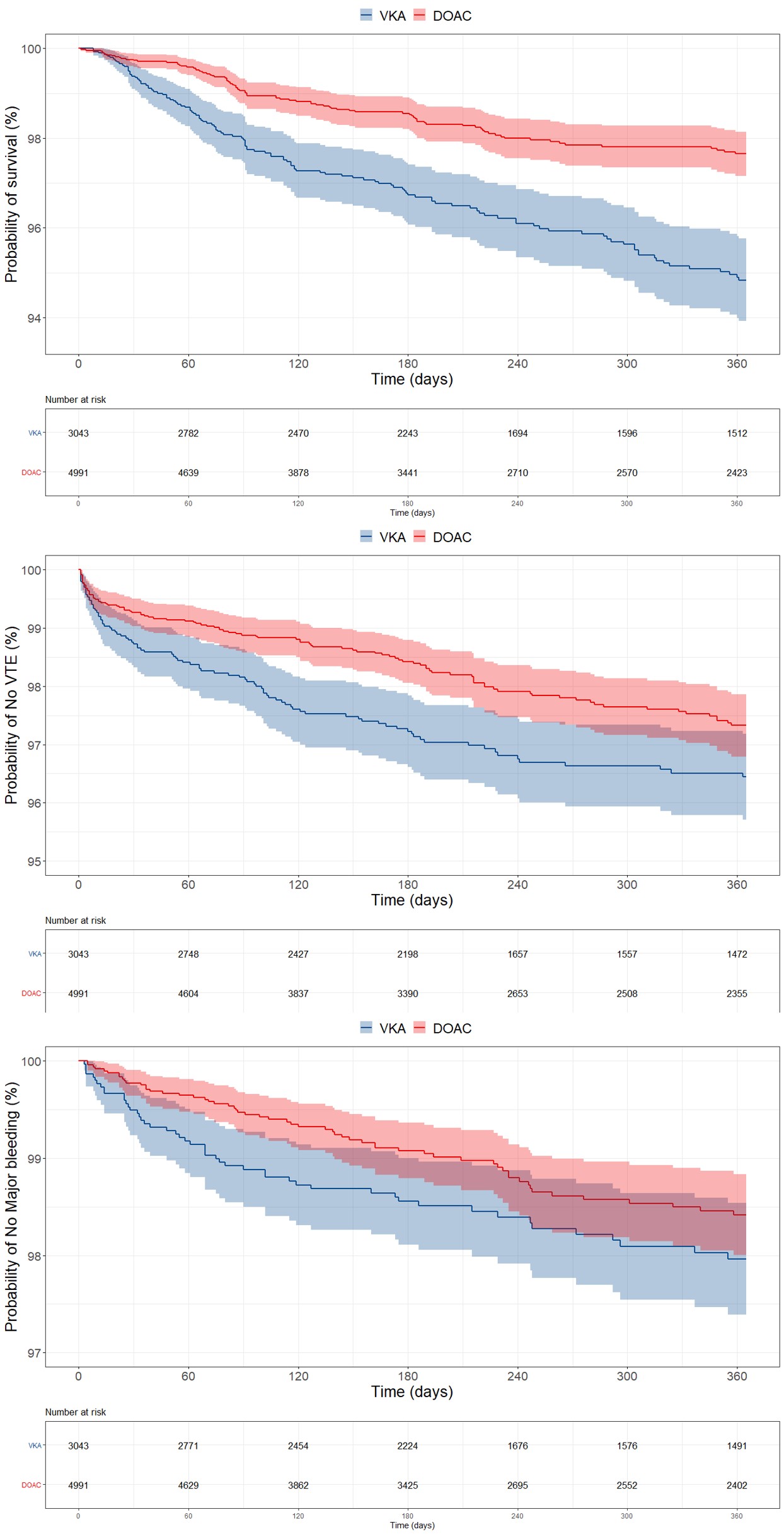 Courbes de Kaplan-Meier pour la mortalité toutes causes confondues, les MTEV récurrentes et les saignements majeurs chez les patients atteint de MTEV recevant des anticoagulants oraux. Abréviations ; AOD : anticoagulant oral direct, AVK : antagoniste de la vitamine K, ETEV : thromboembolie veineuse
Courbes de Kaplan-Meier pour la mortalité toutes causes confondues, les MTEV récurrentes et les saignements majeurs chez les patients atteint de MTEV recevant des anticoagulants oraux. Abréviations ; AOD : anticoagulant oral direct, AVK : antagoniste de la vitamine K, ETEV : thromboembolie veineuseRésultat AVK DOAC FC ajustée* IC à 95 % Valeur P Tarif événement IC à 95 % Tarif événement IC à 95 % Mortalité toutes causes confondues 5,69 4.76-6.79 2.61 2.12-3.20 0,58 0,42-0,79 0,001 TEV récurrent 4.32 15h52-17h30 2,97 2.44-3.61 0,74 0,55-1,01 0,058 Saignement majeur 2.35 1.78-3.10 1,69 1.30-2.18 0,76 0,47-1,24 0,27 Tout saignement 12.65 11h20-14h29 12.02 10.89-13.26 0,87 0,72-1,05 0,151 Infarctus du myocarde/SCA 0,56 0,32-0,99 0,44 0,26-0,72 1.07 0,48-2,38 0,865 AVC/AIT 0,37 0,19-0,75 0,61 0,40-0,93 1,57 0,53-4,66 0,416 Taux d'incidence (pour 100 personnes-années) et rapports de risque ajustés pour les patients TEV recevant des anticoagulants oraux. Les taux d'événements sont indiqués pour 100 années-personnes. Les valeurs HR <1 favorisent le traitement par AOD. *Les HR ont été ajustés pour les saignements majeurs et les abandons lors du suivi en plus des caractéristiques de base suivantes : âge, sexe, origine ethnique, IMC, utilisation antérieure d'aspirine, type de MTEV, site de la TVP, milieu de soins, spécialité du médecin, source de financement du traitement, pays, clairance de la créatinine, cancer actif, saignement récent ou anémie, grossesse ou post-partum, antécédents familiaux de MTEV, antécédents de cancer, thrombophilie connue, épisodes antérieurs de MTEV et insuffisance rénale. Abréviations ; IC : intervalle de confiance, AOD : anticoagulant oral direct, AVK : antagoniste de la vitamine K, ETEV : thromboembolie veineuse, SCA : syndrome coronarien aigu, AIT : accident ischémique transitoire
https://abstracts.isth.org/abstract/comparative-effectiveness-of-oral-anticoagulants-in-venous-thromboembolism-on-treatment-analysis-in-garfield-vte/Commentaire
Le registre GarfieldèVTE confirme que les AOD sont plus efficaces que les AVK. La récurrence de la MTEV et les hémorragies sont largement diminuées chez les patient traité par AOD. On constate de plusd la part de plus en plus importante de la prescription des AOD dans le monde par rapport aux AVK. Ces résultats de Garfield-VTE ont été rapporté par le Pr MA Sevestre, Présidente de la SFMV, version française. La France a inclu 617 patients dans le registre Garfield. Nos résultats sont peu différents par rapport aux autres pays qui ont participé à ce registre.
Bien entendu il faut attendre la présentation de cette communication pour en savoir plus. -
le BON SENS : âge et MTEV
 Registre Riete
Registre Riete -
MTEV : événements CV ? Place des AOD ?
“La vie elle-même change tellement vite. C'est tellement difficile aujourd'hui de faire des pronostics sur ce que seront les choses dans dix ans. ” Simone VeilAnticoagulation for Venous Thromboembolism: Impact on the Risk of Major Adverse Cardiovascular Events
Noumegni SR, Le Mao R, de Moreuil C, Hoffmann C, Le Moigne E, Tromeur C, Mansourati V, Nasr Md B, Gentric JC, Guegan M, Poulhazan E, Bressollette L, Lacut K, Didier R, Couturaud F. Anticoagulation for Venous Thromboembolism: Impact on the Risk of Major Adverse Cardiovascular Events. Chest. 2022 Jun 14:S0012-3692(22)01087-X. doi: 10.1016/j.chest.2022.05.038. Epub ahead of print. PMID: 35714709.
https://pubmed.ncbi.nlm.nih.gov/35714709/
Anticoagulation pour la thromboembolie veineuse : impact sur le risque d'événements cardiovasculaires indésirables majeurs
Résumé
Contexte
Il a été récemment établi que les patients qui ont développé une maladie thromboembolique veineuse (MTEV) courent un risque accru d'événements cardiovasculaires indésirables majeurs (MACE) par rapport à la population générale. Cependant, la question de savoir si l'anticoagulation utilisée pour la MTEV influence le risque de MACE reste non décrite.Question de recherche
Le traitement anticoagulant de la MTEV a-t-il un impact sur le risque de MACE ultérieur ?Design et méthodes de l'étude
Nous avons inclus des patients d'une large cohorte prospective, n'ayant reçu qu'une seule famille de traitement anticoagulant après la phase aiguë de TEV, parmi lesquels, anti-vitamine K (AVK), et anticoagulants oraux directs (AOD). Les MACE comprenaient le syndrome coronarien aigu non mortel, l'AVC non mortel et le décès toutes causes confondues. Le critère de jugement secondaire, MACE-2, incluait les décès cardiovasculaires au lieu des décès toutes causes confondues. Les modèles Cox proportionnel et Fine-Gray ont servi à étudier la relation entre les caractéristiques d'anticoagulation et le risque de résultats.Résultats
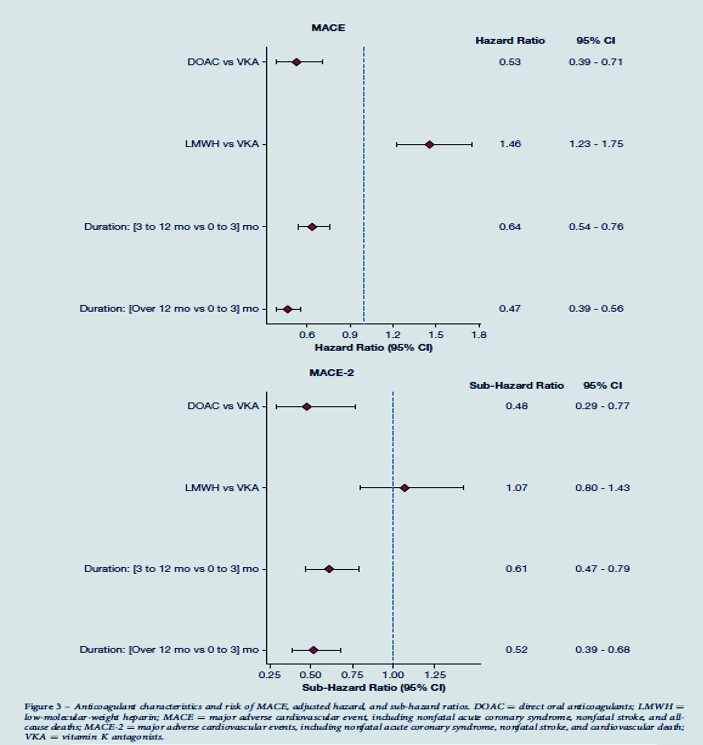
Au total, 3790 patients (47,2 % d'hommes, âge moyen : 60,48 ans) ont été inclus. 1228 patients (32,4%) ont été traités pendant 0 à 3 mois (médiane dans la population globale : 6 mois). Comparativement à ces patients, ceux traités pendant 3 à 12 mois (HR : 0,64, IC 95 % : 0,54 - 0,76) ou sur 12 mois (HR : 0,47, IC 95 % : 0,39 - 0,56) avaient un risque significativement réduit de MACE après ajustement pour les facteurs de confusion. Les résultats étaient similaires pour MACE-2 (HR-3-12 mois : 0,61, IC à 95 % : 0,47 - 0,79 ; HR-sur 12 mois : 0,52, IC à 95 % : 0,39 - 0,68). Après ajustement pour les facteurs de confusion, il y avait un risque réduit de MACE (HR : 0,53, IC à 95 % : 0,39 - 0,71) et de MACE-2 (HR : 0,48, IC à 95 % : 0,29 - 0,77) chez les patients traités par AOD (vs. VKA).Interprétation
Le traitement de la MTEV pendant plus de 3 mois est associé à un risque réduit de MACE, tout comme le traitement par AOD par rapport à AVK. Ces résultats, qui peuvent influencer le choix des stratégies d'anticoagulation pour la MTEV, doivent être confirmés par des essais cliniques randomisés.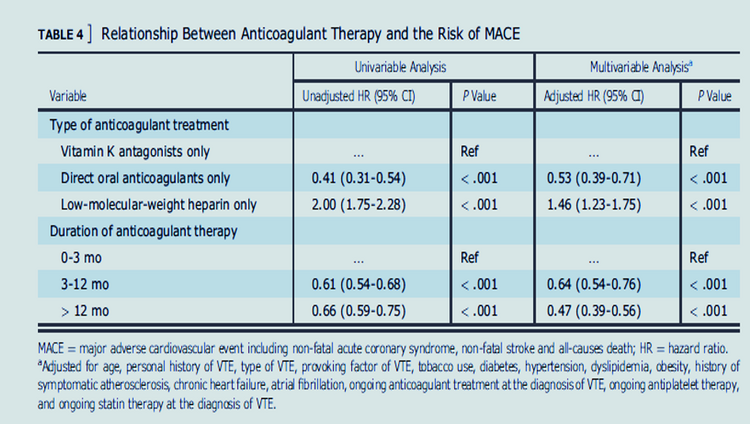
Commentaire
La MTEV est-elle annonceuse d'un évévement vasculaire artériel indésirable ? Cette question est envisagée mais non tranchée à ce jour. Cependant de nombreux faits le laissent penser.Quel est le rôle exact des AOD ? Présenter une MTEV alors que l'on a déjà une atteinte coronarienne, ou une atteinte cérébro vasculaire ou une AOMI, est-ce licite ou non de stopper l'anti agrégant plaquettaire et s'en remettre uniquement aux AOD ? Beaucoup de questions avec des réponses en suspend, mais la réponse semble imminente. MTEV et atteintes CV semblent intimement liées, affaire à suivre.
En cas de MTEV, l'évaluation et la correction des FDRCV sont nécessaires. La survenue d'une MTEV doit être un signal d'alarme. Quant aux AOD, seraient-ils des protecteurs CV ? Et à quelle dose ?
Merci à l'équipe de Brest de construire par ses études , la saga de la MTEV ! -
MTEV :changement de paradigme ?
 MTEV : anticoagulant à vie ?
MTEV : anticoagulant à vie ? -
MTEV et CANCER : quel anticoagulant ?
 Apixaban : l'efficacité dans le cancer
Apixaban : l'efficacité dans le cancer -
NEWS EXPRESS : AOD
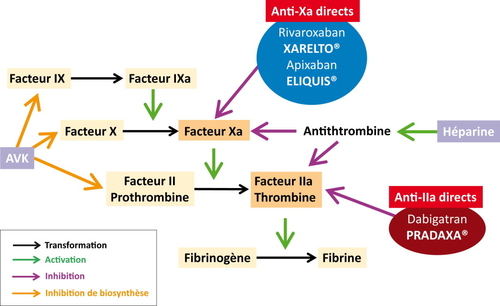 iconographie : AOD
iconographie : AOD
"Sans l'homme, l'univers n'est qu'un continuum sans structure." Albert Jacquard
"Le savoir, c'est l'apprentissage, l'apprentissage c'est l'application du savoir." Anonymus
Rivaroxaban Is Associated With Higher Rates of Gastrointestinal Bleeding Than Other Direct Oral Anticoagulants : A Nationwide Propensity Score-Weighted StudyArnar B Ingason et coll, Ann Intern Med 2021 Nov;174(11):1493-1502. doi: 10.7326/M21-1474.
https://pubmed.ncbi.nlm.nih.gov/34633836/#:~:text=For%20all%20patients%2C%20rivaroxaban%20had,2.24%5D)%20compared%20with%2
0apixaban.
Le rivaroxaban est associé à des taux plus élevés de saignements gastro-intestinaux que les autres anticoagulants oraux directs : une étude nationale pondérée par le score de propensionContexte : Les taux de saignements gastro-intestinaux (GIB) pour les anticoagulants oraux directs (AOD) et la warfarine ont été largement comparés. Cependant, les études basées sur la population comparant les taux de GIB entre différents AOD sont limitées.Objectif : Comparer les taux de GIB entre l'apixaban, le dabigatran et le rivaroxaban.
Conception : Étude de cohorte basée sur la population à l'échelle nationale.
Cadre : Landspítali - L'hôpital universitaire national d'Islande et les 4 hôpitaux régionaux d'Islande.
Patients : nouveaux utilisateurs d'apixaban, de dabigatran et de rivaroxaban de 2014 à 2019.
Mesures : Les taux de GIB ont été comparés à l'aide de la pondération de probabilité inverse, des estimations de survie de Kaplan-Meier et de la régression de Cox.
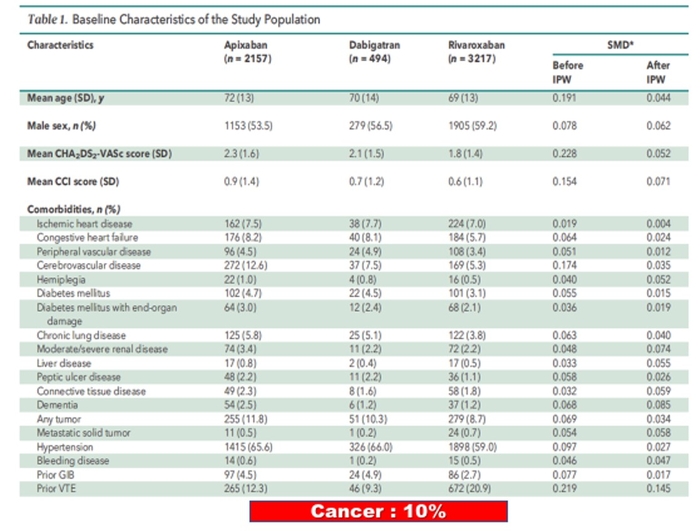
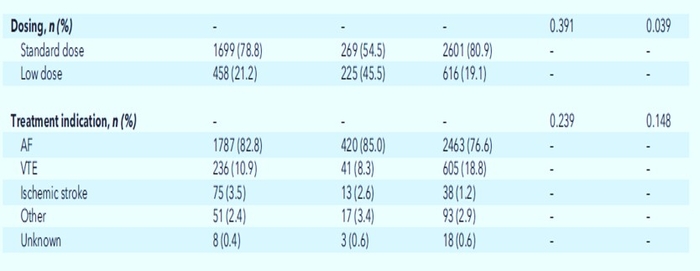
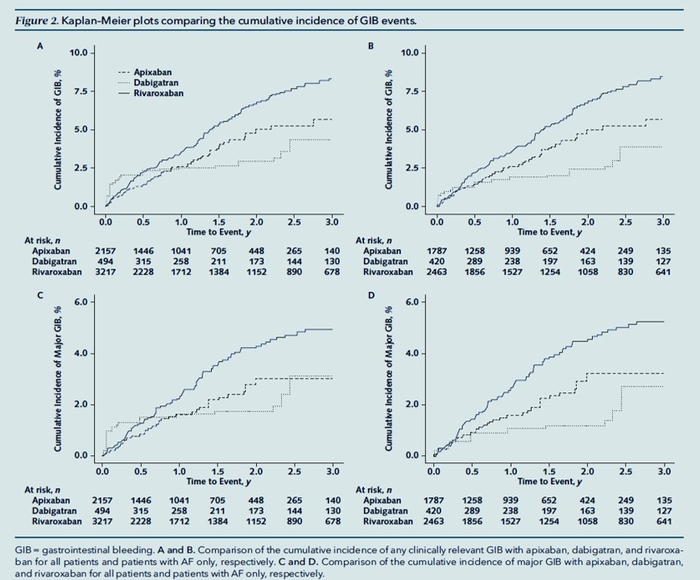
Résultats: Au total, 2157 patients sous apixaban, 494 patients sous dabigatran et 3217 patients sous rivaroxaban ont été comparés. Pour tous les patients, le rivaroxaban présentait des taux globaux plus élevés de GIB (3,2 vs 2,5 événements pour 100 personnes-années ; rapport de risque [HR], 1,42 [IC à 95 %, 1,04 à 1,93]) et de GIB majeur (1,9 vs 1,4 événements par 100 années-personnes ; HR, 1,50 [IC, 1,00 à 2,24]) par rapport à l'apixaban. Le rivaroxaban présentait également des taux de GIB plus élevés que le dabigatran, avec des estimations ponctuelles similaires, bien que les IC soient plus larges et incluent la possibilité d'un effet nul. Lorsque seuls les patients atteints de fibrillation auriculaire étaient inclus, le rivaroxaban était associé à des taux plus élevés de GIB global que l'apixaban (HR, 1,40 [IC, 1,01 à 1,94]) ou le dabigatran (HR, 2,04 [IC, 1,17 à 3,55]).
Limites : Confusion non mesurée et analyses en petits sous-groupes.
Conclusion : Le rivaroxaban était associé à des taux de GIB plus élevés que l'apixaban et le dabigatran, quelle que soit l'indication de traitement.
Les données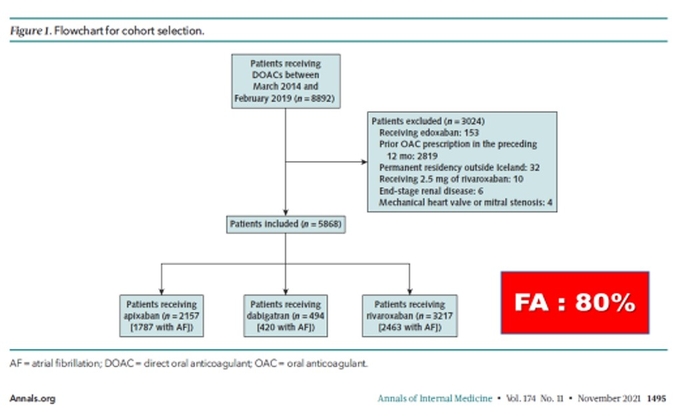
 Commentaire
Commentaire
Nous avons montré dans un article précédent que les AOD sont différents
https://medvasc.info/1540-aod-sont-ils-diff%C3%A9rentsCette étude Isaladaise est édifiante sur une population constititiée à 80% de patients en FA , à noter 10% de cancer. A noter que la population FA est assez différente de la population MTEV, patients plus âgés, plus polymédiqués.....Les accidents hémorragiques gastro intestinaux ont été plus important avec le rivaroxaban et moindre avec l'apixaban et le dabigatran. La moyenne d'âge des patients était de 70 ans
A ce jour il n 'y a aucune étude qui a comparer directement les AOD entre eux et notamment l'Apixaban vs Rivaroxaban, que ce soit pour la FA et ou la MTEV. Mais publications après publications , sur des études qui étudient des populations différentes traitées par AOD, on observe "un frémissement ", une "petite musique" sur les propriétés de l'apixaban vs rivaroxaban sur le risque hémorragique en général comme le montre encore cette étude et bien d'autres. Ce fait impose une réfléxion sur ce sujet "difficile" au vue des enjeux. Qu'est ce qui différencie l'apixaban du rivaroxaban ? Ce sont deux Anti Xa avec les mêmes propriétés et les mêmes résultats sur le traitement et la récidive de la MTEV et sur la protection des patients en FA. Ce qui semble les différencier, le risque hémorragique. Leur différence tient essentiellement à la posologie : 2 doses pour l'apixaban et 1 dose pour le rivaroxaban. Est ce que cette différence explique tout ? Tout d'abord la monoprise évite plus les erreurs de prise à priori que la "biprise", mais on peut aussi consdérer que les patients concernés par l'anticoagulation ont d'autres traitements souvent en 2 prises. On retrouve sur le plan pharmacodynamique des variations de concention mais avec un impact faible. La complinace est-elle différente entre la monoprise et la biprise, 30% d'arrêt voire plus pour les deux modes de prises. Donc peu de différences excepté le risque hémorragique surtout GASTRO-INTESTINAL. Il sembe que ce risque diminue avec la biprise. notamment chez les sujets âgés avec une fonction rénale altérée. L'apixaban ferait mieux à priori avec les réserves de l'absence de comparaison directe de ces 2 molécules. Le noeud du problème, se résoudra à parti d'études "head to head". Nous avons la chance de disposer de deux molécules complémentaires. Dans mon expérience je privilége le riavaroxaban chez les sujets jeunes ne prenant pas d'autres médicaments avec une réserve pour les femmes dont les régles sont réguièrement abondantes. Pour les sujet plus âgés avec des facteurs de co morbidité je prévilége l'apixaban.Dans le cancer c'est du cas par cas avec toujours dans tous les cas l'avis et les souhaits du patient, une RCP Onco Thrombose peut être la bienvenue. MTEV et chirurgie bariatrique, je privilége l'apixaban. Ces choix on les fait dans le contexte cancer et MTEV, avec les HBPM et maintenant avec les AOD. Chaque cas est différent, chaque risque de récidive et hémorragique aussi. Donc pas de prescription systématique de l'apixaban ou du rivaroxaban , on réfléchit avant.
La personnalisation des traitements est une valeur très forte, la preuve.
Articles après articles on apprend, prescription après prescription on apprend, c'est le continuum de la connaissance médicale. Les AOD ne sont pas tous égaux face au risque hémorragique, la question mérite d'être posée. Une étude comparative entre AOD serait la bienvenue. Qui osera ? -
Procréation et AOD
Source illustration :https://fr.vecteezy.com/art-vectoriel/2216299-un-dessin-en-ligne-continu-de-femme-enceinte-silhouette-image-de-mere-heureuse-jeune-maman-tient-son-ventre-femme-heureuse-femme-s-jour-de-personnage-femmes-avec-illustration-vectorielle-grossesse
"Décider d'avoir un enfant , c'est accepter que votre coeur se sépare de votre corps et marche à vos côtés pour toujours " Katharine Hadley
Analyse article : Reproductive issues in women on direct oral anticoagulants,Jan Beyer‐Westendorf MD Sandra Marten MD, Res Pract Thromb Haemost. 2021;5:e12512.
Les femmes traitées par AOD et le désir de grossesse
De plus en plus des femmes en âge de procréer sont traitées par un anticoagulant oral direct (AOD) suite à une maladie thrombo-embolique veineuse le plus souvent, dans de rares cas pour un problème cardiologique. Le profil des AOD peut poser des problèmes dans cette population jeune, en âge de procréer.
Voici ce que dit le CRAT à propos des AVK (Coumadine) et de la grossesse (Centre de Références sur les Agents Tératogènes). Il est évident que dès que la grossesse est connue, l'arrêt des AVK est impérative avec relais par un autre anticoagulant si cela est impératif, le plus souvent , relais par une Hépérine de Bas Poids Moléculaire (HBPM) curative. Le risque d'embryotoxiré est garce en cas de poursuite des AVK en cas de grossesse.
Le CRAT s'est prononcée récemment sur la gestion des AOD en cas de grossesse en 2021:Si les données actuellement disponibles permettent de ne pas inqui'ter une patiente découvrant qu’elle est enceinte alors qu’elle est traitée par apixaban, rivaroxaban ou dabigatran, pour la suite de la grossesse il est toujours préférable a ce jour de relayer l’AOD par une HBPM ou une Héparine non fractionnée . De principe une échographie de qualité pourra être proposée, en particulier en cas d’exposition à l’apixaban ou au dabigatran pour lesquels les donnees cliniques sont les plus parcellaires, mais rivaroxaban idem. Pour que les connaissances sur ces médicaments progressent, il est important de colliger les grossesses exposées ,de préférence de de manière prospective, c’est-a-dire en les signalant dès la découverte de la grossesse, en particulier au CRAT
Position du GEMMAT (Groupe d'Etude Multidisciplinaire en Maladie Thrombotique):
Informez immédiatement votre médecin si vous découvrez que vous êtes enceinte ou si vous souhaitez l’être. L’utilisation de votre anticoagulant est généralement déconseillée pendant la grossesse et l’allaitement. D’autres types de traitement anticoagulant pourront
être prescrits. Parlez-en à votre médecin.
Propostions de conduite à tenir par l'article qui fait l'objet de l'analyse(Reproductive issues in women on direct oral anticoagulants)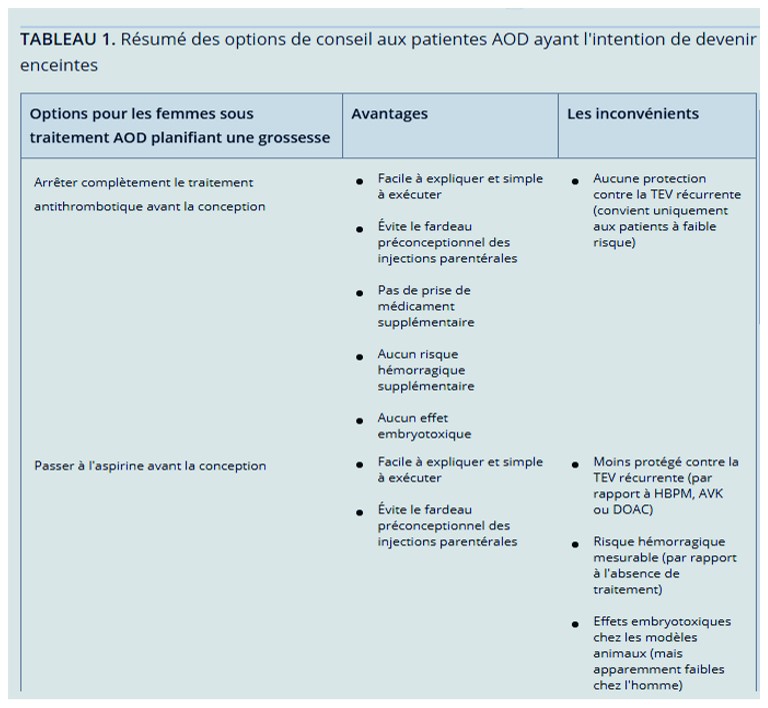
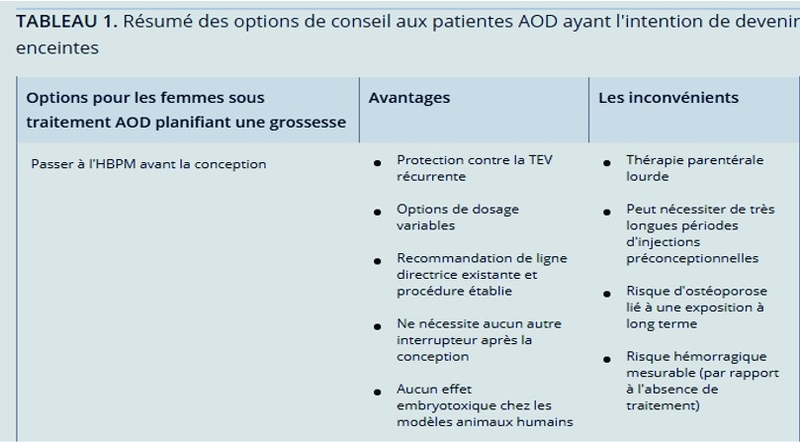

 Jusqu'à présent, seules quelques données cliniques issues de rapports de cas et d'études de petite cohorte ont rendu compte des issues de la grossesse après une exposition a un AOD pendant la grossesse, et de nombreuses sources de données se sont avérées manquer d'informations importantes sur les résultats. Cette situation a été revue dans une note d'orientation de l'ISTH en 2016. Dans ce document, le risque d'embryopathie AOD était considéré comme suffisamment faible pour déconseiller l'interruption volontaire de grossesse par crainte d'embryotoxicité AOD et en faveur d'une surveillance étroite de la grossesse. Cependant, les auteurs ont clairement indiqué que les données disponibles étaient insuffsantes pour exclure un risque d'embryotoxicité lié à l'exposition aux AOD pendant la grossesse.
Jusqu'à présent, seules quelques données cliniques issues de rapports de cas et d'études de petite cohorte ont rendu compte des issues de la grossesse après une exposition a un AOD pendant la grossesse, et de nombreuses sources de données se sont avérées manquer d'informations importantes sur les résultats. Cette situation a été revue dans une note d'orientation de l'ISTH en 2016. Dans ce document, le risque d'embryopathie AOD était considéré comme suffisamment faible pour déconseiller l'interruption volontaire de grossesse par crainte d'embryotoxicité AOD et en faveur d'une surveillance étroite de la grossesse. Cependant, les auteurs ont clairement indiqué que les données disponibles étaient insuffsantes pour exclure un risque d'embryotoxicité lié à l'exposition aux AOD pendant la grossesse.
Pour être complet un article paru dans le Lancet Haematology en 2010 : Safety of direct oral anticoagulant exposure during pregnancy: a retrospective cohort stud (Sécurité de l'exposition directe aux anticoagulants oraux pendant la grossesse: une étude de cohorte rétrospective), VOLUME 7, ISSUE 12, E884-E891, DECEMBER 01, 2020 et dirigé par le Pr Saskia Middeldorp,apporte des données intéressantes.
Etude rétrospective de 1193 rapports d'exposition aux AOD pendant la grossesse: 49 de médecins, 48 du registre ISTH, 29 du service d'information tératologique, 62 de l'autorité pharmaceutique allemande, 536 de Bayer (extrait du système de pharmacovigilance Bayer, de l'OMS VigiBase et du système de notification des événements indésirables de la FDA), 87 de Boehringer Ingelheim, 16 de Daiichi Sankyo, 98 de la recherche documentaire, deux de la recherche sur la page d'accueil de la FDA, dix de la revue de la stratégie d'évaluation et d'atténuation des risques et 256 des rapports de l'EMA.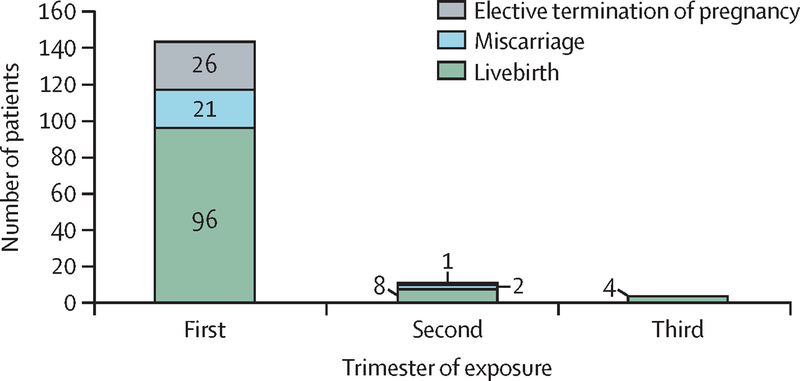
"Bien que les rapports sur l'issue de la grossesse après une exposition à un AOD ne comportent pas de détails importants et décrivent principalement les expositions au rivaroxaban, les données disponibles ne suggèrent pas que l'exposition à l'AOD pendant la grossesse comporte un risque élevé d'embryopathie. Les recommandations de l'ISTH de 2016 contre l'interruption volontaire de grossesse par crainte d'embryotoxicité DOAC et la recommandation en faveur d'une surveillance étroite de la grossesse sont toujours valables. Les données sur l'issue de la grossesse sont saisies de manière incohérente dans les bases de données de pharmacovigilance, ce qui indique un fort besoin d'un système de notification plus robuste."Au total , la meilleure solution si l'anticoagulation par un AOD pour une MTEV doit être maintenue durant la grossesse un relais par une HBPM curative s'impose .
Attention pas de relais en période préconception. Une HBPM préventive n'est pas à priori à retenir. MAIS si la patiente est traitée par un AOD faible dose (apixaban 2.5 mg X 2 ou rivaroxaban 10 mg), une HBPM à dose prohylactique est suffisante .Un AOD faible dose est peu ,souvent indiqué chez une femme jeune ce qui est un non sens, mais actuellement on voit tout et son contraire quant à la posologiue des AOD. I
Il faut rassurer la patiente et surtout en cas d'instauration d'un AOD chez une femme en âge de procréer la prévenir sur la nécessité impérative de prévenir la ou le médecin qui la suii qu'elle est enceinte, sans dramatisation.
Période préconception et AOD : maintien des AOD , aucun relais
Grossesse confirmée : STOP AOD et relais HBPM curative en mono-injection, relaisHBPM préventive si AOD "low dose", mais rien n'est documenté à ce jour sur cette éventualité,
L'utilisation du Score de Lyon peut être une bonne alternative (https://www.gemmat-thrombose.fr/risque-thrombotique-grossesse/) comme le Score Stratége (https://www.portailvasculaire.fr/benefice-de-la-prevention-des-evenements-thrombotiques-guidee-par-le-score-strathege-chez-la-femme), surtout pour les patientes jeunes "low dosées" en AOD........ça existe, à mon avis à tort, dans l'état actuel de nos connaissances....mais c'est aussi la vraie vie......Sourcehttps://www.lecrat.fr/
https://onlinelibrary.wiley.com/doi/full/10.1002/rth2.12512
https://www-sciencedirect-com.proxy.insermbiblio.inist.fr/science/article/pii/S2352302620303276?via%3Dihub#VACCINE2.0 -
Récidive MTEV/Cancer
 HBPM ou AOD ?
HBPM ou AOD ? -
Relais inter anticoagulants
 Relais possible mais pas n'importe comment
Relais possible mais pas n'importe comment
Réversion AOD : case départ !
 Antidote AOD, le mieux reste le plus simple
Antidote AOD, le mieux reste le plus simpleRéversion AOD : road book
 Antidote or nor antidote ?
Antidote or nor antidote ?RIETE EXPRESS : AOD dans le monde
 "Les médecins administrent des médicaments dont ils savent très peu, à des malades dont ils savent moins, pour guérir des maladies dont ils ne savent rien" Voltaire
"Les médecins administrent des médicaments dont ils savent très peu, à des malades dont ils savent moins, pour guérir des maladies dont ils ne savent rien" Voltaire
Predictors of use of direct oral anticoagulants in patients with venous thromboembolism: Findings from the Registro Informatizado Enfermedad Tromboembólica registryPrédicteurs de l'utilisation d'anticoagulants oraux directs chez les patients atteints de thromboembolie veineuse : résultats du registre Registro Informatizado Enfermedad Tromboembólica
Lorenzo A, Beroiz P, Ortiz S, Del Toro J, Mazzolai L, Bura-Riviere A, Visonà A, Verhamme P, Di Micco P, Camporese G, Sancho Bueso T, Monreal M; RIETE Investigators. Predictors of use of direct oral anticoagulants in patients with venous thromboembolism: Findings from the Registro Informatizado Enfermedad Tromboembólica registry. Front Med (Lausanne). 2022 Nov 25;9:991376. doi: 10.3389/fmed.2022.991376. PMID: 36507510; PMCIDArticle libre d'accésUn article excellent et nécessaireContexte :
Les recommandations actuelles sont en faveur de l'utilisation d'anticoagulants oraux directs (AOD) pour les patients atteints de maladie thromboembolique veineuse (MTEV). Cependant, on sait peu de choses sur l'utilisation des AOD dans la pratique quotidienne.Méthodes :
Nous avons utilisé le registre RIETE pour identifier les prédicteurs de l'utilisation des AOD pour le traitement initial et/ou à long terme de la MTEV en fonction de facteurs liés au patient, de facteurs liés à l'établissement ou au fil du temps.Résultats:
Parmi 41 678 patients de mars 2013 à septembre 2021, 12 286 (29 %) ont utilisé des AOD : pour le traitement initial 6 456 ; pour une thérapie à long terme 12 046.
En analyse multivariée, les prédicteurs indépendants étaient : âge < 65 ans (odds ratio [OR] : 1,30 ; IC 95 % : 1,23-1,38), poids corporel < 50 kg (OR : 0,54 ; IC 95 % : 0,45-0,65) ou > 120 kg (OR : 0,64 ; IC à 95 % : 0,53-0,77), présentation initiale de TEV sous forme d'embolie pulmonaire (OR : 1,18 ; IC à 95 % : 1,13-1,25), saignement récent (OR : 0,53 ; IC à 95 % : 0,45-0,63 ), insuffisance rénale (OR : 0,44 ; IC 95 % : 0,38-0,51), cirrhose du foie (OR : 0,32 ; IC 95 % : 0,20-0,52), thrombocytopénie (OR : 0,40 ; IC 95 % : 0,34-0,49), fibrillation (OR : 1,58 ; IC à 95 % : 1,42-1,75) et antécédents de TEV (OR : 1,14 ; IC à 95 % : 1,06-1,22). Les AOD étaient plus susceptibles d'être utilisés dans d'autres pays européens (OR : 8,97 ; IC à 95 % : 8,49-9,49), en Amérique (OR : 6,35 ; IC à 95 % : 5,67-7.Conclusion :
Dans ce grand registre multinational de MTEV, des variations ont été observées dans l'utilisation des AOD selon les facteurs du patient ou du pays, et au fil du temps. La sécurité, les coûts et l'influence des AOD sur les résultats liés à la TEV dans la pratique quotidienne justifient une enquête plus approfondie.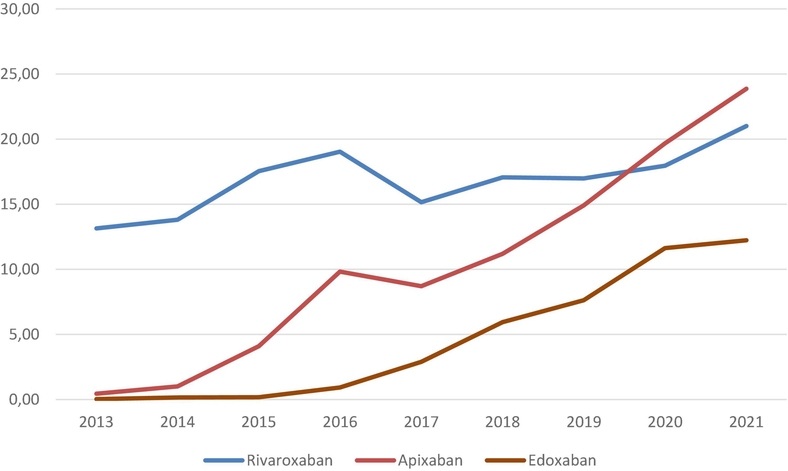 Taux cumulés de patients recevant des AOD pour un traitement initial et/ou à long terme de la TEV au fil du temps. L'apixaban prend le dessus......
Taux cumulés de patients recevant des AOD pour un traitement initial et/ou à long terme de la TEV au fil du temps. L'apixaban prend le dessus......
Dans le même temps nettte baisse e la prescription des AVK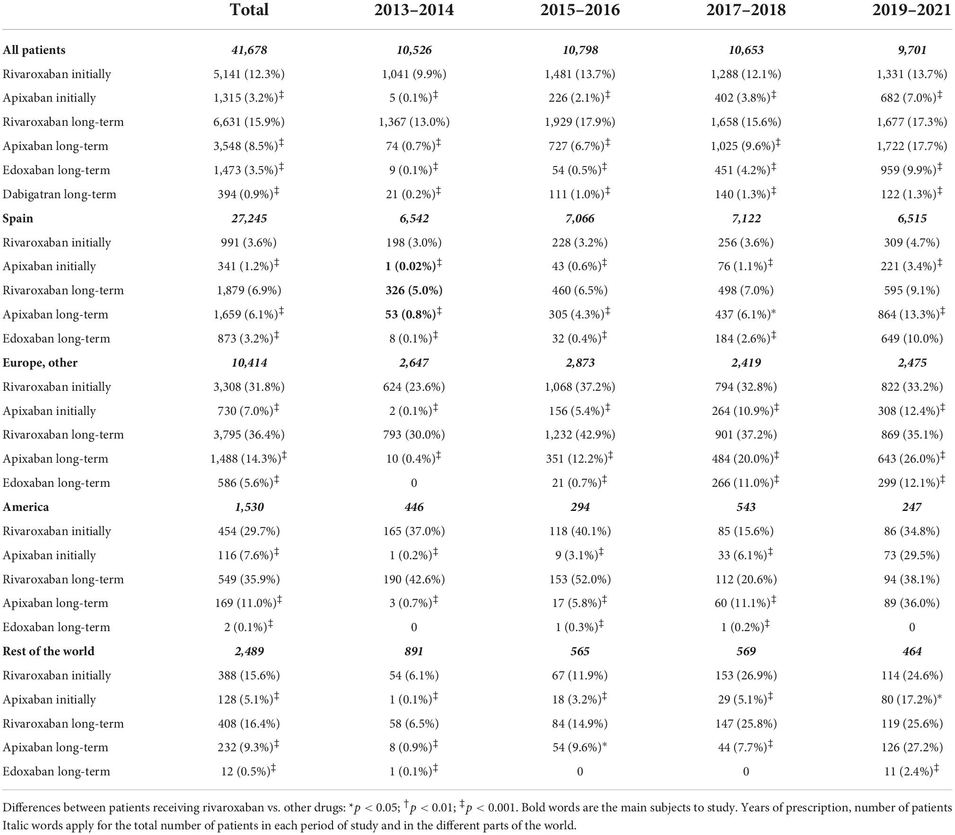 Prescription des AOD dans le temps dans différents pays.
Prescription des AOD dans le temps dans différents pays.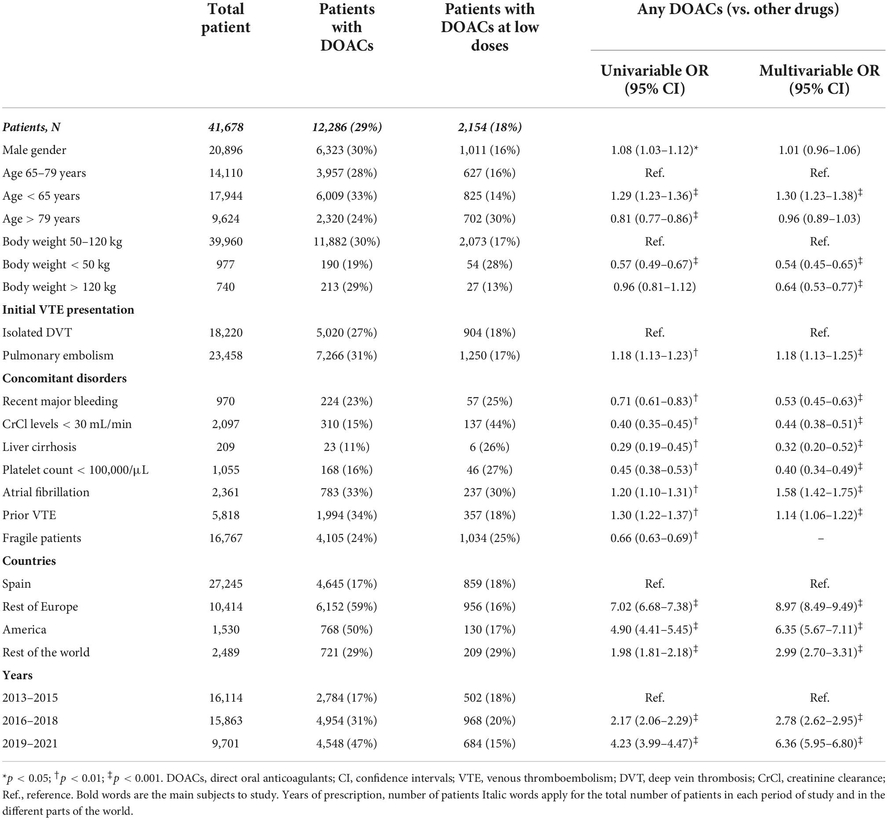
Analyses univariées et multivariées des prédicteurs de l'utilisation des AOD par rapport aux autres médicaments.
"Les résultats, obtenus à partir d'une large cohorte de patients atteints de MTEV aiguë dans jusqu'à 30 pays à travers le monde, révèlent de grandes variations dans l'utilisation des AOD en fonction des facteurs du patient, des facteurs institutionnels et également au fil du temps.
Comme on pouvait s'y attendre, les AOD étaient plus susceptibles d'être utilisés chez les patients jeunes, ceux ayant un poids corporel normal et sans critère d'exclusion pour être inclus dans les essais pivots où leur indication était fondée (c'est-à-dire saignement récent, insuffisance rénale, cirrhose du foie ou thrombocytopénie)
Les études sur les préférences des patients rapportent généralement des patients plus satisfaits avec les AOD qu'avec les AVK mais il semble que ce ne soit pas un motif de prescription dans certains pays comme l'Espagne. De plus, son utilisation était beaucoup plus faible en Espagne (où les AOD ne sont pas remboursés) et a progressivement augmenté au fil du temps.
Cependant, il y avait des résultats surprenants dans certains sous-groupes de patients. Par exemple, alors que l'utilisation des AOD était plus faible que prévu dans les sous-groupes de patients où ils s'étaient avérés supérieurs au traitement standard, ils n'étaient pas rarement utilisés chez les patients présentant des contre-indications à leur utilisation.
BRAVO à RIETE et toutes et tous les auteurs
Commentaire
L'utlisauion des AOD pour la MTEV devientt majoritaire ce qui est consacré par les recommandations internationales. D'après cette étude , ces prescriptions se font surtout chez des patients à risque faible : poids, âge, insuffisance rénale et ou hépatique. Cependant l'obstacle majeur à leur prescription reste le coût et le systéme de santé auquel on appartient. Il existe toujours et encore des nostalgiques des AVK ceux qui sont attachés à l'INR et à l'existence d'un antidote. Ces deux raisons ont été dans un premier temps un obstacle à la prescription des AOD. Le côut est un paramète important raison pour laquelles l'Algérie, la Tunisie et le Maroc disposent de génériques des AOD. Par contre la "safety" des AOD est excellente surtout la réduction significative des hémorragies cérébrales, Récemment le cancer compliqué de MTEV fait partie des indications des AOD avec toutes les restrictions que l'on connaît. Il reste aussi les souhaits des patients qui sont enthousiasmes mais après avoir donné des explications. Cependant, encore, les questions du dosage de l'activité des AOD et l'absence d'antidote sont souvent évoqués en consultation. Ce qui confirme qu'une prescription doit être expliquée pour êre comprise de toutes et de tous. D'autres études seront nécessaires pour encore mieux connaître la pratique des AOD dans la vie réelle. Il faut cependant insiter sur les prescriptions "hors jeu" : le traitement des TVS c'est non, l'utilisation large des AOD low dose sans aucune raison (au moins 25%) , le non respect des consignes en cas d'insuffisance rénale, les intercations entre les traitements des cancers et les AOD. Les antiXI qui pointent leur nez à l'horizon, ils seront peut être des substituts des AOD en cas de contre indication aux AOD , mais attention là encore à leur coût . L'antoagulation évolue four après jour. Une inconnue encore , prédire plsu précisément les risque de récdives de la MTEV. Les AOD, les Anti XI sont ils les seules réponses aux AOD ??????RIETE EXPRESS : AOD et TVPMS
 Une réalité dans la vraie vie !
Une réalité dans la vraie vie !RIETE EXPRESS : Thrombophilies héréditaires et AOD
 ça fonctionne très bien
ça fonctionne très bienStent Veineux/Rivaroxaban seul ou/plus Aspirine
 On avance.......
On avance.......Thrombose Veineuse Ovarienne
 Une thrombose dont il faut se méfier
Une thrombose dont il faut se méfierTIH et AOD : OUI !
 On franchit le pas
On franchit le pas